Содержание
M41.4 Нервно-мышечныйсколиоз
M41.5 Прочие вторичные сколиозы
M41.8 Другие формы сколиоза
M41.9 Сколиоз неуточнённый
M42 Остеохондроз позвоночника
M42.0 Юношеский остеохондроз позвоночникаИсключено: позиционный кифоз (M40.0)
M42.1 Остеохондроз позвоночника у взрослых
M42.9 Остеохондроз позвоночника неуточнённый
M43 Другие деформирующие дорсопатииИсключено:
врожденный спондилолиз и спондилолистез (Q76.2) искривление позвоночника при:
-болезни Педжета (костей) (M88.-)
-остеопорозе (M80-M81)
люмбализация и сакрализация (Q76.4) платиспондилия(Q76.4) половинчатость позвонка(Q76.3-Q76.4) синдромКлиппеля-Фейля(Q76.1) spina bifida occulta (Q76.0)
M43.0 Спондилолиз
M43.1 Спондилолистез
M43.2 Другие сращения позвоночного столбаИсключено:
анкилозирующий спондилит (M45)
псевдоартроз после сращения или артродеза (M96.0) состояние, связанное с артродезом(Z98.1)
M43.3 Привычныйатланто-аксиальныйподвывих с миелопатией
M43.4 Другие привычныеантланто-аксиальныеподвывихи
M43.5 Другие привычные подвывихи позвонковИсключено: биомеханические повреждения НКД (M99.-)
M43.6 КривошеяИсключено: кривошея:
-врожденная грудино-сосцевидная(Q68.0)
-вследствие родовой травмы (P15.2)
-психогенная (F45.8)
-спастическая (G24.3)
-текущая травма — см. травмы позвоночника по областям тела
M43.8 Другие уточненные деформирующие дорсопатииИсключено:
кифоз и лордоз (M40.-) сколиоз(M41.-)
241
M43.9 Деформирующая дорсопатия неуточнённая
СПОНДИЛОПАТИИ (M45-M49)
M45 Анкилозирующий спондилитИсключено:
артропатии при болезни Рейтера (M02.3) болезнь Бехчета(M35.2)
юношеский (анкилозирующий) спондилит(M08.1) M46 Другие воспалительные спондилопатии
M46.0 Энтезопатия позвоночника
M46.1 Сакроилеит, не классифицированный в других рубриках
M46.2 Остеомиелит позвонков
M46.3 Инфекция межпозвоночных дисков(пиогенная)
При необходимости идентифицировать инфекционный агент используют дополнительный код (B95-B97)
M46.4 Дисцит неуточнённый
M46.5 Другие инфекционные спондилопатии
M46.8 Другие уточненные воспалительные спондилопатии
M46.9 Воспалительные спондилопатии неуточнённые
M47 Спондилез
Исключено: подвывих позвонков(M43.3-M43.5) M47.2 Другие спондилезы с радикулопатией M47.8 Другие спондилезы
M47.9 Спондилез неуточнённый
M48 Другие спондилопатии
M48.0 Спинальный стеноз
M48.1 Анкилозирующий гиперостоз Форестье
M48.2 «Целующиеся» позвонки
M48.3 Травматическая спондилопатия
M48.4 Перелом позвоночника, связанный с перенапряжением
M48.5 Разрушение позвонка, не классифицированное в других рубрикахИсключено:
разрушение позвонка при остеопорозе (M80.-) текущая травма- см. травмы по областям тела
M48.8 Другие уточненные спондилопатии
M48.9 Спондилопатия неуточнённая
M49* Спондилопатии при болезнях, классифицированных в других рубрикахИсключено: псориатическая и энтеропатическая артропатии (M07.-*, M09.-*)
242
M49.0* Туберкулез позвоночника(A18.0+)
M49.1* Бруцеллезный спондилит(A23.-+)
M49.2* Энтеробактериальный спондилит(A01-A04+)
M49.3* Спондилопатии при других инфекционных и паразитарных болезнях,
классифицированных в других рубриках
Исключено: нейропатическая спондилопатия при спинной сухотке(M49.4*) M49.4* Нейропатическая спондилопатия
ДРУГИЕ ДОРСОПАТИИ (M50-M54)
Исключено:
дисцит БДУ (M46.4)
текущая травма — см. травмы позвоночника по областям телаM50 Поражение межпозвоночных дисков шейного отдела
Включено:
поражение межпозвоночного диска шейного отдела с болевым синдромом поражение межпозвоночных дисков шейно-грудногоотдела
M50.0+ Поражение межпозвоночного диска шейного отдела с миелопатией(G99.2*)
M50.1 Поражение межпозвоночного диска шейного отдела с радикулопатиейИсключено: плечевой радикулит БДУ (M54.1)
M50.2 Смещение межпозвоночного диска шейного отдела другого типа
M50.3 Другая дегенерация межпозвоночного диска шейного отдела
M50.8 Другие поражения межпозвоночного диска шейного отдела
M50.9 Поражение межпозвоночного диска шейного отдела неуточненное
M51 Поражение межпозвоночных дисков других отделов
Включено: поражение межпозвоночных дисков грудного, пояснично-грудногои пояснично-
крестцового отделов
M51.0+ Поражения межпозвоночных дисков поясничного и других отделов с миелопатией
(G99.2*)
M51.1 Поражения межпозвоночных дисков поясничного и других отделов с радикулопатиейИсключено: поясничный радикулит БДУ (M54.1)
M51.2 Другое уточненное смещение межпозвоночного диска
M51.3 Другая уточненная дегенерация межпозвоночного диска
M51.4 Узлы Шморля
M51.8 Другое уточненное поражение межпозвоночного диска
M51.9 Поражение межпозвоночного диска неуточнённое
M53 Другие дорсопатии, не классифицированные в других рубриках
M53.0 Шейно-черепнойсиндром
M53.1 Шейно-плечевойсиндромИсключено:
243
инфраторакальный синдром (G54.0) поражение межпозвоночного диска шейного отдела(M50.-)
M53.2 Спинальная нестабильность
M53.3 Крестцово-копчиковыенарушения, не классифицированные в других рубрикахM53.8 Другие уточненные дорсопатии
M53.9 Дорсопатия неуточнённая
M54 Дорзалгия
Исключено: психогенная дорзалгия(F45.4)
M54.0 Панникулит, поражающий шейный отдел и позвоночникИсключено: панникулит:
-БДУ (M79.3)
-волчаночный (L93.2)
-рецидивирующий (M35.6)
M54.1 РадикулопатияИсключено:
невралгия и неврит БДУ (M79.2) радикулопатия при:
-поражении межпозвоночного диска поясничного и других отделов (M51.1)
-поражении межпозвоночного диска шейного отдела (M50.1)
-спондилезе (M47.2)
M54.2 Цервикалгия
Исключено: цервикалгия в результате нарушения межпозвоночного диска(M50.-) M54.3 Ишиас
Исключено: ишиас:
-вызванный поражением межпозвоночного диска (M51.1)
-с люмбаго (M54.4)
поражение седалищного нерва (G57.0) M54.4 Люмбаго с ишиасом
Исключено: вызванное поражением межпозвоночного диска(M51.1) M54.5 Боль внизу спины
Исключено: люмбаго:
-вследствие смещения межпозвоночного диска (M51.2)
-с ишиасом (M54.4)
M54.6 Боль в грудном отделе позвоночника
Исключено: вследствие поражения межпозвоночного диска(M51.-) M54.8 Другая дорзалгия
M54.9 Дорзалгия неуточнённая
БОЛЕЗНИ МЯГКИХ ТКАНЕЙ (M60-M79)
БОЛЕЗНИ МЫШЦ (M60-M63)
Исключено:
244
дерматополимиозит (M33.-) миопатии при:
-амилоидозе (E85.-)
-ревматоидном артрите (M05.3)
-склеродермии (M34.-)
-синдроме Шегрена (M35.0)
-системной красной волчанке (M32.-)
-узелковом полиартериите (M30.0) мышечные дистрофии и миопатии(G71-G72)
M60 Миозит
M60.0 Инфекционные миозиты
При необходимости идентифицировать инфекционный агент используют дополнительные коды (B95-B97).
M60.1 Интерстициальный миозит
M60.2 Гранулема мягких тканей, вызванная попаданием инородного тела, не
классифицированная в других рубриках
Исключено: гранулема кожи и подкожной ткани, вызванная попаданием инородного тела
(L92.3)
M60.8 Другие миозиты
M60.9 Миозит неуточнённый
M61 Кальцификация и оссификация мышцы
M61.0 Миозит оссифицирующий травматический
M61.1 Миозит оссифицирующий прогрессирующий
M61.2 Паралитическая кальцификация и оссификация мышц
M61.3 Кальцификация и оссификация мышц, связанные с ожогами
M61.4 Другая кальцификация мышцыИсключено:
кальцифицирующий тендинит (M65.2) — плеча(M75.3)
M61.5 Другая оссификация мышцы
M61.9 Кальцификация и оссификация мышцы неуточнённая
M62 Другие поражения мышцыИсключено:
миалгия (M79.1) миопатия:
-алкогольная (G72.1)
-лекарственная (G72.0)
синдром «негнущегося человека» (G25.8) судорога и спазм(R25.2)
M62.0 Расхождение мышцы
M62.1 Другой разрыв мышцы(нетравматический) Исключено:
разрыв сухожилия (M66.-)
245
травматический разрыв мышц — см. травмы мышц по областям телаM62.2 Ишемический инфаркт мышцы
Исключено:
ишемическая контрактура Фолькмана (T79.6) синдром сдавления(T79.6)
травматическая ишемия мышцы (T79.6)
M62.3 Синдром иммобилизации(параплегический)
M62.4 Контрактура мышцы
Исключено: контрактура сустава(M24.5)
M62.5 Истощение и атрофия мышц, не классифицированные в других рубрикахM62.6 Мышечная деформация
Исключено: текущая травма- см. травмы мышц по областям телаM62.8 Другие уточненные поражения мышц
M62.9 Нарушения мышц неуточнённые
M63* Поражения мышцы при болезнях, классифицированных в других рубрикахИсключено: миопатия при:
-нарушениях обмена веществ (G73.6*)
-эндокринных болезнях (G73.5*)
M63.0* Миозиты при бактериальных болезнях, классифицированных в других рубриках
M63.1* Миозиты при протозойной и паразитарной инфекциях, классифицированных в других
рубриках
M63.2* Миозит при других инфекционных болезнях, классифицированных в других рубрикахM63.3* Миозит при саркоидозе(D86.8+)
M63.8* Другие мышечные расстройства при болезнях, классифицированных в других рубриках
ПОРАЖЕНИЯ СИНОВИАЛЬНЫХ ОБОЛОЧЕК И СУХОЖИЛИЙ (M65-M68)
M65 Синовиты и теносиновитыИсключено:
болезни мягких тканей, связанные с нагрузкой, перегрузкой и давлением(M70.-) текущая травма- см. травмы связки или сухожилия по областям тела хронический крепитирующий синовит кисти и запястья(M70.0)
M65.0 Абсцесс оболочки сухожилия
При необходимости идентифицировать бактериальный возбудитель используют дополнительный код (B95-B96).
M65.1 Другие инфекционные(тено)синовиты
M65.2 Кальцифицирующий тендинитИсключено:
плеча (M75.3)
уточненные тендиниты (M75-M77) M65.3 Щелкающий палец
M65.4 Теносиновит шиловидного отростка лучевой кости M65.8 Другие синовиты и теносиновиты
246
M65.9 Синовит и теносиновит неуточнённый
M66 Спонтанный разрыв синовиальной оболочки и сухожилия
Включено: разрывы тканей, вызванные приложением к ним обычных усилий, как следствие
уменьшения прочности тканей Исключено:
синдром сдавления ротатора (M75.1)
травматический разрыв (при приложении к нормальным тканям чрезмерной силы) — см.
травмы сухожилия по областям тела M66.0 Разрыв подколенной кисты
M66.1 Разрыв синовиальной оболочкиИсключено: разрыв подколенной кисты (M66.0)
M66.2 Спонтанный разрыв сухожилий разгибателей
M66.3 Спонтанный разрыв сухожилий сгибателей
M66.4 Спонтанный разрыв других сухожилий
M66.5 Спонтанный разрыв неуточнённых сухожилий
M67 Другие поражения синовиальных оболочек и сухожилийИсключено:
ксантоматоз, локализованный в сухожилиях(E78.2) ладонный фасциальный фиброматоз Дюпюитрена(M72.0) тендинит БДУ(M77.9)
M67.0 Короткое пяточное сухожилие(приобретенное) M67.1 Другая контрактура сухожилия(влагалища)
Исключено: с контрактурой сустава(M24.5)
M67.3 Мигрирующий синовит
Исключено: палиндромный ревматизм(M12.3) M67.4 Ганглион
Исключено:
ганглион при фрамбезии (A66.6) киста:
-синовиальной оболочки }
-синовиальной сумки } (M71.2-M71.3)
M67.8 Другие уточненные поражения синовиальной оболочки и сухожилия
M67.9 Поражение синовиальной оболочки и сухожилия неуточнённое
M68* Поражения синовиальных оболочек и сухожилий при болезнях, классифицированных в
других рубриках
M68.0* Синовит и теносиновит при бактериальных болезнях, классифицированных в других
рубриках
M68.8* Другие поражения синовиальной оболочки и сухожилий при болезнях,
классифицированных в других рубриках
ДРУГИЕ БОЛЕЗНИ МЯГКИХ ТКАНЕЙ (M70-M79)
247
M70 Болезни мягких тканей, связанные с нагрузкой, перегрузкой и давлениемВключено: профессиональные болезни мягких тканей Исключено:
бурсит:
-БДУ (M71.9)
-плеча (M75.5)
энтезопатии (M76-M77)
| Видео (кликните для воспроизведения). |
M70.0 Хронический крепитирующий синовит кисти и запястья
M70.1 Бурсит кисти
M70.2 Бурсит локтевого отростка
M70.3 Другие бурситы локтевого сустава
M70.4 Препателлярный бурсит
M70.5 Другие бурситы коленного сустава
M70.6 Бурсит большого вертела(бедренной кости)
M70.7 Другие бурситы бедра
M70.8 Другие болезни мягких тканей, связанные с нагрузкой, перегрузкой и давлениемM70.9 Болезни мягких тканей, связанные с нагрузкой, перегрузкой и давлением неуточнённыеM71 Другие бурсопатии
Исключено:
бурсит большого пальца стопы (M20.1)
бурситы, связанные с нагрузкой, перегрузкой и давлением(M70.-) энтезопатии(M76-M77)
M71.0 Абсцесс синовиальной сумки
M71.1 Другие инфекционные бурситы
M71.2 Синовиальная киста подколенной области Исключено: с разрывом (M66.0)
M71.3 Другая киста синовиальной сумки
Исключено: синовиальная киста с разрывом(M66.1) M71.4 Отложения кальция в синовиальной сумке
Исключено: в плече (M75.3)
M71.5 Другие бурситы, не классифицированные в других рубрикахИсключено: бурсит:
-БДУ (M71.9)
-коллатеральный большеберцовый Пеллегрини-Штиды(M76.4)
-плеча (M75.5)
M71.8 Другие уточненные бурсопатии
M71.9 Бурсопатия неуточнённая
M72 Фибробластические нарушения
Исключено: ретроперитонеальный фиброматоз(D48.3) M72.0 Ладонный фасциальный фиброматоз
248
M72.1 Соединительнотканные узелки на тыльной поверхности пальцев
M72.2 Подошвенный фасциальный фиброматоз
M72.3 Узелковый фасциит
M72.4 Псевдосаркоматозный фиброматоз
M72.5 Фасциит, не классифицированный в других рубрикахИсключено: фасциит:
-диффузный (эозинофильный) (M35.4)
-подошвенный (M72.2)
-узелковый (M72.3)
M72.8 Другие фибробластические нарушения
M72.9 Фибробластические нарушения неуточнённые
M73* Поражения мягких тканей при болезнях, классифицированных в других рубрикахM73.0* Гонококковый бурсит (A54.4+)
M73.1* Сифилитический бурсит(A52.7+)
M73.8* Другие поражения мягких тканей при болезнях, классифицированных в других
рубриках
M75 Поражения плеча
Исключено: синдромплечо-кисть(M89.0) M75.0 Адгезивный капсулит плеча
M75.1 Синдром сдавления ротатора плеча
M75.2 Тендинит двуглавой мышцы
M75.3 Кальцифицирующий тендинит плеча
M75.4 Синдром удара плеча
M75.5 Бурсит плеча
M75.8 Другие поражения плеча
M75.9 Поражение плеча неуточнённое
M76 Энтезопатии нижней конечности, исключая стопу
Исключено: бурсит вследствие нагрузки, перегрузки и давления(M70.-) M76.0 Тендинит ягодичных мышц
M76.1 Тендинит поясничных мышц
M76.2 Шпора подвздошного гребешка
M76.3 Подвздошный большеберцовый связочный синдром
M76.4 Большеберцовый коллатеральный бурсит
M76.5 Тендинит области надколенника
M76.6 Тендинит пяточного сухожилия
M76.7 Тендинит малоберцовой кости
M76.8 Другие энтезопатии нижней конечности, исключая стопу
M76.9 Энтезопатия нижней конечности неуточнённая
M77 Другие энтезопатии
249
Исключено: бурсит:
-БДУ (M71.9)
-вследствие нагрузки, перегрузки и давления(M70.-) остеофит(M25.7)
энтезопатия позвоночника (M46.0)
M77.0 Медиальный эпикондилит
M77.1 Латеральный эпикондилит
M77.2 Периартериит запястья
M77.3 Пяточная шпора
M77.4 Метатарзалгия
Исключено: метатарзалгия Мортона(G57.6) M77.5 Другие энтезопатии стопы
M77.8 Другие энтезопатии, не классифицированные в других рубриках
M77.9 Энтезопатия неуточнённая
M79 Другие болезни мягких тканей, не классифицированные в других рубрикахИсключено: боль в мягких тканях, психогенная (F45.4)
M79.0 Ревматизм неуточнённый
Исключено: палиндромный ревматизм(M12.3) M79.1 Миалгия
Исключено: миозит (M60.-)
M79.2 Невралгия и неврит неуточнённыеИсключено:
ишиас (M54.3-M54.4)
мононевропатии (G56-G58) радикулит:
-БДУ }
-плечевой } (M54.1)
-пояснично-крестцовый}
M79.3 Панникулит неуточнённыйИсключено: панникулит:
-волчаночный (L93.2)
-рецидивирующий (M35.6)
-шеи и позвоночника (M54.0)
M79.4 Гипертрофия(подколенной) жировой подушечки
M79.5 Остаточное инородное тело в мягких тканяхИсключено:
гранулема (вызванная попаданием инородного тела в):
-кожу и подкожную ткань (L92.3)
-мягких тканей (M60.2)
M79.6 Боль в конечности
M79.8 Другие уточненные поражения мягких тканей
250
Тендовагинит – это острое или хроническое воспаление фиброзного (синовиального) влагалища сухожилия мышцы, что нередко сочетается с воспалением непосредственно сухожилия.
Этиопатогенез
Тендовагинит может развиться как самостоятельное заболевание, так и как результат осложнения инфекционного процесса.
Заболевание может иметь острое или хроническое течение. В зависимости от этиологии различают инфекционный и асептический тендовагинит, в том числе при ревматических и аллергических заболеваниях.
Наиболее часто возникает асептический тендовагинит, который обусловлен продолжительными и/или тяжелыми физическими нагрузками на связочный аппарат, часто повторяющимися однотипными движениями в результате профессиональной деятельности или переохлаждении. Асептическому воспалению более подвержены синовиальные влагалища длинных и толстых сухожилий. Из-за более высокой активности мышц верхних конечностей тендовагиниты в этой области возникают наиболее часто.
Травматизация кожных покровов (ушибы, порезы кожи в области сухожильных влагалищ) также могут стать причиной гнойного или асептического тендовагинита.
Кроме того, тендовагиниты могут быть одним из проявлений ревматоидного или специфического артрита, подагры, болезни Бехтерева, синдрома Рейтера, остеомиелита, тендовагинитов, возникающих при сепсисе, некоторых аллергических и инфекционных заболеваниях (туберкулез, гонорея, бруцеллез).
В результате нарушения регионарного крово- и лимфообращения (к примеру при варикозной болезни нижних конечностей) может развиться дегенеративный тендовагинит.
Различают следующие анатомо-гистологические формы тендовагинитов, которые в отдельных случаях характеризуют последовательное развитие патологического процесса:
- Легкая, простая, или начальная форма характеризуется возникновением только гиперемии преимущественно фиброзного слоя синовиального влагалища. При этой форме возникают локальные участки повреждения в эндотелиальном слое, в адвентициальном слое иногда определяются периваскулярные инфильтраты, нарушения границ и структуры слоев не развиваются.
- Экссудативно-серозная форма тендовагинита отличается скоплением в синовиальном влагалище умеренного количества мутноватой синовиальной жидкости желтоватого цвета. Вокруг сухожилия формируется небольшая округлая припухлость. Наиболее часто подобный вариант развивается в случае наслоения инфекции.
- Хроническая стенозирующая форма тендовагинита характеризуется возникновением склеротических изменений в синовиальных влагалищах, что сопровождается исчезновением структурных границ между слоями и формированием стеноза, затрудняющего скольжение сухожилия.
Помимо того, морфологические изменения синовиального влагалища имеют зависимость от специфических свойств повреждающих факторов, которые спровоцировали возникновение тендовагинита: присутствие микрофлоры обуславливает преобладание элементов воспаления, при отсутствии микрофлоры преобладают дегенеративные процессы.
Общеклиническая картина
Острый тендовагинит сопровождается выраженной болезненностью, в значительной мере усиливающейся при активных и пассивных движениях. Область пораженного сухожилия становится припухлой и болезненной при пальпации. Припухлость может распространиться на все предплечье или голень. В отдельных случаях при пальпации может возникать крепитация, неестественно выраженное сгибание пальцев. При попытке разогнуть пальцы возникает выраженная болезненность.
Наиболее часто патологический процесс развивается в сухожилиях тыльной поверхности кистей и стоп. Относительно редко наблюдается острое воспаление сухожилий пальцев кистей, которое обычно трансформируется в хроническую форму.
При гнойной форме тендовагинита возникает общеинтоксикационная симптоматика (лихорадка, нарастание температуры тела), развивается регионарный лимфаденит. Скопление воспалительного серозного или гнойного экссудата может привести к сдавлению кровеносных сосудов, питающих сухожилие, и последующему его некрозу.
Хронические формы тендовагинитов, как правило, возникают при определенных видах трудовой деятельности (игра на пианино, занятия теннисом), которая сопровождается частой и/или выраженной нагрузкой на сухожилия определенных мышечных групп. Также хроническая форма тендовагинита может возникнуть при некорректном лечении острого периода заболевания. Наиболее часто хронические тендовагиниты возникают в области локтевых и лучезапястных суставов.
При хроническом тендовагините возникает уменьшение подвижности в суставе, усиление боли при резких движениях, сопровождающихся специфическим скрипящим звуком, щелчками при сжатии пальцев кисти в кулак. Хронические формы тендовагинитов наиболее часто возникают во влагалищах сгибателей и разгибателей пальцев кистей.
Крепитирующий тендовагинит (паратенонит крепитирующий)
Крепитирующий тендовагинит относится к наиболее часто встречающемуся профессиональному заболеванию опорно-двигательного аппарата. Заболевание возникает из-за продолжительной микротравматизации сухожилий и окружающих их тканей при однотипных часто повторяющихся движениях кисти, пальцев кисти и стопы (50–60 и более в 1 мин).
Крепитирующему тендовагиниту наиболее подвержены сухожильные влагалища разгибателей правого предплечья, относительно редко – сухожильные влагалища передней поверхности голени и ахиллова сухожилия.
Клиническая картина
Пораженная область становится припухлой и болезненной при пальпации. При сгибании пальцев кистей возникает болезненность и характерный скрипящий звук, имеющий сходство с хрустом снега.
Средняя продолжительность заболевания составляет 10–15 дней, существует большая вероятность возникновения рецидивов и хронического течения.
Лечение
Основным методом лечения крепитирующего тендовагинита является создание покоя больной конечности посредством съемной лонгеты. Назначается фармакотерапия нестероидными противовоспалительными препаратами, новокаиновые блокады, УВЧ-терапия.
Профилактика
При выполнении работ с часто повторяющимися однотипными движениями рекомендуется делать регулярные 10-ти минутные перерывы для отдыха. После длительного перерыва в работе физическая нагрузка должна увеличиваться постепенно; рекомендуется ношение специальных фиксирующих повязок («напульсников»).
Болезнь де Кервена (стенозирующий тендовагинит де Кервена)
Это заболевание характеризуется воспалением синовиального влагалища разгибателя и длинной отводящей мышцы 1-го пальца кисти.
Этиопатогенез
Из-за постоянных физических нагрузок на 1-й палец, который физиологически противостоит силе остальных пальцев кисти и участвует практически во всех видах физических нагрузок на кисть, палец постоянно перенапрягается.
Данному заболеванию наиболее подвержены лица, которые заняты тяжелым физическим трудом (столяры, грузчики, каменщики, швеи, пианисты). Болезнь де Кервена чаще регистрируется у лиц женского пола.
Относительно редко заболевание возникает при локальной травме области анатомической табакерки, еще реже при ревматоидном артрите, туберкулезе лучезапястного сустава или при иной костно-суставной патологии.
Клиническая картина
Болезнь де Кервена характеризуется болью и отечностью в области лучезапястного сустава (в области проекции шиловидного отростка и анатомической табакерки). При давлении на область анатомической табакерки, отведении и разгибании большого пальца боль значительно усиливается. При движении 1-м пальцем прослушивается характерный скрип, обусловленный движением сухожилия через суженное и воспаленное синовиальное влагалище. Движения в пальце становятся ограниченными из-за болезненности, болезненность распространяется и на область лучезапястного сустава.
Диагностика и дифференциальный диагноз
Диагностика заболевания основывается на выявлении характерной клинической симптоматики, результатах рентгенологического исследования (в области 1-го костно-фиброзного канала определяется обызвествление различной степени выраженности).
В сомнительных случаях применяется МРТ-обследование.
Болезнь де Кервена необходимо дифференцировать от артроза лучезапястного сустава, воспаления шиловидного отростка (стилоидита), мигрирующего полиневрита (синдрома Вантерберга).
Лечение
Консервативные методики лечения эффективны приблизительно в первые 6 недель течения заболевания. Проводится иммобилизация 1-го пястно-фалангового сустава при помощи ортеза, назначается фармакотерапия нестероидными противовоспалительными средствами, при выраженном течении в область воспаления вводятся глюкокортикоидные фармсредства.
При неэффективности консервативной терапии прибегают к хирургическим методикам лечения.
Тендовагинит локтевого разгибателя кистей (локтевой стилоидит)
Заболевание встречается гораздо реже, чем болезнь де Кервена, и отличается более благоприятным течением. При локтевом стилоидите возникают фиброзные изменения в сухожилии, в структурах синовиального влагалища, что приводит к сужению 6-го канала тыльной связки запястья.
Этиология
Заболевание, как правило, является следствием продолжительной микротравматизации в результате профессиональной деятельности, либо при прямой травме данной анатомической области.
Клиническая картина
Заболевание характеризуется возникновением спонтанных болей в области шиловидного отростка локтевой кости и возможной иррадиацией в IV–V пальцы кисти. Отведение кисти в лучевую сторону при одновременном ее тыльном сгибании приводит к усилению болезненности. Возникает припухлость и утолщение тканей над шиловидным отростком. При пальпации шиловидного отростка отмечается локальная болезненность.
Диагностика и дифференциальный диагноз
Диагностика заболевания основывается на выявлении характерной клинической симптоматики, на сведениях анамнеза заболевания. Проводится рентгенологическое исследование.
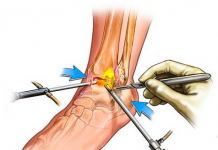
Тендовагинит сгибателей пальцев и кисти (синдром запястного канала)
Заболевание встречается значительно реже, чем тендовагинит тыльной связки запястья.
Синдром запястного канала обусловлен различными патологическими процессами (воспалительным, посттравматическим, новообразованиями), возникающими в канале, что приводит к сдавлению проходящей в этой области веточки срединного нерва, которая иннервирует кожу I–III и медиальную сторону IV пальцев.
В случае травмы заболевание развивается на одной руке, в остальных эпизодах заболеванию подвергаются обе руки и нередко ассиметрично.
Вовлечение в патологический процесс синовиальных влагалищ сгибателей кисти и пальцев, поперечной связки запястья приводит к снижению силы сгибателей кисти и пальцев, короткой противопоставляющей мышцы большого пальца, в более тяжелых случаях – к атрофическим изменениям.
Клиническая картина
Пациента беспокоят жгучие боли и чувство онемения I–III пальцев кисти, которые усиливаются в ночной период времени. При этом больной просыпается и пытается сжать пальцы, опустить руку вниз с постели. Сила кисти снижается, уменьшается чувствительность кончиков пальцев, может возникнуть акроцианоз, гипергидроз. В более редких случаях определяется побледнение или покраснение кожи пальцев.
Симптоматика заболевания отличается вариабельной симптоматикой, от периодически возникающих болей и парестезий до возникновения трофических изменений на кончиках пальцев, атрофии мышц тенара, полной утраты болевой чувствительности, формирования стойких контрактур, которые в различной степени ограничивают трудоспособность.
Дифференциальная диагностика
Тендовагинит сгибателей пальцев и кисти необходимо дифференцировать от вегетативных полиневритов и полинейропатий, синдрома гуйонского канала, симпатического трунцита звездчатого узла, остеохондроза шейного отдела позвоночника, от тендовагинитов тыльной связки запястья.
Тендовагинит поверхностных сгибателей пальцев («защелкивающийся», или «пружинящий палец», болезнь Нотта)
Заболевание развивается при продолжительной микротравматизации, чаще профессиональной, синовиальных влагалищ и проходящих в них сухожилий, что обуславливает возникновение фиброзных изменений. Тендовагинит поверхностных сгибателей пальцев наиболее часто возникает у лиц, работа которых связан с длительным давлением на ладонь и пальцы (шлифовщики, слесари механосборочных работ, обрубщики). В отдельных эпизодах причина заболевания остается невыясненной.
Клиническая картина
Ведущим клиническим симптомом является возникновение боли на ладонной поверхности у основания одного или нескольких пальцев – как правило I,II и IV. Боль усиливается при пальпации оснований пальцев, при их сгибании или разгибании.
Первоначально болевые ощущения тревожат пациента в утренние часы, возникает необходимость в «разработке» движений в пальцах некоторое время. При пальпации ладонной поверхности пястно-фаланговых суставов определяются округлые или овальные утолщения на сухожилиях до 5 мм в диаметре. Быстрое и усиленное сгибание и разгибание пальцев сопровождается болезненностью, изредка может выслушиваться щелканье. На поздних стадиях заболевания преодолевать защелкивание пальцев приходится при помощи здоровой руки, при этом боль распространяется в кисть, предплечье.
Дифференциальная диагностика
Тендовагинит поверхностных сгибателей пальцев приходится дифференцировать от контрактуры Дюпюитрена, артрогенных и посттравматических деформаций и контрактур.
Тендовагинит задней большеберцовой мышцы (синдром тарзального канала)
Патологические изменения в тканях синовиального влагалища приводят к сдавлению заднего большеберцового нерва, который расположен в этом канале, и возникновению вазомоторно-трофических нарушений.
Клиническая картина
Сдавление большеберцового нерва сопровождается возникновением жгучих болей и парестезий, распространяющихся по внутренней поверхности стопы и в пальцах, усиливающихся в ночное время. Болевые ощущения иногда распространяются на голень. На внутренней поверхности определяется припухание и болезненное при пальпации уплотнение. На тыльной поверхности стопы снижается болевая и тактильная чувствительность.
Специфический тендовагинит
Заболевания является одной из наиболее редких разновидностей внелегочного туберкулеза. Специфическому тендовагиниту в одинаковой степени подвержены все возрастные группы. В сравнении с другими локализациями туберкулезного поражения, заболевание считается наиболее благоприятным течением при оценке общего состояния пациента. Однако для восстановления функции пораженной конечности прогноз при запущенных случаях неблагоприятный.
Этиопатогенез
Механизм проникновения туберкулезной микобактерии в синовиальные влагалища окончательно невыяснен. Имеются предположения, что инфекция может проникать при ранениях, уколах при разделке больных животных (мясники, фермеры). Иные исследовали, считают, что в природе существует туберкулезная микобактерия, синтезирующая тропный к синовиальным оболочкам токсин. Кроме того, существует мнение, что распространение микобактерии происходит из уже существующих в организме очагов туберкулеза.
В расширенных синовиальных влагалищах скапливается фиброзный экссудат, содержащий значительное количество рисоподобных телец и/или очаги казеозного распада. После стихания туберкулезного процесса остается незначительное количество фиброзного экссудата и фиброзирование связочного аппарата.
Наиболее часто специфический тендовагинит возникает на ладонной, а затем и на тыльной стороне кисти.
Клиническая картина
При специфическом тендовагините формируется припухание, легкая болезненность и незначительное ограничение функции. Скопления синовиальной жидкости в карпальных сумках при надавливании смещаются выше или ниже карпального канала, при этом возникает незначительная болезненность. Тендовагинит локтевой карпальной сумки приводит к сдавлению срединного нерва, что сопровождается выраженной болью и парезами в области его иннервации (запястный синдром). Незначительное ограничение движений в кисти обусловлено припуханием. Прогрессирование заболевания приводит к ослаблению и выпадению некоторых движений из-за удлинения или разрыва сухожилий, которые могут возникнуть спустя 2–3 года от начала заболевания. Экономные оперативные вмешательства при специфическом тендовагините могут осложниться формированием свищей.
Лечение
При специфическом тендовагините наиболее эффективным методом лечения является радикальное оперативное вмешательство (удаление всех поврежденных элементов связочного аппарата) с одновременным применением противотуберкулезной фармакотерапии.
Диагностика и дифференциальный диагноз
Выявление казеозных очагов практически подтверждает диагноз специфического тендовагинита, проводится гистоморфологическое, бактериологическое исследования с выделением чистой культуры возбудителя.
Специфический тендовагинит необходимо дифференцировать от ревматоидного, посттравматического тендовагинита.
Прогноз и исход
При своевременно начатом квалифицированном лечении прогноз по отношению к связочному аппарату благоприятный. В преобладающем большинстве случаев функция кисти восстанавливается практически в полном объеме. При недостаточно радикальном хирургическом лечении, недиагностированном специфическом остите костей запястья возможно рецидивирование заболевания (приблизительно в 10–60% случаев).
Общие принципы лечения тендовагинитов
Лечебные мероприятия должны начинаться с прекращения воздействия повреждающих факторов на область поражения (уменьшение нагрузки, иммобилизация).
Фармакотерапия тендовагинита зависит от непосредственной причины заболевания и возникших осложнений. Применяется терапия нестероидными противовоспалительными фармсредствами, антибиотиками, назначаются компрессы и мази. В преобладающем большинстве случаев показана иммобилизация пораженной области.
Благоприятное действие на течение тендовагинита имеют различные тепловые физиотерапевтические процедуры (озокерито-парафиновые аппликации, УВЧ-терапия).
В периоде реконвалесценции рекомендуется массаж и ЛФК.
Прогноз и профилактика
При своевременном квалифицированном лечении прогноз при тендовагините благоприятный. Гнойные тендовагиниты могут стать причиной стойких нарушений функций кисти и/или стопы. В случаях, когда после перенесенного острого тендовагинита возобновляются физические перегрузки, существует высокая вероятность возникновения рецидива заболевания и трансформации в хронический тендовагинит.
Профилактические мероприятия должны быть направлены на предупреждение хронического перенапряжения и травматизации связочного аппарата, рациональное трудоустройство пациентов с хроническими формами тендовагинитов.
Теносиновит – это воспаление синовиальной оболочки сустава, окружающей сухожилие. Болезнь может протекать как в острой, так и в хронической форме.
Развивается теносиновит под воздействием таких факторов:
- Травмы. Если сустав был поврежден, и при этом у человека в организме есть какая-либо инфекция, риск того, что у него разовьется теносиновит, очень высок. Лечение будет более сложным и длительным, если влагалищная сумка сустава была разорвана, полностью или частично.
- Сбой в работе иммунной системы.
- Артриты ревматоидного характера.
- Дистрофично-дегенеративные изменения сустава. В запущенной форме изменения распространяются и на расположенные рядом сухожилия.
- Заражение некоторыми бактериями и вирусами.
- Возрастные изменения, когда ткани сустава изнашиваются и получают недостаточно питания.
- Постоянные нагрузки. Теносиновит коленного или голеностопного сустава может развиться даже у тех людей, которые малоактивны, но при этом постоянно в силу профессиональной деятельности или привычки нагружают один и тот же сустав.
Симптомы теносиновита наблюдается у людей любого возраста, но чаще от этой болезни страдают пожилые люди.
Классификация теносиновита
Выделяют такие типы этой патологии:
- Стенозирующий теносиновит. Такую форму болезни часто называют еще тенодовагинит локтевого, голеностопного, коленного или тазобедренного сустава. Наиболее часто наблюдается воспаление тех сухожилий, которые отвечают за отведение большого пальца конечности в сторону. Параллельно может поражаться короткий разгибатель пальца. Как следствие – подвижность большого пальца сильно ограничивается. Если лечение в острой форме не было проведено, болезнь переходит в хроническую. На сухожилиях и связках образуются рубцы, со временем происходит полная блокада сустава. Таким видом теносиновита страдают преимущественно женщины;
- Туберкулезный теносиновит. Эта форма патологии развивается, если в организм пациента занесена туберкулезная палочка. Поражаются влагалищные полости сухожилий кистей рук. Конечность при этом сильно отекает, но болевой синдром отсутствует;
- Хронический теносиновит воспалительного характера. Клиническая картина при этой форме заболевания очень схожа с течением туберкулезного теносиновита. На фоне этой болезни часто развивается ревматоидный артрит. Точный диагноз можно поставить только по результатам исследований выпота из суставной полости – они покажут, какая бактерия стала причиной воспаления.
Кроме того, заболевание классифицируется по локализации. Выделяют теносиновит голеностопного, коленного, локтевого, тазобедренного, лучезапястного сустава и головки бицепса.
Симптомы заболевания
Развивается патология медленно, на начальной стадии симптоматика очень слабо выражена. Потому с первыми жалобами пациент обращается к врачу уже при серьезных поражениях сухожилия, когда требуется длительное, комплексное лечение.
При подробном опросе пациент припоминает, когда именно ощутил впервые дискомфорт в области локтевого, голеностопного или коленного сустава – если бы лечение было начато в этот период, оно было бы менее продолжительным, а прогноз благоприятным. В запущенной стадии сустав блокируется, восстановить в полной мере его функциональность невозможно.
Распознать заболевание можно по таким признакам:
- Увеличение и отеки суставов при прощупывании.
- Ограничение подвижности.
- Сильное покраснение кожных покровов в области пораженного сухожилия.
- Боли, возникающие при нагрузках на мышцы, расположенные рядом с воспаленным сухожилием.
Симптомы могут быть различными в зависимости от локализации воспаления.
Поражение голеностопного сустава
Боли при этом могут возникать в любой части стопы, а могут охватывать всю ее. Неприятные ощущения усиливаются после долгого пребывания на ногах или длительных прогулок.
Иногда боли возникают при вытягивании ноги или поднимании ее верх с напряжением мышц – это говорит о том, что воспалительный процесс захватывает и позвоночник.
Поражение коленного сустава
Главный признак коленного теносиновита – увеличение коленной чашечки. Припухлость и отек коленного сустава объясняются скоплением жидкости в синовиальной сумке, количество ее резко возрастает при нагрузках и движениях коленного сустава.
Эта жидкость и есть причиной развития воспаления. Пациент обычно не жалуется на резкую боль – сильный болевой синдром беспокоит только при обострении коленного теносиновита.[3]
Поражение длинной головки бицепса
От такой формы болезни страдают пловцы, теннисисты, то есть, спортсмены, занимающиеся теми видами спорта, при которых многократно совершаются движения рукой над головой.
Болезнь де Кервена
Причины воспаления в этом случае – большие нагрузки на сухожилие большого пальца и запястье. Синдром де Кервена обычно развивается у людей, выполняющих монотонные движения в течение многих лет – наборщиков текстов, музыкантов, закройщиков, швей. Часто она диагностируется у трудолюбивых домохозяек и дачников.
Если причиной стала травма при выполнении домашней работы, развивается болезнь очень быстро и пациент не откладывает визит к врачу. Проблема в том, что часто назначается неправильное лечение, направленное на устранение симптомов ушиба, в то время как поражено сухожилие и развивается теносиновит.
При хроническом течении болезни де Кервена обследование и диагностика проводятся, как правило, на поздних стадиях, когда сустав почти полностью блокирован. Потому лечение также не всегда успешно.
Боли локализуются в области большого пальца, запястья и по краю лучезапястного сустава. Иногда болевой синдром охватывает локтевой сустав или полностью всю конечность.
Диагностика и правильное лечение затруднены еще тем, что боли могут быть разного характера: у кого-то ноющие, у кого-то острые, возникающие при движениях и нагрузках.
Как проводится лечение
Лечение воспаления сухожилия коленного, голеностопного или тазобедренного сустава подбирается в зависимости от его формы и локализации. Например, пункция (самый радикальный метод лечения при данном заболевании) чаще всего требуется при поражениях коленного сустава.
Когда медикаменты и физиотерапия оказываются бессильны, жидкость из суставной полости откачивается, затем в полость вводится лекарство. Иногда это антисептический раствор, в тяжелых случаях вводятся гормональные препараты. Такие методы позволяют купировать воспалительный процесс и начать мероприятия по восстановлению функций сустава.
Но если пациент вовремя обратил внимание на подозрительные боли и припухлости в области лучезапястного, плечевого или коленного суставов, лечение может быть ограничено курсом определенных медикаментов и физиотерапевтическими процедурами.
- Медикаменты должны действовать в трех направлениях: снимать отечность, устранять болевой синдром и воспалительный процесс. Обычно подбираются препараты местного и системного действия.
- Физиотерапевтические процедуры направлены на активирование обменных процессов в пораженном суставе, при этом действие медикаментов усиливается. Применяются электрофорез, магнитная и лазерная терапия, ультрафиолетовое облучение, ультразвук. В отдельных случаях назначается курс лечебного массажа.
Важно правильно подобрать различные методики и при необходимости корректировать программу терапии, чтобы добиться успеха. Игнорирование рекомендаций врача и самолечение может привести к самому печальному осложнению теносиновита – полной блокаде пораженного сустава.
Теносиновит – это воспаление синовиальной оболочки сустава, окружающей сухожилие. Болезнь может протекать как в острой, так и в хронической форме.
Развивается теносиновит под воздействием таких факторов:
- Травмы. Если сустав был поврежден, и при этом у человека в организме есть какая-либо инфекция, риск того, что у него разовьется теносиновит, очень высок. Лечение будет более сложным и длительным, если влагалищная сумка сустава была разорвана, полностью или частично.
- Сбой в работе иммунной системы.
- Артриты ревматоидного характера.
- Дистрофично-дегенеративные изменения сустава. В запущенной форме изменения распространяются и на расположенные рядом сухожилия.
- Заражение некоторыми бактериями и вирусами.
- Возрастные изменения, когда ткани сустава изнашиваются и получают недостаточно питания.
- Постоянные нагрузки. Теносиновит коленного или голеностопного сустава может развиться даже у тех людей, которые малоактивны, но при этом постоянно в силу профессиональной деятельности или привычки нагружают один и тот же сустав.
Симптомы теносиновита наблюдается у людей любого возраста, но чаще от этой болезни страдают пожилые люди.
Классификация теносиновита
Выделяют такие типы этой патологии:
- Стенозирующий теносиновит. Такую форму болезни часто называют еще тенодовагинит локтевого, голеностопного, коленного или тазобедренного сустава. Наиболее часто наблюдается воспаление тех сухожилий, которые отвечают за отведение большого пальца конечности в сторону. Параллельно может поражаться короткий разгибатель пальца. Как следствие – подвижность большого пальца сильно ограничивается. Если лечение в острой форме не было проведено, болезнь переходит в хроническую. На сухожилиях и связках образуются рубцы, со временем происходит полная блокада сустава. Таким видом теносиновита страдают преимущественно женщины;
- Туберкулезный теносиновит. Эта форма патологии развивается, если в организм пациента занесена туберкулезная палочка. Поражаются влагалищные полости сухожилий кистей рук. Конечность при этом сильно отекает, но болевой синдром отсутствует;
- Хронический теносиновит воспалительного характера. Клиническая картина при этой форме заболевания очень схожа с течением туберкулезного теносиновита. На фоне этой болезни часто развивается ревматоидный артрит. Точный диагноз можно поставить только по результатам исследований выпота из суставной полости – они покажут, какая бактерия стала причиной воспаления.
Кроме того, заболевание классифицируется по локализации. Выделяют теносиновит голеностопного, коленного, локтевого, тазобедренного, лучезапястного сустава и головки бицепса.
Симптомы заболевания
Развивается патология медленно, на начальной стадии симптоматика очень слабо выражена. Потому с первыми жалобами пациент обращается к врачу уже при серьезных поражениях сухожилия, когда требуется длительное, комплексное лечение.
При подробном опросе пациент припоминает, когда именно ощутил впервые дискомфорт в области локтевого, голеностопного или коленного сустава – если бы лечение было начато в этот период, оно было бы менее продолжительным, а прогноз благоприятным. В запущенной стадии сустав блокируется, восстановить в полной мере его функциональность невозможно.
Распознать заболевание можно по таким признакам:
- Увеличение и отеки суставов при прощупывании.
- Ограничение подвижности.
- Сильное покраснение кожных покровов в области пораженного сухожилия.
- Боли, возникающие при нагрузках на мышцы, расположенные рядом с воспаленным сухожилием.
Симптомы могут быть различными в зависимости от локализации воспаления.
Поражение голеностопного сустава
Боли при этом могут возникать в любой части стопы, а могут охватывать всю ее. Неприятные ощущения усиливаются после долгого пребывания на ногах или длительных прогулок.
Иногда боли возникают при вытягивании ноги или поднимании ее верх с напряжением мышц – это говорит о том, что воспалительный процесс захватывает и позвоночник.
Поражение коленного сустава
Главный признак коленного теносиновита – увеличение коленной чашечки. Припухлость и отек коленного сустава объясняются скоплением жидкости в синовиальной сумке, количество ее резко возрастает при нагрузках и движениях коленного сустава.
Эта жидкость и есть причиной развития воспаления. Пациент обычно не жалуется на резкую боль – сильный болевой синдром беспокоит только при обострении коленного теносиновита.[3]
Поражение длинной головки бицепса
От такой формы болезни страдают пловцы, теннисисты, то есть, спортсмены, занимающиеся теми видами спорта, при которых многократно совершаются движения рукой над головой.
Болезнь де Кервена
Причины воспаления в этом случае – большие нагрузки на сухожилие большого пальца и запястье. Синдром де Кервена обычно развивается у людей, выполняющих монотонные движения в течение многих лет – наборщиков текстов, музыкантов, закройщиков, швей. Часто она диагностируется у трудолюбивых домохозяек и дачников.
Если причиной стала травма при выполнении домашней работы, развивается болезнь очень быстро и пациент не откладывает визит к врачу. Проблема в том, что часто назначается неправильное лечение, направленное на устранение симптомов ушиба, в то время как поражено сухожилие и развивается теносиновит.
При хроническом течении болезни де Кервена обследование и диагностика проводятся, как правило, на поздних стадиях, когда сустав почти полностью блокирован. Потому лечение также не всегда успешно.
Боли локализуются в области большого пальца, запястья и по краю лучезапястного сустава. Иногда болевой синдром охватывает локтевой сустав или полностью всю конечность.
Диагностика и правильное лечение затруднены еще тем, что боли могут быть разного характера: у кого-то ноющие, у кого-то острые, возникающие при движениях и нагрузках.
Как проводится лечение
Лечение воспаления сухожилия коленного, голеностопного или тазобедренного сустава подбирается в зависимости от его формы и локализации. Например, пункция (самый радикальный метод лечения при данном заболевании) чаще всего требуется при поражениях коленного сустава.
Когда медикаменты и физиотерапия оказываются бессильны, жидкость из суставной полости откачивается, затем в полость вводится лекарство. Иногда это антисептический раствор, в тяжелых случаях вводятся гормональные препараты. Такие методы позволяют купировать воспалительный процесс и начать мероприятия по восстановлению функций сустава.
Но если пациент вовремя обратил внимание на подозрительные боли и припухлости в области лучезапястного, плечевого или коленного суставов, лечение может быть ограничено курсом определенных медикаментов и физиотерапевтическими процедурами.
- Медикаменты должны действовать в трех направлениях: снимать отечность, устранять болевой синдром и воспалительный процесс. Обычно подбираются препараты местного и системного действия.
- Физиотерапевтические процедуры направлены на активирование обменных процессов в пораженном суставе, при этом действие медикаментов усиливается. Применяются электрофорез, магнитная и лазерная терапия, ультрафиолетовое облучение, ультразвук. В отдельных случаях назначается курс лечебного массажа.
Важно правильно подобрать различные методики и при необходимости корректировать программу терапии, чтобы добиться успеха. Игнорирование рекомендаций врача и самолечение может привести к самому печальному осложнению теносиновита – полной блокаде пораженного сустава.
| Видео (кликните для воспроизведения). |
Источники:
- Ревматология. — М. : Медицина и физкультура, 2013. — 796 c.
- Тумко, И. Н. Лучшие методы лечения остеохондроза / И. Н. Тумко. — М. : «Издательство Фолио», 2012. — 154 c.
- Ольга, Барышева Апоптоз периферических лимфоцитов при ревматоидном артрите / Барышева Ольга , Наталья Везикова und Ирина Марусенко. — Москва: Высшая школа, 2014. — 108 c.
- Вёрткин, А. Л. Остеопороз. Руководство для практических врачей / А. Л. Вёрткин. — Москва: Наука, 2014. — 272 c.
- Синяченко, О. В. Диагностика и лечение болезней суставов / О. В. Синяченко. — М. : ЭЛБИ-СПб, Издатель А. Ю. Заславский, 2012. — 562 c.
Приветствую вас! на нашем ресурсе. Я Сергей Кондратов. Я уже более 8 лет работаю травматологом. Я считаю, что являюсь специалистом в этом направлении, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Перед применением описанного на сайте всегда необходима обязательная консультация у специалистов.