Система разработана для оценки тяжести остеоартрита коленного сустава при МРТ коленного сустава.
Дефект суставных хрящей
Оценка локализации, выраженности и приблизительного размера дефекта хряща основаны на модификации для МР-томографии артроскопической системы Noyes :
- 0 степень, нет изменений;
- 1 степень, изменения только интенсивности МР сигнала;
- 2A степень, дефект хряща менее чем на 50% толщины;
- 2B степень, дефект хряща на 50%-99%;
- 3A степень, дефект хряща на всю толщину, без дефектов костной ткани;
- 3B степень, дефект хряща на всю толщину с дефектом костной ткани.
Субхондральный трабекулярный отек
Трабекулярный костный отек определяется как неотграниенная область повышенной интенсивности МР сигнала в субхондральных зонах на промежуточно взвешенных быстрых спин-эхо изображениях, полученных с подавлением сигнала от жировой ткани, с сопоставлением изменений минимум в двух плоскостях :
- 0 степень, нет изменений;
- 1 степень, менее 10 мм в диаметре;
- 2 степень, 10 мм и более в диаметре.
Краевые остеофиты
Остеофиты разделены по следующим критериям:
- 0 степень, нет остеофитов;
- 1 степень, остеофиты менее 5 мм;
- 2 степень, остеофиты более 5 мм .
Субхондральные кисты
Субхондральной кисты определяются как четко отграниченные округлые или овальные области гиперинтенсивного МР сигнала (соотвествующего жидкости) на быстрых спин-эхо последовательностях с подавлением сигнала от жировой ткани .
Разделены по следующим критериям:
- 0 степень, нет изменений;
- 1 степень, менее 10 мм в диаметре;
- 2 степень, более10 мм в диаметре.
Субхондральный склероз
Локальное утолщение субхондральной костной ткани характеризующееся сингалом низкой интенсивности на промежуточно взвешенных спин-эхо и быстрых спин-эхо последовательностях с жироподавлением классифицированы как склероз и разделены по следующим критериям :
- 0 степень, нет изменений;
- 1 степень, склероз распространяющийся на глубину менее 5 мм;
- 2 степень, склероз распространяющийся на глубину более 5 мм.
Снутрисуставной выпот
- 0 степень, нет изменений;
- 1 степень, небольшой выпот;
- 2 степень, умеренный или выраженный выпот.
киста Бейкера/Синовиальные кисты
Синовиальные кист — заполненные жидкостью коллекторы, связанные с полостью сустава, локализующиеся между сухожилиями полуперепончатой и полусухожильной мышц, медиальной головкой икроножной мышцы, или в менее типичных местах, если подтверждена, связь с суставной полостью:
- 0 степень, нет изменений;
- 1 степень, небольшие;
- 2 степень, крупные.
Параменисковые кисты, ганглиевые кисты и другие неспецифические околосуставные кисты не включены в оценку.
Синовит
Синовит определяется в виде пролиферации синовиальной оболочки в области инфрапателлярной жировой клетчатке Хоффа и неравномерного утолщения на границе жировой ткани и суставного хрящя . Характеризуется сигналом низкой интенсивности на промежуточно взвешенных спин-эхо изображениях и умеренной или высокой интенсивностью сигнала на промежуточно взвешенных быстрых спин-эхо изображениях, полученных с подавлением сигнала от жировой ткани:
- 0 степень, нет изменений;
- 1 степень, умеренный;
- 2 степень, выраженный.
Патология менисков
Используются принятые критерие МР-визуализации, описанные в исследовании Crues и других авторов:
- 0 степень, шаровидное повышение интенсивности сигнала, не связанное с поверхностью мениска (степень 1 по Crues);
- 1 степень, линейное повышение интенсивности сигнала, не связанное с поверхностью мениска (степень 2 по Crues);
- 2 степень, разрыв без смещения (степень 3 по Crues);
- 3 степень, разрыв со смещением, комплекстный разрыв, раздваленный мениск.
Патология связок
Крустообразные связки:
- 0 степень, нет изменений;
- 1 степень, отек связки с нормальным ходом и интактной малоберцовой косью;
- 2 степень, полный разрыв, острый или хронический.
Коллатеральные связки:
- 0 степень, нет изменений;
- 1 степень, перилигаментозный отек без нарушения целостности связки;
- 2 степень, частичное повреждение;
- 3 степень, полный разрыв.
Свободные внутрисуставные тела
Свободные внутрисуставные тела разделены на несколько категорий: костные, гиалиновые, фиброзные и другие. Костные свободные внутрисуставные тела могут быть обнаружены рентгенологически. Гиалиновые свободные внутрисуставные тела рентгеннегативны, возникают в результате травмы за счет отрыва от участка хряща от суставных поверхностей: надколенника, бедренной кости или мыщелков большеберцовой кости. Фиброзные свободные тела также рентгеннегативны, встречаются реже, возникают в результате фрагментации мениска.
Предлагаемая градация остеоартрита коленного сустава по МР изображениям
в сопоставлении с классификацией Kellgren и Lawrence
- 0 ст
- нет изменений или минимальное повреждение хрящей
- остеофиты менее 5 мм,
- субхондрильный отек >10 мм,
- субхондральные кисты >10 мм.
2 ст
- повреждение хрящей II степени и как минимум один из следующих признаков:
- остеофиты >5 мм,
- субхондрильный отек >10 мм,
- субхондральные кисты >10 мм
3 ст
- повреждение хрящей III степени и как минимум один из следующих признаков:
- остеофиты >5 мм,
- субхондрильный отек >10 мм,
- субхондральные кисты >10 мм
4 ст
- повреждение хрящей III степени и повреждение менисков III степени
Система разработана для оценки тяжести остеоартрита коленного сустава при МРТ коленного сустава.
Дефект суставных хрящей
Оценка локализации, выраженности и приблизительного размера дефекта хряща основаны на модификации для МР-томографии артроскопической системы Noyes :
- 0 степень, нет изменений;
- 1 степень, изменения только интенсивности МР сигнала;
- 2A степень, дефект хряща менее чем на 50% толщины;
- 2B степень, дефект хряща на 50%-99%;
- 3A степень, дефект хряща на всю толщину, без дефектов костной ткани;
- 3B степень, дефект хряща на всю толщину с дефектом костной ткани.
Субхондральный трабекулярный отек
Трабекулярный костный отек определяется как неотграниенная область повышенной интенсивности МР сигнала в субхондральных зонах на промежуточно взвешенных быстрых спин-эхо изображениях, полученных с подавлением сигнала от жировой ткани, с сопоставлением изменений минимум в двух плоскостях :
- 0 степень, нет изменений;
- 1 степень, менее 10 мм в диаметре;
- 2 степень, 10 мм и более в диаметре.
Краевые остеофиты
Остеофиты разделены по следующим критериям:
- 0 степень, нет остеофитов;
- 1 степень, остеофиты менее 5 мм;
- 2 степень, остеофиты более 5 мм .
Субхондральные кисты
Субхондральной кисты определяются как четко отграниченные округлые или овальные области гиперинтенсивного МР сигнала (соотвествующего жидкости) на быстрых спин-эхо последовательностях с подавлением сигнала от жировой ткани .
Разделены по следующим критериям:
- 0 степень, нет изменений;
- 1 степень, менее 10 мм в диаметре;
- 2 степень, более10 мм в диаметре.
Субхондральный склероз
Локальное утолщение субхондральной костной ткани характеризующееся сингалом низкой интенсивности на промежуточно взвешенных спин-эхо и быстрых спин-эхо последовательностях с жироподавлением классифицированы как склероз и разделены по следующим критериям :
- 0 степень, нет изменений;
- 1 степень, склероз распространяющийся на глубину менее 5 мм;
- 2 степень, склероз распространяющийся на глубину более 5 мм.
Снутрисуставной выпот
- 0 степень, нет изменений;
- 1 степень, небольшой выпот;
- 2 степень, умеренный или выраженный выпот.
киста Бейкера/Синовиальные кисты
Синовиальные кист — заполненные жидкостью коллекторы, связанные с полостью сустава, локализующиеся между сухожилиями полуперепончатой и полусухожильной мышц, медиальной головкой икроножной мышцы, или в менее типичных местах, если подтверждена, связь с суставной полостью:
- 0 степень, нет изменений;
- 1 степень, небольшие;
- 2 степень, крупные.
Параменисковые кисты, ганглиевые кисты и другие неспецифические околосуставные кисты не включены в оценку.
Синовит
Синовит определяется в виде пролиферации синовиальной оболочки в области инфрапателлярной жировой клетчатке Хоффа и неравномерного утолщения на границе жировой ткани и суставного хрящя . Характеризуется сигналом низкой интенсивности на промежуточно взвешенных спин-эхо изображениях и умеренной или высокой интенсивностью сигнала на промежуточно взвешенных быстрых спин-эхо изображениях, полученных с подавлением сигнала от жировой ткани:
- 0 степень, нет изменений;
- 1 степень, умеренный;
- 2 степень, выраженный.
Патология менисков
Используются принятые критерие МР-визуализации, описанные в исследовании Crues и других авторов:
- 0 степень, шаровидное повышение интенсивности сигнала, не связанное с поверхностью мениска (степень 1 по Crues);
- 1 степень, линейное повышение интенсивности сигнала, не связанное с поверхностью мениска (степень 2 по Crues);
- 2 степень, разрыв без смещения (степень 3 по Crues);
- 3 степень, разрыв со смещением, комплекстный разрыв, раздваленный мениск.
Патология связок
Крустообразные связки:
- 0 степень, нет изменений;
- 1 степень, отек связки с нормальным ходом и интактной малоберцовой косью;
- 2 степень, полный разрыв, острый или хронический.
Коллатеральные связки:
- 0 степень, нет изменений;
- 1 степень, перилигаментозный отек без нарушения целостности связки;
- 2 степень, частичное повреждение;
- 3 степень, полный разрыв.
Свободные внутрисуставные тела
Свободные внутрисуставные тела разделены на несколько категорий: костные, гиалиновые, фиброзные и другие. Костные свободные внутрисуставные тела могут быть обнаружены рентгенологически. Гиалиновые свободные внутрисуставные тела рентгеннегативны, возникают в результате травмы за счет отрыва от участка хряща от суставных поверхностей: надколенника, бедренной кости или мыщелков большеберцовой кости. Фиброзные свободные тела также рентгеннегативны, встречаются реже, возникают в результате фрагментации мениска.
Предлагаемая градация остеоартрита коленного сустава по МР изображениям
в сопоставлении с классификацией Kellgren и Lawrence
- 0 ст
- нет изменений или минимальное повреждение хрящей
- остеофиты менее 5 мм,
- субхондрильный отек >10 мм,
- субхондральные кисты >10 мм.
2 ст
- повреждение хрящей II степени и как минимум один из следующих признаков:
- остеофиты >5 мм,
- субхондрильный отек >10 мм,
- субхондральные кисты >10 мм
3 ст
- повреждение хрящей III степени и как минимум один из следующих признаков:
- остеофиты >5 мм,
- субхондрильный отек >10 мм,
- субхондральные кисты >10 мм
4 ст
- повреждение хрящей III степени и повреждение менисков III степени
— угол «кистевого» сустава в ладонной проекции составляет 72—95° (он формируется пересечением линий, идущих через шиловидные отростки лучевой и локтевой костей, и линии оси диафиза лучевой кости);
— угол «кистевого» сустава в боковой проекции равен 79—94°;
— ширина суставной щели лучезапястного сустава не превышает 2—2,5мм;
звз
— угол лучезапястного сустава в ладонной проекции составляет около 30°. Этот угол образован перпендикуляром к оси диафиза лучевой кости и линией, идущей через края суставной поверхности эпифиза лучевой кости;
— ширина межзапястного сустава равна 1,5—2 мм;
— ширина запястно-пястного сустава не менее 1—2 мм;
— общая толщина кортикального слоя составляет около 4—5 мм (измеряют проксимальную фалангу указательного пальца);
— ширина межфаланговых суставов равна 1—2 мм;
— ладьевидно-полулунный угол (между осями костей) не более 70°;
— продольная ось, проходящая через лучевую кость, головчатую кость и пястную кость, должны совпадать.
2. По данным мрт:
— лучезапястный угол в корональной плоскости равен 10—30°, а в сагиттальной плоскости — 10-15°;
— треугольный ульнарный диск имеет среднюю толщину 16 мм+5 мм;
— ширина сустава в области дистального лучелоктевого пространства равна 3 мм;
— ширина других суставов не превышает 2 мм.
НОРМАЛЬНАЯ АНАТОМИЯ И РЕНТГЕНОАНАТОМИЯ КОСТЕЙ ТАЗА И ТАЗОБЕДРЕННОГО СУСТАВА
Таз служит местом перенесения тяжести с туловища на нижние конечности и обеспечивает функцию движения в тазобедренном суставе. Подвижность в области крестцово-подвздош-ного и лонного сочленений невелика. Подвздошная, седалищная и лонная кости формируют газ и срастаются в области вертлужной впадины. У детей вертлужная впадина представлена У-образным хрящом.
Правая и левая половины таза, как известно, образованы каждая тремя костями — подвздошной, седалищной и лонной, представляющими у взрослых единое костное соединение. У подвздошной кости различают тело, имеющее приближенно цилиндрическую форму, широкое плоское крыло, умеренно выгнутое в дорсальном направлении, и суставную ямку. На верхней поверхности крыла подвздошной кости имеется мощный, с шероховатой поверхностью гребень, на передней и задней его поверхности находится по две небольшие ости — верхние передняя и задняя, которые располагаются у соответствующих краев гребня: нижняя передняя — над латеральным краем крыши суставной ямки, нижняя задняя — у одноименной суставной поверхности крестцовой вырезки. Лонная и седалищная кости имеют каждая тело и ветви, между последними находится запирательное отверстие. У нижней поверхности ветви седалищной кости расположен седалищный бугор. С латеральной стороны комплекса кон-кресцированных тел костей таза находится вертлужная впадина, в которой различают полулунную поверхность, покрытую гиалиновым хрящом, и дно, выстланное волокнистым хрящом. Спереди правая и левая тазовые кости соединены симфизом, сзади — с крестцом, соответственно посредством синдесмоза и крестцово-подвздошных сочленений.
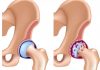
Тазобедренный сустав образован вертлужной впадиной и проксимальным отделом бедренной кости. Проксимальная часть бедра включает в себя круглую головку, изогнутую во фронтальной и сагиттальной плоскостях шейку и два вертела — большой и малый: первый распола-
гается у заднелатеральной поверхности основания шейки бедренной кости, второй — по зад-немедиальной поверхности проксимальной части тела кости. Между основаниями вертелов на передней поверхности бедренной кости проходит межвертельная линия, на задней поверхности — межвертельный гребень. Суставную поверхность, покрытую гиалиновым хрящом, имеет только головка бедренной кости, но поскольку суставная сумка тазобедренного сустава прикрепляется к межвертельной линии и межвертельному гребню, шейка бедренной кости и часть оснований обоих вертелов включаются в сустав. Это обстоятельство и позволяет говорить, что тазобедренный сустав образован не только головкой бедренной кости, но и всем ее проксимальным отделом.
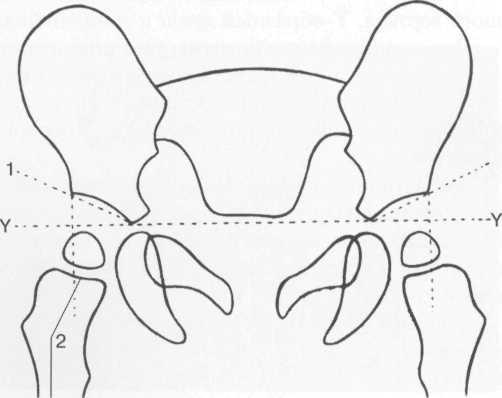
Оценка пространственного положения таза в трех плоскостях допустима только на рентгенограммах, выполненных при строго правильной укладке. Критерием нормы пространственного положения таза во фронтальной плоскости служит пересечение под углом 90° продольной оси позвоночника и двух линий, из которых одна проведена касательно к обоим подвздошным гребням, вторая — касательно к нижней поверхности обоих седалищных бугров. Рентгенологическим показателем нормального положения таза в горизонтальной плоскости является расположение лобкового симфиза на продолжении продольной оси крестца и равенство поперечных размеров крыльев подвздошных костей. Этот критерий верен только при условии правильной укладки таза при выполнении рентгенографии!
Пространственное положение входа в вертлужную впадину во фронтальной плоскости характеризуется величиной угла, образующегося при пересечении линии, проведенной касательно ко входу в вертлужную впадину, и линии, соединяющей нижние полюса обеих фигур слезы. Нормативные значения этого угла варьируют в пределах 50—55°. Пространственное положение крыши впадины характеризуется величиной угла, образующегося при пересечении линии, касательной к контуру крыши и линии, соединяющей верхние края фигур слезы. Значение этого угла в норме равно 10—12°. Показателем положения проксимального конца бедренной кости во фронтальной плоскости служит величина шеечно-диафизарного угла, равная в норме — 120—130°, косвенным показателем положения в горизонтальной плоскости является степень выступа малого вертела за медиальный контур тела бедренной кости.
Этапы оссификации тазобедренного сустава и костей таза
Возраст до 9 мес. Степень оссифицированности костей таза и проксимального конца бедренной кости на протяжении этого возрастного периода почти не отличается от той, которая имелась к моменту рождения. Хрящевое строение имеют следующие отделы этих костей (рис. 19.60)
Подвздошная кость: краевые отделы крыла, включая подвздошный гребень и все четыре ости, дистальная треть тела, субхондральные и латеральные отделы крыши вертлужной впадины. Седалищная кость: проксимальная часть тела и почти полностью восходящая часть ее ветви. Лобковая кость: проксимальная часть тела, преобладающая часть нижней ветви, сим-физиальная поверхность. Бедренная кость: головка, около 3/4 длины шейки, медиальная поверхность основания шейки и метафиза, оба вертела. На протяжении первых 9—10 мес жизни происходит (кроме общего увеличения размеров костей) только небольшое увеличение степени оссифицированности шейки бедренной и крыльев подвздошной кости. Первые точечные центры оссификации головки бедра появляются с 2—3 месяцев.
Рентгеноанатомическая картина. Тела подвздошной кости с одной стороны и лобковой и седалищной — с другой разделены широкой полосой просветления, анатомическим субстратом которой являются неоссифицированные части тел этих костей и Y-образный хрящ. Вер-тлужная впадина мелкая, крыша ее расположена косо, под углом 20—28° к горизонтальной плоскости. Контур крыши вертлужной впадины прямолинейный (рис. 19.61). Фигура слезы, являющаяся отображением дна вертлужной впадины, не имеет определенной формы либо
Рис. 19.60. Средние сроки появления ядер окостенения апофизов тазобедренного сустава, костей таза и закрытия их зон роста (в скобках) (по Silverman).
1-13-15 лет (21-25); 2— 13-15 лет (16-18); 3 — 3-6 мес (13-
19); 4-2-5 лет (12-18); 5- 13-15 лет (20-25); 6 — 13-15 лет (20-25); 7-6-9 лет (13-19).
вообще не выражена. Бедренная кость представлена проксимальной частью тела и основанием шейки. Наружный контур межвертельной части умеренно выпуклый, внутренний — вогнутый. Начиная с возраста 3—6 мес возможна визуализация центра оссификации головки бедра (рис. 19.62, а).
Возраст с 9 мес до 3 лет соответствует начальной стадии окостенения головки бедренной кости (рис. 19.62, б). Центр оссификации головки дифференцируется во всех случаях. Локализация центра оссификации непостоянная, отмечается появление его как в центре хрящевой модели головки, так и на несколько миллиметров медиальнее или латеральнее от центра. Окостенение головки происходит достаточно быстрыми темпами, и к 2 годам костная часть занимает примерно 2/3 объема хрящевой модели головки. Одновременно с окостенением головки также быстро нарастает степень оссифи-цированности шейки бедренной кости и ветвей лобковой и седалищной. К 3 годам (рис. 19.63, а) хрящевое строение сохраняют края крыльев подвздошных костей, краевые отделы тел костей таза, около 2/3 Длины верхней части ветвей седалищной и около половины нижней ветви лобковой костей, значительная часть крыши вертлужной впадины и головки бедренной кости, медиальный отдел шейки бедренной кости и оба ее вертела.
В 4—6 лет основными проявлениями энхондрального костеобразования являются оссифи-кация большого вертела бедренной кости и закрытие лонно-седалищного синхондроза. Большой вертел бедренной кости окостеневает из множественных центров оссификации, появляющихся примерно в 3,5, а чаще в 4 года. Отдельные центры оссификации довольно быстро сливаются в два, реже три крупных ядра окостенения, выполняющих к 6 годам весь объем хрящевой модели вертела, кроме его верхушки (рис. 19.63,6).
Рис. 19.61. Схема оценки нормальных
соотношений в тазобедренном суставе
новорожденных и детей раннего возраста
1 — схема измерения ацетабулярного угла при рентгенографии тазобедренного сустава; 2 — схема измерения шеечно-диафизарного угла бедренной кости.
зов
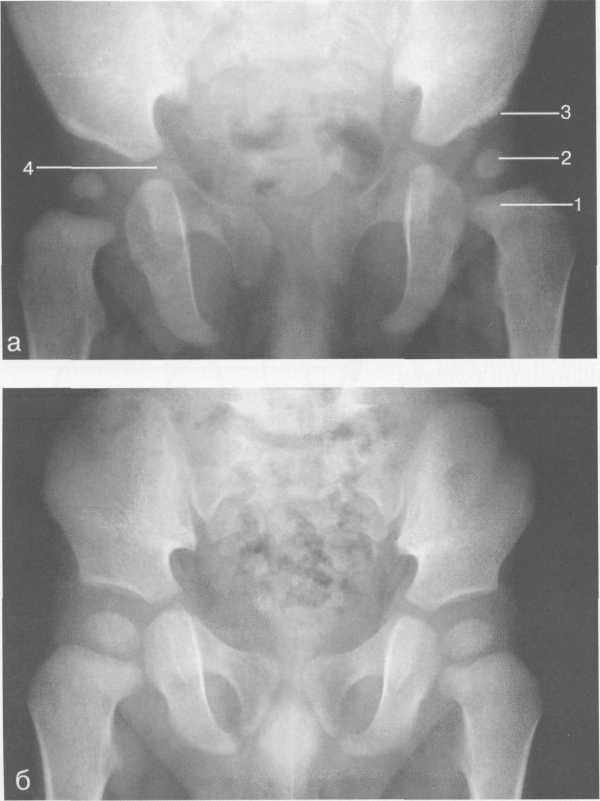
Рис. 19.62. Рентгенограммы тазобедренных суставов.
а — 5 мес: 1 — шейка бедренной кости;
2 — ядро оссификации головки бедра;
3 — крыша вертлужнои впадины; 4 — зона Y-образного хряща.
6 — 9 мес — 1 год.
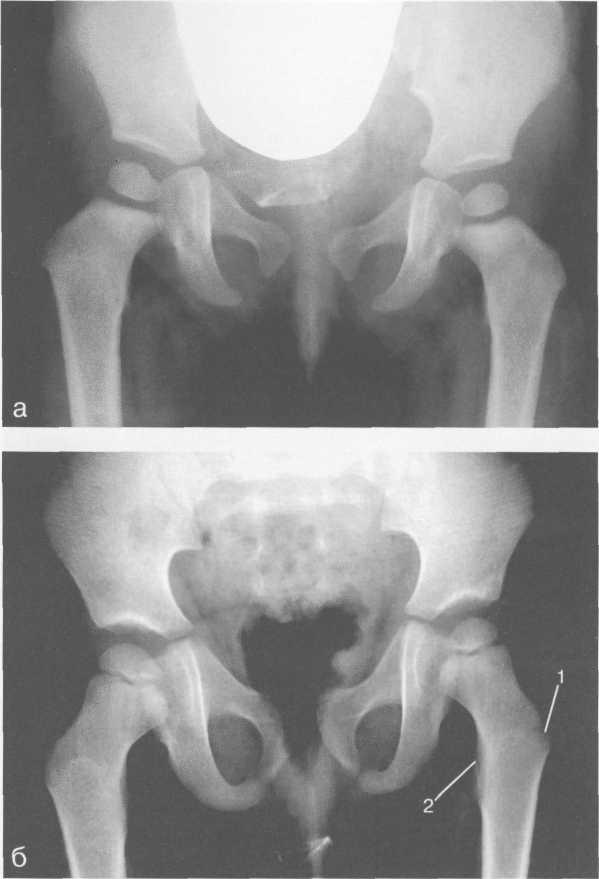
Закрытие лобково-седалищного синхондроза является заключительной фазой окостенения. Слияние нижней ветви лобковой кости и восходящей части ветви седалищной кости не имеет строго определенного возрастного срока и может произойти в интервале от 5 до 6,5 лет. К 6 годам происходит также почти полное окостенение головки бедренной кости, за исключением ее медиальной поверхности, заканчивается окостенение шейки и значительно увеличивается степень оссифицированности крыши вертлужнои впадины. Хрящевое строение к 6,5—7 годам сохраняют гребень, передний и задний краевые отделы крыла подвздошной кости, включая все четыре ее ости, края вертлужнои впадины, седалищный бугор, симфизеальные поверхности лобковых костей, медиальный отдел головки бедренной кости, малый вертел и верхушка большого вертела, Y-образный хрящ и метаэпифизарная ростковая зона бедренной кости.
При анализе рентгенограмм таза оценивают следующие рентгенанатомические показатели: особенности пространственного положения во всех трех плоскостях; форма, размеры, контуры и структура оссифицированных частей таза; состояние Y-образного хряща; анатомические соотношения в лонном симфизе. Критерии правильности этих соотношений такие же, как у взрослых.
Нормативные значения угла наклона крыши вертлужнои впадины такие же, как у взрослых; шеечно-диафизарного угла — 130±3°. Показателем соответствия локального костного возраста паспортному возрасту у детей 3,5—4 лет является наличие центров оссификации большого вертела, у детей 5—6 лет — полное окостенение ветви седалищной кости и нижней ветви лобковой кости (рис. 19.63, б).
В период с 7 до 10 лет заканчивается окостенение головки бедренной кости, оссифициру-ются края вертлужнои впадины. Завершается окостенение большого вертела и происходит полная оссификация малого вертела бедренной кости. Края вертлужнои впадины окостеневают
Рис. 19.63. Рентгенограммы тазобедренных суставов.
а — 3 года.
6 — 5 лет: 1 — область большого вертела; 2 — область малого вертела.
из множественных центров осси-фикации, появляющихся последовательно, начиная с отделов, примыкающих к ее крыше. Ядро окостенения малого вертела бедренной кости появляется в 7 лет, в это же время отмечается обычно несколько мелких добавочных центров ос-сификации большого вертела, за счет которых происходит окостенение его верхушки. Хрящевое строение к 10 годам сохраняют подвздошный гребень, все четыре ости подвздошной кости, седалищный бугор, Y-образный хрящ, симфизе-альные поверхности лонных костей, проксимальная метаэпифи-зарная ростковая зона бедренной кости и ростковые зоны большого и малого вертелов. Показателем соответствия локального костного возраста паспортному возрасту у детей 7 лет являются наличие ядра окостенения малого вертела бедренной кости и полный синостоз ветвей лонной и седалищной костей, уде-
Рис. 19.64. Рентгенограмма тазобедренных суставов (8 лет).
1 — апофиз (ядро оссификации) большого вертела; 2 — ветвь седалищной кости; 3 — запирательное отверстие; 4 — верхняя ветвь лобковой кости; 5 — лонное сочленение; 6 — нижняя ветвь лонной кости; 7 — Y-образный хрящ (зона роста).
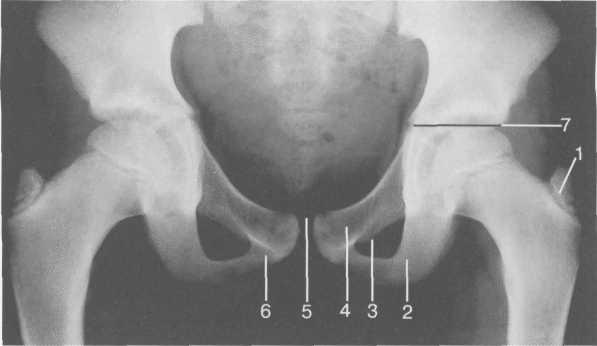
Рис. 19.65. Рентгенограмма тазобедренных суставов (10 лет).
1 — добавочные ядра оссификации апофизов большого вертела; 2 — малый вертел.
теи 8 лет — наличие ядер окостенения краев вертлужной впадины (рис. 19.64).
Возраст 10—14 лет — период оссификации апофизов, как и в других суставах. В 10—11 лет появляются центры оссификации гребня подвздошной кости, верхней и нижней передних остей подвздошной кости и седалищного бугра. Окостенение подвздошного гребня начинается от
передненижнего его края и постепенно распространяется в медиальном направлении, захватывая вначале боковые, затем верхнелатеральные и, наконец, верхнемедиальные отделы гребня. Передние верхняя и нижняя ости подвздошной кости имеют по одному центру оссификации. Окостенение апофиза седалищного бугра происходит путем постепенного увеличения протяженности нескольких центров оссификации с последующим слиянием их между собой. Полное окостенение перечисленных апофизов не имеет строго определенных возрастных сроков и наступает в период с 13 до 15 лет (см. рис. 19.66). К 14 годам хрящевое строение сохраняют, как правило, только метаэпифизарные ростковые зоны большого вертела и названных выше апофизов костей таза. Рентгеноанатомическому анализу доступен весь комплекс анатомических деталей таза и тазобедренного сустава (см. рис. 19.60). Показателем соответствия локального костного возраста паспортному возрасту служит степень оссифицированности подвздошного гребня, известный как показатель Риссера.
Возраст 15 —17 лет (рис. 19.66) соответствует последнему этапу постнатального формирования тазобедренного сустава и костей таза, заключающегося в синостозировании метаэпи-физарной ростковой зоны бедренной кости и ростковых зон большого и малого вертелов и апофизов костей таза.
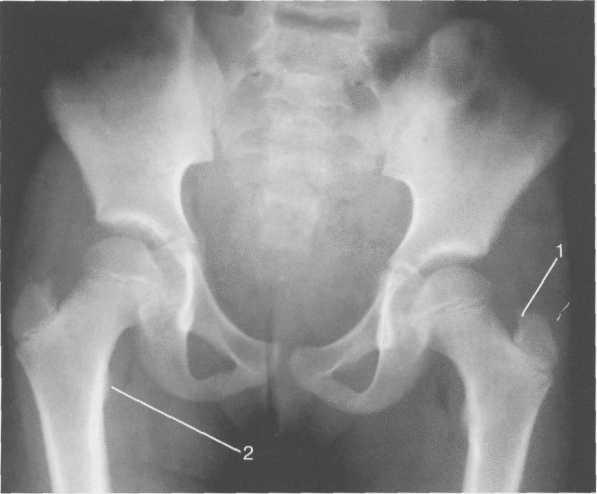
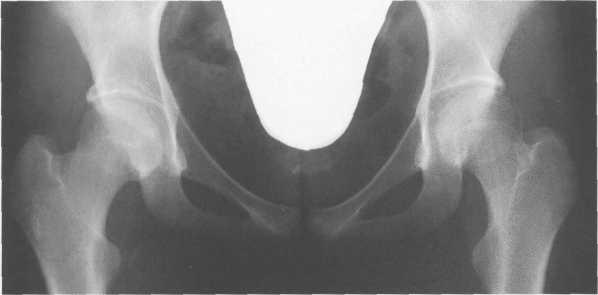
Рис. 19.66. Рентгенограмма тазобедренных суставов (взрослый).
ЗОВ
Нормальная анатомия тазобедренного сустава
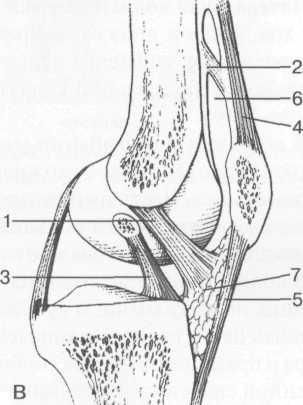
Тазобедренный сустав образован суставной поверхностью головки бедренной кости и вер-тлужной впадиной. Верлужная впадина покрыта гиалиновым хрящом только в области полулунной поверхности. Она имеет в центральной части углубление — ямку вертлужной впадины, в которой прикрепляется круглая связка бедренной кости (рис. 19.67). МРТ позволяет в области ямки увидеть жир и круглую связку головки бедренной кости, которая выглядит структурой низкой интенсивности сигнала (рис. 19.68).
Головка бедренной кости покрыта гиалиновым хрящом практически на всем протяжении, за исключением fovea capitis, где прикрепляется связка головки, lig. capitis femoris. Шейка бедренной кости отделяет головку от тела и способствует большому объему движений свободной нижней конечности. Шейка располагается под углом к телу бедренной кости, открытым кпереди (антеторсия) (рис. 19.69). Суставная капсула прикрепляется по костному краю вертлужной впадины. Спереди она полностью покрывает шейку и прикрепляется по межбугорковой линии. Сзади она покрывает 2/3 шейки бедренной кости.
Капсула сустава укреплена следующими связками (рис. 19.70):
По краю вертлужной впадины, увеличивая ее глубину, прикрепляется вертлужная суставная губа (так называемый костн о-хрящевой лимбус (labrum acetabulare) — у детей). Суставная
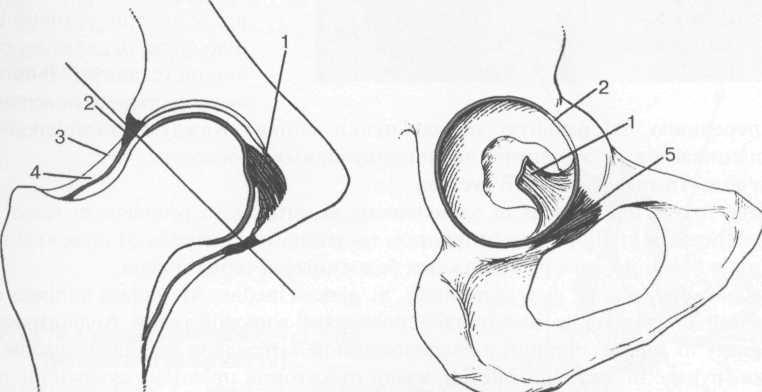
Рис. 19.67. Анатомия тазобедренного сустава.
1 — lig. capitis femoris; 2 — край суставной (хрящевой) губы (labrum acetabulare); 3 — суставная капсула; 4 zona orbicularis; 5 — поперечная связка (lig. transversum acetabuli).[1]
4DD
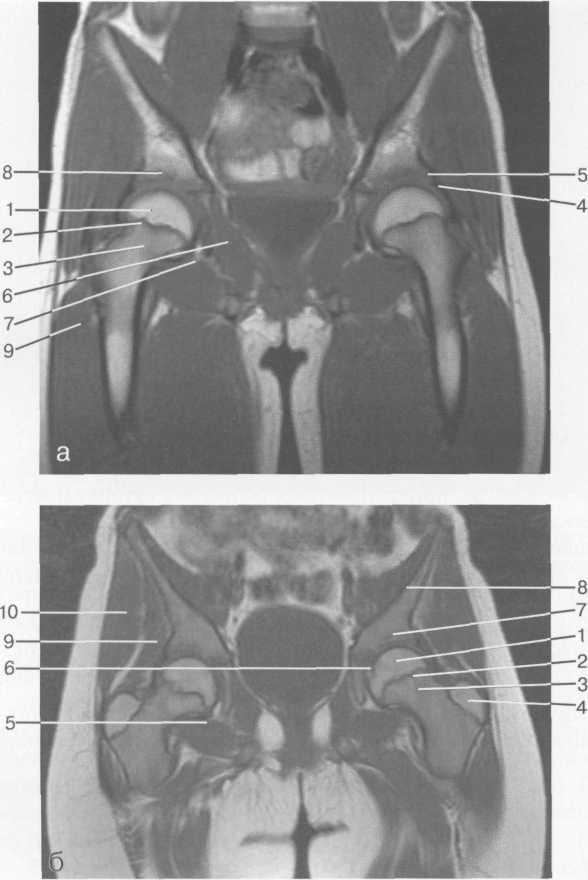
Рис. 19.68. MPT тазобедренных
суставов (10 лет). Корональная
плоскость, Т1-ВИ.
а — через центральную часть суставов: 1 — головка бедренной кости; 2 — зона роста; 3 — шейка бедренной кости;
4 — капсула сустава и lig. iliofemorale;
5 — край суставной губы (хрящевой лимбус); 6 — m. obturator internus; 7 — т. obturator externus; 8 — крыша верт-лужной впадины; 9 — m. vastus lateralis.
6 — через плоскость большого вертела: 1 — головка бедренной кости; 2 — зона роста; 3 — шейка бедренной кости; 4 — большой вертел бедренной кости; 5 — m. obturator externus; 6 — lig. capitis femoris; 7 — крыша вертлужной впадины; 8 — крыло подвздошной кости; 9 — m. gluteus minimus; 10 — т. gluteus medius.
капсула прикрепляется по краю вертлужной губы, прикрывая головку бедренной кости, и прикрепляется спереди по межвертельной линии, а сзади покрывает 2/3 шейки бедренной кости. Для удобства исследования условно тазобедренную область делят на суставную и околосуставную. В свою очередь, околосуставная поверхность разделяется на переднюю, латеральную, медиальную и заднюю. Каждую из вышеперечисленных областей оценивают в двух взаимно перпендикулярных плоскостях. Мышцы области тазобедренного сустава
2. Латеральная группа: m. gluteus minimus, т. gluteus medius. M. gluteus minimus отделена от расположенной латерально lig. iliofemorale прослойкой жировой ткани. Аналогичная прослойка есть и между m. gluteus minimus и расположенной латерально m. gluteus medius.
3. Задняя группа: т. gemellus inferior, кзади от которой проходит сухожилие m. obturator internus, m. gluteus maximus.
4. Нижнемедиальная группа: т. obturator internus, m. obturator externus.
Все мышцы, окружающие тазобедренный сустав, имеют однородную интенсивность сигнала на МР- и КТ-изображениях (рис. 19.74—19.80). Вокруг мышц и их сухожилий существует ряд
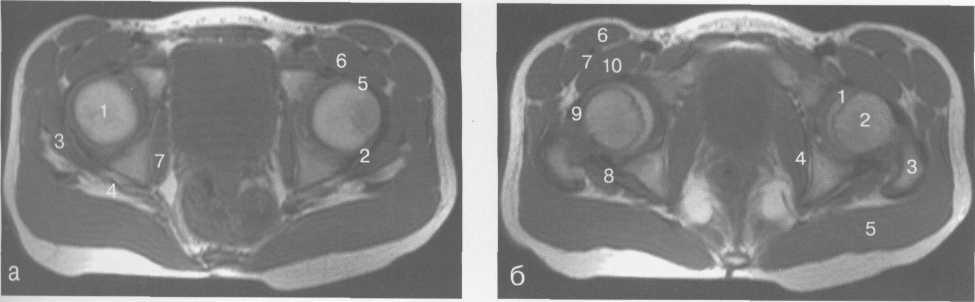
Рис. 19.69. МРТ тазобедренных суставов, аксиальная плоскость (Т1-ВИ).
а —через плоскость головок бедренных костей: 1 — головка бедренной кости; 2 — край суставной губы; 3 — m. gluteus minimus; 4 — т. schiaticus; 5 — lig. iliofemorale; 6 — т. iliopsoas; 7 — т. obturator inter-nus.[2]
6 — через плоскость зон роста: 1 — головка бедренной кости; 2 — шейка и зона роста бедренной кости; 3 — большой вертел бедренной кости; 4 — т. obturator internus; 5 — т. gluteus maximus; 6 — т. sartorius; 7 — т. rectusfemoris; 8 — т. inferior gemellus; 9 — капсула сустава и lig. iliofemorale; 10 — m. iliopsoas.
в — через плоскость больших вертелов: 1 — седалищная кость; 2 — шейка бедренной кости; 3 — большой вертел бедренной кости; 4 — m. obturator internus; 5 — т. gluteus maximus; 6 — т. sartorius; 7 — т. rectus femoris; 8 — т. adductor brevis; 9 — т. tensor fascia latae; 10 — m. vastus lateralis et intermedius; 11 — лонная кость; 12 — т. iliopsoas.
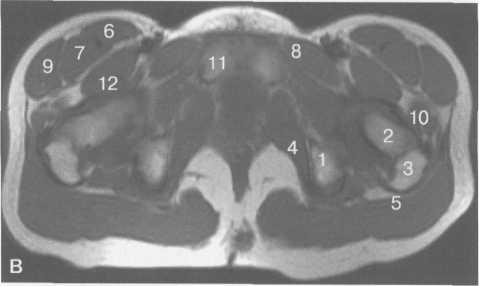
Рис. 19.70. Связки тазобедренного сустава (по передней поверхности).
1 — головка бедренной кости; 2 — край суставной губы (хрящевой лимбус, labrum acetabulare); 3 — lig. iliofemorale; 4 — большой вертел бедренной кости; 5 — малый вертел бедренной кости; 6 — межвертельная линия; 7 — сухожилие m. rectus femoris.
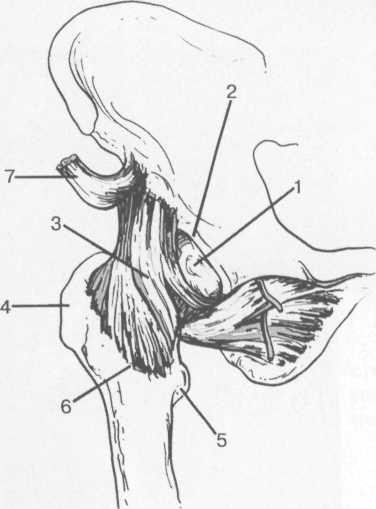
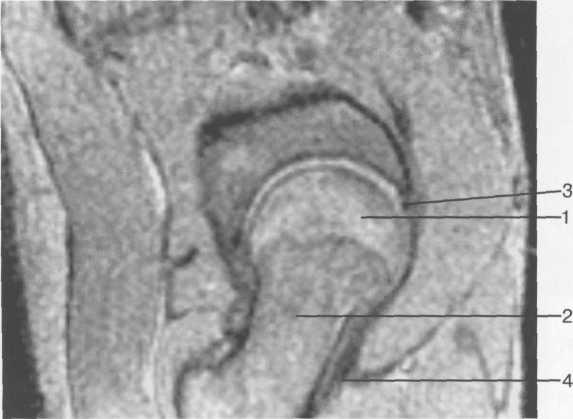
Рис. 19.71. MPT тазобедренного сустава
(13-14 лет). Косая сагиттальная плоскость.
[3]1 — головка бедренной кости; 2 — шейка бедренной кости; 3 — край суставной губы (хрящевой лимбус); 4 — суставная капсула и zona orbicularis.
синовиальных сумок (бурс), которые разделены на постоянные, имеющиеся у всех пациентов, и потенциальные. Кроме того, классификация синовиальных сумок предусматривает постоянное и непостоянное сообщение с полостью тазобедренного сустава. Лучше всего они видны на томограммах в аксиальной плоскости. Как правило, они расположены по задней или заднелатеральной поверхности суставав. Единственная суставная сумка, лежащая по передней его поверхности,— iliopsoas — самая крупная синовиальная околосуставная сумка. Она встречается в 98% случаев, в 15% наблюдений сообщается с полостью сустава. Ее средние размеры составляют 30—70×20—40 мм.
Постоянные суставные сумки (см. рис. 19.79): в проекции большого вертела расположены так называемые вертельные сумки — подкожная и субфасциальная большой ягодичной мышцы, средней ягодичной мышцы и малой ягодичной мышцы. Они локализуются в заднелате-ральном отделе на уровне большого вертела снизу вверх.
Непостоянные (потенциальные) суставные сумки: сумка в области прикрепления m. obturator internus к задней поверхности межвертельной области шейки бедра, сумка, расположенная кзади
от малого вертела m. quadratus femoris, подкожная седалищная сумка.
Седалищный нерв выходит из малого таза и следует продольно вниз по задней поверхности бедра. Он располагается на 2—3 см латеральнее седалищного бугра. Диаметр седалищного нерва около 5—9 мм.
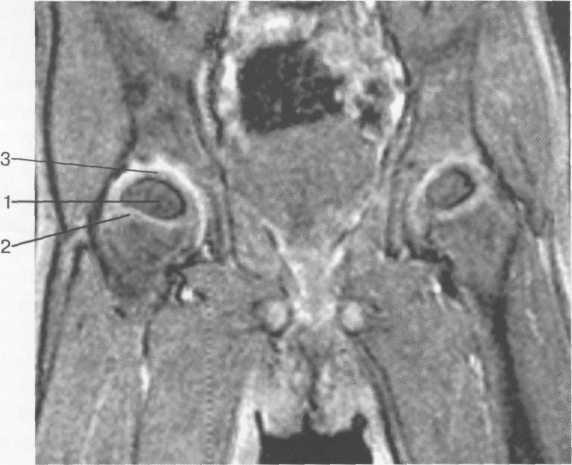
Рис. 19.72. МРТ тазобедренных суставов (3 года). Корональная плоскость.
1 — ядро оссификации головки бедра; 2 — зона роста (хрящевая); 3 — неоссифици-рованный суставной хрящ эпифиза.
Рис. 19.73. МРТ тазобедренных
суставов (8 лет). Корональная
плоскость. Т2-ВИ с подавлением
сигнала от жира.
1 — головка бедренной кости; 2 — зона роста (хрящевая); 3 — шейка бедренной кости; 4 — суставной хрящ эпифиза; 5 — labrum acetabulare; 6 — капсула сустава и lig. Iliofemorale; 7 — Y-образный хрящ; 8 — крыша вертлужнои впадины.
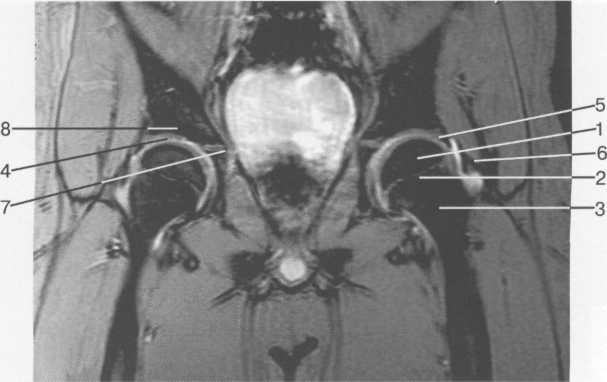
Рис. 19.74. КТ тазобедренного сустава (3 мес, бедренные кости в положении разведения).
I — Y-образный хрящ; 2 — головка бедра; 3 — шейка бедра.
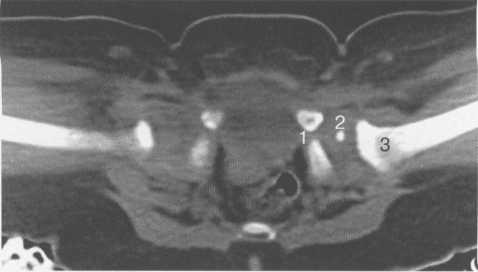
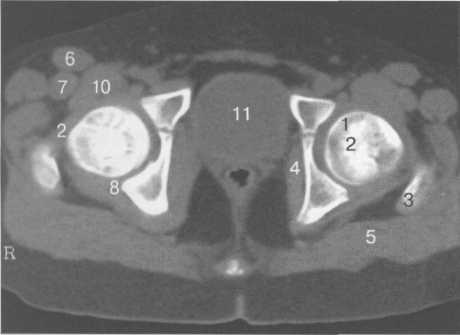
Рис. 19.75. КТ тазобедренных суставов.
I — головка бедренной кости; 2 — шейка и частично зона роста бедра; 3 — большой вертел бедренной кости; 4 — m. obturator internus; 5 — т. gluteus maximus; 6 — т. sartorius; 7 — т. rectus femoris; 8 — т. inferior gemellus; 9 — капсула сустава и lig. iliofemorale; 10 — m. iliopsoas; 11 — мочевой пузырь.
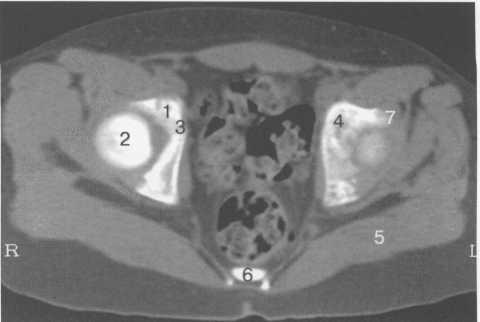
Рис. 19.76. КТ тазобедренных суставов.
1 — лобковая кость; 2 — головка бедренной кости; 3 — Y-образный хрящ; 4 — крыша вертлужнои впадины; 5 — m. gluteus maximus; 6 — копчик; 7 — край крыши вертлужнои впадины.
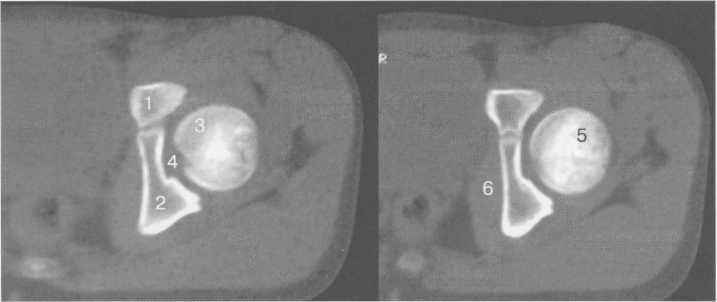
Рис. 19.77. КТ тазобедренного сустава (14 лет).
1 —лобковая кость; 2 — седалищная кость; 3 — головка бедренной кости; 4 — fovea capitis (область прикрепления lig. capitis femoris); 5 — область зоны роста и шейки бедренной кости; 6 — m. obturator internus.
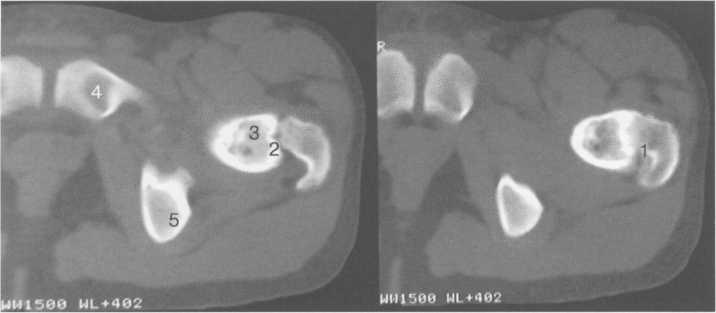
Рис. 19.78. КТ тазобедренного сустава (14 лет).
1 — большой вертел бедренной кости (апофиз);
2 — зона роста между апофизом и шейкой бедренной кости; 3 — шейка бедренной кости; 4 — тело лобковой кости; 5 — седалищная кость.
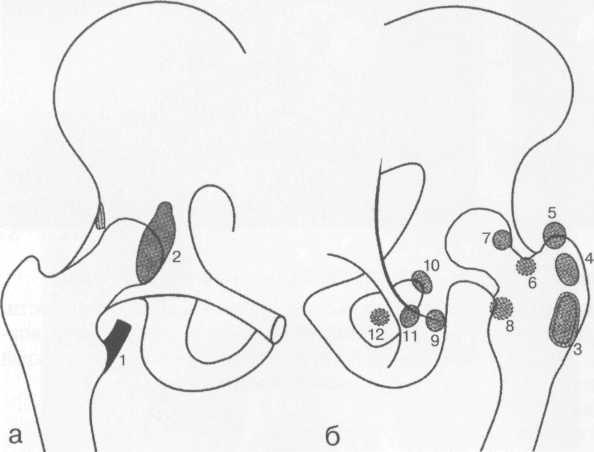
Рис. 19.79. Схема расположения
синовиальных сумок тазобедренных
суставов на передней и задней
поверхности.
а — передняя поверхность: 1 — область прикрепления m. iliopsoas; 2 — bursa iliopsoas
б — задняя поверхность: 3 — подкожная и субфасциальная bursa trochanterica (gluteus maximus); 4 — bursa trochanterica (gluteus medius); 5 — bursa trochanterica (gluteus minimus); 6 — bursa trochanterica m. obturator internus (в области прикрепления); 7 — bursa m. pisiformis; 8 — bursa m. quadratus femoris; 9 — bursa m. biceps femoris; 10 — bursa m. obturator internus; 11 — bursa schiadica m. gluteus maximus; 12 — подкожная bursa ichiadica.
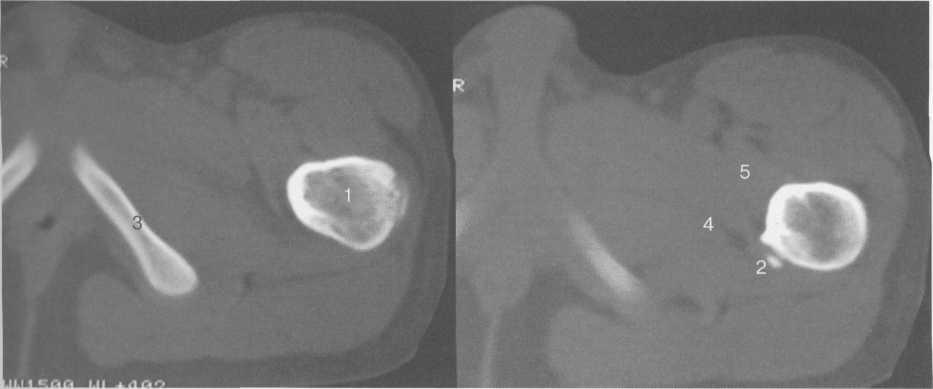
Рис. 19.80. КТ тазобедренного сустава (14 лет).
Ультразвуковая анатомия тазобедренного сустава у взрослых и уетей старшего возраста
При сканировании из переднего доступа оценивают тазобедренный сустав и мягкие ткани паховой области, мышцы. Исследование сустава проходит продольным сканированием вдоль оси шейки бедра. Получают изображение переднего края крыши вертлужной впадины, вертлужной губы (хрящевого лимбуса, labrum acetabulare), которая дифференцируется как треугольная гиперэхогенная структура, а также передней поверхности головки бедренной кости, являющихся костными ориентирами. Отчетливо прослеживается тонкий суставной гипоэхогенный гиалиновый хрящ головки бедра (рис. 19.81). Собственно суставная капсула визуализируется вместе с волокнами преимущественно подвздошно-бедренной связки (рис. 19.82). Для определения отсутствия или наличия выпота в суставе измеряют расстояние между передней поверхностью шейки бедра и гиперэхогенной капсулой.
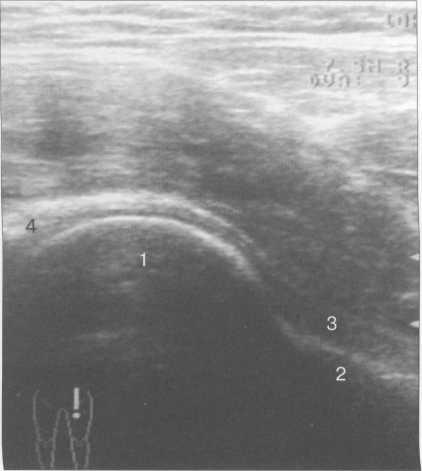
Рис. 19.81. УЗИ тазобедренных суставов взрослого.
1 — головка бедренной кости; 2 — шейка бедренной кости; 3 — капсула сустава и lig. iliofemorale; 4 — хрящевой (фиброзный) лимбус.
40G
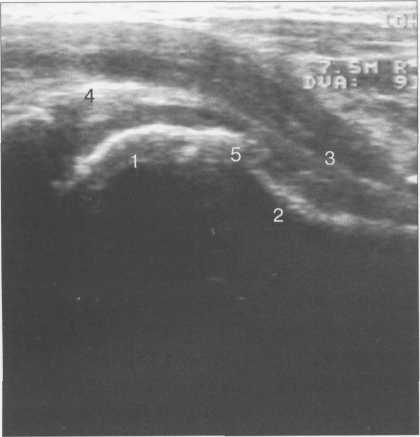
Рис. 19.82. УЗИ тазобедренного сустава по передней поверхности вдоль шейки бедра (8 лет).
— головка бедренной кости; 2 — шейка бедренной кости; 3 — капсула сустава и lig. iliofemorale; 4 — хрящевой (фиброзный) лимбус; 5 — зона роста.
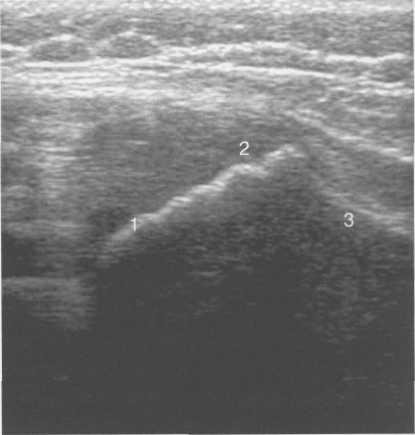
Рис. 19.83. Область хрящевого большого вертела (11 мес).
1 — контур шейки бедра; 2 — хрящевая зона области большого вертела; 3 — контур диафиза бедра.
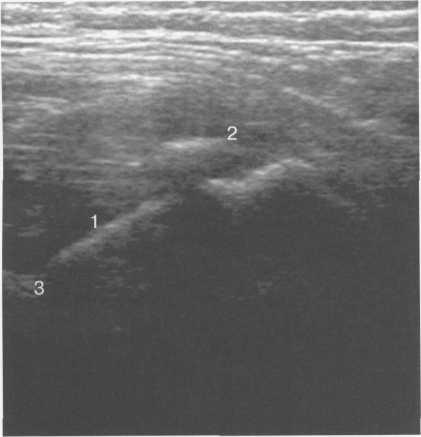
Рис. 19.84. Боковой доступ, сканирование продольно вдоль шейки бедра (7 лет).
1 — шейка бедренной кости; 2 — ядро апофиза большого вертела; 3 — край головки бедренной кости.
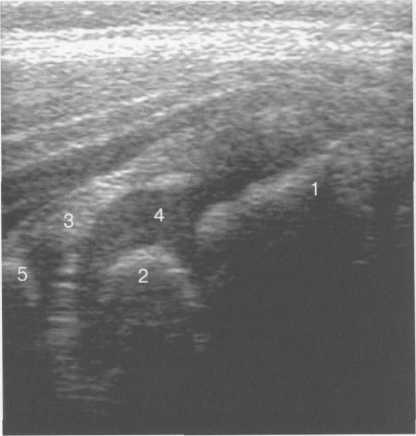
Рис. 19.85. Боковой доступ, продольное сканирование тазобедренного сустава (2 года).
При латеральном доступе осуществляют преимущественно продольное сканирование. Наиболее выступающий костный фрагмент — большой вертел (рис. 19.83—19.85). Сразу над ним кнаружи определяются вертельные сумки, которые обычно в норме не дифференцируются, а также латеральная часть lig. iliofemorale и суставная капсула. Размеры подкожной вертельной сумки около 4—6×2—4 см.
Медиальный доступ используют для исследования медиальной части тазобедренной области. Бедро сгибают в коленном суставе и отводят кнаружи. Исследуют группу приводящих мышц бедра и сухожильную часть подвздошно-поясничной мышцы. Костными ориентирами служат малый вертел и часть головки бедренной кости.
Сканирование задним доступом используется для оценки задних периартикулярных мышц. Исследуют ягодичные мышцы, седалищный бугор, седалищный нерв. Седалищно-ягодич-ная сумка расположена между бугром и большой ягодичной мышцей. В норме сумка не видна. Там же пытаются визуализировать седалищный нерв. При продольном сканировании волокна нерва окружены гиперэхогенной оболочкой, на поперечном срезе нерв имеет овальную форму, у детей идентификация нерва затрудняется.
Ультразвуковая анатомия тазобедренного сустава у новорожденных и детей первых месяцев жизни
В современной лучевой диагностике применяют два основных метода оценки зрелости и нормальных соотношений в тазобедренном суставе у детей преимущественно до 6 месяцев — рентгенографию и ультразвуковую визуализацию. В настоящее время методом выбора является УЗИ. Однако ряд важных цифровых показателей необходимо оценивать рентгенологическим методом (см. ниже основные цифровые показатели тазобедренного сустава). Существует не менее 5 различных методик УЗИ и большое количество их вариаций для оценки тазобедренного сустава новорожденного и младенца до 6 месяцев. Однако все они базируются на методике австрийского ортопеда профессора Reinharg Graf, который в 1980 г. предложил использовать В-режим для ультразвуковой визуализации сустава и разработал классификацию типов и подтипов развития тазобедренного сустава у новорожденных. В 1984 г. Theodore Harcke (США) использовал динамические пробы в реальном времени сканирования для оценки стабильности тазобедренного сустава младенца.
Рис. 19.86. УЗИ тазобедренных суставов (1 мес).
1 — контур шейки бедренной кости;
2 — хрящевая головка бедренной кости;
3 — хрящевой лимбус; 4 — крыша верт-лужной впадины; 5 — наружный край крыши вертлужной впадины; 6 — седалищная кость; 7 — наружный край тела подвздошной кости; 8 — ядро оссифи-кации головки бедра («точка»).
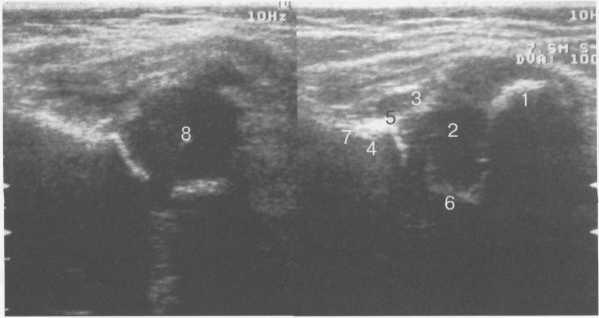
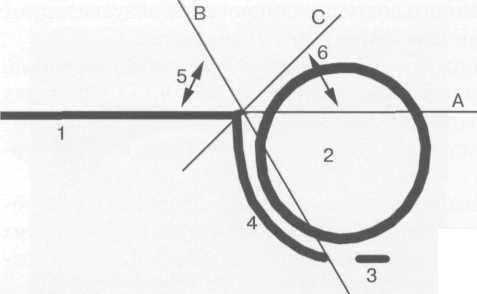
Рис. 19.87. Схема измерения угла ос при УЗИ тазобедренных суставов.
1 — край тела подвздошной кости; 2 — головка бедра; 3 — седалищная кость (Y-образный хрящ); 4 — контур крыши вертлужной впадины; 5 — угол а; 6 — угол р.
Стандартное исследование проводится при положении ребенка лежа на спине или на боку. Для определения стабильности головки бедра рекомендуется обследовать новорожденного
в положении лежа на боку с согнутыми под углом 90° бедром и голенью в коленном суставе. Для исследования тазобедренного сустава и окружающих мягких тканей используют датчик с частотой 7,5 МГц с линейной рабочей поверхностью. Обследовать детей в возрасте 6 мес и старше возможно с использованием линейного датчика с частотой 5 МГц.
Датчик устанавливают продольно в корональной плоскости на уровне вертлужной впадины (рис. 19.86). Костными ориентирами служат: линия подвздошной кости, переход подвздошной кости в вертлужную впадину, хрящевой лимбус, головка бедра с суставной капсулой, наружный край шейки бедра. Необходимо добиться одномоментной визуализации гиперэхогенного контура наружного края подвздошной кости, верхненаружного края крыши суставной впадины («ацетабулярного крючка»), изогнутого кнаружи хрящевого лимбуса (хрящевого края суставной губы) и края контура шейки бедра. Обязательным условием является строго параллельное расположение линии тела подвздошной кости к верхней линии экрана аппарата. В норме линия подвздошной кости будет горизонтальной прямой, при переходе в хрящевую часть вертлужной впадины она образует изгиб. На УЗ-изображении исследователь должен оценить (см. рис. 19.83, 19.84; рис. 19.87) следующие структуры:
— наружный край крыши вертлужной впадины («ацетабулярный крючок»), который должен четко дифференцироваться;
— хрящевой лимбус, покрывающий хрящевую головку бедра снаружи. Он имеет вид удлиненного гиперэхогенного треугольника с основанием прилежащим к наружному краю крыши;
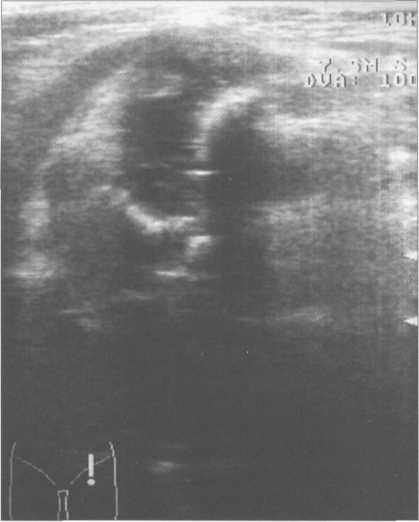
Рис. 19.88. УЗИ тазобедренных суставов в положении сгибания в аксиальной плоскости, получение «U» схемы.
4ОВ
Рис. 19.89. УЗИ тазобедренного сустава (2 года). Продольное сканирование передним доступом.
I — метафиз (шейка) бедра; 2 — головка бедренной кости; 3 — хряще вой лимбус; 4 — капсула тазобедренного сустава; 5 — контур крыши вертлужной впадины.
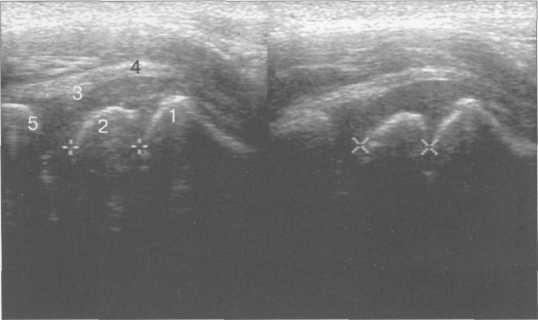
В этой проекции проводят измерение углов, в основе которой лежит методика Графа. Для определения углов проводят 3 основные линии (см. рис. 19.87).
Линия А — проводится вдоль наружного контура подвздошной кости через наружный край крыши вертлужной впадины.
Линия В — проводится через внутренний край от области Y-образного хряща крыши вертлужной впадины до ее наружного края.
Линия С — проводится через наружный край крыши впадины и край хрящевого лимбуса.
Таблица 19.7 Возрастные и половые показатели шеечно-диафизарного угла
|
Возраст |
Шеечно-диафизарный угол у мальчиков |
Шеечно-диафизарный угол у девочек |
|
Новорожденные — 3 мес |
145°+4° |
145+3° |
|
4-6 мес |
144±4° |
143+3° |
|
7-9 мес |
143+4° |
142+3° |
|
10 мес — 1 год |
143±5° |
142+3° |
|
1 год — 1 год 6 мес |
141±6° |
141+5° |
|
1 год 7 мес — 2 года |
140+5° |
139+4° |
|
2 года — 2 года 6 мес |
138+4° |
139+4° |
|
2 года 7 мес —3 года |
138+5° |
138±4° |
|
3-4 года |
137±4° |
138±6° |
|
4-5 лет |
137±6° |
137+6° |
|
5-6 лет |
137+5° |
137+6° |
|
6-7 лет |
136±5° |
136±6° |
|
7-8 лет |
136±4° |
137±5° |
|
8-9 лет |
135+5° |
135±5° |
|
9-10 лет |
135±5° |
134+7° |
|
10-11 лет |
134±6° |
133+6° |
|
11-12 лет |
134±5° |
133+4° |
|
12-13 лет |
133±6° |
132±6° |
|
13-14 лет |
133+6° |
132+5° |
Пересечение линий А и В образует угол а, пересечение линий А и С образует угол (3. Угол а указывает на степень развития крыши вертлужнои впадины и в норме не должен быть меньше 60°. Угол р указывает на расположение фиброзно-хрящевого лимбуса и степень покрытия хрящевым краем крыши головки бедра, нормальным считается его значение менее 55°. Однако доказана серьезная погрешность в показателях угла Ь, и в последние годы его измерение не производится. Угол а же практически является обратным ацетабулярному углу по данным рентгенографии тазобедренных суставов, который также указывает на степень развития крыши вертлужнои впадины (см. рис. 19.61).
Определение степени нормального расположения головки также возможно по степени «костного» покрытия, когда не менее ‘/2 (или более 58%) ее диаметра должно находиться в пределах крыши вертлужнои впадины, т. е. быть погружено в вертлужную впадину. При проведении пробы в динамике: отведение — приведение, сгибание — разгибание конечности, положение головки бедра не должно изменяться существенно.
При исследовании в поперечной плоскости ногу сгибают под углом примерно 90°. Датчик устанавливают в проекции вертлужнои впадины и головки бедра. Получают срез шейки и головки бедренной кости, а также седалищной кости. Гипоэхогенная головка бедренной кости при этом сканировании в норме оказывается полностью погруженной между метафизом спереди и подвздошной костью сзади, образующими латинскую букву U (см. рис. 19.88). Гипоэхогенная головка бедра при этом расположена как бы внутри.
Таблица 1 9.8 Возрастные и половые показатели ацетабулярного угла (индекса)
|
Возраст |
Ацетабулярный угол у мальчиков |
Ацетабулярный угол у девочек |
|
Новорожденные — 3 мес |
25±5° |
27±5° |
|
4-6 мес |
21 ±5° |
23+5° |
|
7-9 мес |
20±5° |
22+5° |
|
10 мес — 1 год |
18±4° |
21+3° |
|
1 год — 1 год 6 мес |
19±4° |
20±3° |
|
1 год 7 мес — 2 года |
18±4° |
20±3° |
|
2 года — 2 года 6 мес |
17±3° |
18+4° |
|
2 года 7 мес — 3 года |
16+3° |
17±4° |
|
3-4 года |
15±3° |
15+3° |
|
4-5 лет |
13±4° |
13+3° |
|
5-6 лет |
11 ±3° |
12±3° |
|
6-7 лет |
11 ±3° |
11 ±3° |
|
7-8 лет |
10±3° |
11 ±4° |
|
8-9 лет |
10±3° |
10±3° |
|
9-10 лет |
9+3° |
10+3° |
|
10-11 лет |
8+3° |
9±3° |
|
11-12 лет |
8±3° |
8+3° |
|
12-13 лет |
8+3° |
8±2° |
|
13-14 лет |
9±3° |
9+3° |
У новорожденного ацетабулярный индекс не должен превышать 30°.
Лучевые критерии нормы тазобедренного сустава:
— ширина суставной щели: в верхней части сустава составляет 3—4 мм, в медиальной части сустава — 4—5 мм;
— степень покрытия головки крышей вертлужной впадины у детей должна быть не менее 75% суставной поверхности; степень костного покрытия у детей старше 5 лет составляет 3/4—1,0;
— шеечно-диафизарный угол в среднем равен 120—130°, возрастные особенности представлены в табл. 19.7;
— угол Виберга (между центральной частью головки и наружным краем крыши вертлужной впадины у взрослых равен 26—30°;
— ацетабулярный угол у взрослых составляет не менее 10°.
РЕНТГЕНОАНАТОМИЯ КОЛЕННОГО СУСТАВА
Коленный сустав образуют дистальный эпифиз бедренной кости и проксимальный эпифиз большеберцовой кости. В состав его также входит надколенник, сочленяющийся с передней поверхностью эпиметафиза бедренной кости. Дистальный эпифиз бедренной кости глубоким межмыщелковым углублением разделен на два отдела — медиальный и латеральный мыщелки. Суставные поверхности, покрытые гиалиновым хрящом, имеют передние, нижние и задние поверхности мыщелков, межмыщелковое углубление выстлано волокнистым хрящом. Фронтальный и сагиттальный размеры обоих мыщелков одинаковые, вертикальный размер несколько больше у медиального мыщелка.
Вследствие неравенства высот медиального и латерального мыщелков суставная поверхность дистального эпифиза бедренной кости в целом имеет косое направление (во фронтальной плоскости) при угле наклона к горизонтальной плоскости около 8—10°, открытом лате-рально. Это косое положение суставной поверхности эпифиза бедренной кости обусловливает наличие физиологического вальгусного отклонения голени на ту же величину.
Проксимальный эпифиз большеберцовой кости имеет значительно меньший вертикальный размер. В центральной части его проксимальной поверхности располагается межмыщелковое возвышение, состоящее из двух бугорков и разделяющее эпифиз на два отдела — медиальный и латеральный мыщелки. Во фронтальной плоскости суставная поверхность эпифиза большеберцовой кости расположена горизонтально, в сагиттальной — косо при угле наклона к горизонтальной плоскости 15—20°, открытом дорсально. На передней поверхности метафиза большеберцовой кости имеется мощная бугристость, к которой прикрепляется собственная связка надколенника. Надколенник имеет приближенно треугольную форму, верхняя его часть — основание — более широкая, нижняя — верхушка — сглаженная. Дорсальная поверхность надколенника покрыта гиалиновым хрящом (кроме краевых отделов), вентральная поверхность выпуклая и бугристая. Суставные поверхности эпифизов бедренной
и большеберцовой костей инконгруэнтны, так как вогнутость суставных впадин меньше выпуклости мыщелков бедренной кости. Инконгруэнтность эта компенсируется медиальным и латеральным менисками, состоящими из волокнистого хряща. Головка малоберцовой кости в состав коленного сустава не входит. На медиальной ее стороне имеется суставная поверхность межберцового сустава. На рентгенограмме в задней проекции полностью сформированного коленного сустава можно оценить прежде всего соотношение пространственных положений бедра и голени, которое характеризуется величиной угла, образующегося при пересечении продольных осей бедренной и большеберцовой костей. В норме угол открыт в латеральную сторону и равняется 175—170°.
Критерием правильности анатомических соотношений во фронтальной плоскости являются равномерная высота рентгеновской суставной щели и расположение на одной вертикальной прямой латеральных краев суставных поверхностей бедренной и большеберцовой костей. Критерием правильности анатомических соотношений в горизонтальной плоскости является проекционное наложение головки малоберцовой кости на латеральные отделы метафиза большеберцовой кости не более чем на ‘/3 ее поперечного размера.
На рентгенограмме в боковой проекции возможна оценка следующих показателей: форма, размеры, контуры и структура дистального метафиза бедренной кости, проксимального эпифиза большеберцовой, надколенника и головки малоберцовой кости; размеры, формы и контуры мыщелков бедренной кости (анализ их структуры затруднен из-за проекционного наложения друг на друга); состояние физиологического просветления коленного сустава (ромбовидное пространство); анатомические соотношения в коленном суставе в сагиттальной и горизонтальной плоскостях. Критерии правильности анатомических соотношений в горизонтальной плоскости такие же, как на рентгенограмме в задней проекции,— наложение головки малоберцовой кости на задние отделы метафиза большеберцовой не более чем на ‘/, ширины головки (при той же оговорке в отношении действительности критерия только при условии правильности укладки во время рентгенографии). Критериями правильности анатомических соотношений в сагиттальной плоскости служат параллельность заднего контура межмыщелкового углубления и переднего контура межмыщелкового возвышения и расположение на одном уровне передних краев названных контуров.
Этапы нормальной оссификации структур коленного сустава
Возраст до 1 года. Одним из основных показателей доношенности плода служит наличие ядер окостенения дистального эпифиза бедренной кости и проксимального эпифиза большеберцовой кости. Степень оссифицированности метаэпифизов бедренной и большеберцовой костей и надколенника немногим отличается от имеющейся к моменту рождения. На протяжении первого года жизни размеры ядер окостенения несколько увеличиваются, увеличивается и степень оссифицированности метафизов бедренной и большеберцовой костей. Хрящевое строение сохраняют около 2/3 эпифизов обеих костей, включая межмыщелковое возвышение эпифиза большеберцовой кости, бугристость этой кости, надколенник и головка малоберцовой кости.
Форма условной рентгеновской суставной щели коленного сустава неправильная (условной потому, что анатомическим субстратом промежутка между костными частями сочленяющихся эпифизов являются не только суставная щель и мениски, но и неоссифицированные части хрящевых моделей эпифизов). Высота условной рентгеновской суставной щели и вертикальные размеры обоих эпифизов равны и составляют каждый 1/3 расстояния между обращенными друг к другу поверхностями метафизов бедренной и большеберцовой костей.
сифицированных частей сочленяющихся эпифизов бедренной и большеберцовой костей и одинаковая величина правого и левого краев межметафизарных расстояний. Равномерность высоты рентгеновской суставной щели для анализа анатомических соотношений в коленном суставе использована быть не может ввиду неправильности ее формы. Не могут быть оценены у детей раннего возраста истинные форма, контуры и структура эпиметафизов сочленяющихся костей, форма рентгеновской суставной щели и местоположение надколенника.
Возраст 2-3 года (рис. 19.90). В течение этого возрастного периода не отмечается оссифи-цирования новых анатомических образований. Происходит только изменение соотношений темпов окостенения медиального и латерального мыщелков бедренной кости и темпов роста медиального и латерального отделов тела большеберцовой кости. Изменение соотношения темпов оссификации отделов дистального эпифиза бедренной кости заключается в том, что окостенение центрального его отдела происходит медленнее, чем обоих мыщелков, в результате чего костная часть эпифиза приобретает форму, сходную с формой хрящевой модели. Показатели соответствия локального костного возраста паспортному возрасту для данного периода не установлены (рис. 19.113, 19.114).
3,5-5 лет — возрастные сроки начала окостенения надколенника и проксимального эпи-физа. Центры оссификации обоих названных анатомических образований появляются практически одновременно в интервале от 3,5 до 4,5 лет. Окостенение надколенника происходит in множественных центров оссификации, проксимального эпифиза — за счет единственного центра. В течение данного возрастного периода происходит более быстрое увеличение вертикального размера костной части латерального мыщелка по сравнению с размером костной часги медиального мыщелка. Нормой соотношения пространственных положений бедра и голени является увеличенное по сравнению с нормой у взрослых вальгусное отклонение последней. Показателем костного возраста ребенка является наличие центров оссификации центрального отдела надколенника и головки малоберцовой кости (рис. 19.108).
В 6-7 лет происходит полное окостенение центральной и дорсальной (несущей суставную поверхность) частей надколенника. Полное окостенение центральной части надколенника как результат увеличения размеров и слияния между собой отдельных центров оссификации заканчивается примерно к 7 годам. Появляются дополнительные центры оссификации эпифиза бедренной кости, которые обеспечивают окостенение боковых и заднего отделов эпифиза. Изменяется соотношение темпов окостенения медиального и латерального мыщелков бедренной кости. Происходит более быстрое увеличение вертикального размера костной части теперь уже не латерального, а медиального мыщелка, в результате чего высота обоих мыщелков сначала становится одинаковой, а затем начинает преобладать высота медиального мыщелка. Ориентировочно может быть оценена высота рентгеновской суставной щели коленного сустава на основании отношения высоты центральной части ее к величине межметафи-зарного расстояния (в норме 1:7). Показателем локального костного возраста ребенка является наличие дополнительных центров оссификации дистального эпифиза бедренной кости (рис. 19.91).
Возраст 9—12 лет (рис. 19.92) соответствует срокам окостенения бугристости большеберцовой кости и краевых отделов надколенника. Надколенник имеет 4 дополнительных центра оссификации — два боковых, передний и верхушечный, появляющийся в возрасте 9 лет. Слияние их с основной частью надколенника происходит к 10—12 годам. Окостенение бугристости большеберцовой кости происходит частично за счет распространения процесса оссификации из передних отделов метафиза большеберцовой кости, частично за счет самостоятельных центров окостенения, появляющихся в возрасте 9 лет. Полное окостенение эпифизов бедренной, большеберцовой и малоберцовой костей завершается несколько раньше (примерно в 8 лет), и к 13
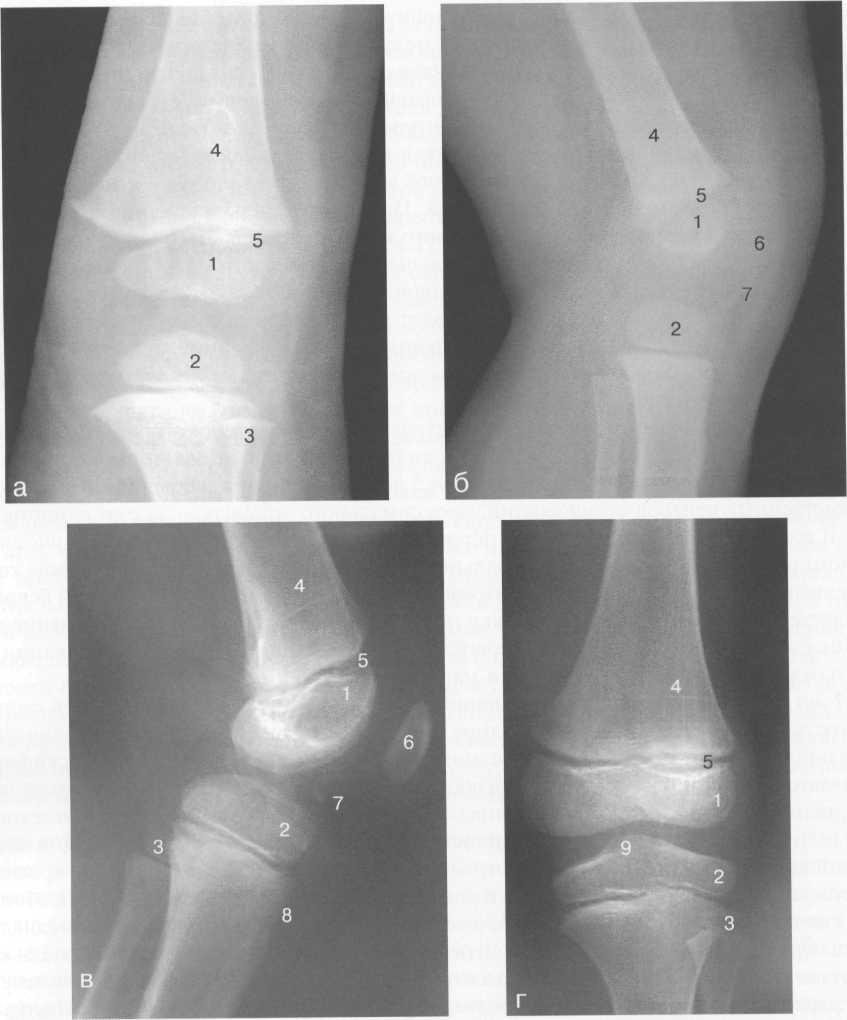
Рис. 19.90. Рентгенограммы коленного сустава.
а, б — 2 г 4 мес (задняя и боковая проекции).
1 — эпифиз бедренной кости; 2 — эпифиз большеберцовой кости; 3 — метафиз малоберцовой кости (эпифиз еще не визуализируется); 4 — диафиз бедренной кости; 5 — зона роста; 6 — «хрящевой» надколенник; 7 — инфрапателлярное жировое тело (ромбовидное пространство), в, г — 8 лет (задняя и боковая проекции).
1 — эпифиз бедренной кости; 2 — эпифиз большеберцовой кости; 3 — эпифиз малоберцовой кости; 4 — диафиз бедренной кости; 5 — зона роста; 6 — ядро оссификации надколенника; 7 — инфрапателлярное жировое тело; 8 — хрящевая область бугристости большеберцовой кости; 9 — межмыщелковое возвышение (со сглаженными контурами за счет неполной оссификации).
Рис. 19.91. Рентгенограмма коленного сустава, 10 лет.
— эпифиз бедренной кости (медиальный мыщелок); 2 — эпифиз большеберцовой кости; 3 — эпифиз малоберцовой кости; 4 — латеральный мыщелок бедренной кости (область прикрепления сухожилия m. popliteus); 5 — зона роста; 6 — надколенник; 7 — меж-мыщелковое возвышение большеберцовой кости.
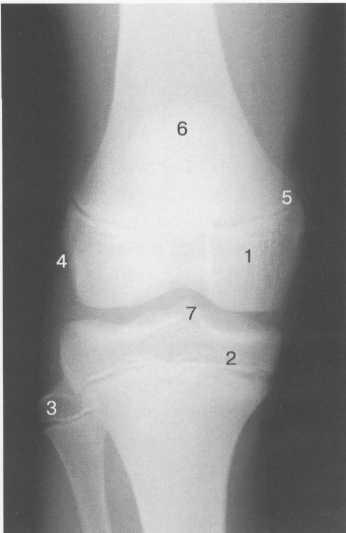
В 12—14 лет происходит полное окостенение бугристости большеберцовой кости. Отдельные точки оссифи-кации, постепенно сливаясь между собой, выполняют почти всю хрящевую модель бугристости, за исключением небольшого участка в нижнем отделе (рис. 19.94). Хрящевая ткань в течение некоторого времени сохраняется также и между дорсальной поверхностью костной части бугри-
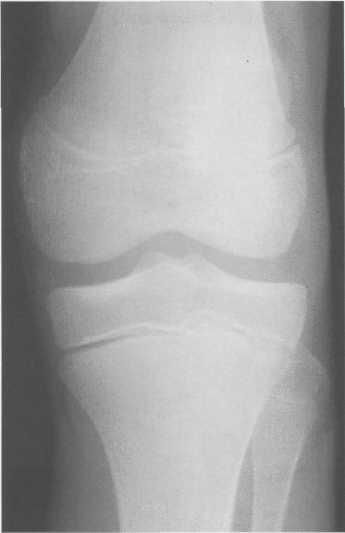
Рис. 19.92. Рентгенограмма коленного сустава (12 лет).
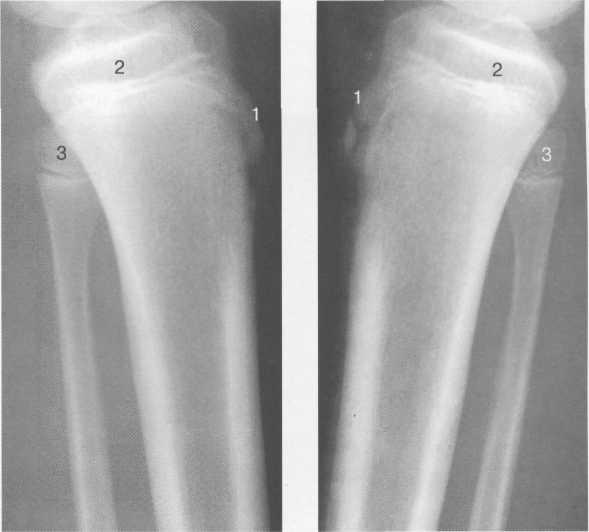
Рис. 19.93. Рентгенограммы коленного сустава
(боковая проекция). 13 лет. Варианты оссификации
бугристости большеберцовой кости.
1 — ядра бугристости большеберцовой кости; 2 — эпифиз большеберцовой кости; 3 — эпифиз малоберцовой кости.
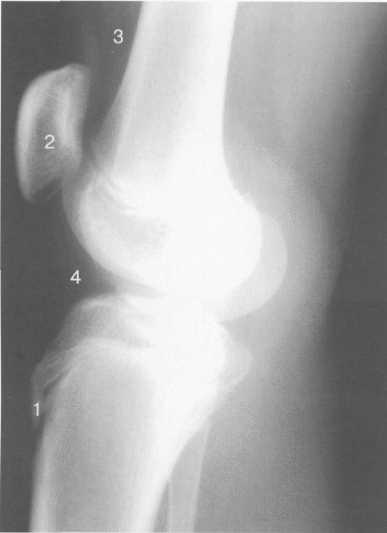
Рис. 19.94. Рентгенограмма коленного сустава (боковая проекция). 14-15 лет.
стости и передней поверхностью метафиза большеберцовой кости. Комплекс показателей анатомического строения коленного сустава, доступных для анализа, идентичен таковому у взрослых. Показателем локального костного возраста является полное или почти полное окостенение бугристости большеберцовой кости (рис. 19.95, 19.109).
15—17 лет — период заключительного этапа пост-натального формирования костных компонентов коленного сустава, а именно синостозирования метаэпи-физарных ростковых зон и ростковой зоны бугристости большеберцовой кости (рис. 19.96).
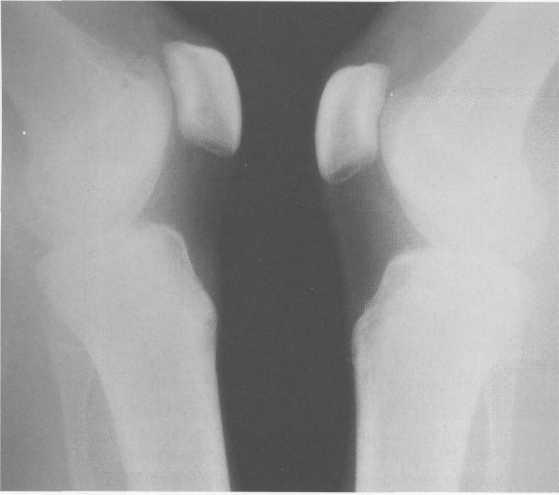
Рис. 19.95. Рентгенограммы коленных суставов. 18 лет. Полная оссификация коленного сустава.
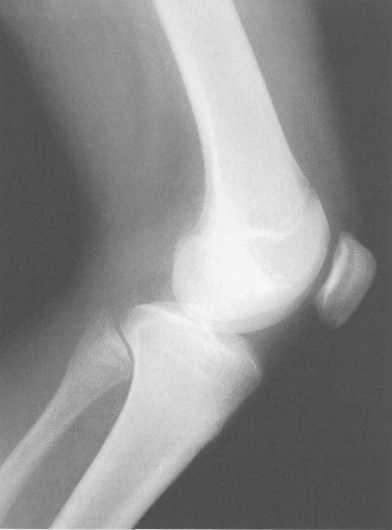
Рис. 19.96. Рентгенограмма коленного сустава. Взрослый.
Нормальная анатомия коленного сустава
Мениски коленного сустава — полулунной формы фиброзно-хрящевые пластинки, которые во многом компенсируют несоответствия между суставными поверхностями мыщелков бедра и суставной поверхностью большеберцовой кости. Они защищают их от локального повышения давления, равномерно перераспределяя массу тела на большую площадь. У взрослого человека в положении стоя 40—60% массы тела передается через мениски, что уменьшает компрессию суставного хряща (рис. 19.97).
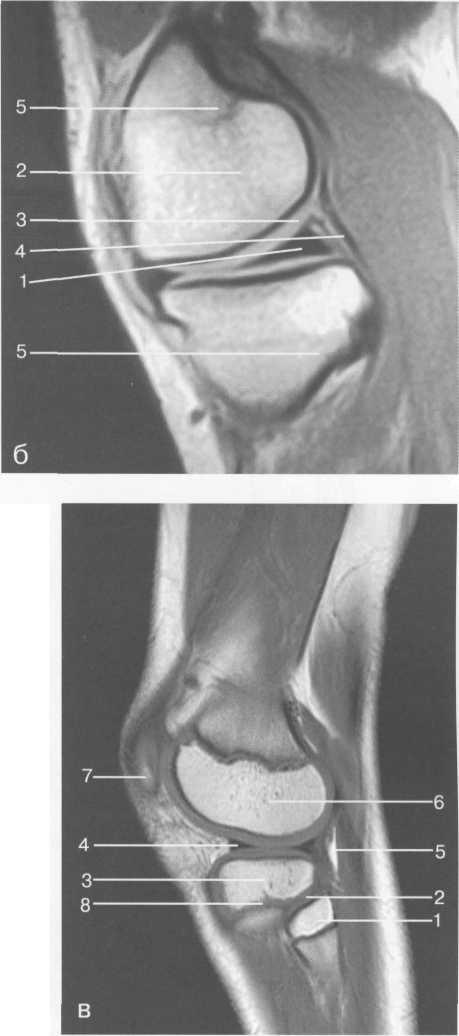
Высота менисков на периферии равна 3—4 мм и уменьшается до 0,5 мм в области внутреннего свободного края. У обоих менисков есть передний и задний рог и промежуточная часть (pars intermedia), которая составляет центральные 2/3 мениска. Наружный мениск имеет более сферическую форму и, если смотреть сверху, то более округлую конфигурацию. Он на 2/3 покрывает подлежащую плоскость латерального мыщелка большеберцовой кости и имеет такие же капсулярные прикрепления, как и внутренний мениск, кроме дефекта, где сухожилие подколенной мышцы (m. popliteus) проходит через тело мениска и прикрепляется к наружному мыщелку бедра (рис. 19.99). Именно благодаря этому каналу подколенного сухожилия наружный мениск имеет большую мобильность. Это объясняет тот факт, что разрывы наружного мениска встречаются реже, чем внутреннего. Заднелатерально наружный мениск прикрепляется к сухожилию подколенной мышцы. Он фиксирован спереди и сзади в области переднего и заднего отделов межмыщелковой области большеберцовой кости соответственно, и только в некоторых местах неплотно сращен с капсулой сустава. В 30—40% случаев две связки от заднего рога латерального мениска подходят к медиальному мыщелку бедра — задняя и передняя менискобедренные связки сзади и спереди от задней крестообразной связки.
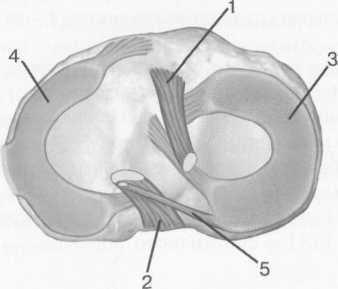
Рис. 19.97. Мениски и связки коленного сустава в аксиальной плоскости.
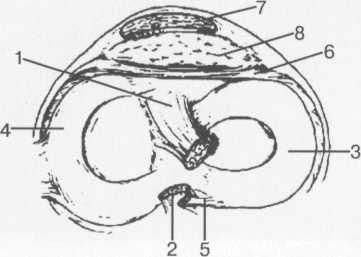
Рис. 19.98. Мениски и связки коленного сустава в аксиальной плоскости.
— передняя крестообразная связка; 2 — задняя крестообразная связка; 3 — латеральный мениск; 4 — медиальный мениск; 5 — мениско-феморальная связка; 6 — передняя межменисковая связка; 7 — связка надколенника; 8 — инфрапателлярное жировое тело (жировое тело Гоффа).
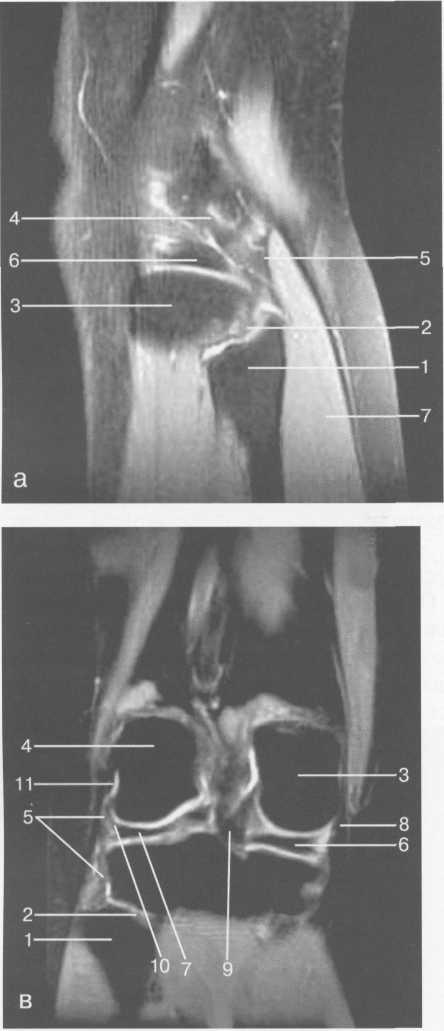
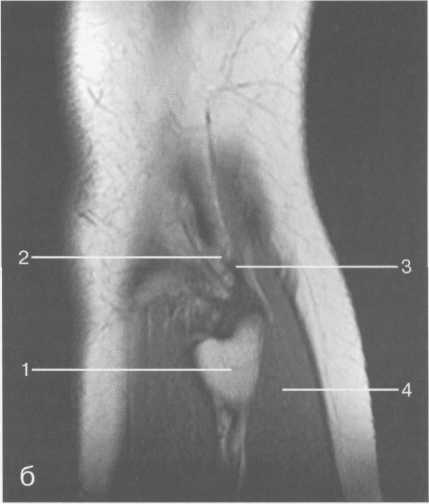
Рис. 19.99. MPT коленного сустава взрослого.
а — парасагиттальное сканирование через латеральные отделы (Т2-ВИ с подавлением сигнала от жира): 1 — малоберцовая кость; 2 — большеберцово-малоберцо-вый сустав; 3 — болыпеберцовая кость; 4 — сухожилие т. popliteus; 5 — латеральная коллатеральная связка; 6 — латеральный мениск (тело); 7 — m. gastrocnemius. б — парасагиттальное сканирование через латеральные отделы (Т1-В 1):
1 — головка малоберцовой кости; 2 — сухожилие m. popliteus; 3 — латеральная коллатеральная связка; 4 — m. gastrocnemius.
в — корональная плоскость сканирования через задние отделы (Т2-ВИ с подавлением сигнала от жира): 1 — малоберцовая кость; 2 — большеберцово-малоберцо-вый сустав; 3 — медиальный мыщелок бедра; 4 — латеральный мыщелок бедра; 5 — латеральная коллатеральная связка; 6 — медиальный мениск; 7 — латеральный мениск; 8 — медиальная коллатеральная связка; 9 — задняя крестообразная связка; 10,11 — сухожилие m. popliteus.
Медиальный мениск имеет значительно больший радиус и овальную форму, в ряде случаев по конфигурации напоминает запятую. Ширина его больше в области заднего рога. Передний, более узкий рог прикрепляется к переднему отделу межмыщелковоой области боль-шеберцовой кости. Промежуточная часть прикрепляется к внутреннему слою медиальной коллатеральной связки. Передние рога обоих менисков соединены менискобедреной связкой, которая примерно в 10% случаев состоит из нескольких частей.
41У
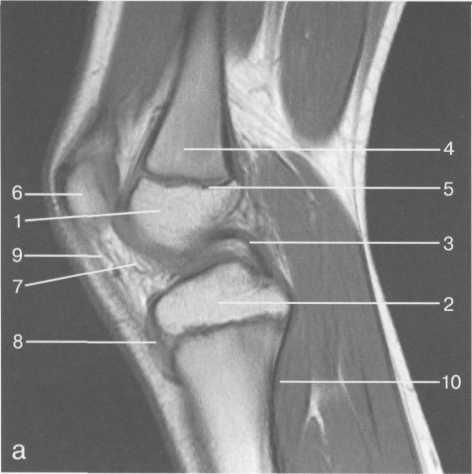
Рис. 19.100. МРТ коленного сустава.
а — 11 лет. Срединная сагиттальная плоскость (Т1-ВИ): 1 — эпифиз бедренной кости; 2 — эпифиз большеберцовой кости; 3 — задняя крестообразная связка; 4 — метадиафиз бедренной кости; 5 — зона роста; 6 — надколенник; 7 — ин-фрапателлярное жировое тело; 8 — бугристость большеберцовой кости; 9 — волокна собственной связки надколенника; 10 — m. popliteus.
б — МРТ коленного сустава взрослого. Парасагиттальная плоскость:
1 — задний рог медиального мениска; 2 — эпифиз бедренной кости; 3 — суставной хрящ; 4 — заднебоковой отдел капсулы сустава; 5 — оссифицированная зона роста, в — 11 лет. Парасагиттальная плоскость через латеральный мениск (Т2-ВИ):
и ориентированы продольно. Их пересекают тонкие, идущие радиарно волокна. У взрослых мениски плохо васкуляризированы. Капиллярная сеть васкуляризированной периферической зоны дает питание для внутренней аваскулярной зоны.
Передняя крестообразная связка (рис. 19.102, 19.103). Осуществляет стабилизацию сустава и ограничивает его от подвывиха большеберцовой кости кпереди. Она начинается от заднего отдела внутренней поверхности латерального мыщелка бедра и прикрепляется кпереди и латерально от переднего межмыщелкового возвышения. Длина ее около 35 мм, толщина
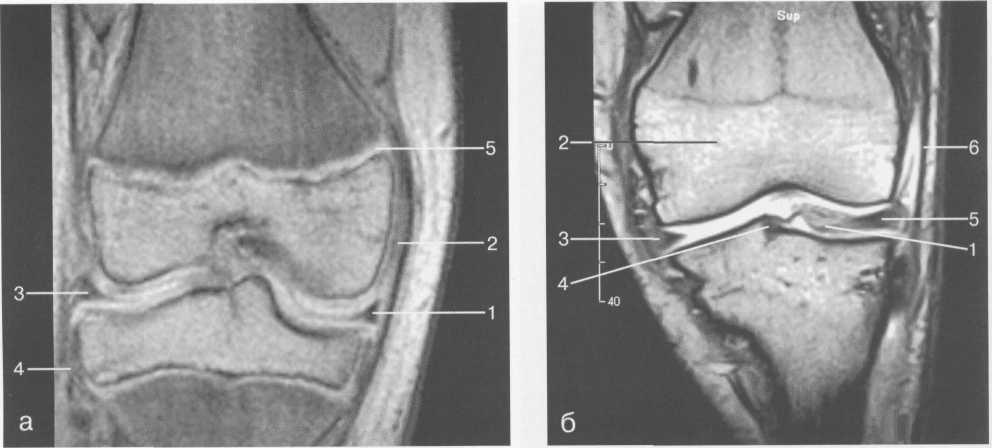
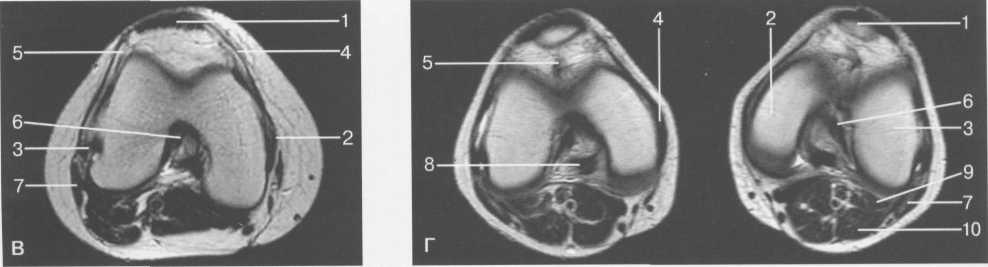
Рис. 19.101. МРТ коленного сустава.
а — 14 лет. Корональная плоскость (Т2-ВИ):
1 — тело медиального мениска; 2 — медиальная коллатеральная связка; 3 — тело латерального мениска; 4 — латеральная коллатеральная связка (фрагментарно); 5 — зона роста. б — МРТ коленного сустава взрослого. Корональная плоскость (кпереди):
1 — передний рог латерального мениска; 2 — мыщелки (эпифиз) бедренной кости; 3 — передний рог медиального мениска; 4 — межмыщелковое возвышение; 5 — задние отделы инфрапателлярного жирового тела; 6 — tractus iliotibialis.
в — МРТ коленного сустава взрослого. Аксиальная плоскость:
1 — lig.patellae; 2 — медиальная коллатеральная связка; 3 — сухожилие m. popliteus; 4 — retinaculum patellae mediale; 5 — retinaculum patellae laterale; 6 — передняя крестообразная связка; 7 — m. biceps femoris. г — МРТ коленных суставов. Аксиальная плоскость:
1 — надколенник и связка надколенника; 2 — медиальный мыщелок; 3 — латеральный мыщелок; 4 — медиальная коллатеральная связка; 5 — инфрапателлярное жировое тело; 6 — передняя крестообразная связка; 7 — m. biceps femoris; 8 — задняя крестообразная связка; 9 — m. plantaris; 10 — т. gastrocnemius.
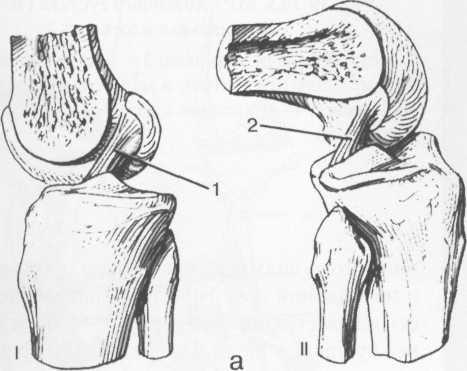
Рис. 19.102. Связки и складки коленного сустава.
а — передняя (1) и задняя (2) крестообразные связки: I — положение разгибания; II — положение сгибания, б — боковые стабилизирующие структуры коленного сустава: 1 — латеральная коллатеральная связка; 2 — сухожилие m. popliteus; 3 — задний рог латерального мениска; 4 — tractus iliotibialis.
в — складки и связки коленного сустава:
1 — передняя инфрапателлярная складка; 2 — супрапателлярная складка; 3 — передняя крестообразная связка; 4 — сухожилие т. quadriceps femoris; 5 — собственная связка надколенника; 6 — супрапателлярное пространство; 7 — инфрапателлярное жировое тело.
около 11 мм. Передняя связка состоит из 3 пучков: переднемедиального, промежуточного и заднелатерального. При разогнутом положении колена вся связка натянута равномерно, при согнутом положении ее переднемедиальная часть остается натянутой, остальные расслаблены (рис. 19.100).
Задняя крестообразная связка (см. рис. 19.100, 19.102, 19.103). Начинается от внутренней поверхности медиального мыщелка бедра и прикрепляется в заднем отделе межмыщелковой области большеберцовой кости. Она значительно сильнее передней крестообразной связки, длина ее около 38 мм, толщина около 13 мм. При разгибании колена задняя крестообразная связка расслаблена (не натянута) и приобретает форму бумеранга из-за выпуклости в верхнезаднем отделе. При согнутом колене задняя крестообразная связка расслаблена и имеет прямой ход. Передняя (Wrisberg lig.) и задняя (Humphrey lig.) мениско-бедренные связки проходят соответственно кпереди и кзади от задней крестообразной связки.
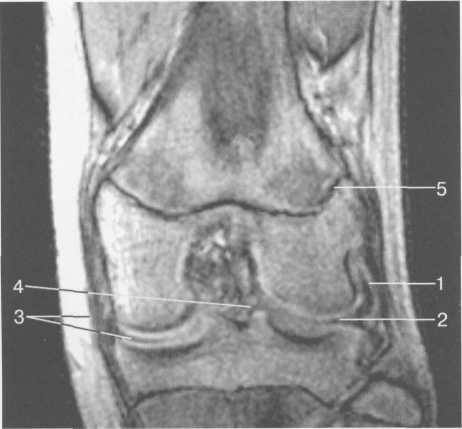
Рис. 19.103. MPT коленного сустава (16 лет). Корональная плоскость.
диального надмыщелка бедра и прикрепляется к медиальной поверхности большеберцовой кости на расстоянии примерно 75—100 мм дисталь-нее суставной щели. Глубокий слой прочно сращен с pars intermedia медиального мениска. Глубокий и поверхностный слои разделены жировой тканью и синовиальной непостоянной сумкой. Латеральная коллатеральная связка (см. рис. 19.100; рис. 19.101, 19.105, 19.106) имеет косой ход, кзади и вниз от латерального надмыщелка бедра к головке малоберцовой кости (так называемая lig. collateral fibulare). Волокна сухожилия popliteus проходят между латеральным мениском и латеральной коллатеральной связкой и прикрепляются латерально в дистальном отделе бедра.
В сгибании и разгибании участвуют четырехглавая мышца, ее сухожилие, надколенник и связки надколенника. Сухожилие четырехглавой мышцы прикрепляется к верхнему полюсу надколенника. Часть пучков продолжается вниз и как собственная связка надколенника фиксируется в бугристости большеберцовой кости (рис. 19.107). Большая часть волокон связки надколенника берет начало от прямой мышцы бедра.
В коленном суставе имеются несколько синовиальных сумок (см. рис. 19.105, 19.106), залегающих по ходу мышц и сухожилий. Наиболее крупной является надколенная сумка (bursa suprapatellare), располагающаяся выше надколенника под сухожилием четырехглавой мышцы бедра и практически всегда сообщающаяся с полостью сустава. Ниже надколенника, позади собственной связки надколенника располагается глубокая поднадколенная сумка. Перед надколенником имеется небольшая пе-реднадколенная подкожная сум-
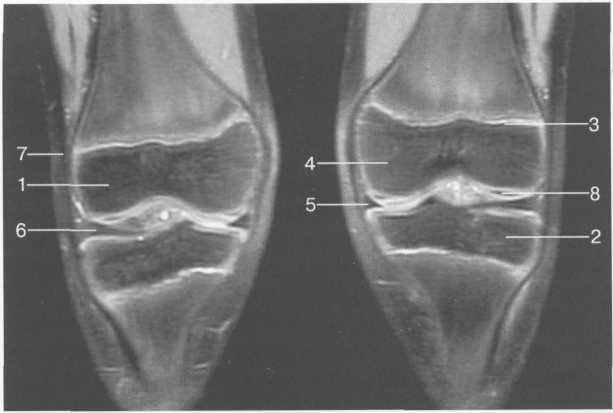
Рис. 19.104. МРТ коленных суставов (10 лет). Корональная плоскость.
1 — латеральный мыщелок бедра; 2 — мыщелок большеберцовой кости; 3 — зона роста; 4 — медиальный мыщелок бедра; 5 — медиальный мениск; 6 — латеральный мениск; 7 — tractus iliotibialis; 8 — суставной эпифизар-ный хрящ.
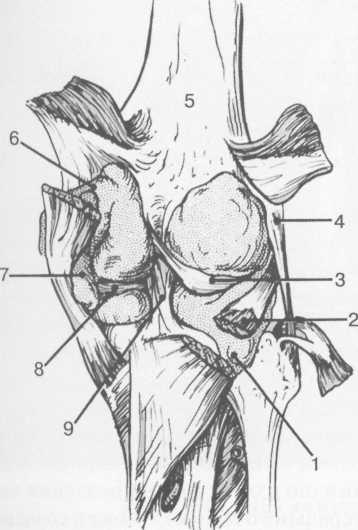
Рис. 19.105. Синовиальные сумки коленного сустава по задней поверхности.
1 — bursa popliteus; 2 — сухожилие m. popliteus; 3 — латеральный мениск; 4 — латеральная (малоберцовая) коллатеральная связка; 5 — бедренная кость; 6 — bursa gastrocnemii; 7 — bursa semimemranosus; 8 — медиальный мениск; 9 — задняя крестообразная связка.
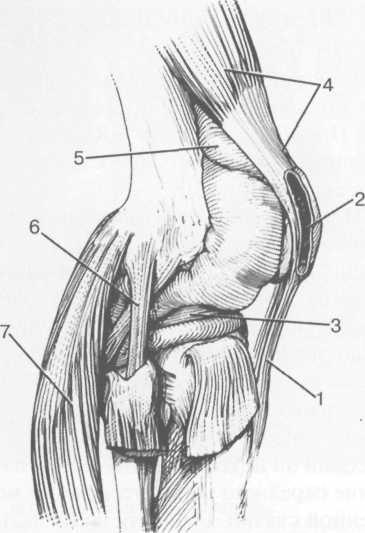
Рис. 19.106. Синовиальные сумки коленного сустава.
1 — lig.patellae (собственная связка надколенника);
ка. Между сухожилием полуперепончатой мышцы и медиальной головкой икроножной мышцы также располагается небольшая сумка, имеющая связь с полостью сустава. При заполнении ее внутрисуставной жидкостью говорят о формировании кисты Бейкера (см. рис. 19.107).
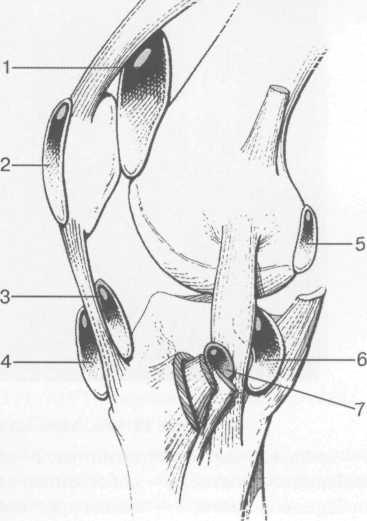
Рис. 19.107. Синовиальные сумки коленного сустава.
МРТ-анатомия коленного сустава
Волокнистый хрящ (фиброзно-хрящевая ткань) менисков содержит только небольшую часть свободных протонов и, следовательно, мениски выглядят как структуры, свободные от сигнала. При использовании GRE-импульсных последовательностей в норме отмечается некоторое повышение интенсивности сигнала, что не должно быть расценено как патологический процесс (рис. 19.110).
Т2-ВИ и взвешенные по протонной плотности изображения могут давать «искусственное» повышение интенсивности сигнала благодаря «феномену магического угла». В корональной и сагиттальной плоскости мениск имеет форму «бабочки» на периферических срезах и свободные от сигналов треугольники на центральных срезах.
Известен ряд анатомических особенностей, которые необходимо знать, чтобы предотвратить ошибки в диагностике. Поперечная связка соединяет передние рога обоих менисков. Она располагается кзади от жирового тела Гоффа и кпереди от капсулы сустава. В 22—38% случаях на сагиттальных срезах можно увидеть высокой интенсивности сигнал в мениске, в месте прикрепления поперечной связки к переднему рогу медиального и латерального мениска. Данный высокий по интенсивности сигнал в мениске не должен быть неверно истолкован как повреждение переднего рога латерального мениска. Аналогично в области прикрепления менис-кобедренной связки (Wrisberg lig.) к заднему рогу латерального мениска может создаваться впечатление о наличии повреждения мениска при отсутствии его.
Влагалище сухожилия m. popliteus выглядит как вертикально или незначительно косо ориентированная зона высокой интенсивности сигнала, формирующая край заднего рога латерального мениска и симулирующая вертикальный разрыв заднего рога латерального мениска
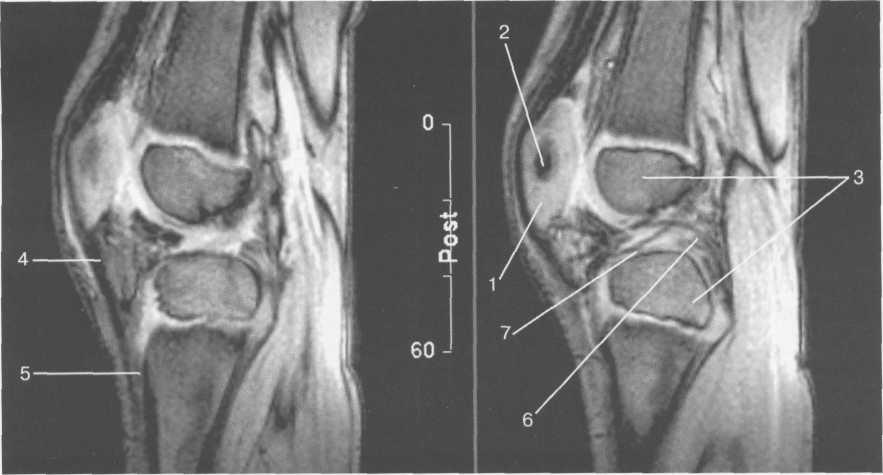
Рис. 19.108. МРТ коленного сустава. 4 года. Сагиттальная плоскость.
— хрящевая часть надколенника; 2 — ядро оссификации надколенника; 3 — эпифизы бедренной и боль-шеберцовой костей; 4 — собственная связка надколенника; 5 — неоссифицированная бугристость боль-шеберцовой кости; 6 — задняя крестообразная связка; 7 — передняя крестообразная связка.
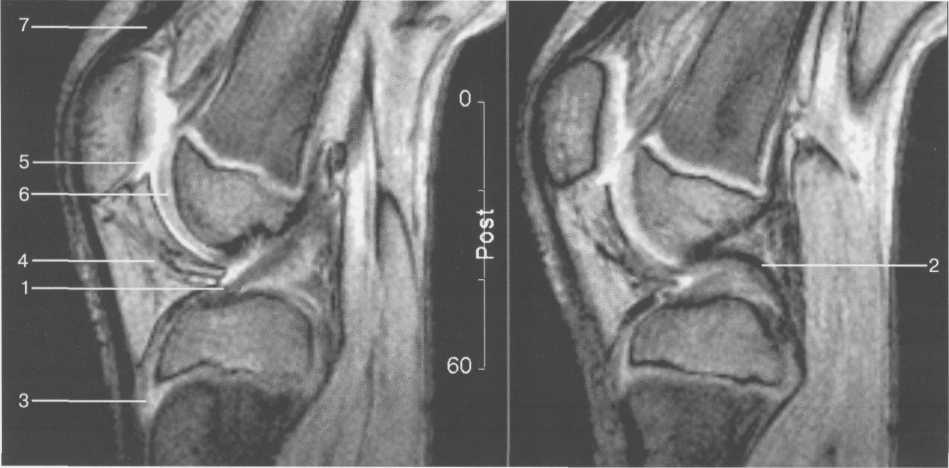
Рис. 19.109. МРТ коленного сустава. 13 лет. Сагиттальная плоскость.
— передняя крестообразная связка; 2 — задняя крестообразная связка; 3 — неоднородность хряща бугристости большеберцовой кости за счет мелких ядер окостенения бугристости; 4 — инфрапателлярное жировое тело; 5 — внутрисуставная синовиальная жидкость; 6 — суставной хрящ; 7 — сухожилие m. quadriceps femoris.
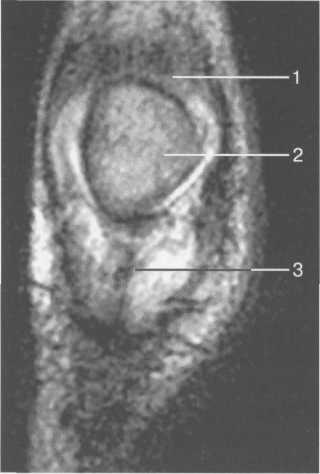
Рис. 19.110. МРТ коленного сустава взрослого, корональная плоскость.
1 — сухожилие m. quadriceps femoris; 2 — надколенник; 3 — собственная связка надколенника.
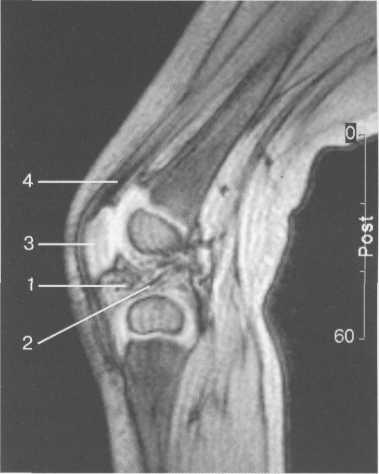
Рис. 19.111. МРТ коленного сустава. 2,5 года. Сагиттальная плоскость.
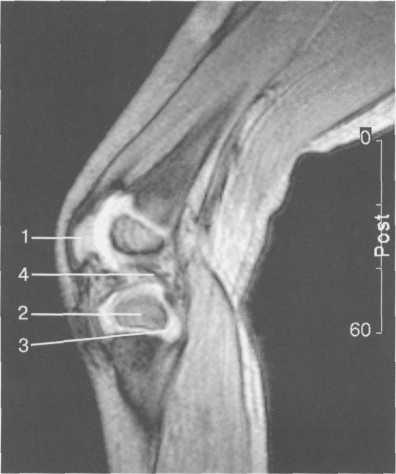
Рис. 19.112. MPT коленного сустава. 2,5 года. Сагиттальная плоскость.
1 — хрящевой надколенник; 2 — костная часть эпифиза; 3 — хрящевая часть эпифиза; 4 — задняя крестообразная связка.
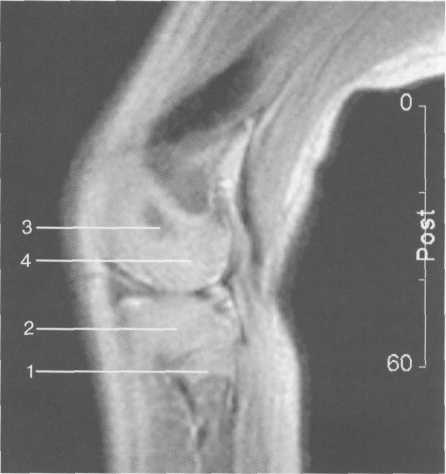
Рис. 19.113. МРТ коленного сустава. 2,5 года. Латеральное парасагиттальное сканирование.
1 — эпифизарный хрящ малоберцовой кости; 2 — эпифизарный хрящ болыиеберцовой кости; 3 — ядро оссификации эпифиза бедра; 4 — хрящевая часть эпифиза бедренной кости.
или менискокапсулярное расслоение. Между pars intermedia латерального мениска и латеральной коллатеральной связкой в норме нередко визуализируется зона, свободная от сигналов, которая не должна быть ошибочно интерпретирована как менискокапсулярное расслоение.
На сагиттальных срезах передняя крестообразная связка (рис. 19.111, 19.112) видна на всем протяжении в случае ротации колена кнаружи на 15—20°. Паракорональные срезы, ориентированные под углом к ходу связки, часто позволяют выявить место фиксации к бедренной кости. Передняя крестообразная связка в норме визуализируется как линейная гипоинтенсивная структура, за исключением места прикрепления к болыпеберцовой кости, где могут быть участки гиперинтенсивного сигнала, обусловленные включениями жировой ткани между отдельными волокнами.
Задняя крестообразная связка имеет однородную низкую интенсивность сигнала и легко визуализируется на сагиттальных срезах (см. рис. 19.111, 19.112).
Медиальная коллатеральная связка (см. рис. 19.104) на всем протяжении визуализируется на срединных корональных срезах в виде зоны низкой интенсивности сигнала, разделенной на глубокие и поверхностные слои. Поверхностный слой идет от медиального надмыщелка бедра до внутренней поверхности метафиза большеберцовой кости, прикрепляясь на расстоянии 7— 10 мм от суставной поверхности. Глубокий слой медиальной коллатеральной связки укрепляет капсулу сустава и в передней части располагается отдельно от поверхностного слоя. Он короче, чем поверхностный слой, и внутренние волокна натянуты от дистального отдела медиального надмыщелка бедра до проксимального отдела большеберцовой кости. В норме глубокий слой медиальной коллатеральной связки не визуализируется. Жировая ткань обычно откладывается между поверхностным и глубоким слоями медиальной коллатеральной связки.
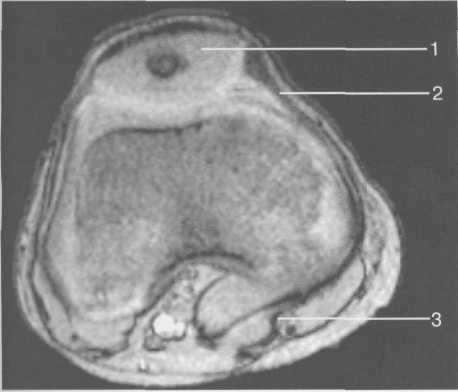
Рис. 19.114. МРТ коленного сустава. 3 года.
Аксиальная плоскость проходит через
надколенник.
1 — хрящевой надколенник с центральным ядром оссификации; 2 — retinaculum patellae mediale; 3 — область расположения синовиальной сумки.
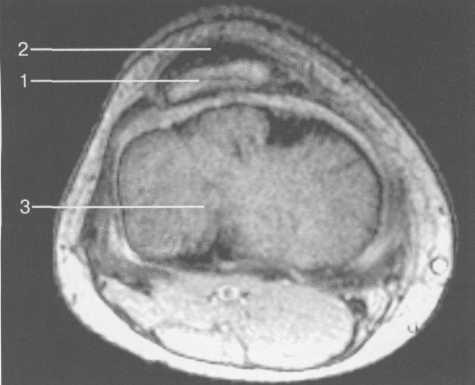
Рис. 19.115. МРТ коленного сустава. 12 лет. Аксиальная плоскость через бугристость больше-берцовой кости.
1 — хрящевая часть бугристости большеберцовой кости; 2 — связка надколенника; 3 — метаэпифиз большеберцовой кости (с частичным прохождением среза через зону роста).
В норме собственная связка надколенника при МРТ (см. рис. 19.111) выглядит как прямолинейная структура, свободная от сигналов, независимо от типа импульсной последовательности. Ее средний переднезадний размер — 5 мм. С возрастом при увеличении массы тела собственная связка надколенника может приобретать волнообразный ход, что встречается у 71% пациентов, не предъявляющих жалоб.
Гиалиновый суставной хрящ и неоссифицированный хрящ эпифизов имеет промежуточную интенсивность сигнала на Т1-ВИ (рис. 19.115). Базальныи кальцифицированный слой хряща невозможно отграничить от субхондрального отдела кости. На Т2-ВИ гиалиновый суставной хрящ имеет низкую интенсивность сигнала (см. рис. 19.111).
Количество суставной жидкости в коленном суставе варьирует и может увеличиваться после длительных физических нагрузок с участием коленных суставов или спортивных занятий.
Ультразвуковая анатомия коленного сустава
Продольное и поперечное сканирование вдоль передней поверхности сустава обеспечивает визуализацию сухожилия четырехглавой мышцы бедра, супрапателлярного пространства (супрапателлярной сумки), надколенника, собственной связки надколенника, инфрапател-лярной сумки, жирового тела Гоффа коленного сустава и супрапателлярного жирового тела (рис. 19.116, 19.117). Четырехглавая мышца бедра образована из 4 групп мышечной ткани: vastus intermedius, vastus medialis, vastus lateralis, rectus femoris. Сухожильные волокна этих мышц образуют мощное сухожилие четырехглавой мышцы бедра. Она имеет выраженную фасцику-лярную (волокнистую) эхоструктуру и прикрепляется к верхнему полюсу надколенника. Су-
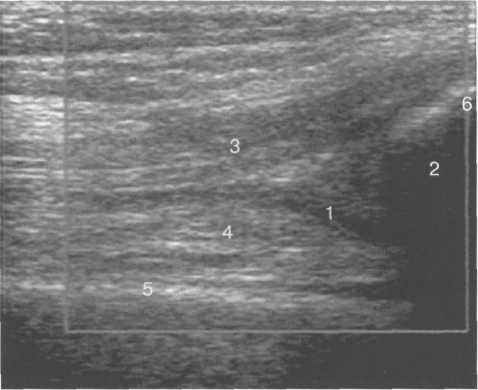
Рис. 19.116. УЗИ коленного сустава. Супрапателляр-ное пространство коленного сустава.
хожилие не имеет синовиальной оболочки и по краям окружено гиперэхогенной полоской. Для снижения эффекта анизотропии конечность сгибается под углом 30—45° или под колено подкладывается валик. В дистальном отделе позади сухожилия четырехглавой мышцы бедра имеется надколенная (супрапателляр-ная) сумка, в норме в ней может присутствовать небольшое количество жидкости в виде тонкой гипоэхогенной полоски на фоне гиперэхогенного супрапателлярного жирового тела. Сумка расположена между супрапателлярным и префеморальным жировыми телами.
Возможна визуализация надколенника и его собственной связки (рис. 19.129). Собственная связка имеет относительно больший диаметр в области прикрепления к нижнему полюсу надколенника (рис. 19.118). Ее эхоструктура аналогична таковой любого неизмененного сухожилия (рис. 19.125—19.127). При этом оценивается состояние жирового тела Гоффа и наличие заполненной жидкостью поверхностной и глубокой инфрапателлярных сумок. В норме сумки синовиальной жидкостью не заполнены и могут не визуализироваться. У детей
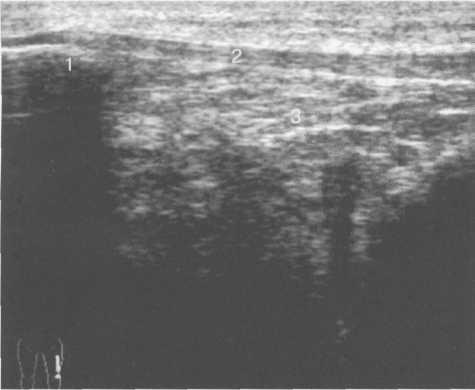
Рис. 19.117. УЗИ коленного сустава взрослого.
Продольное сканирование области
«ромбовидного пространства».
1 — надколенник; 2 — собственная связка надколенника; 3 — инфрапателлярное жировое тело.
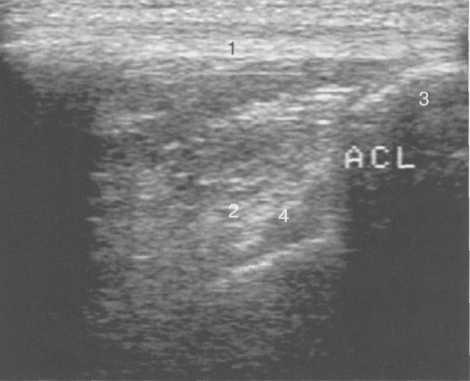
Рис. 19.118. УЗИ коленного сустава взрослого. Визуализация передней крестообразной связки.
| Видео (кликните для воспроизведения). |
42В
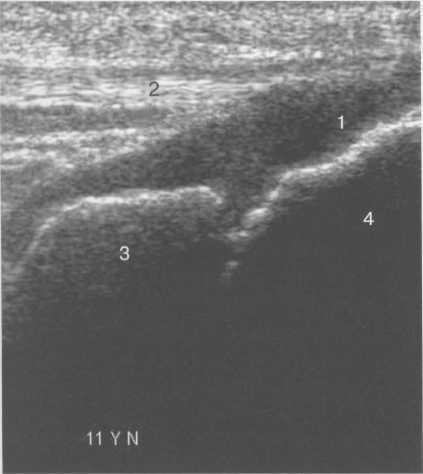
Рис. 19.119. УЗИ коленного сустава. 11 лет.
1 — хрящевая бугристость болыпеберцовой кости;
2 — собственная связка надколенника; 3 — эпифиз большеберцовой кости; 4 — метафиз большеберцо-вой кости.
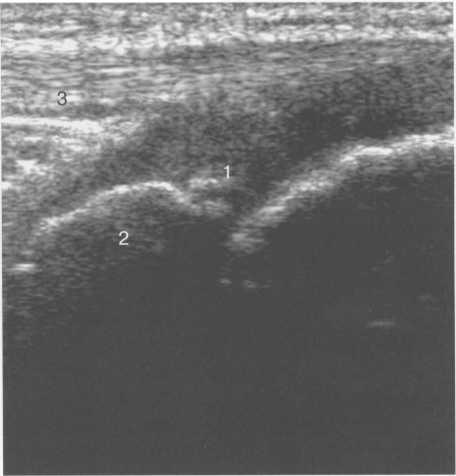
Рис. 19.120. УЗИ коленного сустава. Начальная
оссификация бугристости большеберцовой кости.
— угол «кистевого» сустава в ладонной проекции составляет 72—95° (он формируется пересечением линий, идущих через шиловидные отростки лучевой и локтевой костей, и линии оси диафиза лучевой кости);
— угол «кистевого» сустава в боковой проекции равен 79—94°;
— ширина суставной щели лучезапястного сустава не превышает 2—2,5мм;
звз
— угол лучезапястного сустава в ладонной проекции составляет около 30°. Этот угол образован перпендикуляром к оси диафиза лучевой кости и линией, идущей через края суставной поверхности эпифиза лучевой кости;
— ширина межзапястного сустава равна 1,5—2 мм;
— ширина запястно-пястного сустава не менее 1—2 мм;
— общая толщина кортикального слоя составляет около 4—5 мм (измеряют проксимальную фалангу указательного пальца);
— ширина межфаланговых суставов равна 1—2 мм;
— ладьевидно-полулунный угол (между осями костей) не более 70°;
— продольная ось, проходящая через лучевую кость, головчатую кость и пястную кость, должны совпадать.
2. По данным мрт:
— лучезапястный угол в корональной плоскости равен 10—30°, а в сагиттальной плоскости — 10-15°;
— треугольный ульнарный диск имеет среднюю толщину 16 мм+5 мм;
— ширина сустава в области дистального лучелоктевого пространства равна 3 мм;
— ширина других суставов не превышает 2 мм.
НОРМАЛЬНАЯ АНАТОМИЯ И РЕНТГЕНОАНАТОМИЯ КОСТЕЙ ТАЗА И ТАЗОБЕДРЕННОГО СУСТАВА
Таз служит местом перенесения тяжести с туловища на нижние конечности и обеспечивает функцию движения в тазобедренном суставе. Подвижность в области крестцово-подвздош-ного и лонного сочленений невелика. Подвздошная, седалищная и лонная кости формируют газ и срастаются в области вертлужной впадины. У детей вертлужная впадина представлена У-образным хрящом.
Правая и левая половины таза, как известно, образованы каждая тремя костями — подвздошной, седалищной и лонной, представляющими у взрослых единое костное соединение. У подвздошной кости различают тело, имеющее приближенно цилиндрическую форму, широкое плоское крыло, умеренно выгнутое в дорсальном направлении, и суставную ямку. На верхней поверхности крыла подвздошной кости имеется мощный, с шероховатой поверхностью гребень, на передней и задней его поверхности находится по две небольшие ости — верхние передняя и задняя, которые располагаются у соответствующих краев гребня: нижняя передняя — над латеральным краем крыши суставной ямки, нижняя задняя — у одноименной суставной поверхности крестцовой вырезки. Лонная и седалищная кости имеют каждая тело и ветви, между последними находится запирательное отверстие. У нижней поверхности ветви седалищной кости расположен седалищный бугор. С латеральной стороны комплекса кон-кресцированных тел костей таза находится вертлужная впадина, в которой различают полулунную поверхность, покрытую гиалиновым хрящом, и дно, выстланное волокнистым хрящом. Спереди правая и левая тазовые кости соединены симфизом, сзади — с крестцом, соответственно посредством синдесмоза и крестцово-подвздошных сочленений.
Тазобедренный сустав образован вертлужной впадиной и проксимальным отделом бедренной кости. Проксимальная часть бедра включает в себя круглую головку, изогнутую во фронтальной и сагиттальной плоскостях шейку и два вертела — большой и малый: первый распола-
гается у заднелатеральной поверхности основания шейки бедренной кости, второй — по зад-немедиальной поверхности проксимальной части тела кости. Между основаниями вертелов на передней поверхности бедренной кости проходит межвертельная линия, на задней поверхности — межвертельный гребень. Суставную поверхность, покрытую гиалиновым хрящом, имеет только головка бедренной кости, но поскольку суставная сумка тазобедренного сустава прикрепляется к межвертельной линии и межвертельному гребню, шейка бедренной кости и часть оснований обоих вертелов включаются в сустав. Это обстоятельство и позволяет говорить, что тазобедренный сустав образован не только головкой бедренной кости, но и всем ее проксимальным отделом.
Оценка пространственного положения таза в трех плоскостях допустима только на рентгенограммах, выполненных при строго правильной укладке. Критерием нормы пространственного положения таза во фронтальной плоскости служит пересечение под углом 90° продольной оси позвоночника и двух линий, из которых одна проведена касательно к обоим подвздошным гребням, вторая — касательно к нижней поверхности обоих седалищных бугров. Рентгенологическим показателем нормального положения таза в горизонтальной плоскости является расположение лобкового симфиза на продолжении продольной оси крестца и равенство поперечных размеров крыльев подвздошных костей. Этот критерий верен только при условии правильной укладки таза при выполнении рентгенографии!
Пространственное положение входа в вертлужную впадину во фронтальной плоскости характеризуется величиной угла, образующегося при пересечении линии, проведенной касательно ко входу в вертлужную впадину, и линии, соединяющей нижние полюса обеих фигур слезы. Нормативные значения этого угла варьируют в пределах 50—55°. Пространственное положение крыши впадины характеризуется величиной угла, образующегося при пересечении линии, касательной к контуру крыши и линии, соединяющей верхние края фигур слезы. Значение этого угла в норме равно 10—12°. Показателем положения проксимального конца бедренной кости во фронтальной плоскости служит величина шеечно-диафизарного угла, равная в норме — 120—130°, косвенным показателем положения в горизонтальной плоскости является степень выступа малого вертела за медиальный контур тела бедренной кости.
Этапы оссификации тазобедренного сустава и костей таза
Возраст до 9 мес. Степень оссифицированности костей таза и проксимального конца бедренной кости на протяжении этого возрастного периода почти не отличается от той, которая имелась к моменту рождения. Хрящевое строение имеют следующие отделы этих костей (рис. 19.60)
Подвздошная кость: краевые отделы крыла, включая подвздошный гребень и все четыре ости, дистальная треть тела, субхондральные и латеральные отделы крыши вертлужной впадины. Седалищная кость: проксимальная часть тела и почти полностью восходящая часть ее ветви. Лобковая кость: проксимальная часть тела, преобладающая часть нижней ветви, сим-физиальная поверхность. Бедренная кость: головка, около 3/4 длины шейки, медиальная поверхность основания шейки и метафиза, оба вертела. На протяжении первых 9—10 мес жизни происходит (кроме общего увеличения размеров костей) только небольшое увеличение степени оссифицированности шейки бедренной и крыльев подвздошной кости. Первые точечные центры оссификации головки бедра появляются с 2—3 месяцев.
Рентгеноанатомическая картина. Тела подвздошной кости с одной стороны и лобковой и седалищной — с другой разделены широкой полосой просветления, анатомическим субстратом которой являются неоссифицированные части тел этих костей и Y-образный хрящ. Вер-тлужная впадина мелкая, крыша ее расположена косо, под углом 20—28° к горизонтальной плоскости. Контур крыши вертлужной впадины прямолинейный (рис. 19.61). Фигура слезы, являющаяся отображением дна вертлужной впадины, не имеет определенной формы либо
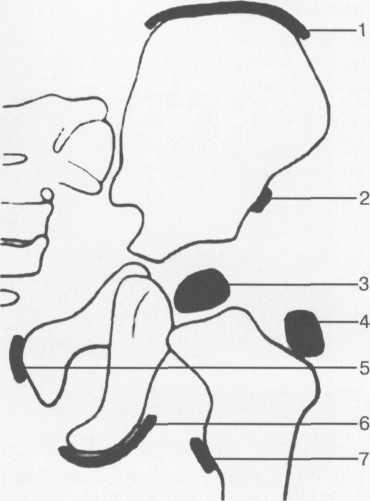
Рис. 19.60. Средние сроки появления ядер окостенения апофизов тазобедренного сустава, костей таза и закрытия их зон роста (в скобках) (по Silverman).
1-13-15 лет (21-25); 2— 13-15 лет (16-18); 3 — 3-6 мес (13-
19); 4-2-5 лет (12-18); 5- 13-15 лет (20-25); 6 — 13-15 лет (20-25); 7-6-9 лет (13-19).
вообще не выражена. Бедренная кость представлена проксимальной частью тела и основанием шейки. Наружный контур межвертельной части умеренно выпуклый, внутренний — вогнутый. Начиная с возраста 3—6 мес возможна визуализация центра оссификации головки бедра (рис. 19.62, а).
Возраст с 9 мес до 3 лет соответствует начальной стадии окостенения головки бедренной кости (рис. 19.62, б). Центр оссификации головки дифференцируется во всех случаях. Локализация центра оссификации непостоянная, отмечается появление его как в центре хрящевой модели головки, так и на несколько миллиметров медиальнее или латеральнее от центра. Окостенение головки происходит достаточно быстрыми темпами, и к 2 годам костная часть занимает примерно 2/3 объема хрящевой модели головки. Одновременно с окостенением головки также быстро нарастает степень оссифи-цированности шейки бедренной кости и ветвей лобковой и седалищной. К 3 годам (рис. 19.63, а) хрящевое строение сохраняют края крыльев подвздошных костей, краевые отделы тел костей таза, около 2/3 Длины верхней части ветвей седалищной и около половины нижней ветви лобковой костей, значительная часть крыши вертлужной впадины и головки бедренной кости, медиальный отдел шейки бедренной кости и оба ее вертела.
В 4—6 лет основными проявлениями энхондрального костеобразования являются оссифи-кация большого вертела бедренной кости и закрытие лонно-седалищного синхондроза. Большой вертел бедренной кости окостеневает из множественных центров оссификации, появляющихся примерно в 3,5, а чаще в 4 года. Отдельные центры оссификации довольно быстро сливаются в два, реже три крупных ядра окостенения, выполняющих к 6 годам весь объем хрящевой модели вертела, кроме его верхушки (рис. 19.63,6).
Рис. 19.61. Схема оценки нормальных
соотношений в тазобедренном суставе
новорожденных и детей раннего возраста
1 — схема измерения ацетабулярного угла при рентгенографии тазобедренного сустава; 2 — схема измерения шеечно-диафизарного угла бедренной кости.

зов

Рис. 19.62. Рентгенограммы тазобедренных суставов.
а — 5 мес: 1 — шейка бедренной кости;
2 — ядро оссификации головки бедра;
3 — крыша вертлужнои впадины; 4 — зона Y-образного хряща.
6 — 9 мес — 1 год.
Закрытие лобково-седалищного синхондроза является заключительной фазой окостенения. Слияние нижней ветви лобковой кости и восходящей части ветви седалищной кости не имеет строго определенного возрастного срока и может произойти в интервале от 5 до 6,5 лет. К 6 годам происходит также почти полное окостенение головки бедренной кости, за исключением ее медиальной поверхности, заканчивается окостенение шейки и значительно увеличивается степень оссифицированности крыши вертлужнои впадины. Хрящевое строение к 6,5—7 годам сохраняют гребень, передний и задний краевые отделы крыла подвздошной кости, включая все четыре ее ости, края вертлужнои впадины, седалищный бугор, симфизеальные поверхности лобковых костей, медиальный отдел головки бедренной кости, малый вертел и верхушка большого вертела, Y-образный хрящ и метаэпифизарная ростковая зона бедренной кости.
При анализе рентгенограмм таза оценивают следующие рентгенанатомические показатели: особенности пространственного положения во всех трех плоскостях; форма, размеры, контуры и структура оссифицированных частей таза; состояние Y-образного хряща; анатомические соотношения в лонном симфизе. Критерии правильности этих соотношений такие же, как у взрослых.
Нормативные значения угла наклона крыши вертлужнои впадины такие же, как у взрослых; шеечно-диафизарного угла — 130±3°. Показателем соответствия локального костного возраста паспортному возрасту у детей 3,5—4 лет является наличие центров оссификации большого вертела, у детей 5—6 лет — полное окостенение ветви седалищной кости и нижней ветви лобковой кости (рис. 19.63, б).
В период с 7 до 10 лет заканчивается окостенение головки бедренной кости, оссифициру-ются края вертлужнои впадины. Завершается окостенение большого вертела и происходит полная оссификация малого вертела бедренной кости. Края вертлужнои впадины окостеневают
Рис. 19.63. Рентгенограммы тазобедренных суставов.
а — 3 года.
6 — 5 лет: 1 — область большого вертела; 2 — область малого вертела.

из множественных центров осси-фикации, появляющихся последовательно, начиная с отделов, примыкающих к ее крыше. Ядро окостенения малого вертела бедренной кости появляется в 7 лет, в это же время отмечается обычно несколько мелких добавочных центров ос-сификации большого вертела, за счет которых происходит окостенение его верхушки. Хрящевое строение к 10 годам сохраняют подвздошный гребень, все четыре ости подвздошной кости, седалищный бугор, Y-образный хрящ, симфизе-альные поверхности лонных костей, проксимальная метаэпифи-зарная ростковая зона бедренной кости и ростковые зоны большого и малого вертелов. Показателем соответствия локального костного возраста паспортному возрасту у детей 7 лет являются наличие ядра окостенения малого вертела бедренной кости и полный синостоз ветвей лонной и седалищной костей, уде-
Рис. 19.64. Рентгенограмма тазобедренных суставов (8 лет).
1 — апофиз (ядро оссификации) большого вертела; 2 — ветвь седалищной кости; 3 — запирательное отверстие; 4 — верхняя ветвь лобковой кости; 5 — лонное сочленение; 6 — нижняя ветвь лонной кости; 7 — Y-образный хрящ (зона роста).

Рис. 19.65. Рентгенограмма тазобедренных суставов (10 лет).
1 — добавочные ядра оссификации апофизов большого вертела; 2 — малый вертел.
теи 8 лет — наличие ядер окостенения краев вертлужной впадины (рис. 19.64).
Возраст 10—14 лет — период оссификации апофизов, как и в других суставах. В 10—11 лет появляются центры оссификации гребня подвздошной кости, верхней и нижней передних остей подвздошной кости и седалищного бугра. Окостенение подвздошного гребня начинается от
передненижнего его края и постепенно распространяется в медиальном направлении, захватывая вначале боковые, затем верхнелатеральные и, наконец, верхнемедиальные отделы гребня. Передние верхняя и нижняя ости подвздошной кости имеют по одному центру оссификации. Окостенение апофиза седалищного бугра происходит путем постепенного увеличения протяженности нескольких центров оссификации с последующим слиянием их между собой. Полное окостенение перечисленных апофизов не имеет строго определенных возрастных сроков и наступает в период с 13 до 15 лет (см. рис. 19.66). К 14 годам хрящевое строение сохраняют, как правило, только метаэпифизарные ростковые зоны большого вертела и названных выше апофизов костей таза. Рентгеноанатомическому анализу доступен весь комплекс анатомических деталей таза и тазобедренного сустава (см. рис. 19.60). Показателем соответствия локального костного возраста паспортному возрасту служит степень оссифицированности подвздошного гребня, известный как показатель Риссера.
Возраст 15 —17 лет (рис. 19.66) соответствует последнему этапу постнатального формирования тазобедренного сустава и костей таза, заключающегося в синостозировании метаэпи-физарной ростковой зоны бедренной кости и ростковых зон большого и малого вертелов и апофизов костей таза.


Рис. 19.66. Рентгенограмма тазобедренных суставов (взрослый).
ЗОВ
Нормальная анатомия тазобедренного сустава
Тазобедренный сустав образован суставной поверхностью головки бедренной кости и вер-тлужной впадиной. Верлужная впадина покрыта гиалиновым хрящом только в области полулунной поверхности. Она имеет в центральной части углубление — ямку вертлужной впадины, в которой прикрепляется круглая связка бедренной кости (рис. 19.67). МРТ позволяет в области ямки увидеть жир и круглую связку головки бедренной кости, которая выглядит структурой низкой интенсивности сигнала (рис. 19.68).
Головка бедренной кости покрыта гиалиновым хрящом практически на всем протяжении, за исключением fovea capitis, где прикрепляется связка головки, lig. capitis femoris. Шейка бедренной кости отделяет головку от тела и способствует большому объему движений свободной нижней конечности. Шейка располагается под углом к телу бедренной кости, открытым кпереди (антеторсия) (рис. 19.69). Суставная капсула прикрепляется по костному краю вертлужной впадины. Спереди она полностью покрывает шейку и прикрепляется по межбугорковой линии. Сзади она покрывает 2/3 шейки бедренной кости.
Капсула сустава укреплена следующими связками (рис. 19.70):
По краю вертлужной впадины, увеличивая ее глубину, прикрепляется вертлужная суставная губа (так называемый костн о-хрящевой лимбус (labrum acetabulare) — у детей). Суставная

Рис. 19.67. Анатомия тазобедренного сустава.
1 — lig. capitis femoris; 2 — край суставной (хрящевой) губы (labrum acetabulare); 3 — суставная капсула; 4 zona orbicularis; 5 — поперечная связка (lig. transversum acetabuli).[1]
4DD

Рис. 19.68. MPT тазобедренных
суставов (10 лет). Корональная
плоскость, Т1-ВИ.
а — через центральную часть суставов: 1 — головка бедренной кости; 2 — зона роста; 3 — шейка бедренной кости;
4 — капсула сустава и lig. iliofemorale;
5 — край суставной губы (хрящевой лимбус); 6 — m. obturator internus; 7 — т. obturator externus; 8 — крыша верт-лужной впадины; 9 — m. vastus lateralis.
6 — через плоскость большого вертела: 1 — головка бедренной кости; 2 — зона роста; 3 — шейка бедренной кости; 4 — большой вертел бедренной кости; 5 — m. obturator externus; 6 — lig. capitis femoris; 7 — крыша вертлужной впадины; 8 — крыло подвздошной кости; 9 — m. gluteus minimus; 10 — т. gluteus medius.
капсула прикрепляется по краю вертлужной губы, прикрывая головку бедренной кости, и прикрепляется спереди по межвертельной линии, а сзади покрывает 2/3 шейки бедренной кости. Для удобства исследования условно тазобедренную область делят на суставную и околосуставную. В свою очередь, околосуставная поверхность разделяется на переднюю, латеральную, медиальную и заднюю. Каждую из вышеперечисленных областей оценивают в двух взаимно перпендикулярных плоскостях. Мышцы области тазобедренного сустава
2. Латеральная группа: m. gluteus minimus, т. gluteus medius. M. gluteus minimus отделена от расположенной латерально lig. iliofemorale прослойкой жировой ткани. Аналогичная прослойка есть и между m. gluteus minimus и расположенной латерально m. gluteus medius.
3. Задняя группа: т. gemellus inferior, кзади от которой проходит сухожилие m. obturator internus, m. gluteus maximus.
4. Нижнемедиальная группа: т. obturator internus, m. obturator externus.
Все мышцы, окружающие тазобедренный сустав, имеют однородную интенсивность сигнала на МР- и КТ-изображениях (рис. 19.74—19.80). Вокруг мышц и их сухожилий существует ряд

Рис. 19.69. МРТ тазобедренных суставов, аксиальная плоскость (Т1-ВИ).
а —через плоскость головок бедренных костей: 1 — головка бедренной кости; 2 — край суставной губы; 3 — m. gluteus minimus; 4 — т. schiaticus; 5 — lig. iliofemorale; 6 — т. iliopsoas; 7 — т. obturator inter-nus.[2]
6 — через плоскость зон роста: 1 — головка бедренной кости; 2 — шейка и зона роста бедренной кости; 3 — большой вертел бедренной кости; 4 — т. obturator internus; 5 — т. gluteus maximus; 6 — т. sartorius; 7 — т. rectusfemoris; 8 — т. inferior gemellus; 9 — капсула сустава и lig. iliofemorale; 10 — m. iliopsoas.
в — через плоскость больших вертелов: 1 — седалищная кость; 2 — шейка бедренной кости; 3 — большой вертел бедренной кости; 4 — m. obturator internus; 5 — т. gluteus maximus; 6 — т. sartorius; 7 — т. rectus femoris; 8 — т. adductor brevis; 9 — т. tensor fascia latae; 10 — m. vastus lateralis et intermedius; 11 — лонная кость; 12 — т. iliopsoas.

Рис. 19.70. Связки тазобедренного сустава (по передней поверхности).
1 — головка бедренной кости; 2 — край суставной губы (хрящевой лимбус, labrum acetabulare); 3 — lig. iliofemorale; 4 — большой вертел бедренной кости; 5 — малый вертел бедренной кости; 6 — межвертельная линия; 7 — сухожилие m. rectus femoris.


Рис. 19.71. MPT тазобедренного сустава
(13-14 лет). Косая сагиттальная плоскость.
[3]1 — головка бедренной кости; 2 — шейка бедренной кости; 3 — край суставной губы (хрящевой лимбус); 4 — суставная капсула и zona orbicularis.
синовиальных сумок (бурс), которые разделены на постоянные, имеющиеся у всех пациентов, и потенциальные. Кроме того, классификация синовиальных сумок предусматривает постоянное и непостоянное сообщение с полостью тазобедренного сустава. Лучше всего они видны на томограммах в аксиальной плоскости. Как правило, они расположены по задней или заднелатеральной поверхности суставав. Единственная суставная сумка, лежащая по передней его поверхности,— iliopsoas — самая крупная синовиальная околосуставная сумка. Она встречается в 98% случаев, в 15% наблюдений сообщается с полостью сустава. Ее средние размеры составляют 30—70×20—40 мм.
Постоянные суставные сумки (см. рис. 19.79): в проекции большого вертела расположены так называемые вертельные сумки — подкожная и субфасциальная большой ягодичной мышцы, средней ягодичной мышцы и малой ягодичной мышцы. Они локализуются в заднелате-ральном отделе на уровне большого вертела снизу вверх.
Непостоянные (потенциальные) суставные сумки: сумка в области прикрепления m. obturator internus к задней поверхности межвертельной области шейки бедра, сумка, расположенная кзади
от малого вертела m. quadratus femoris, подкожная седалищная сумка.
Седалищный нерв выходит из малого таза и следует продольно вниз по задней поверхности бедра. Он располагается на 2—3 см латеральнее седалищного бугра. Диаметр седалищного нерва около 5—9 мм.

Рис. 19.72. МРТ тазобедренных суставов (3 года). Корональная плоскость.
1 — ядро оссификации головки бедра; 2 — зона роста (хрящевая); 3 — неоссифици-рованный суставной хрящ эпифиза.
Рис. 19.73. МРТ тазобедренных
суставов (8 лет). Корональная
плоскость. Т2-ВИ с подавлением
сигнала от жира.
1 — головка бедренной кости; 2 — зона роста (хрящевая); 3 — шейка бедренной кости; 4 — суставной хрящ эпифиза; 5 — labrum acetabulare; 6 — капсула сустава и lig. Iliofemorale; 7 — Y-образный хрящ; 8 — крыша вертлужнои впадины.

Рис. 19.74. КТ тазобедренного сустава (3 мес, бедренные кости в положении разведения).
I — Y-образный хрящ; 2 — головка бедра; 3 — шейка бедра.


Рис. 19.75. КТ тазобедренных суставов.
I — головка бедренной кости; 2 — шейка и частично зона роста бедра; 3 — большой вертел бедренной кости; 4 — m. obturator internus; 5 — т. gluteus maximus; 6 — т. sartorius; 7 — т. rectus femoris; 8 — т. inferior gemellus; 9 — капсула сустава и lig. iliofemorale; 10 — m. iliopsoas; 11 — мочевой пузырь.

Рис. 19.76. КТ тазобедренных суставов.
1 — лобковая кость; 2 — головка бедренной кости; 3 — Y-образный хрящ; 4 — крыша вертлужнои впадины; 5 — m. gluteus maximus; 6 — копчик; 7 — край крыши вертлужнои впадины.

Рис. 19.77. КТ тазобедренного сустава (14 лет).
1 —лобковая кость; 2 — седалищная кость; 3 — головка бедренной кости; 4 — fovea capitis (область прикрепления lig. capitis femoris); 5 — область зоны роста и шейки бедренной кости; 6 — m. obturator internus.

Рис. 19.78. КТ тазобедренного сустава (14 лет).
1 — большой вертел бедренной кости (апофиз);
2 — зона роста между апофизом и шейкой бедренной кости; 3 — шейка бедренной кости; 4 — тело лобковой кости; 5 — седалищная кость.

Рис. 19.79. Схема расположения
синовиальных сумок тазобедренных
суставов на передней и задней
поверхности.
а — передняя поверхность: 1 — область прикрепления m. iliopsoas; 2 — bursa iliopsoas
б — задняя поверхность: 3 — подкожная и субфасциальная bursa trochanterica (gluteus maximus); 4 — bursa trochanterica (gluteus medius); 5 — bursa trochanterica (gluteus minimus); 6 — bursa trochanterica m. obturator internus (в области прикрепления); 7 — bursa m. pisiformis; 8 — bursa m. quadratus femoris; 9 — bursa m. biceps femoris; 10 — bursa m. obturator internus; 11 — bursa schiadica m. gluteus maximus; 12 — подкожная bursa ichiadica.

Рис. 19.80. КТ тазобедренного сустава (14 лет).
Ультразвуковая анатомия тазобедренного сустава у взрослых и уетей старшего возраста
При сканировании из переднего доступа оценивают тазобедренный сустав и мягкие ткани паховой области, мышцы. Исследование сустава проходит продольным сканированием вдоль оси шейки бедра. Получают изображение переднего края крыши вертлужной впадины, вертлужной губы (хрящевого лимбуса, labrum acetabulare), которая дифференцируется как треугольная гиперэхогенная структура, а также передней поверхности головки бедренной кости, являющихся костными ориентирами. Отчетливо прослеживается тонкий суставной гипоэхогенный гиалиновый хрящ головки бедра (рис. 19.81). Собственно суставная капсула визуализируется вместе с волокнами преимущественно подвздошно-бедренной связки (рис. 19.82). Для определения отсутствия или наличия выпота в суставе измеряют расстояние между передней поверхностью шейки бедра и гиперэхогенной капсулой.
Рис. 19.81. УЗИ тазобедренных суставов взрослого.
1 — головка бедренной кости; 2 — шейка бедренной кости; 3 — капсула сустава и lig. iliofemorale; 4 — хрящевой (фиброзный) лимбус.

40G

Рис. 19.82. УЗИ тазобедренного сустава по передней поверхности вдоль шейки бедра (8 лет).
— головка бедренной кости; 2 — шейка бедренной кости; 3 — капсула сустава и lig. iliofemorale; 4 — хрящевой (фиброзный) лимбус; 5 — зона роста.

Рис. 19.83. Область хрящевого большого вертела (11 мес).
1 — контур шейки бедра; 2 — хрящевая зона области большого вертела; 3 — контур диафиза бедра.

Рис. 19.84. Боковой доступ, сканирование продольно вдоль шейки бедра (7 лет).
1 — шейка бедренной кости; 2 — ядро апофиза большого вертела; 3 — край головки бедренной кости.

Рис. 19.85. Боковой доступ, продольное сканирование тазобедренного сустава (2 года).
При латеральном доступе осуществляют преимущественно продольное сканирование. Наиболее выступающий костный фрагмент — большой вертел (рис. 19.83—19.85). Сразу над ним кнаружи определяются вертельные сумки, которые обычно в норме не дифференцируются, а также латеральная часть lig. iliofemorale и суставная капсула. Размеры подкожной вертельной сумки около 4—6×2—4 см.
Медиальный доступ используют для исследования медиальной части тазобедренной области. Бедро сгибают в коленном суставе и отводят кнаружи. Исследуют группу приводящих мышц бедра и сухожильную часть подвздошно-поясничной мышцы. Костными ориентирами служат малый вертел и часть головки бедренной кости.
Сканирование задним доступом используется для оценки задних периартикулярных мышц. Исследуют ягодичные мышцы, седалищный бугор, седалищный нерв. Седалищно-ягодич-ная сумка расположена между бугром и большой ягодичной мышцей. В норме сумка не видна. Там же пытаются визуализировать седалищный нерв. При продольном сканировании волокна нерва окружены гиперэхогенной оболочкой, на поперечном срезе нерв имеет овальную форму, у детей идентификация нерва затрудняется.
Ультразвуковая анатомия тазобедренного сустава у новорожденных и детей первых месяцев жизни
В современной лучевой диагностике применяют два основных метода оценки зрелости и нормальных соотношений в тазобедренном суставе у детей преимущественно до 6 месяцев — рентгенографию и ультразвуковую визуализацию. В настоящее время методом выбора является УЗИ. Однако ряд важных цифровых показателей необходимо оценивать рентгенологическим методом (см. ниже основные цифровые показатели тазобедренного сустава). Существует не менее 5 различных методик УЗИ и большое количество их вариаций для оценки тазобедренного сустава новорожденного и младенца до 6 месяцев. Однако все они базируются на методике австрийского ортопеда профессора Reinharg Graf, который в 1980 г. предложил использовать В-режим для ультразвуковой визуализации сустава и разработал классификацию типов и подтипов развития тазобедренного сустава у новорожденных. В 1984 г. Theodore Harcke (США) использовал динамические пробы в реальном времени сканирования для оценки стабильности тазобедренного сустава младенца.
Рис. 19.86. УЗИ тазобедренных суставов (1 мес).
1 — контур шейки бедренной кости;
2 — хрящевая головка бедренной кости;
3 — хрящевой лимбус; 4 — крыша верт-лужной впадины; 5 — наружный край крыши вертлужной впадины; 6 — седалищная кость; 7 — наружный край тела подвздошной кости; 8 — ядро оссифи-кации головки бедра («точка»).


Рис. 19.87. Схема измерения угла ос при УЗИ тазобедренных суставов.
1 — край тела подвздошной кости; 2 — головка бедра; 3 — седалищная кость (Y-образный хрящ); 4 — контур крыши вертлужной впадины; 5 — угол а; 6 — угол р.
Стандартное исследование проводится при положении ребенка лежа на спине или на боку. Для определения стабильности головки бедра рекомендуется обследовать новорожденного
в положении лежа на боку с согнутыми под углом 90° бедром и голенью в коленном суставе. Для исследования тазобедренного сустава и окружающих мягких тканей используют датчик с частотой 7,5 МГц с линейной рабочей поверхностью. Обследовать детей в возрасте 6 мес и старше возможно с использованием линейного датчика с частотой 5 МГц.
Датчик устанавливают продольно в корональной плоскости на уровне вертлужной впадины (рис. 19.86). Костными ориентирами служат: линия подвздошной кости, переход подвздошной кости в вертлужную впадину, хрящевой лимбус, головка бедра с суставной капсулой, наружный край шейки бедра. Необходимо добиться одномоментной визуализации гиперэхогенного контура наружного края подвздошной кости, верхненаружного края крыши суставной впадины («ацетабулярного крючка»), изогнутого кнаружи хрящевого лимбуса (хрящевого края суставной губы) и края контура шейки бедра. Обязательным условием является строго параллельное расположение линии тела подвздошной кости к верхней линии экрана аппарата. В норме линия подвздошной кости будет горизонтальной прямой, при переходе в хрящевую часть вертлужной впадины она образует изгиб. На УЗ-изображении исследователь должен оценить (см. рис. 19.83, 19.84; рис. 19.87) следующие структуры:
— наружный край крыши вертлужной впадины («ацетабулярный крючок»), который должен четко дифференцироваться;
— хрящевой лимбус, покрывающий хрящевую головку бедра снаружи. Он имеет вид удлиненного гиперэхогенного треугольника с основанием прилежащим к наружному краю крыши;

Рис. 19.88. УЗИ тазобедренных суставов в положении сгибания в аксиальной плоскости, получение «U» схемы.
4ОВ
Рис. 19.89. УЗИ тазобедренного сустава (2 года). Продольное сканирование передним доступом.
I — метафиз (шейка) бедра; 2 — головка бедренной кости; 3 — хряще вой лимбус; 4 — капсула тазобедренного сустава; 5 — контур крыши вертлужной впадины.

В этой проекции проводят измерение углов, в основе которой лежит методика Графа. Для определения углов проводят 3 основные линии (см. рис. 19.87).
Линия А — проводится вдоль наружного контура подвздошной кости через наружный край крыши вертлужной впадины.
Линия В — проводится через внутренний край от области Y-образного хряща крыши вертлужной впадины до ее наружного края.
Линия С — проводится через наружный край крыши впадины и край хрящевого лимбуса.
Таблица 19.7 Возрастные и половые показатели шеечно-диафизарного угла
|
Возраст |
Шеечно-диафизарный угол у мальчиков |
Шеечно-диафизарный угол у девочек |
|
Новорожденные — 3 мес |
145°+4° |
145+3° |
|
4-6 мес |
144±4° |
143+3° |
|
7-9 мес |
143+4° |
142+3° |
|
10 мес — 1 год |
143±5° |
142+3° |
|
1 год — 1 год 6 мес |
141±6° |
141+5° |
|
1 год 7 мес — 2 года |
140+5° |
139+4° |
|
2 года — 2 года 6 мес |
138+4° |
139+4° |
|
2 года 7 мес —3 года |
138+5° |
138±4° |
|
3-4 года |
137±4° |
138±6° |
|
4-5 лет |
137±6° |
137+6° |
|
5-6 лет |
137+5° |
137+6° |
|
6-7 лет |
136±5° |
136±6° |
|
7-8 лет |
136±4° |
137±5° |
|
8-9 лет |
135+5° |
135±5° |
|
9-10 лет |
135±5° |
134+7° |
|
10-11 лет |
134±6° |
133+6° |
|
11-12 лет |
134±5° |
133+4° |
|
12-13 лет |
133±6° |
132±6° |
|
13-14 лет |
133+6° |
132+5° |
Пересечение линий А и В образует угол а, пересечение линий А и С образует угол (3. Угол а указывает на степень развития крыши вертлужнои впадины и в норме не должен быть меньше 60°. Угол р указывает на расположение фиброзно-хрящевого лимбуса и степень покрытия хрящевым краем крыши головки бедра, нормальным считается его значение менее 55°. Однако доказана серьезная погрешность в показателях угла Ь, и в последние годы его измерение не производится. Угол а же практически является обратным ацетабулярному углу по данным рентгенографии тазобедренных суставов, который также указывает на степень развития крыши вертлужнои впадины (см. рис. 19.61).
Определение степени нормального расположения головки также возможно по степени «костного» покрытия, когда не менее ‘/2 (или более 58%) ее диаметра должно находиться в пределах крыши вертлужнои впадины, т. е. быть погружено в вертлужную впадину. При проведении пробы в динамике: отведение — приведение, сгибание — разгибание конечности, положение головки бедра не должно изменяться существенно.
При исследовании в поперечной плоскости ногу сгибают под углом примерно 90°. Датчик устанавливают в проекции вертлужнои впадины и головки бедра. Получают срез шейки и головки бедренной кости, а также седалищной кости. Гипоэхогенная головка бедренной кости при этом сканировании в норме оказывается полностью погруженной между метафизом спереди и подвздошной костью сзади, образующими латинскую букву U (см. рис. 19.88). Гипоэхогенная головка бедра при этом расположена как бы внутри.
Таблица 1 9.8 Возрастные и половые показатели ацетабулярного угла (индекса)
|
Возраст |
Ацетабулярный угол у мальчиков |
Ацетабулярный угол у девочек |
|
Новорожденные — 3 мес |
25±5° |
27±5° |
|
4-6 мес |
21 ±5° |
23+5° |
|
7-9 мес |
20±5° |
22+5° |
|
10 мес — 1 год |
18±4° |
21+3° |
|
1 год — 1 год 6 мес |
19±4° |
20±3° |
|
1 год 7 мес — 2 года |
18±4° |
20±3° |
|
2 года — 2 года 6 мес |
17±3° |
18+4° |
|
2 года 7 мес — 3 года |
16+3° |
17±4° |
|
3-4 года |
15±3° |
15+3° |
|
4-5 лет |
13±4° |
13+3° |
|
5-6 лет |
11 ±3° |
12±3° |
|
6-7 лет |
11 ±3° |
11 ±3° |
|
7-8 лет |
10±3° |
11 ±4° |
|
8-9 лет |
10±3° |
10±3° |
|
9-10 лет |
9+3° |
10+3° |
|
10-11 лет |
8+3° |
9±3° |
|
11-12 лет |
8±3° |
8+3° |
|
12-13 лет |
8+3° |
8±2° |
|
13-14 лет |
9±3° |
9+3° |
У новорожденного ацетабулярный индекс не должен превышать 30°.
Лучевые критерии нормы тазобедренного сустава:
— ширина суставной щели: в верхней части сустава составляет 3—4 мм, в медиальной части сустава — 4—5 мм;
— степень покрытия головки крышей вертлужной впадины у детей должна быть не менее 75% суставной поверхности; степень костного покрытия у детей старше 5 лет составляет 3/4—1,0;
— шеечно-диафизарный угол в среднем равен 120—130°, возрастные особенности представлены в табл. 19.7;
— угол Виберга (между центральной частью головки и наружным краем крыши вертлужной впадины у взрослых равен 26—30°;
— ацетабулярный угол у взрослых составляет не менее 10°.
РЕНТГЕНОАНАТОМИЯ КОЛЕННОГО СУСТАВА
Коленный сустав образуют дистальный эпифиз бедренной кости и проксимальный эпифиз большеберцовой кости. В состав его также входит надколенник, сочленяющийся с передней поверхностью эпиметафиза бедренной кости. Дистальный эпифиз бедренной кости глубоким межмыщелковым углублением разделен на два отдела — медиальный и латеральный мыщелки. Суставные поверхности, покрытые гиалиновым хрящом, имеют передние, нижние и задние поверхности мыщелков, межмыщелковое углубление выстлано волокнистым хрящом. Фронтальный и сагиттальный размеры обоих мыщелков одинаковые, вертикальный размер несколько больше у медиального мыщелка.
Вследствие неравенства высот медиального и латерального мыщелков суставная поверхность дистального эпифиза бедренной кости в целом имеет косое направление (во фронтальной плоскости) при угле наклона к горизонтальной плоскости около 8—10°, открытом лате-рально. Это косое положение суставной поверхности эпифиза бедренной кости обусловливает наличие физиологического вальгусного отклонения голени на ту же величину.
Проксимальный эпифиз большеберцовой кости имеет значительно меньший вертикальный размер. В центральной части его проксимальной поверхности располагается межмыщелковое возвышение, состоящее из двух бугорков и разделяющее эпифиз на два отдела — медиальный и латеральный мыщелки. Во фронтальной плоскости суставная поверхность эпифиза большеберцовой кости расположена горизонтально, в сагиттальной — косо при угле наклона к горизонтальной плоскости 15—20°, открытом дорсально. На передней поверхности метафиза большеберцовой кости имеется мощная бугристость, к которой прикрепляется собственная связка надколенника. Надколенник имеет приближенно треугольную форму, верхняя его часть — основание — более широкая, нижняя — верхушка — сглаженная. Дорсальная поверхность надколенника покрыта гиалиновым хрящом (кроме краевых отделов), вентральная поверхность выпуклая и бугристая. Суставные поверхности эпифизов бедренной
и большеберцовой костей инконгруэнтны, так как вогнутость суставных впадин меньше выпуклости мыщелков бедренной кости. Инконгруэнтность эта компенсируется медиальным и латеральным менисками, состоящими из волокнистого хряща. Головка малоберцовой кости в состав коленного сустава не входит. На медиальной ее стороне имеется суставная поверхность межберцового сустава. На рентгенограмме в задней проекции полностью сформированного коленного сустава можно оценить прежде всего соотношение пространственных положений бедра и голени, которое характеризуется величиной угла, образующегося при пересечении продольных осей бедренной и большеберцовой костей. В норме угол открыт в латеральную сторону и равняется 175—170°.
Критерием правильности анатомических соотношений во фронтальной плоскости являются равномерная высота рентгеновской суставной щели и расположение на одной вертикальной прямой латеральных краев суставных поверхностей бедренной и большеберцовой костей. Критерием правильности анатомических соотношений в горизонтальной плоскости является проекционное наложение головки малоберцовой кости на латеральные отделы метафиза большеберцовой кости не более чем на ‘/3 ее поперечного размера.
На рентгенограмме в боковой проекции возможна оценка следующих показателей: форма, размеры, контуры и структура дистального метафиза бедренной кости, проксимального эпифиза большеберцовой, надколенника и головки малоберцовой кости; размеры, формы и контуры мыщелков бедренной кости (анализ их структуры затруднен из-за проекционного наложения друг на друга); состояние физиологического просветления коленного сустава (ромбовидное пространство); анатомические соотношения в коленном суставе в сагиттальной и горизонтальной плоскостях. Критерии правильности анатомических соотношений в горизонтальной плоскости такие же, как на рентгенограмме в задней проекции,— наложение головки малоберцовой кости на задние отделы метафиза большеберцовой не более чем на ‘/, ширины головки (при той же оговорке в отношении действительности критерия только при условии правильности укладки во время рентгенографии). Критериями правильности анатомических соотношений в сагиттальной плоскости служат параллельность заднего контура межмыщелкового углубления и переднего контура межмыщелкового возвышения и расположение на одном уровне передних краев названных контуров.
Этапы нормальной оссификации структур коленного сустава
Возраст до 1 года. Одним из основных показателей доношенности плода служит наличие ядер окостенения дистального эпифиза бедренной кости и проксимального эпифиза большеберцовой кости. Степень оссифицированности метаэпифизов бедренной и большеберцовой костей и надколенника немногим отличается от имеющейся к моменту рождения. На протяжении первого года жизни размеры ядер окостенения несколько увеличиваются, увеличивается и степень оссифицированности метафизов бедренной и большеберцовой костей. Хрящевое строение сохраняют около 2/3 эпифизов обеих костей, включая межмыщелковое возвышение эпифиза большеберцовой кости, бугристость этой кости, надколенник и головка малоберцовой кости.
Форма условной рентгеновской суставной щели коленного сустава неправильная (условной потому, что анатомическим субстратом промежутка между костными частями сочленяющихся эпифизов являются не только суставная щель и мениски, но и неоссифицированные части хрящевых моделей эпифизов). Высота условной рентгеновской суставной щели и вертикальные размеры обоих эпифизов равны и составляют каждый 1/3 расстояния между обращенными друг к другу поверхностями метафизов бедренной и большеберцовой костей.
сифицированных частей сочленяющихся эпифизов бедренной и большеберцовой костей и одинаковая величина правого и левого краев межметафизарных расстояний. Равномерность высоты рентгеновской суставной щели для анализа анатомических соотношений в коленном суставе использована быть не может ввиду неправильности ее формы. Не могут быть оценены у детей раннего возраста истинные форма, контуры и структура эпиметафизов сочленяющихся костей, форма рентгеновской суставной щели и местоположение надколенника.
Возраст 2-3 года (рис. 19.90). В течение этого возрастного периода не отмечается оссифи-цирования новых анатомических образований. Происходит только изменение соотношений темпов окостенения медиального и латерального мыщелков бедренной кости и темпов роста медиального и латерального отделов тела большеберцовой кости. Изменение соотношения темпов оссификации отделов дистального эпифиза бедренной кости заключается в том, что окостенение центрального его отдела происходит медленнее, чем обоих мыщелков, в результате чего костная часть эпифиза приобретает форму, сходную с формой хрящевой модели. Показатели соответствия локального костного возраста паспортному возрасту для данного периода не установлены (рис. 19.113, 19.114).
3,5-5 лет — возрастные сроки начала окостенения надколенника и проксимального эпи-физа. Центры оссификации обоих названных анатомических образований появляются практически одновременно в интервале от 3,5 до 4,5 лет. Окостенение надколенника происходит in множественных центров оссификации, проксимального эпифиза — за счет единственного центра. В течение данного возрастного периода происходит более быстрое увеличение вертикального размера костной части латерального мыщелка по сравнению с размером костной часги медиального мыщелка. Нормой соотношения пространственных положений бедра и голени является увеличенное по сравнению с нормой у взрослых вальгусное отклонение последней. Показателем костного возраста ребенка является наличие центров оссификации центрального отдела надколенника и головки малоберцовой кости (рис. 19.108).
В 6-7 лет происходит полное окостенение центральной и дорсальной (несущей суставную поверхность) частей надколенника. Полное окостенение центральной части надколенника как результат увеличения размеров и слияния между собой отдельных центров оссификации заканчивается примерно к 7 годам. Появляются дополнительные центры оссификации эпифиза бедренной кости, которые обеспечивают окостенение боковых и заднего отделов эпифиза. Изменяется соотношение темпов окостенения медиального и латерального мыщелков бедренной кости. Происходит более быстрое увеличение вертикального размера костной части теперь уже не латерального, а медиального мыщелка, в результате чего высота обоих мыщелков сначала становится одинаковой, а затем начинает преобладать высота медиального мыщелка. Ориентировочно может быть оценена высота рентгеновской суставной щели коленного сустава на основании отношения высоты центральной части ее к величине межметафи-зарного расстояния (в норме 1:7). Показателем локального костного возраста ребенка является наличие дополнительных центров оссификации дистального эпифиза бедренной кости (рис. 19.91).
Возраст 9—12 лет (рис. 19.92) соответствует срокам окостенения бугристости большеберцовой кости и краевых отделов надколенника. Надколенник имеет 4 дополнительных центра оссификации — два боковых, передний и верхушечный, появляющийся в возрасте 9 лет. Слияние их с основной частью надколенника происходит к 10—12 годам. Окостенение бугристости большеберцовой кости происходит частично за счет распространения процесса оссификации из передних отделов метафиза большеберцовой кости, частично за счет самостоятельных центров окостенения, появляющихся в возрасте 9 лет. Полное окостенение эпифизов бедренной, большеберцовой и малоберцовой костей завершается несколько раньше (примерно в 8 лет), и к 13

Рис. 19.90. Рентгенограммы коленного сустава.
а, б — 2 г 4 мес (задняя и боковая проекции).
1 — эпифиз бедренной кости; 2 — эпифиз большеберцовой кости; 3 — метафиз малоберцовой кости (эпифиз еще не визуализируется); 4 — диафиз бедренной кости; 5 — зона роста; 6 — «хрящевой» надколенник; 7 — инфрапателлярное жировое тело (ромбовидное пространство), в, г — 8 лет (задняя и боковая проекции).
1 — эпифиз бедренной кости; 2 — эпифиз большеберцовой кости; 3 — эпифиз малоберцовой кости; 4 — диафиз бедренной кости; 5 — зона роста; 6 — ядро оссификации надколенника; 7 — инфрапателлярное жировое тело; 8 — хрящевая область бугристости большеберцовой кости; 9 — межмыщелковое возвышение (со сглаженными контурами за счет неполной оссификации).
Рис. 19.91. Рентгенограмма коленного сустава, 10 лет.
— эпифиз бедренной кости (медиальный мыщелок); 2 — эпифиз большеберцовой кости; 3 — эпифиз малоберцовой кости; 4 — латеральный мыщелок бедренной кости (область прикрепления сухожилия m. popliteus); 5 — зона роста; 6 — надколенник; 7 — меж-мыщелковое возвышение большеберцовой кости.

В 12—14 лет происходит полное окостенение бугристости большеберцовой кости. Отдельные точки оссифи-кации, постепенно сливаясь между собой, выполняют почти всю хрящевую модель бугристости, за исключением небольшого участка в нижнем отделе (рис. 19.94). Хрящевая ткань в течение некоторого времени сохраняется также и между дорсальной поверхностью костной части бугри-

Рис. 19.92. Рентгенограмма коленного сустава (12 лет).

Рис. 19.93. Рентгенограммы коленного сустава
(боковая проекция). 13 лет. Варианты оссификации
бугристости большеберцовой кости.
1 — ядра бугристости большеберцовой кости; 2 — эпифиз большеберцовой кости; 3 — эпифиз малоберцовой кости.

Рис. 19.94. Рентгенограмма коленного сустава (боковая проекция). 14-15 лет.
стости и передней поверхностью метафиза большеберцовой кости. Комплекс показателей анатомического строения коленного сустава, доступных для анализа, идентичен таковому у взрослых. Показателем локального костного возраста является полное или почти полное окостенение бугристости большеберцовой кости (рис. 19.95, 19.109).
15—17 лет — период заключительного этапа пост-натального формирования костных компонентов коленного сустава, а именно синостозирования метаэпи-физарных ростковых зон и ростковой зоны бугристости большеберцовой кости (рис. 19.96).

Рис. 19.95. Рентгенограммы коленных суставов. 18 лет. Полная оссификация коленного сустава.

Рис. 19.96. Рентгенограмма коленного сустава. Взрослый.
Нормальная анатомия коленного сустава
Мениски коленного сустава — полулунной формы фиброзно-хрящевые пластинки, которые во многом компенсируют несоответствия между суставными поверхностями мыщелков бедра и суставной поверхностью большеберцовой кости. Они защищают их от локального повышения давления, равномерно перераспределяя массу тела на большую площадь. У взрослого человека в положении стоя 40—60% массы тела передается через мениски, что уменьшает компрессию суставного хряща (рис. 19.97).
Высота менисков на периферии равна 3—4 мм и уменьшается до 0,5 мм в области внутреннего свободного края. У обоих менисков есть передний и задний рог и промежуточная часть (pars intermedia), которая составляет центральные 2/3 мениска. Наружный мениск имеет более сферическую форму и, если смотреть сверху, то более округлую конфигурацию. Он на 2/3 покрывает подлежащую плоскость латерального мыщелка большеберцовой кости и имеет такие же капсулярные прикрепления, как и внутренний мениск, кроме дефекта, где сухожилие подколенной мышцы (m. popliteus) проходит через тело мениска и прикрепляется к наружному мыщелку бедра (рис. 19.99). Именно благодаря этому каналу подколенного сухожилия наружный мениск имеет большую мобильность. Это объясняет тот факт, что разрывы наружного мениска встречаются реже, чем внутреннего. Заднелатерально наружный мениск прикрепляется к сухожилию подколенной мышцы. Он фиксирован спереди и сзади в области переднего и заднего отделов межмыщелковой области большеберцовой кости соответственно, и только в некоторых местах неплотно сращен с капсулой сустава. В 30—40% случаев две связки от заднего рога латерального мениска подходят к медиальному мыщелку бедра — задняя и передняя менискобедренные связки сзади и спереди от задней крестообразной связки.

Рис. 19.97. Мениски и связки коленного сустава в аксиальной плоскости.

Рис. 19.98. Мениски и связки коленного сустава в аксиальной плоскости.
— передняя крестообразная связка; 2 — задняя крестообразная связка; 3 — латеральный мениск; 4 — медиальный мениск; 5 — мениско-феморальная связка; 6 — передняя межменисковая связка; 7 — связка надколенника; 8 — инфрапателлярное жировое тело (жировое тело Гоффа).


Рис. 19.99. MPT коленного сустава взрослого.
а — парасагиттальное сканирование через латеральные отделы (Т2-ВИ с подавлением сигнала от жира): 1 — малоберцовая кость; 2 — большеберцово-малоберцо-вый сустав; 3 — болыпеберцовая кость; 4 — сухожилие т. popliteus; 5 — латеральная коллатеральная связка; 6 — латеральный мениск (тело); 7 — m. gastrocnemius. б — парасагиттальное сканирование через латеральные отделы (Т1-В 1):
1 — головка малоберцовой кости; 2 — сухожилие m. popliteus; 3 — латеральная коллатеральная связка; 4 — m. gastrocnemius.
в — корональная плоскость сканирования через задние отделы (Т2-ВИ с подавлением сигнала от жира): 1 — малоберцовая кость; 2 — большеберцово-малоберцо-вый сустав; 3 — медиальный мыщелок бедра; 4 — латеральный мыщелок бедра; 5 — латеральная коллатеральная связка; 6 — медиальный мениск; 7 — латеральный мениск; 8 — медиальная коллатеральная связка; 9 — задняя крестообразная связка; 10,11 — сухожилие m. popliteus.
Медиальный мениск имеет значительно больший радиус и овальную форму, в ряде случаев по конфигурации напоминает запятую. Ширина его больше в области заднего рога. Передний, более узкий рог прикрепляется к переднему отделу межмыщелковоой области боль-шеберцовой кости. Промежуточная часть прикрепляется к внутреннему слою медиальной коллатеральной связки. Передние рога обоих менисков соединены менискобедреной связкой, которая примерно в 10% случаев состоит из нескольких частей.
41У

Рис. 19.100. МРТ коленного сустава.
а — 11 лет. Срединная сагиттальная плоскость (Т1-ВИ): 1 — эпифиз бедренной кости; 2 — эпифиз большеберцовой кости; 3 — задняя крестообразная связка; 4 — метадиафиз бедренной кости; 5 — зона роста; 6 — надколенник; 7 — ин-фрапателлярное жировое тело; 8 — бугристость большеберцовой кости; 9 — волокна собственной связки надколенника; 10 — m. popliteus.
б — МРТ коленного сустава взрослого. Парасагиттальная плоскость:
1 — задний рог медиального мениска; 2 — эпифиз бедренной кости; 3 — суставной хрящ; 4 — заднебоковой отдел капсулы сустава; 5 — оссифицированная зона роста, в — 11 лет. Парасагиттальная плоскость через латеральный мениск (Т2-ВИ):

и ориентированы продольно. Их пересекают тонкие, идущие радиарно волокна. У взрослых мениски плохо васкуляризированы. Капиллярная сеть васкуляризированной периферической зоны дает питание для внутренней аваскулярной зоны.
Передняя крестообразная связка (рис. 19.102, 19.103). Осуществляет стабилизацию сустава и ограничивает его от подвывиха большеберцовой кости кпереди. Она начинается от заднего отдела внутренней поверхности латерального мыщелка бедра и прикрепляется кпереди и латерально от переднего межмыщелкового возвышения. Длина ее около 35 мм, толщина


Рис. 19.101. МРТ коленного сустава.
а — 14 лет. Корональная плоскость (Т2-ВИ):
1 — тело медиального мениска; 2 — медиальная коллатеральная связка; 3 — тело латерального мениска; 4 — латеральная коллатеральная связка (фрагментарно); 5 — зона роста. б — МРТ коленного сустава взрослого. Корональная плоскость (кпереди):
1 — передний рог латерального мениска; 2 — мыщелки (эпифиз) бедренной кости; 3 — передний рог медиального мениска; 4 — межмыщелковое возвышение; 5 — задние отделы инфрапателлярного жирового тела; 6 — tractus iliotibialis.
в — МРТ коленного сустава взрослого. Аксиальная плоскость:
1 — lig.patellae; 2 — медиальная коллатеральная связка; 3 — сухожилие m. popliteus; 4 — retinaculum patellae mediale; 5 — retinaculum patellae laterale; 6 — передняя крестообразная связка; 7 — m. biceps femoris. г — МРТ коленных суставов. Аксиальная плоскость:
1 — надколенник и связка надколенника; 2 — медиальный мыщелок; 3 — латеральный мыщелок; 4 — медиальная коллатеральная связка; 5 — инфрапателлярное жировое тело; 6 — передняя крестообразная связка; 7 — m. biceps femoris; 8 — задняя крестообразная связка; 9 — m. plantaris; 10 — т. gastrocnemius.

Рис. 19.102. Связки и складки коленного сустава.
а — передняя (1) и задняя (2) крестообразные связки: I — положение разгибания; II — положение сгибания, б — боковые стабилизирующие структуры коленного сустава: 1 — латеральная коллатеральная связка; 2 — сухожилие m. popliteus; 3 — задний рог латерального мениска; 4 — tractus iliotibialis.
в — складки и связки коленного сустава:
1 — передняя инфрапателлярная складка; 2 — супрапателлярная складка; 3 — передняя крестообразная связка; 4 — сухожилие т. quadriceps femoris; 5 — собственная связка надколенника; 6 — супрапателлярное пространство; 7 — инфрапателлярное жировое тело.

около 11 мм. Передняя связка состоит из 3 пучков: переднемедиального, промежуточного и заднелатерального. При разогнутом положении колена вся связка натянута равномерно, при согнутом положении ее переднемедиальная часть остается натянутой, остальные расслаблены (рис. 19.100).
Задняя крестообразная связка (см. рис. 19.100, 19.102, 19.103). Начинается от внутренней поверхности медиального мыщелка бедра и прикрепляется в заднем отделе межмыщелковой области большеберцовой кости. Она значительно сильнее передней крестообразной связки, длина ее около 38 мм, толщина около 13 мм. При разгибании колена задняя крестообразная связка расслаблена (не натянута) и приобретает форму бумеранга из-за выпуклости в верхнезаднем отделе. При согнутом колене задняя крестообразная связка расслаблена и имеет прямой ход. Передняя (Wrisberg lig.) и задняя (Humphrey lig.) мениско-бедренные связки проходят соответственно кпереди и кзади от задней крестообразной связки.

Рис. 19.103. MPT коленного сустава (16 лет). Корональная плоскость.
диального надмыщелка бедра и прикрепляется к медиальной поверхности большеберцовой кости на расстоянии примерно 75—100 мм дисталь-нее суставной щели. Глубокий слой прочно сращен с pars intermedia медиального мениска. Глубокий и поверхностный слои разделены жировой тканью и синовиальной непостоянной сумкой. Латеральная коллатеральная связка (см. рис. 19.100; рис. 19.101, 19.105, 19.106) имеет косой ход, кзади и вниз от латерального надмыщелка бедра к головке малоберцовой кости (так называемая lig. collateral fibulare). Волокна сухожилия popliteus проходят между латеральным мениском и латеральной коллатеральной связкой и прикрепляются латерально в дистальном отделе бедра.
В сгибании и разгибании участвуют четырехглавая мышца, ее сухожилие, надколенник и связки надколенника. Сухожилие четырехглавой мышцы прикрепляется к верхнему полюсу надколенника. Часть пучков продолжается вниз и как собственная связка надколенника фиксируется в бугристости большеберцовой кости (рис. 19.107). Большая часть волокон связки надколенника берет начало от прямой мышцы бедра.
В коленном суставе имеются несколько синовиальных сумок (см. рис. 19.105, 19.106), залегающих по ходу мышц и сухожилий. Наиболее крупной является надколенная сумка (bursa suprapatellare), располагающаяся выше надколенника под сухожилием четырехглавой мышцы бедра и практически всегда сообщающаяся с полостью сустава. Ниже надколенника, позади собственной связки надколенника располагается глубокая поднадколенная сумка. Перед надколенником имеется небольшая пе-реднадколенная подкожная сум-

Рис. 19.104. МРТ коленных суставов (10 лет). Корональная плоскость.
1 — латеральный мыщелок бедра; 2 — мыщелок большеберцовой кости; 3 — зона роста; 4 — медиальный мыщелок бедра; 5 — медиальный мениск; 6 — латеральный мениск; 7 — tractus iliotibialis; 8 — суставной эпифизар-ный хрящ.

Рис. 19.105. Синовиальные сумки коленного сустава по задней поверхности.
1 — bursa popliteus; 2 — сухожилие m. popliteus; 3 — латеральный мениск; 4 — латеральная (малоберцовая) коллатеральная связка; 5 — бедренная кость; 6 — bursa gastrocnemii; 7 — bursa semimemranosus; 8 — медиальный мениск; 9 — задняя крестообразная связка.

Рис. 19.106. Синовиальные сумки коленного сустава.
1 — lig.patellae (собственная связка надколенника);
ка. Между сухожилием полуперепончатой мышцы и медиальной головкой икроножной мышцы также располагается небольшая сумка, имеющая связь с полостью сустава. При заполнении ее внутрисуставной жидкостью говорят о формировании кисты Бейкера (см. рис. 19.107).

Рис. 19.107. Синовиальные сумки коленного сустава.
МРТ-анатомия коленного сустава
Волокнистый хрящ (фиброзно-хрящевая ткань) менисков содержит только небольшую часть свободных протонов и, следовательно, мениски выглядят как структуры, свободные от сигнала. При использовании GRE-импульсных последовательностей в норме отмечается некоторое повышение интенсивности сигнала, что не должно быть расценено как патологический процесс (рис. 19.110).
Т2-ВИ и взвешенные по протонной плотности изображения могут давать «искусственное» повышение интенсивности сигнала благодаря «феномену магического угла». В корональной и сагиттальной плоскости мениск имеет форму «бабочки» на периферических срезах и свободные от сигналов треугольники на центральных срезах.
Известен ряд анатомических особенностей, которые необходимо знать, чтобы предотвратить ошибки в диагностике. Поперечная связка соединяет передние рога обоих менисков. Она располагается кзади от жирового тела Гоффа и кпереди от капсулы сустава. В 22—38% случаях на сагиттальных срезах можно увидеть высокой интенсивности сигнал в мениске, в месте прикрепления поперечной связки к переднему рогу медиального и латерального мениска. Данный высокий по интенсивности сигнал в мениске не должен быть неверно истолкован как повреждение переднего рога латерального мениска. Аналогично в области прикрепления менис-кобедренной связки (Wrisberg lig.) к заднему рогу латерального мениска может создаваться впечатление о наличии повреждения мениска при отсутствии его.
Влагалище сухожилия m. popliteus выглядит как вертикально или незначительно косо ориентированная зона высокой интенсивности сигнала, формирующая край заднего рога латерального мениска и симулирующая вертикальный разрыв заднего рога латерального мениска

Рис. 19.108. МРТ коленного сустава. 4 года. Сагиттальная плоскость.
— хрящевая часть надколенника; 2 — ядро оссификации надколенника; 3 — эпифизы бедренной и боль-шеберцовой костей; 4 — собственная связка надколенника; 5 — неоссифицированная бугристость боль-шеберцовой кости; 6 — задняя крестообразная связка; 7 — передняя крестообразная связка.

Рис. 19.109. МРТ коленного сустава. 13 лет. Сагиттальная плоскость.
— передняя крестообразная связка; 2 — задняя крестообразная связка; 3 — неоднородность хряща бугристости большеберцовой кости за счет мелких ядер окостенения бугристости; 4 — инфрапателлярное жировое тело; 5 — внутрисуставная синовиальная жидкость; 6 — суставной хрящ; 7 — сухожилие m. quadriceps femoris.

Рис. 19.110. МРТ коленного сустава взрослого, корональная плоскость.
1 — сухожилие m. quadriceps femoris; 2 — надколенник; 3 — собственная связка надколенника.

Рис. 19.111. МРТ коленного сустава. 2,5 года. Сагиттальная плоскость.

Рис. 19.112. MPT коленного сустава. 2,5 года. Сагиттальная плоскость.
1 — хрящевой надколенник; 2 — костная часть эпифиза; 3 — хрящевая часть эпифиза; 4 — задняя крестообразная связка.

Рис. 19.113. МРТ коленного сустава. 2,5 года. Латеральное парасагиттальное сканирование.
1 — эпифизарный хрящ малоберцовой кости; 2 — эпифизарный хрящ болыиеберцовой кости; 3 — ядро оссификации эпифиза бедра; 4 — хрящевая часть эпифиза бедренной кости.
или менискокапсулярное расслоение. Между pars intermedia латерального мениска и латеральной коллатеральной связкой в норме нередко визуализируется зона, свободная от сигналов, которая не должна быть ошибочно интерпретирована как менискокапсулярное расслоение.
На сагиттальных срезах передняя крестообразная связка (рис. 19.111, 19.112) видна на всем протяжении в случае ротации колена кнаружи на 15—20°. Паракорональные срезы, ориентированные под углом к ходу связки, часто позволяют выявить место фиксации к бедренной кости. Передняя крестообразная связка в норме визуализируется как линейная гипоинтенсивная структура, за исключением места прикрепления к болыпеберцовой кости, где могут быть участки гиперинтенсивного сигнала, обусловленные включениями жировой ткани между отдельными волокнами.
Задняя крестообразная связка имеет однородную низкую интенсивность сигнала и легко визуализируется на сагиттальных срезах (см. рис. 19.111, 19.112).
Медиальная коллатеральная связка (см. рис. 19.104) на всем протяжении визуализируется на срединных корональных срезах в виде зоны низкой интенсивности сигнала, разделенной на глубокие и поверхностные слои. Поверхностный слой идет от медиального надмыщелка бедра до внутренней поверхности метафиза большеберцовой кости, прикрепляясь на расстоянии 7— 10 мм от суставной поверхности. Глубокий слой медиальной коллатеральной связки укрепляет капсулу сустава и в передней части располагается отдельно от поверхностного слоя. Он короче, чем поверхностный слой, и внутренние волокна натянуты от дистального отдела медиального надмыщелка бедра до проксимального отдела большеберцовой кости. В норме глубокий слой медиальной коллатеральной связки не визуализируется. Жировая ткань обычно откладывается между поверхностным и глубоким слоями медиальной коллатеральной связки.

Рис. 19.114. МРТ коленного сустава. 3 года.
Аксиальная плоскость проходит через
надколенник.
1 — хрящевой надколенник с центральным ядром оссификации; 2 — retinaculum patellae mediale; 3 — область расположения синовиальной сумки.

Рис. 19.115. МРТ коленного сустава. 12 лет. Аксиальная плоскость через бугристость больше-берцовой кости.
1 — хрящевая часть бугристости большеберцовой кости; 2 — связка надколенника; 3 — метаэпифиз большеберцовой кости (с частичным прохождением среза через зону роста).
В норме собственная связка надколенника при МРТ (см. рис. 19.111) выглядит как прямолинейная структура, свободная от сигналов, независимо от типа импульсной последовательности. Ее средний переднезадний размер — 5 мм. С возрастом при увеличении массы тела собственная связка надколенника может приобретать волнообразный ход, что встречается у 71% пациентов, не предъявляющих жалоб.
Гиалиновый суставной хрящ и неоссифицированный хрящ эпифизов имеет промежуточную интенсивность сигнала на Т1-ВИ (рис. 19.115). Базальныи кальцифицированный слой хряща невозможно отграничить от субхондрального отдела кости. На Т2-ВИ гиалиновый суставной хрящ имеет низкую интенсивность сигнала (см. рис. 19.111).
Количество суставной жидкости в коленном суставе варьирует и может увеличиваться после длительных физических нагрузок с участием коленных суставов или спортивных занятий.
Ультразвуковая анатомия коленного сустава
Продольное и поперечное сканирование вдоль передней поверхности сустава обеспечивает визуализацию сухожилия четырехглавой мышцы бедра, супрапателлярного пространства (супрапателлярной сумки), надколенника, собственной связки надколенника, инфрапател-лярной сумки, жирового тела Гоффа коленного сустава и супрапателлярного жирового тела (рис. 19.116, 19.117). Четырехглавая мышца бедра образована из 4 групп мышечной ткани: vastus intermedius, vastus medialis, vastus lateralis, rectus femoris. Сухожильные волокна этих мышц образуют мощное сухожилие четырехглавой мышцы бедра. Она имеет выраженную фасцику-лярную (волокнистую) эхоструктуру и прикрепляется к верхнему полюсу надколенника. Су-

Рис. 19.116. УЗИ коленного сустава. Супрапателляр-ное пространство коленного сустава.
хожилие не имеет синовиальной оболочки и по краям окружено гиперэхогенной полоской. Для снижения эффекта анизотропии конечность сгибается под углом 30—45° или под колено подкладывается валик. В дистальном отделе позади сухожилия четырехглавой мышцы бедра имеется надколенная (супрапателляр-ная) сумка, в норме в ней может присутствовать небольшое количество жидкости в виде тонкой гипоэхогенной полоски на фоне гиперэхогенного супрапателлярного жирового тела. Сумка расположена между супрапателлярным и префеморальным жировыми телами.
Возможна визуализация надколенника и его собственной связки (рис. 19.129). Собственная связка имеет относительно больший диаметр в области прикрепления к нижнему полюсу надколенника (рис. 19.118). Ее эхоструктура аналогична таковой любого неизмененного сухожилия (рис. 19.125—19.127). При этом оценивается состояние жирового тела Гоффа и наличие заполненной жидкостью поверхностной и глубокой инфрапателлярных сумок. В норме сумки синовиальной жидкостью не заполнены и могут не визуализироваться. У детей

Рис. 19.117. УЗИ коленного сустава взрослого.
Продольное сканирование области
«ромбовидного пространства».
1 — надколенник; 2 — собственная связка надколенника; 3 — инфрапателлярное жировое тело.

Рис. 19.118. УЗИ коленного сустава взрослого. Визуализация передней крестообразной связки.
42В

Рис. 19.119. УЗИ коленного сустава. 11 лет.
1 — хрящевая бугристость болыпеберцовой кости;
2 — собственная связка надколенника; 3 — эпифиз большеберцовой кости; 4 — метафиз большеберцо-вой кости.

Рис. 19.120. УЗИ коленного сустава. Начальная
оссификация бугристости большеберцовой кости.
Система разработана для оценки тяжести остеоартрита коленного сустава при МРТ коленного сустава.
Дефект суставных хрящей
Оценка локализации, выраженности и приблизительного размера дефекта хряща основаны на модификации для МР-томографии артроскопической системы Noyes :
- 0 степень, нет изменений;
- 1 степень, изменения только интенсивности МР сигнала;
- 2A степень, дефект хряща менее чем на 50% толщины;
- 2B степень, дефект хряща на 50%-99%;
- 3A степень, дефект хряща на всю толщину, без дефектов костной ткани;
- 3B степень, дефект хряща на всю толщину с дефектом костной ткани.
Субхондральный трабекулярный отек
Трабекулярный костный отек определяется как неотграниенная область повышенной интенсивности МР сигнала в субхондральных зонах на промежуточно взвешенных быстрых спин-эхо изображениях, полученных с подавлением сигнала от жировой ткани, с сопоставлением изменений минимум в двух плоскостях :
- 0 степень, нет изменений;
- 1 степень, менее 10 мм в диаметре;
- 2 степень, 10 мм и более в диаметре.
Краевые остеофиты
Остеофиты разделены по следующим критериям:
- 0 степень, нет остеофитов;
- 1 степень, остеофиты менее 5 мм;
- 2 степень, остеофиты более 5 мм .
Субхондральные кисты
Субхондральной кисты определяются как четко отграниченные округлые или овальные области гиперинтенсивного МР сигнала (соотвествующего жидкости) на быстрых спин-эхо последовательностях с подавлением сигнала от жировой ткани .
Разделены по следующим критериям:
- 0 степень, нет изменений;
- 1 степень, менее 10 мм в диаметре;
- 2 степень, более10 мм в диаметре.
Субхондральный склероз
Локальное утолщение субхондральной костной ткани характеризующееся сингалом низкой интенсивности на промежуточно взвешенных спин-эхо и быстрых спин-эхо последовательностях с жироподавлением классифицированы как склероз и разделены по следующим критериям :
- 0 степень, нет изменений;
- 1 степень, склероз распространяющийся на глубину менее 5 мм;
- 2 степень, склероз распространяющийся на глубину более 5 мм.
Снутрисуставной выпот
- 0 степень, нет изменений;
- 1 степень, небольшой выпот;
- 2 степень, умеренный или выраженный выпот.
киста Бейкера/Синовиальные кисты
Синовиальные кист — заполненные жидкостью коллекторы, связанные с полостью сустава, локализующиеся между сухожилиями полуперепончатой и полусухожильной мышц, медиальной головкой икроножной мышцы, или в менее типичных местах, если подтверждена, связь с суставной полостью:
- 0 степень, нет изменений;
- 1 степень, небольшие;
- 2 степень, крупные.
Параменисковые кисты, ганглиевые кисты и другие неспецифические околосуставные кисты не включены в оценку.
Синовит
Синовит определяется в виде пролиферации синовиальной оболочки в области инфрапателлярной жировой клетчатке Хоффа и неравномерного утолщения на границе жировой ткани и суставного хрящя . Характеризуется сигналом низкой интенсивности на промежуточно взвешенных спин-эхо изображениях и умеренной или высокой интенсивностью сигнала на промежуточно взвешенных быстрых спин-эхо изображениях, полученных с подавлением сигнала от жировой ткани:
- 0 степень, нет изменений;
- 1 степень, умеренный;
- 2 степень, выраженный.
Патология менисков
Используются принятые критерие МР-визуализации, описанные в исследовании Crues и других авторов:
- 0 степень, шаровидное повышение интенсивности сигнала, не связанное с поверхностью мениска (степень 1 по Crues);
- 1 степень, линейное повышение интенсивности сигнала, не связанное с поверхностью мениска (степень 2 по Crues);
- 2 степень, разрыв без смещения (степень 3 по Crues);
- 3 степень, разрыв со смещением, комплекстный разрыв, раздваленный мениск.
Патология связок
Крустообразные связки:
- 0 степень, нет изменений;
- 1 степень, отек связки с нормальным ходом и интактной малоберцовой косью;
- 2 степень, полный разрыв, острый или хронический.
Коллатеральные связки:
- 0 степень, нет изменений;
- 1 степень, перилигаментозный отек без нарушения целостности связки;
- 2 степень, частичное повреждение;
- 3 степень, полный разрыв.
Свободные внутрисуставные тела
Свободные внутрисуставные тела разделены на несколько категорий: костные, гиалиновые, фиброзные и другие. Костные свободные внутрисуставные тела могут быть обнаружены рентгенологически. Гиалиновые свободные внутрисуставные тела рентгеннегативны, возникают в результате травмы за счет отрыва от участка хряща от суставных поверхностей: надколенника, бедренной кости или мыщелков большеберцовой кости. Фиброзные свободные тела также рентгеннегативны, встречаются реже, возникают в результате фрагментации мениска.
Предлагаемая градация остеоартрита коленного сустава по МР изображениям
в сопоставлении с классификацией Kellgren и Lawrence
- 0 ст
- нет изменений или минимальное повреждение хрящей
- остеофиты менее 5 мм,
- субхондрильный отек >10 мм,
- субхондральные кисты >10 мм.
2 ст
- повреждение хрящей II степени и как минимум один из следующих признаков:
- остеофиты >5 мм,
- субхондрильный отек >10 мм,
- субхондральные кисты >10 мм
3 ст
- повреждение хрящей III степени и как минимум один из следующих признаков:
- остеофиты >5 мм,
- субхондрильный отек >10 мм,
- субхондральные кисты >10 мм
4 ст
- повреждение хрящей III степени и повреждение менисков III степени
| Видео (кликните для воспроизведения). |
Источники:
- Романовская, Н. В. Как победить остеохондроз / Н. В. Романовская, А. А. Романовский. — М. : Современный литератор, 2001. — 224 c.
- Сапин, М. Р. Анатомия человека / М. Р. Сапин. — М. : Медицина, 2012. — 768 c.
- Бархатова, Е. Ю. Комментарий к Жилищному кодексу Российской Федерации (с постатейными материалами) / Е. Ю. Бархатова. — М. : Велби, 2005. — 368 c.

Приветствую Вас на нашем ресурсе. Я Артем Постников. Я уже более 10 лет работаю травматологом. В настоящее время являюсь профессионалом в своей области, хочу подсказать всем посетителям сайта как решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны для того чтобы донести как можно доступнее всю нужную информацию. Однако чтобы применить все, описанное на сайте всегда необходима обязательная консультация у специалистов.