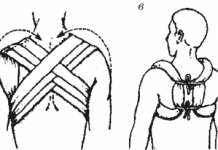
Тазобедренный сустав — хирургия тазобедренного сустава // Переломы бедренной кости
Виды переломов бедренной кости
Переломы бедра — это переломы в верхних отделах (шейке), бедренной кости. Объем повреждения бедренной кости зависит от приложенной силы. Выбор метода оперативного лечения перелома бедренной кости зависит от уровня перелома и сопутствующего повреждения мягких тканей.
Причины развития переломов бедренной кости
Часто перелом бедренной кости возникает в результате падения или прямого удара по кости сбоку. При некоторых заболеваниях (остеопорозе, злокачественных новообразованиях кости или усталостных стрессовых повреждениях), отмечается ослабление костной ткани, в результате чего увеличивается подверженность бедренной кости переломам. В тяжелых случаях перелом возникает при подъеме на ноги или вращении на носках.
Симптомы перелома бедренной кости
При переломе бедренной кости пациенты жалуются на боли в верхне-наружных отделах бедра или в паховой области. При попытках согнуть или повернуть ногу в тазобедренном суставе возникает дискомфорт.[1]
Если костная ткань ослаблена на фоне других заболеваний (опухоль или стрессовое повреждение), то тупая боль в области паха или бедра начинает беспокоить пациента за некоторое время до перелома. При возникновении перелома отмечается укорочение поврежденной нижней конечности. Пациент старается сохранять фиксированное положение ноги с разворотом колена и стопы кнаружи (наружная ротация).
Диагностика перелома бедренной кости
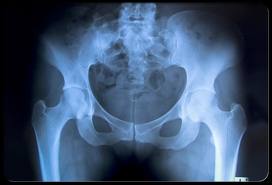
Диагноз перелома подтверждается по данным рентгенограммы тазобедренного сустава и бедренной кости. При развитии неполного перелома (трещины кости) рентгенограмма не позволяет увидеть какие-либо изменения. При этом рекомендовано проведение магнитно-резонансной томографии (МРТ). Если проведение МРТ противопоказано или невозможно в силу каких-либо сопутствующих заболеваний или состояния пациента, то назначается компьютерная томография (КТ).
Типы переломов бедренной кости
Внутрисуставной (внутрикапсульный) перелом. Перелом возникает на уровне шейки и головки бедренной кости, окруженных суставной капсулой тазобедренного сустава. Суставная капсула — это полость вокруг сустава, образованная из мягких тканей. Она содержит небольшое количество жидкости, которая смазывает сустав изнутри и питает его.
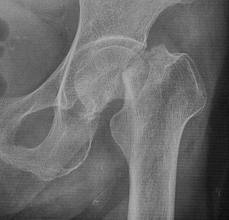
Межвертельный перелом. Перелом возникает между шейкой бедренной кости и ее костным выступом (малый вертел). К малому вертелу прикрепляются крупные мышцы бедра. Межвертельный перелом проходит между большим и малым вертелом бедренной кости. Больший вертел можно прощупать через кожу как небольшой выступ в наружных отделах бедра. Он является местом прикрепления массивных мышц бедра.
Подвертельный перелом. Перелом возникает на 3-3,5 см ниже малого вертела бедренной кости.
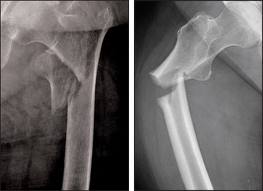
В сложных случаях перелом возникает одновременно в нескольких зонах бедренной кости. Данный факт учитывается при проведении хирургической репозиции отломков.
Лечение перелома бедренной кости
После постановки диагноза перелома бедренной кости врач оценивает анамнез и общее состояние пациента. В редких случаях состояние пациента может быть столь тяжелым, что операция противопоказана. Большинство хирургов единогласно соглашаются с тем, что ранняя операция существенно улучшает состояние пациента. Тем не менее, крайне важно убедиться в безопасности пациента и перед операцией максимально оценить его состояние. Это означает некоторую отсрочку операции за счет проведения кардиологического и другого обследования.
Консервативное лечение переломов бедренной кости
Консервативное лечение рекомендуется в случае тяжелого общего состояния пациента, что не позволит ему перенести наркоз, а также для тех пациентов, которые плохо передвигались еще до травмы и могут находиться в кровати или инвалидном кресле.
Стабильными считаются отдельные виды переломов, которые можно лечить консервативно. Учитывая некоторый риск перехода стабильных переломов в «нестабильные», которые характеризуются смещением костных отломков, врач назначает периодическую рентгенографию поврежденного участка кости. Если пациент по назначению врача в течение долгого времени вынужден находиться в постели, то необходимо внимательно следить за его состоянием. Это позволит избежать осложнений на фоне длительной иммобилизации. К осложнениям относятся инфекции, пролежни, пневмония, тромбозы и алиментарное истощение.
Хирургическое лечение переломов бедренной кости
Подготовка к операции
Перед хирургическим вмешательством проводятся анализы крови и мочи, рентгенограмма органов грудной клетки и электрокардиограмма (ЭКГ). У пожилых пациентов могут иметься скрытые (латентные) воспалительные заболевания мочевыводящих путей, которые могут стать источником инфекции после операции на бедренной кости.
Операция проводится под общим наркозом с постановкой эндотрахеальной (интубационной) трубки или под спинальной анестезией. В редких случаях, когда для фиксации костных отломков требуется постановка нескольких хирургических винтов, операция проводится под местной анестезией с сильной седацией пациента. Перед операцией и в течение 24 часов после нее пациенту назначаются антибиотики.
Внутрисуставной (внутрикапсульный) перелом
При переломе в области головки или шейки бедренной кости цель операции заключается в фиксации суставного хряща на повреждённой или смещенной головке. Часто данные травмы сочетаются с переломами в области вертлужной впадины. При планировании лечения хирург обязательно должен учитывать данный факт.
Доступ к внутрисуставному перелому проводится спереди или сзади бедренной кости. В некоторых случаях для полноценного осмотра области перелома и фиксации отломков доступ к кости проводится с двух сторон.
При истинных внутрисуставных переломах бедренной кости фиксация отломков возможна с помощью отдельных хирургических винтов (чрескожный остеосинтез) или с помощью одного крупного винта, соединенного с пластиной. Подобный компрессирующий винт-фиксатор обеспечивает стабильность перелома, оказывая на костные отломки дополнительное давление. Иногда для большей стабильности конструкция дополняется вторым винтом.
При внутрикапсульном переломе со смещением у молодых пациентов цель хирургического лечения состоит в репозиции перелома (восстановлении целостности кости) через разрез мягких тканей. При этом для фиксации отломков используются отдельные винты или массивный компрессирующий винт.
При внутрисуставном переломе имеется риск нарушения нормального кровоснабжения головки бедренной кости, развитие аваскулярного некроза, или остеонекроза. При адекватной фиксации перелома и восстановлении целостности кости суставной хрящ и подлежащие к нему костные ткани нередко не получают достаточно питания с кровью. С течением времени это может привести к гибели костной ткани и уплощению головки бедренной кости. При этом отмечается неравномерность и неровность суставного хряща. В конечном итоге, несмотря на хирургическое лечение, в тазобедренном суставе может развиться болезненный артрит или остеоартроз. Риск подобных повреждений костных тканей велик у пациентов пожилого возраста.
При внутрисуставных переломах со смещением пожилым пациентам следует проводить частичную замену бедренной кости на эндопротез, что улучшает течение восстановительного периода. В некоторых случаях проводится замена только головки бедренной кости (гемиартропластика). В других ситуациях необходима полная замена всего тазобедренного сустава, включая головку бедренной кости и вертлужную впадину тазовой кости (тотальное, или полное, эндопротезирование сустава).
Межвертельный перелом
Компрессирующий фиксатор закрепляется на наружной поверхности бедренной кости с помощью хирургических винтов, а пластинка дополнительно фиксируется большим стягивающим винтом, проведенным в шейку и головку бедренной кости. Данное приспособление обеспечивает давление в области перелома, что увеличивает стабильность и ускоряет сращение костных отломков.
Интрамедуллярный штифт проводится непосредственно в костномозговой канал бедренной кости через отверстие на вершине большого вертела. Затем через штифт в головку и шейку бедренной кости дополнительно вводится большой стягивающий винт. Данная конструкция обеспечивает воздействие и давление на зону перелома, как и при использовании компрессирующего фиксатора.
Подвертельный перелом
При подвертельном переломе фиксация костных отломков проводится с помощью длинного интрамедуллярного штифта, усиленного стягивающим винтом, либо с помощью отдельных винтов, которые фиксируют головку и шейку бедренной кости или ниже расположенный участок кости при отсутствии его повреждения.
Для предотвращения вращения костных отломков вокруг штифта или их смещения вниз (эффект телескопирования) нижние отделы штифта в области коленного сустава дополнительно фиксируются блокирующими винтами. В некоторых случаях вместо штифта хирург использует пластинку. Пластинка фиксируется винтами, которые идут от латеральной (наружной) поверхности бедренной кости. Через шейку и головку бедренной кости проводится одиночный большой винт, как при использовании компрессирующего фиксатора, но несколько под другим углом. Дополнительные винты проводятся в кость через пластинку, что позволяет удерживать отломки на месте.
Послеоперационный период
Через некоторое время после операции пациенты выписываются домой или остаются в отделении реабилитации, если им требуется помощь при восстановлении двигательных навыков.
Большинству пациентов для профилактики тромбообразования в сосудах нижних конечностей на некоторое время (до 6 недель) назначаются препараты для разжижения крови (антикоагулянты и др.). Они вводятся в виде инъекций или таблеток. Возможно использование эластических компрессионных чулок или устройств с пневматической компрессией голени и стопы.
В ходе последующих встреч после операции хирург проводит осмотр раны, снимает швы, назначает рентгенограмму для оценки процессов сращения и дополнительные курсы лечебной физкультуры или физиотерапии.
Реабилитация после перелома бедренной кости
На следующий день после операции пациенту следует вставать с постели и передвигаться с помощью родственников или врача-физиотерапевта. Хирург расскажет пациенту, какую нагрузку можно оказывать на прооперированную конечность, что зависит от типа репозиции (фиксации) и вида самого перелома. Для восстановления мышечной силы и двигательных навыков необходимы занятия с врачом лечебной физкультуры и физиотерапевтом. Восстановление может занять до трех месяцев.
После операции по поводу перелома бедренной кости большинство пациентов успешно восстанавливают практически все двигательные навыки и могут жить полноценной, независимой жизнью.
(495) 545-17-44 — хирургия тазобедренного сустава в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
Тазобедренный сустав — хирургия тазобедренного сустава // Переломы бедренной кости
Виды переломов бедренной кости
Переломы бедра — это переломы в верхних отделах (шейке), бедренной кости. Объем повреждения бедренной кости зависит от приложенной силы. Выбор метода оперативного лечения перелома бедренной кости зависит от уровня перелома и сопутствующего повреждения мягких тканей.
Причины развития переломов бедренной кости
Часто перелом бедренной кости возникает в результате падения или прямого удара по кости сбоку. При некоторых заболеваниях (остеопорозе, злокачественных новообразованиях кости или усталостных стрессовых повреждениях), отмечается ослабление костной ткани, в результате чего увеличивается подверженность бедренной кости переломам. В тяжелых случаях перелом возникает при подъеме на ноги или вращении на носках.
Симптомы перелома бедренной кости
При переломе бедренной кости пациенты жалуются на боли в верхне-наружных отделах бедра или в паховой области. При попытках согнуть или повернуть ногу в тазобедренном суставе возникает дискомфорт.[1]
Если костная ткань ослаблена на фоне других заболеваний (опухоль или стрессовое повреждение), то тупая боль в области паха или бедра начинает беспокоить пациента за некоторое время до перелома. При возникновении перелома отмечается укорочение поврежденной нижней конечности. Пациент старается сохранять фиксированное положение ноги с разворотом колена и стопы кнаружи (наружная ротация).
Диагностика перелома бедренной кости
Диагноз перелома подтверждается по данным рентгенограммы тазобедренного сустава и бедренной кости. При развитии неполного перелома (трещины кости) рентгенограмма не позволяет увидеть какие-либо изменения. При этом рекомендовано проведение магнитно-резонансной томографии (МРТ). Если проведение МРТ противопоказано или невозможно в силу каких-либо сопутствующих заболеваний или состояния пациента, то назначается компьютерная томография (КТ).
Типы переломов бедренной кости
Внутрисуставной (внутрикапсульный) перелом. Перелом возникает на уровне шейки и головки бедренной кости, окруженных суставной капсулой тазобедренного сустава. Суставная капсула — это полость вокруг сустава, образованная из мягких тканей. Она содержит небольшое количество жидкости, которая смазывает сустав изнутри и питает его.

Межвертельный перелом. Перелом возникает между шейкой бедренной кости и ее костным выступом (малый вертел). К малому вертелу прикрепляются крупные мышцы бедра. Межвертельный перелом проходит между большим и малым вертелом бедренной кости. Больший вертел можно прощупать через кожу как небольшой выступ в наружных отделах бедра. Он является местом прикрепления массивных мышц бедра.
Подвертельный перелом. Перелом возникает на 3-3,5 см ниже малого вертела бедренной кости.

В сложных случаях перелом возникает одновременно в нескольких зонах бедренной кости. Данный факт учитывается при проведении хирургической репозиции отломков.
Лечение перелома бедренной кости
После постановки диагноза перелома бедренной кости врач оценивает анамнез и общее состояние пациента. В редких случаях состояние пациента может быть столь тяжелым, что операция противопоказана. Большинство хирургов единогласно соглашаются с тем, что ранняя операция существенно улучшает состояние пациента. Тем не менее, крайне важно убедиться в безопасности пациента и перед операцией максимально оценить его состояние. Это означает некоторую отсрочку операции за счет проведения кардиологического и другого обследования.
Консервативное лечение переломов бедренной кости
Консервативное лечение рекомендуется в случае тяжелого общего состояния пациента, что не позволит ему перенести наркоз, а также для тех пациентов, которые плохо передвигались еще до травмы и могут находиться в кровати или инвалидном кресле.
Стабильными считаются отдельные виды переломов, которые можно лечить консервативно. Учитывая некоторый риск перехода стабильных переломов в «нестабильные», которые характеризуются смещением костных отломков, врач назначает периодическую рентгенографию поврежденного участка кости. Если пациент по назначению врача в течение долгого времени вынужден находиться в постели, то необходимо внимательно следить за его состоянием. Это позволит избежать осложнений на фоне длительной иммобилизации. К осложнениям относятся инфекции, пролежни, пневмония, тромбозы и алиментарное истощение.
Хирургическое лечение переломов бедренной кости
Подготовка к операции
Перед хирургическим вмешательством проводятся анализы крови и мочи, рентгенограмма органов грудной клетки и электрокардиограмма (ЭКГ). У пожилых пациентов могут иметься скрытые (латентные) воспалительные заболевания мочевыводящих путей, которые могут стать источником инфекции после операции на бедренной кости.
Операция проводится под общим наркозом с постановкой эндотрахеальной (интубационной) трубки или под спинальной анестезией. В редких случаях, когда для фиксации костных отломков требуется постановка нескольких хирургических винтов, операция проводится под местной анестезией с сильной седацией пациента. Перед операцией и в течение 24 часов после нее пациенту назначаются антибиотики.
Внутрисуставной (внутрикапсульный) перелом
При переломе в области головки или шейки бедренной кости цель операции заключается в фиксации суставного хряща на повреждённой или смещенной головке. Часто данные травмы сочетаются с переломами в области вертлужной впадины. При планировании лечения хирург обязательно должен учитывать данный факт.
Доступ к внутрисуставному перелому проводится спереди или сзади бедренной кости. В некоторых случаях для полноценного осмотра области перелома и фиксации отломков доступ к кости проводится с двух сторон.
При истинных внутрисуставных переломах бедренной кости фиксация отломков возможна с помощью отдельных хирургических винтов (чрескожный остеосинтез) или с помощью одного крупного винта, соединенного с пластиной. Подобный компрессирующий винт-фиксатор обеспечивает стабильность перелома, оказывая на костные отломки дополнительное давление. Иногда для большей стабильности конструкция дополняется вторым винтом.
При внутрикапсульном переломе со смещением у молодых пациентов цель хирургического лечения состоит в репозиции перелома (восстановлении целостности кости) через разрез мягких тканей. При этом для фиксации отломков используются отдельные винты или массивный компрессирующий винт.
При внутрисуставном переломе имеется риск нарушения нормального кровоснабжения головки бедренной кости, развитие аваскулярного некроза, или остеонекроза. При адекватной фиксации перелома и восстановлении целостности кости суставной хрящ и подлежащие к нему костные ткани нередко не получают достаточно питания с кровью. С течением времени это может привести к гибели костной ткани и уплощению головки бедренной кости. При этом отмечается неравномерность и неровность суставного хряща. В конечном итоге, несмотря на хирургическое лечение, в тазобедренном суставе может развиться болезненный артрит или остеоартроз. Риск подобных повреждений костных тканей велик у пациентов пожилого возраста.
При внутрисуставных переломах со смещением пожилым пациентам следует проводить частичную замену бедренной кости на эндопротез, что улучшает течение восстановительного периода. В некоторых случаях проводится замена только головки бедренной кости (гемиартропластика). В других ситуациях необходима полная замена всего тазобедренного сустава, включая головку бедренной кости и вертлужную впадину тазовой кости (тотальное, или полное, эндопротезирование сустава).
Межвертельный перелом
Компрессирующий фиксатор закрепляется на наружной поверхности бедренной кости с помощью хирургических винтов, а пластинка дополнительно фиксируется большим стягивающим винтом, проведенным в шейку и головку бедренной кости. Данное приспособление обеспечивает давление в области перелома, что увеличивает стабильность и ускоряет сращение костных отломков.
Интрамедуллярный штифт проводится непосредственно в костномозговой канал бедренной кости через отверстие на вершине большого вертела. Затем через штифт в головку и шейку бедренной кости дополнительно вводится большой стягивающий винт. Данная конструкция обеспечивает воздействие и давление на зону перелома, как и при использовании компрессирующего фиксатора.
Подвертельный перелом
При подвертельном переломе фиксация костных отломков проводится с помощью длинного интрамедуллярного штифта, усиленного стягивающим винтом, либо с помощью отдельных винтов, которые фиксируют головку и шейку бедренной кости или ниже расположенный участок кости при отсутствии его повреждения.
Для предотвращения вращения костных отломков вокруг штифта или их смещения вниз (эффект телескопирования) нижние отделы штифта в области коленного сустава дополнительно фиксируются блокирующими винтами. В некоторых случаях вместо штифта хирург использует пластинку. Пластинка фиксируется винтами, которые идут от латеральной (наружной) поверхности бедренной кости. Через шейку и головку бедренной кости проводится одиночный большой винт, как при использовании компрессирующего фиксатора, но несколько под другим углом. Дополнительные винты проводятся в кость через пластинку, что позволяет удерживать отломки на месте.
Послеоперационный период
Через некоторое время после операции пациенты выписываются домой или остаются в отделении реабилитации, если им требуется помощь при восстановлении двигательных навыков.
Большинству пациентов для профилактики тромбообразования в сосудах нижних конечностей на некоторое время (до 6 недель) назначаются препараты для разжижения крови (антикоагулянты и др.). Они вводятся в виде инъекций или таблеток. Возможно использование эластических компрессионных чулок или устройств с пневматической компрессией голени и стопы.
В ходе последующих встреч после операции хирург проводит осмотр раны, снимает швы, назначает рентгенограмму для оценки процессов сращения и дополнительные курсы лечебной физкультуры или физиотерапии.
Реабилитация после перелома бедренной кости
На следующий день после операции пациенту следует вставать с постели и передвигаться с помощью родственников или врача-физиотерапевта. Хирург расскажет пациенту, какую нагрузку можно оказывать на прооперированную конечность, что зависит от типа репозиции (фиксации) и вида самого перелома. Для восстановления мышечной силы и двигательных навыков необходимы занятия с врачом лечебной физкультуры и физиотерапевтом. Восстановление может занять до трех месяцев.
После операции по поводу перелома бедренной кости большинство пациентов успешно восстанавливают практически все двигательные навыки и могут жить полноценной, независимой жизнью.
(495) 545-17-44 — хирургия тазобедренного сустава в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
(М. И. Панова, 1957; А. С. Имамалиев, 1959; М. В. Волков, 1959; В. Г. Вайнштейн, 1959; С. Т. Зацепин, 1959, и др.). Все эти операции имеют свои показания и противопоказания, которые должны учитываться в каждом случае.
4.Артродез тазобедренного сустава показан при ложных суставах, сопровождающихся рассасыванием шейки бедра, тяжелым асептическим некрозом головки и деформирующим артрозом, болями и нарушениями функции сустава. Эта операция из-занеобходимости длительной гипсовой иммобилизации применяется у лиц крепкого здоровья, не страдающих сопутствующими заболеваниями. Противопоказаниями служат преклонный возраст, тяжелые сопутствующие заболевания, изменения другого тазобедренного сустава, позвоночника (типа деформирующего спондилеза и остеохондроза).
Создание анкилоза в пораженном тазобедренном суставе избавляет от болей и восстанавливает опороспособность конечности. Несмотря на отсутствие движений в тазобедренном суставе, больные хорошо ходят и выполняют большинство трудовых процессов. Общий срок фиксации в гипсовой повязке после операции обычно составляет не менее 4-8мес. Артродез тазобедренного сустава может служить операцией выбора у тех больных с ложным суставом шейки бедра и асептическим некрозом головки с деформирующим артрозом, которыхиз-заобширных изменений в суставе нельзя оперировать другим методом.
5.Эндопротезирование как метод операции при ложных суставах шейки бедра и асептических некрозах головки см. ниже.
Это осложнение может развиться после любой травмы тазобедренного сустава (вывих, ушиб), но в подавляющем большинстве случаев наблюдается после переломов шейки бедра. Асептические некрозы головки после абдукционных (вколоченных) переломах и после остеосинтеза аддукционных (невколоченных) переломов шейки бедра встречаются в 10-15%.Некроз головки и остеоартроз после перелома шейки бедра могут развиться как при сращении, так и при несращении перелома (рис. 126). В головке бедренной кости при любом переломе шейки всегда в большей или меньшей степени нарушается кровоснабжение и возникают трофические расстройства. Однако если после перелома шейки бедра отломки вскоре вправлены и хорошо фиксированы, то в; большинстве случаев кровоснабжение головки восстанавливается. Если кровоснабжение недостаточное, вся головка или отдельные ее участки, лишенные питания, подвергаются некрозу.
Восстановление головки бедра после перелома возможно только при условии такой реваскуляризации, которая обеспечивает достаточное кровоснабжение, рассасывание некротизированной кости и замещение ее вновь образованной костной тканью. Чем полнее и быстрее происходит реваскуляризация головки бедра, тем благоприятнее условия для сращения отломков и восстановления спорности и выносливость головки. Процесс этот достаточно длителен и протекает не всегда с одинаковой скоростью.
Вновь образованная кость в головке после перелома шейки бедра плохо противостоит давлению. Лишь после того, как костные балки окончательно оформятся и примут соответствующую силовым напряжениям архитектонику, головка бедра может выполнять свою естественную опорную функцию.
Остеоартроз тазобедренного сустава может развиться как следствие асептического некроза головки, на почве механического повреждения суставного хряща во время травмы или оперативного вмешательства, нарушения кровоснабжения в подхрящевом слое и в
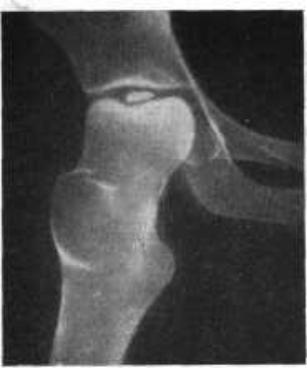
некоторых случаях из-занесоответствия суставных поверхностей, возникающего после сращения перелома с повернутой головкой.
Симптомы и распознавание. При развивающемся асептическом некрозе головки бедра, несмотря на сращение отломков, иногда спустя много времени(1-2года и более) после травмы или остеосинтеза появляются ноющие боли в тазобедренном суставе. С каждым днем становится труднее ходить, уменьшается шаг, нога быстро устает; в покое, особенно при лежании, боли постепенно стихают, но чувство «нытья» не прекращается. Приходится вновь прибегать к оставленной палке и костылям. Появляется приводящая и сгибательная контрактура бедра. Жизнеспособность головки может быть изучена рентгенологически. Хотя этот метод не абсолютно надежен, особенно при начальной степени омертвения, большая плотность участка кости, обычно в верхнем полюсе головки бедра, по сравнению с окружающей структурой указывает на нарушение кровообращения и некроз головки. Крапчатый (испещренный) вид головки, появившийся после длительного наблюдения, свидетельствует о замещении некротизированных участков жизнеспособной костью. Для установления диагноза очень важно сравнительное рентгенологическое исследование.
Рис. 126. Асептический некроз головки бедра при сросшемся вальгусном (абдукционном) переломе шейки бедра.
При некрозах головки после сращенных переломов различаются определенные стадии процесса. В I стадии отмечаются боли ноющего характера в тазобедренном суставе, небольшая хромота, уменьшение размера шагов. На рентгенограмме в этот период изменений не определяется. Во II стадии клинические явления нарастают, под хрящевой тканью головки на ограниченном участке возникает очаг некроза, окруженный более разреженной зоной кости, создается впечатление наличия секвестра. В III стадии отмечается компрессионный перелом головки под очагом некроза. В IV стадии происходит процесс замещения, восстановления и развития деформирующего артроза.
Асептический некроз головки бедра встречается не только после остеосинтеза аддукционных переломов шейки бедра, но и в результате абдукционных переломов. Асептические некрозы наблюдаются преимущественно после горизонтальных вальгусных переломов шейки бедра, несмотря на костное сращение. При горизонтальном вальгусном
переломе, в особенности при слишком ранней нагрузке, головка находится под влиянием силы давления и как бы зажата под верхней частью вертлужной впадины, что способствует развитию асептического некроза, деструкции и деформации. Окончательная судьба головки выясняется лишь через 1,5-2года, а иногда и через 3 года после травмы или остеосинтеза.
Профилактика деструктивных изменений головки состоит в рациональном лечении, обеспечивающем возможность скорейшего восстановления кровообращения. В некоторых случаях для улучшения кровоснабжения головки бедра остеосинтез дополняют аутопластикой большого вертела на питающей ножке (Ю. П. Колесников, 1969). 3 «переходный период» восстановления опорности и выносливости головки и шейки следует избегать нагрузки на конечность. Слишком ранняя нагрузка до полной перестройки трабекул способствует развитию асептического некроза головки бедра.
Лечение. Чрезвычайно важно при подозрении на развивающийся асептический некроз головки и артроз тазобедренного сустава рано начать лечение при слабовыраженных клинических симптомах, когда четких проявлений деструктивного процесса на рентгенограммах еще нет. Прекращение нагрузки на конечность в течение длительного срока, покой, гипсовая иммобилизация тазобедренного сустава, а в ряде случаев легкое вытяжение для разгрузки сустава, лечебная гимнастика и массаж, новокаиновая блокада, физиотерапия и бальнеологическое лечение в начальном периоде могут остановить дальнейшее развитие деструктивного процесса в головке бедра и тазобедренном суставе.
При асептическом некрозе головки после остеосинтеза и наступившем сращении перелома шейки показано удаление гвоздя.
Вдалеко зашедших случаях асептического некроза и артроза, сопровождающихся сильными болями, возникает вопрос об оперативном лечении. Однако выбор способа операции, особенно у больных пожилого и старческого возраста, бывает весьма трудным. Наиболее эффективны артродез или восстановительная операция, но для старых людей они слишком травматичны.
Заслуживает внимания операция Фосса в разных модификациях для уменьшения болей в тазобедренном суставе при асептическом некрозе головки бедра и деформирующем артрозе. Операция производится под общим, реже местным обезболиванием. Первым продольным разрезом обнажают большой вертел и верхнюю часть бёдра. Широким остеотомом отсекают большой вертел вместе с прикрепляющимися
кнему средней и малой ягодичными мышцами. Нижний край отсеченного и смещенного на 2-3см кверху и назад большого вертела двумя толстыми шелковыми швами пришивают к верхнему краю остеотомированной поверхности кости. Далее широкую фасцию бедра в этой же ране крестообразно рассекают и рану зашивают. Второй разрез делают в области передней нижней ости подвздошной кости. Поперечно пересекают сухожилие m. rectus femoris. Третьим разрезам в области паховой складки пересекают сухожильные прикрепления m. adductor magnus у лобковой и седалищной костей и m. iliopsoas у малого вертела.
Впослеоперационном периоде целесообразно на 2-3нед наложить скелетное вытяжение за мыщелки бедра с грузом2-5кг.
B результате выключения приводящих и отводящих мышц, находившихся в состоянии контрактуры, устраняется давление на головку бедра, несколько расширяется суставная щель, движения становятся свободнее и в преобладающем большинстве случаев уменьшаются, а иногда и полностью исчезают боли. В начальных стадиях асептического некроза в ряде случаев состояние головки улучшается. Однако у некоторых больных отмечается ослабление ее устойчивости. Следует отметить, что эта технически простая операция легко переносится даже пожилыми людьми; она достаточно эффективна, так как обычно снимает или облегчает боли на продолжительное время. У старых людей при
Эндопротезирование при переломах и ложных суставах шейки бедра
Эндопротезирование применяется нами широко при переломах шейки бедра в пожилом и старческом возрасте и наряду с остеосинтезом является одним из основных методов лечения этих повреждений.
Для замещения всего тазобедренного сустава или только головки и шейки бедра предложен ряд эндопротезов: эндопротез-полусустав(головки и шейки бедра) Жюде (J. Judet, R. Judet, 1947), Цивьяна, Мура — Каплана — Антонова (ЦИТО) и другие модели, полный эндопротез тазобедренного сустава Жюде, Сиваша, Каплана — Антонова, Мовшовича и др.
Эндопротез конструкции Сиваша использовался в основном у больных среднего возраста, не страдающих тяжелыми сопутствующими заболеваниями и остеопорозом. Применение такого эндопротеза при выраженном остеопорозе приводит к протрузии чашки эндопротеза в полость малого таза. Использование этого протеза у старых, ослабленных больных не показано из-забольшой травматичности и расширенного объема операции (необходимость резекции проксимальной части бедра до уровня малого вертела, обработка фрезами вертлужной впадины, вколачивание искусственной впадины), сопровождающейся значительной кровопотерей. Поэтому полную замену тазобедренного сустава эндопротезом Сиваша, по нашему мнению, можно производить при переломах и ложных суставах только у больных молодого и среднего возраста.
В начале 60-хгодов мы (А. В. Каплан и А. И. Антонов) видоизменили цельнометаллический эндопротез Мура и при лечении свежих несросшихся переломов и ложных суставов шейки бедра в пожилом и старческом возрасте начали применять модель, названную эндопротезом Мура — ЦИТО.
Преимущество эндопротезирования по сравнению с остеосинтезом — возможность ранней нагрузки (через 3-4нед со дня операции), что имеет существенное значение у ослабленных больных. Раннее начало ходьбы избавляет больных от гипостатической пневмонии, пролежней, а также других осложнений, которые часто встречаются у старых людей при длительном постельном режиме.
Аллопластическое замещение головки и шейки бедра (полусустав) является операцией выбора при всех субкапитальных переломах шейки со смещением отломков у больных старше 70-75лет.
Показания к этой операции, по нашему мнению, следующие:
1)субкапитальные, многооскольчатые переломы шейки бедра;
2)невправимые переломы шейки при неудаче закрытой репозиции;
3)вывихи бедра с переломами шайки и головки;
4)переломы шейки бедра при выраженном старческом остеопорозе;.
5)переломы шейки бедра у больных, страдающих болезнью Паркинсона, гемипарезом, нерезким старческим слабоумием, ревматоидным полиартритом и другими заболеваниями, лишающими их возможности передвигаться на костылях без нагрузки на конечность;
6)некоторые патологические переломы шейки бедра;
7)несращенные переломы и ложные суставы у старых людей;
8)асептический некроз головки бедра с выраженным болевым синдромом. Определенное значение для выбора метода операции при свежих переломах шейки
бедра у лиц пожилого и старческого возраста имеет состояние кровоснабжения головки. В этом плане при свежих переломах шейки бедра надо принимать во внимание три
основных фактора: 1) характер перелома; 2) общее состояние больных; 3) состояние кровоснабжения сломанной головки (А. В. Каплан и др., 1972).
Эндопротезирование противопоказано при тяжелых сопутствующих заболеваниях, не поддающихся комплексному лечению до операции и угрожающих летальным исходом на операционном столе или развитием грозных осложнений непосредственно после операции. Эндопротезирование противопоказано больным, которые до операции были прикованы к постели и не имеют перспектив ходить после операции.
Старые люди более тяжело переносят эндопротезирование, чем закрытый остеосинтез. Поэтому, если риск эндопротезирования слишком велик, следует произвести (если состояние больного позволяет) остеосинтез шейки бедра. Даже при неудовлетворительном отдаленном результате это обеспечит больному приемлемое существование в ближайшее время.
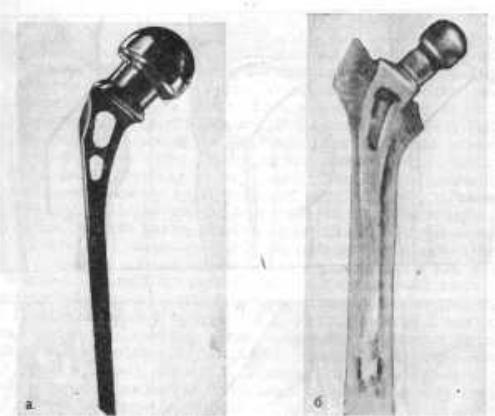
Рис. 127. Эндопротез Мура-ЦИТО.
а — общий вид; б — препарат: через 2 мес — хорошее прорастание костной ткани через фигурные отверстия.
При переломах шейки бедра у лиц пожилого и старческого возраста мы пользуемся протезом Мура — ЦИТО (модель Каплана-Антонова).Этот эндопротез в отличие от конструкции Мура имеет шейку, приближенную по форме и размерам к естественной, что позволяет сохранить нормальное натяжение ягодичных мышц (рис. 127). Протез состоит из головки, шейки и стержня, который вводят в костномозговой канал. Изготовляется эндопротезМура-ЦИТОиз титанового сплава и отличается большой прочностью благодаря расширенной верхней части. Размеры головок эндопротеза: 42, 44, 46, 48 и 50 мм. Расширенная часть, которая соответствует вертельной области бедренной кости, имеет два фигурных отверстия, предназначенных для прорастания костной ткани. Это обеспечивает надежную фиксацию протеза в костномозговом канале. Стержень эндопротеза удлинен (20 см) и имеет четырехгранную форму для более устойчивого
положения протеза в костномозговом канале, исключения ротационных и поршневых движений.
Для выполнения эндопротезирования в ЦИТО разработаны специальные инструменты: пробойник для образования отверстия в межвертельной области, через которое вводят штифт эндопротеза; рашпиль, по форме и размерам соответствующий штифту, с помощью которого образуются ложе и канал в межвертельной Области и в диафизе бедренной кости; насадка для введения эндопротеза в костномозговой канал (надевается на головку эндопротеза и защищает его от ударов молотка); лопаточка для вправления искусственной головки в вертлужную впадину.
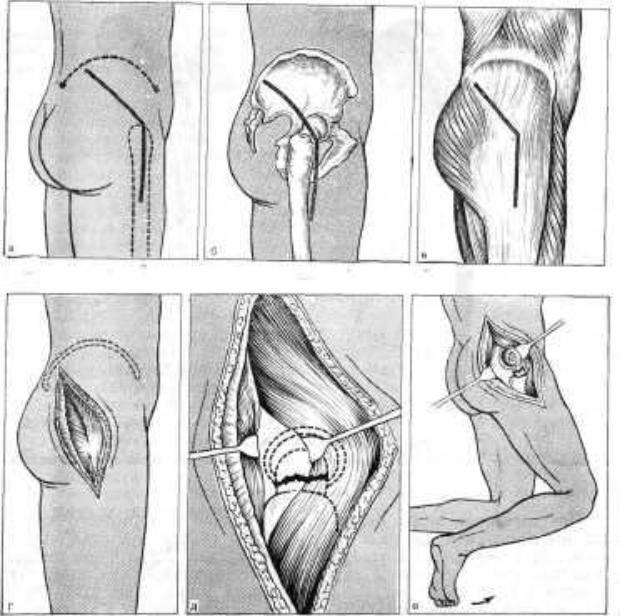
При эндопротезировании головки бедра мы пользуемся доступом Мура и Гибсона в нашей модификации (1959). Этот доступ к тазобедренному составу представляет собой комбинацию нижнезаднего доступа Мура и заднебокового доступа Гибсона (рис. 128).
Рис. 128. Задний доступ к тазобедренному суставу по Гибсону-Муру-Каплану.Объяснение в тексте.
Доступ Мура: кожный разрез дугообразной формы начинают на 5 см дистальнее и кпереди от задненижней ости подвздошной «ости, проводят к верхнепереднему краю большого вертела, продолжая далее по наружной поверхности бедра, и рассекают волокна
По Гибсону, рассекают фасцию большой ягодичной мышцы и отсекают среднюю и малую ягодичные мышцы.
Нами (1965) объединены эти два доступа: рассекается не большая ягодичная мышца, а ее фасция, средняя же и малая ягодичные мышцы не отсекаются.
Доступ Мура-Гибсона-Капланау лиц пожилого и старческого возраста целесообразен в связи с его малой травматичностью, незначительной кровопотерей и быстротой выполнения. При этом доступе не повреждаются крупные сосуды, сохраняются точки прикрепления ягодичных мышц, большой вертел и в то же время создаются условия для ревизии тазобедренного сустава, удаления головки бедра и введения эндопротеза. Благодаря щадящему доступу можно рано начать движения в тазобедренном суставе и ходьбу с нагрузкой на конечность, не обязательна иммобилизация после операции, так как опасность вывиха искусственной головки бедра минимальна. Приводим описание комбинированного доступаМура-Гибсона-Капланаи основных этапов эндопротезирования головки бедра протезом Мура — ЦИТО.
1.Больного укладывают на здоровый бок. Кожный разрез имеет слегка дугообразную форму выпуклостью кпереди. Его начинают на 5 см дистальнее и кпереди от задненижней ости подвздошной кости и ведут к верхнепереднему краю большого вертела, продолжая далее по наружно-заднейповерхности бедра на10-12см ниже верхушки большого вертела (общая длина разреза около 25 см). Лоскут кожи с подкожной клетчаткой широким крючком оттягивают кзади. Предлежит большая ягодичная мышца, переходящая в фасцию (рис. 128, а, б).
2.Фасцию большой ягодичной мышцы и бедра рассекают на всем протяжении кожного разреза. Большую ягодичную мышцу оттягивают кзади. Предлежат большой вертел и прикрепляющиеся к нему средняя и малая ягодичные мышцы, а также короткие ротаторы бедра (грушевидная, близнецовые, наружная и внутренняя запирательные, квадратная мышца бедра). Иногда в нижнем углу раны видна прослойка жировой клетчатки, в которой проходит седалищный нерв (рис. 128, в, г).
3.Конечность слегка ротируют кнутри. Среднюю и малую ягодичные мышцы оттягивают крючком кпереди и кверху. Сухожилия коротких ротаторов бедра отсекают у места прикрепления к большому вертелу и мышцы оттягивают кзади. Предлежит задняя часть капсулы тазобедренного сустава.
4.Капсулу сустава крестообразно рассекают, а при выраженных Рубцовых изменениях и оссификации иссекают на этом участке. Конечность сгибают в коленном суставе и ротируют кнутри. Предлежат поверхности излома шейки бедра, внутренняя поверхность большого вертела, малый вертел, задний край вертлужной впадины (рис. 128,
д, е).
5.Головку бедра с останками шейки удаляют из вертлужной впадины.
6.Внутреннюю поверхность впадины осматривают и удаляют остатки круглой связки. Хрящевой покров вертлужной впадины мы оставляем нетронутым. Это обеспечивает в дальнейшем хорошее скольжение головки эндопротеза и предупреждает возможность протрузии вертлужной впадины в связи с остеопорозом.
7.Прямым долотом удаляют остатки шейки бедра. Точно у основания бывшей шейки пробойником удаляют участок губчатой кости. Рашпилем в вертельной области и костномозговом канале бедренной кости образуют ложе для ножки эндопротеза. Необходимый диаметр головки эндопротеза определяют до операции по рентгенограмме. После удаления головки штангенциркулем уточняют диаметр головки бедра и подбирают эндопротез с соответствующей по размеру головкой. Ее «примеряют» к вертлужной впадине, куда хорошо подобранная головка протеза плотно входит.
8.Легким ударам молотка штифт эндопротеза забивают в костномозговой канал бедренной кости таким образом, чтобы основание шейки эндопротеза совпадало с основанием бывшей шейки бедра. В некоторых случаях для лучшей фиксации ножки эндопротеза в канале бедренной кости и для ускорения прорастания костной ткани через фигурные окна мы заполняем эти отверстия и заклиниваем ножку костным трансплантатом. Для этого обычно мы используем удаленную головку, сняв с ее поверхности хрящевой покров, и костный гомоили аутотрансплантат.
| Видео (кликните для воспроизведения). |
9.С помощью лопаточки головку эндопротеза вправляют в вертлужную впадину. При этом производят тракцию конечности по длине и осторожную ротацию кнаружи. После вправления головки начинают пробные движения в тазобедренном суставе.
10.Капсулу тазобедренного сустава по возможности ушивают. Сухожилия коротких ротаторов бедра подшивают к большому вертелу. Накладывают швы на фасцию большой ягодичной мышцы, подкожную клетчатку и кожу (рис. 129, 130).[2]
Обращаем внимание на некоторые детали операции.
После удаления головки бедра долотам отсекают остатки дистальной части шейки. Часто задняя часть шейки закрыта ягодичными мышцами. Чтобы не оставлять эту часть и целиком удалить всю шейку, следует отодвинуть крючками ягодичные мышцы кпереди, осмотреть область, прилежащую к большому вертелу, и обнаруженные остатки шейки удалить.
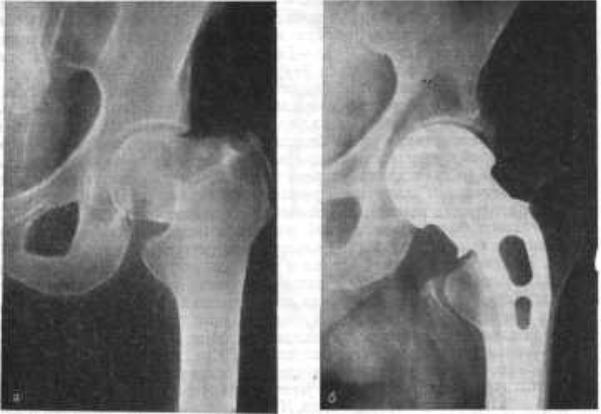
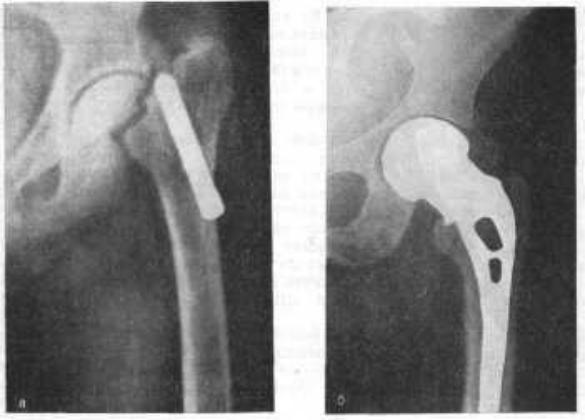
Рис. 129. Свежий медиальный перелом шейки бедра, а — до операции; б — после операции эндопротезирования.
Мы считаем, что при эндопротезировании следует по возможности сохранять капсулу сустава (если она полноценна: не склерозирована и не оссифицирована). При сохранившейся капсуле мы ни разу не наблюдали образования оссификата. Наоборот, сохранившаяся капсула вместе с подшитыми ранее отсеченными ротаторами служит надежной защитой головки эндопротеза в вертлужной впадине и предупреждает его вывих. Наконец, при сохранении капсулы можно без особых опасений разрешить ходьбу через 3-4нед.
Обработка рашпилем костномозгового канала необходима. Без этого нельзя забивать протез, так как, если он не «сядет» до конца, а мы начнем настойчиво подбивать его, могут возникнуть трещины и переломы диафиза бедра. Чтобы избежать этих осложнений, надо продолжать обработку костномозгового канала рашпилем до тех пор, пока он не войдет в канал до отметки. Если из-заузости канала или плотной костной перемычки это не удается, необходимо просверлить канал толстым сверлом,опять-такидо тех пор, пока рашпиль, повторяющий форму ножки протеза, не войдет в канал до отметки. После этого осторожными ударами в костномозговой канал вбивают протез.
Известно, что в норме антеверсия шейки и головки по отношению к диафизу бедра составляет 10-15°.При введении штифта эндопротеза надо сохранять нормальную антеверсию протеза.
Введение протеза в положении ретроверсии обусловит излишнюю наружную ротацию оперированной конечности, а введение протеза в положении излишней антеверсии вызовет внутреннюю ротацию. Чтобы не допустить этих ошибок, обнажают малый вертел, что легко удается при рассечении мягких тканей в области малого вертела и (по нему) ориентируются при введении штифта эндопротеза.
Рис. 130. Ложный сустав шейки бедра после остеосинтеза трехлопастным гвоздем. а
– до операции; б – после операции эндопротезирования.
Еще одно травило эндопротезирования заключается в (полном введении штифта эндопротеза в костномозговой канал бедренной кости таким образом, чтобы снование шейки эндопротеза совпадало с основанием бывшей шейки бедра). Неполное введение штифта приводит к тому, что оперированная конечность становится длиннее здоровой.
После введения стержня эндопротеза в костномозговой канал искусственную головку вправляют с помощью лопатки в вертлужную впадину. При этом производят тракцию конечности по длине и осторожную ротацию кнаружи. Если головка протеза не низводится до уровня вертлужной впадины, тракцию надо усилить. Если же и после этого не удается низвести головку эндопротеза до уровня впадины (это бывает при ложных

При несоблюдении указанных травил введения штифта эндопротеза в костномозговой канал, грубом и насильственном направлении головки в вертлужную впадину может произойти перелом диафиза бедра, особенно при остеопорозе, столь частом у пожилых и старых людей.
После эндопротезирования по поводу свежих переломов шейки бедра в тех случаях, когда вертлужная впадина была глубокой, головка эндопротеза точно соответствовала ей по размеру и удалось ушить капсулу, гипсовую повязку не накладывали. Оперированной конечности придавали положение отведения и легкой наружной ротации. Фиксацию осуществляли предложенным А. С. Чхаидзе специальным башмаком с поперечной планкой и штангой, благодаря которым конечность удерживалась в приданном положении наружной ротации.
Рис. 131. Полный эндопротез тазобедренного сустава Каплана-Антонова-Лирцмана-Пожариского.
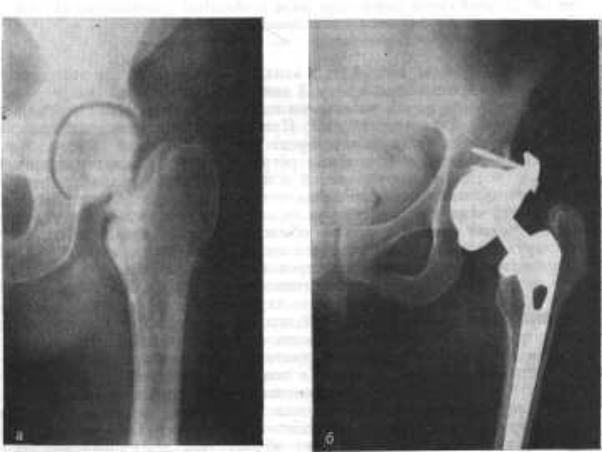
Рис. 132. Эндопротезирование тазобедренного сустава при переломе шейки бедра эндопротезом Каплана-Антонова-Лирцмана-Пожариского.а — до операции; б — после операции.
Если эндопротезирование производилось по поводу несросшихся переломов или ложных суставов со значительным смещением дистального отломка кверху, а также при уплощенной вертлужной впадине, неточном соответствии ее и головки эндопротеза или когда не удалось ушить капсулу тазобедренного сустава, для профилактики вывиха эндопротеза осуществлялась гипсовая иммобилизация. Мы накладывали гипсовую повязку с укороченным тазовым поясом, манжетой на здоровое бедро и распоркой между ногами. Оперированной конечности придавали положение отведения и наружной ротации. В послеоперационном периоде необходимо уделять внимание профилактике осложнений.
Гипсовую повязку и деротационный башмак снимали через 3 нед после операции. К. этому сроку больным разрешали сидеть в постели со спущенными ногами. Ходить с частичной нагрузкой на оперированную конечность позволяли через месяц со дня операции. Если больные вначале не могли пользоваться костылями, для обучения ходьбе применяли специальную «ходилку».
Обычно через 2-3мес после операции больные начинали передвигаться с палочкой, которой рекомендуется пользоваться постоянно. Возможность передвижения с нагрузкой на конечность через 4 нед после эндопротезирования значительно облегчает самообслуживание.
В 1970 г. мы (А. В. Каплан, А. И. Антонов, B. M. Лирцман и В. Ф. Пожариский) предложили разборный эндопротез (рис. 131) для тотальной замены тазобедренного сустава при переломах шейки бедра. При этом виде эндопротезирования нет необходимости в резекции проксимального конца бедренной кости, рассверливании и углублении вертлужной впадины. При фиксации тазовой части протеза у людей пожилого возраста, как правило, мы не удаляем хрящевую поверхность вертлужной впадины. Хрящ удаляется лишь при значительных изменениях.
3. Абельцев В.П. Эндопротезирование тазобедренного сустава придиспластическом коксартрозе (оптимальные методы лечения) // Дисд-рамед. наук. М. — 2004. — 284 с.
5. Агаджанян В.В., Яруллин И.М. Динамический компрессионный остеосинтез при переломах и ложных суставах шейки бедренной кости // Ортопедия, травматология и протезирование. 1991. — N 9. — С. 45-46.(03)
6. Анкин JI.H. Биологическая концепция остеосинтеза по АО // Margo anterior. -1998.-№6.- С. 1-3.
7. Анкин JI.H. Практика остеосинтеза и эндопротезирования / Л.Н.Анкин,Н.Л. Анкин Киев.- 1994.-С. 272.
10. Борисов С.А., Ваганов И.А., Попов С.Н. Остеосинтез шейки бедренной кости с помощью направителя-диска // Вестник хирургии им. И.И.Грекова. -1991.-N5-6.-С. 116-117.(017)
11. Буачидзе О.Ш., Волошин В.П., Зубиков B.C. и др. Тотальное замещение тазобедренного сустава при тяжелых последствиях его повреждений //Вестн. травматол. ортопед.-2004.-М2.-С. 13-17.
12. Войтович A.B., Шубняков И.И., Аболин А.Б., Парфеев С.Г. Экстренное оперативное лечение больных пожилого и старческого возраста с переломами проксимального отдела бедренной кости И Травматология и ортопедия России. 1996. — №3. — С. 32-33.
15. Германов В.Г., Гордеев Г.Г., Никурадзе В.К., Сотиков К.В. Лечение оскольчатых переломов длинных костей с применением ГАП-содержащих материалов // Лечение сочетанных травм и заболеваний конечностей: Тезисы докладов. М., 2003. — С. 61-62.
16. Гильфанов С.И. Лечение переломов проксимального отдела бедра: Дис. . докт. мед. наук / С.И. Гильфанов.- М., 2010.-С 172.
18. Голик П.Н. Обоснование и выбор способа оперативного лечения переломов шейки бедренной кости (клинико-экспериментальное исследование): Дисс. . канд. мед. наук. Киев. — 1987. — 169 с.(021)
19. Гончаренко В.А., Лейкин М.Г. Биомеханическое обоснование металлоостеосинтеза спицами при переломах шейки бедренной кости // Ортопедия, травматология и протезирование. 1981. — N 12. — С. 42-44.( 024)
20. Демьянов В.М. Зависимость исходов переломов шейки бедренной кости от возраста больных // Ортопедия, травматология и протезирование. 1969. — N З.-С. 7-11.(026)
21. Дудко Г.Е. Опыт применения полимерно-металлического эндопротеза в лечении медиальных переломов шейки бедренной кости у пожилых // Ортопедия, травматология и протезирование. 1990. — N 2. — С. 46-48.(30)
22. Евстратов В.Г., Зверев Е.В., Васильев В.А. Закономерности механизмов разрушения шейки бедра // Консервативное лечение повреждений и заболеваний опорно-двигательного аппарата. Ярославль. — 1985. — С. 30-33.(33)
23. Ежов И.Ю., Корыткин A.A., Шебашев A.B. и др. Тотальное эндопротезирование при переломах и ложных суставах шейки бедренной кости //Эндопротезирование в России. Вып. 5. — Казань, 2009. -С. 101—107.
25. Загородний Н.В., Ильин A.A., Карпов В.Н., Надежин A.M., Скворцова C.B., Сергеев C.B. Титановые сплавы в эндопротезировании тазобедренного сустава // Вестн. травматол. ортопед, им. H.H. Приорова 2000.-№ 2.-С. 73-76.
26. Ключевский В.В., Гильфанов С.И., Даниляк В.В., Белов М.В., Худайбергенов М.А., Ключевский И.В. Эндопротезирование при переломах шейки бедра // Вестник травматологии и ортопедии им. H.H. Приорова.- 2009.-N3.-C.21-25.
27. Ключевский В.В .Хирургия повреждений.-Ярославль-Рыбинск, 2004.-С.302.
28. Корнилов Н.В. Тотальное эндопротезирование тазобедренного сустава. Пособие для врачей / Н.В. Корнилов, A.B. Войтович, С.А. Воронцов.- СПб., 1997 б .- С.37.
29. Корнилов Н.В., Шапиро К.И. Актуальные проблемы развития травматолого-ортопедической службы России на современном этапе // Травматология и ортопедия России. 1993. — № 1. — С. 19-24.
31. A.B. Войтович, В.М. Машков.- СПб., 1997 б .- С.37.
32. Кузьменко В.В. Наш опыт тотального замещения тазобедренного сустава /
33. B.В. Кузьменко // Вестник травматологии и ортопедии им H.H. Приорова. -1994.- №4.- С.5-10.
34. Кузьмин И.И. Биомеханические аспекты ошибок и осложнений эндопротезирования тазобедренного сустава / И.И. Кузьмин, A.B. Сотин // Материалы VII съезда травматологов и ортопедов России.- Новосибирск 2002.-Том 2.-С 238.
35. Кузьмин И.И. Послеоперационные вывих в протезировании тазобедренного сустава / И.И. Кузьмин, A.B. Бабихин // Человек и здоровье: Восьмой Российский национальный конгресс.-СПб.,2003.-С.54-55.
36. Магомедов Х.М. Ревизионное эндопротезирование тазобедренного сустава / Х.М. Магомедов, Н.В. Загородний, С.С. Никитин //Эндопротезирование в России.- Казань-СПб., 2007.- С.222-226.
37. Неверов В.А. Ревизионное эндопротезирование тазобедренного сустава / В.А. Неверов, С.М. Закари // Образование .-СП6.-1997.-С.112.
38. Охотский В.П., Сергеев C.B. Активный функциональный метод лечения вколоченных переломов шейки бедра // Восстановительное лечение повреждений и заболеваний конечностей. М., 1993. — С.85-86.
39. Соколов В.В. Костная пластика при эндопротезировании тазобедренного сустава / В.В. Соколов, Н.В. Загородний, А.Л. Логунов // Актуальные вопросы практической хирургии .- М.: РГМУ., 2000,- С.369-376.
40. Тихилов,, P.M. Особенности эндопротезирования тазобедренного сустава после перелома вертлужной впадины / P.M. Тихилов, В.М. Шаповалов, В.А. Артюх, В.С.Сивков// Травматология и ортопедия России.- 2005.-№ 3; — С. 30-35.
41. Цыбин, B.C. Сивков и др:// Травматология и ортопедия XXI века: Материалы VIII съезда травматологов и ортопедов России. — Самара.- 2006.- Том 11. C.633-634. . / •
42. Alberton, Gregory. Dislocation’after Revision Total Hip Arthroplasty, Volume 84-A, Number 10, pp. 1788-1791 JBJS, October 2002.
43. Aleem I.S., Karanicolas P.J., Bhandari M. Arthroplasty versus internal fixation of femoral neck fractures: a clinical decision analysis. Ortop Traumatol Rehabil. 2009 May-Jun;l l(3):233-24i.
44. Barden B. Struct graft for failed treatment of periprothetic femoral fractures / B. Barden, Y. Ding, J.G.Fitzek, F. Loer // Acta Orthop. Scand.-2003.-Vol. 74, N 2.-P: 146-153. ‘
45. Bartz R. MD,The Effect of Femoral Component Head Size on Posterior Dislocation of the Artificial Hip Joint, JBJS Vol. 82-A, No. 9, September 2000:
46. Beals R:K., Tower S.S. Periprosthetic fractures of the femur. Analysis of 93 fractures. Clin Orthop RelatRes. 1996;327:238-46.
47. Berry D.J. Late dislocation after total arthroplasty / D.J. Berry, B.F. Morrey // J. Bone Joint Surg Am.:-2004.-№5.-P. 34-38.
48. Berry, D.J; Total hip arthroplasty following acetabular fracture / D.J. Berry // Orthopedics. 1999. — Vol. 22. — P. 837.
49. Berry, D.J. Total hip arthroplasty in patients with proximal femoral deformity /
50. D.J’Berry//Clin. Orthop. 1999.-N 369;-P. 262-272.
51. Bethea J.S. 3rd, DeAndrade J.R., Fleming L.L., Lindenbaum S.D., Welch R.B. Proximal femoral fractures following total hip arthroplasty. Clin Orthop Relat Res. 1982;170:95-106.
52. Bethea JS 3rd, DeAndrade JR; Fleming LL, Lindenbaum JD, Welch RB. Proximal femoral fractures following total hip arthroplasty. Clin Orthop 1982;170:95-106.
53. Bhandari M, Devereaux PJ, Tornetta P 3rd, et al. Operative management of displaced femoral neck fractures in elderly patients. An international survey. J Bone Joint Surg Am 2005;87(9):2122-2130.
54. Biedermann, A. Tonin, M. Krismer, F. Rachbauer, G. Eibl, and B. Stockl. Reducing the risk of dislocation after total hip arthroplasty: The effect of orientation of the acetabular component. J Bone Joint Surg Br, June 1, 2005; 87-B(6): 762 769.
55. Boos, N. Total hip arthroplasty after previous proximal femoral osteotomy / R. Kroshell, R. Ganz, M.E. Müller // J. Bone Joint Surg. 1997. — Vol. 79JB¿ — P. 247. . • •;.:
(М. И. Панова, 1957; А. С. Имамалиев, 1959; М. В. Волков, 1959; В. Г. Вайнштейн, 1959; С. Т. Зацепин, 1959, и др.). Все эти операции имеют свои показания и противопоказания, которые должны учитываться в каждом случае.
4.Артродез тазобедренного сустава показан при ложных суставах, сопровождающихся рассасыванием шейки бедра, тяжелым асептическим некрозом головки и деформирующим артрозом, болями и нарушениями функции сустава. Эта операция из-занеобходимости длительной гипсовой иммобилизации применяется у лиц крепкого здоровья, не страдающих сопутствующими заболеваниями. Противопоказаниями служат преклонный возраст, тяжелые сопутствующие заболевания, изменения другого тазобедренного сустава, позвоночника (типа деформирующего спондилеза и остеохондроза).
Создание анкилоза в пораженном тазобедренном суставе избавляет от болей и восстанавливает опороспособность конечности. Несмотря на отсутствие движений в тазобедренном суставе, больные хорошо ходят и выполняют большинство трудовых процессов. Общий срок фиксации в гипсовой повязке после операции обычно составляет не менее 4-8мес. Артродез тазобедренного сустава может служить операцией выбора у тех больных с ложным суставом шейки бедра и асептическим некрозом головки с деформирующим артрозом, которыхиз-заобширных изменений в суставе нельзя оперировать другим методом.
5.Эндопротезирование как метод операции при ложных суставах шейки бедра и асептических некрозах головки см. ниже.
Это осложнение может развиться после любой травмы тазобедренного сустава (вывих, ушиб), но в подавляющем большинстве случаев наблюдается после переломов шейки бедра. Асептические некрозы головки после абдукционных (вколоченных) переломах и после остеосинтеза аддукционных (невколоченных) переломов шейки бедра встречаются в 10-15%.Некроз головки и остеоартроз после перелома шейки бедра могут развиться как при сращении, так и при несращении перелома (рис. 126). В головке бедренной кости при любом переломе шейки всегда в большей или меньшей степени нарушается кровоснабжение и возникают трофические расстройства. Однако если после перелома шейки бедра отломки вскоре вправлены и хорошо фиксированы, то в; большинстве случаев кровоснабжение головки восстанавливается. Если кровоснабжение недостаточное, вся головка или отдельные ее участки, лишенные питания, подвергаются некрозу.
Восстановление головки бедра после перелома возможно только при условии такой реваскуляризации, которая обеспечивает достаточное кровоснабжение, рассасывание некротизированной кости и замещение ее вновь образованной костной тканью. Чем полнее и быстрее происходит реваскуляризация головки бедра, тем благоприятнее условия для сращения отломков и восстановления спорности и выносливость головки. Процесс этот достаточно длителен и протекает не всегда с одинаковой скоростью.
Вновь образованная кость в головке после перелома шейки бедра плохо противостоит давлению. Лишь после того, как костные балки окончательно оформятся и примут соответствующую силовым напряжениям архитектонику, головка бедра может выполнять свою естественную опорную функцию.
Остеоартроз тазобедренного сустава может развиться как следствие асептического некроза головки, на почве механического повреждения суставного хряща во время травмы или оперативного вмешательства, нарушения кровоснабжения в подхрящевом слое и в

некоторых случаях из-занесоответствия суставных поверхностей, возникающего после сращения перелома с повернутой головкой.
Симптомы и распознавание. При развивающемся асептическом некрозе головки бедра, несмотря на сращение отломков, иногда спустя много времени(1-2года и более) после травмы или остеосинтеза появляются ноющие боли в тазобедренном суставе. С каждым днем становится труднее ходить, уменьшается шаг, нога быстро устает; в покое, особенно при лежании, боли постепенно стихают, но чувство «нытья» не прекращается. Приходится вновь прибегать к оставленной палке и костылям. Появляется приводящая и сгибательная контрактура бедра. Жизнеспособность головки может быть изучена рентгенологически. Хотя этот метод не абсолютно надежен, особенно при начальной степени омертвения, большая плотность участка кости, обычно в верхнем полюсе головки бедра, по сравнению с окружающей структурой указывает на нарушение кровообращения и некроз головки. Крапчатый (испещренный) вид головки, появившийся после длительного наблюдения, свидетельствует о замещении некротизированных участков жизнеспособной костью. Для установления диагноза очень важно сравнительное рентгенологическое исследование.
Рис. 126. Асептический некроз головки бедра при сросшемся вальгусном (абдукционном) переломе шейки бедра.
При некрозах головки после сращенных переломов различаются определенные стадии процесса. В I стадии отмечаются боли ноющего характера в тазобедренном суставе, небольшая хромота, уменьшение размера шагов. На рентгенограмме в этот период изменений не определяется. Во II стадии клинические явления нарастают, под хрящевой тканью головки на ограниченном участке возникает очаг некроза, окруженный более разреженной зоной кости, создается впечатление наличия секвестра. В III стадии отмечается компрессионный перелом головки под очагом некроза. В IV стадии происходит процесс замещения, восстановления и развития деформирующего артроза.
Асептический некроз головки бедра встречается не только после остеосинтеза аддукционных переломов шейки бедра, но и в результате абдукционных переломов. Асептические некрозы наблюдаются преимущественно после горизонтальных вальгусных переломов шейки бедра, несмотря на костное сращение. При горизонтальном вальгусном
переломе, в особенности при слишком ранней нагрузке, головка находится под влиянием силы давления и как бы зажата под верхней частью вертлужной впадины, что способствует развитию асептического некроза, деструкции и деформации. Окончательная судьба головки выясняется лишь через 1,5-2года, а иногда и через 3 года после травмы или остеосинтеза.
Профилактика деструктивных изменений головки состоит в рациональном лечении, обеспечивающем возможность скорейшего восстановления кровообращения. В некоторых случаях для улучшения кровоснабжения головки бедра остеосинтез дополняют аутопластикой большого вертела на питающей ножке (Ю. П. Колесников, 1969). 3 «переходный период» восстановления опорности и выносливости головки и шейки следует избегать нагрузки на конечность. Слишком ранняя нагрузка до полной перестройки трабекул способствует развитию асептического некроза головки бедра.
Лечение. Чрезвычайно важно при подозрении на развивающийся асептический некроз головки и артроз тазобедренного сустава рано начать лечение при слабовыраженных клинических симптомах, когда четких проявлений деструктивного процесса на рентгенограммах еще нет. Прекращение нагрузки на конечность в течение длительного срока, покой, гипсовая иммобилизация тазобедренного сустава, а в ряде случаев легкое вытяжение для разгрузки сустава, лечебная гимнастика и массаж, новокаиновая блокада, физиотерапия и бальнеологическое лечение в начальном периоде могут остановить дальнейшее развитие деструктивного процесса в головке бедра и тазобедренном суставе.
При асептическом некрозе головки после остеосинтеза и наступившем сращении перелома шейки показано удаление гвоздя.
Вдалеко зашедших случаях асептического некроза и артроза, сопровождающихся сильными болями, возникает вопрос об оперативном лечении. Однако выбор способа операции, особенно у больных пожилого и старческого возраста, бывает весьма трудным. Наиболее эффективны артродез или восстановительная операция, но для старых людей они слишком травматичны.
Заслуживает внимания операция Фосса в разных модификациях для уменьшения болей в тазобедренном суставе при асептическом некрозе головки бедра и деформирующем артрозе. Операция производится под общим, реже местным обезболиванием. Первым продольным разрезом обнажают большой вертел и верхнюю часть бёдра. Широким остеотомом отсекают большой вертел вместе с прикрепляющимися
кнему средней и малой ягодичными мышцами. Нижний край отсеченного и смещенного на 2-3см кверху и назад большого вертела двумя толстыми шелковыми швами пришивают к верхнему краю остеотомированной поверхности кости. Далее широкую фасцию бедра в этой же ране крестообразно рассекают и рану зашивают. Второй разрез делают в области передней нижней ости подвздошной кости. Поперечно пересекают сухожилие m. rectus femoris. Третьим разрезам в области паховой складки пересекают сухожильные прикрепления m. adductor magnus у лобковой и седалищной костей и m. iliopsoas у малого вертела.
Впослеоперационном периоде целесообразно на 2-3нед наложить скелетное вытяжение за мыщелки бедра с грузом2-5кг.
B результате выключения приводящих и отводящих мышц, находившихся в состоянии контрактуры, устраняется давление на головку бедра, несколько расширяется суставная щель, движения становятся свободнее и в преобладающем большинстве случаев уменьшаются, а иногда и полностью исчезают боли. В начальных стадиях асептического некроза в ряде случаев состояние головки улучшается. Однако у некоторых больных отмечается ослабление ее устойчивости. Следует отметить, что эта технически простая операция легко переносится даже пожилыми людьми; она достаточно эффективна, так как обычно снимает или облегчает боли на продолжительное время. У старых людей при
Эндопротезирование при переломах и ложных суставах шейки бедра
Эндопротезирование применяется нами широко при переломах шейки бедра в пожилом и старческом возрасте и наряду с остеосинтезом является одним из основных методов лечения этих повреждений.
Для замещения всего тазобедренного сустава или только головки и шейки бедра предложен ряд эндопротезов: эндопротез-полусустав(головки и шейки бедра) Жюде (J. Judet, R. Judet, 1947), Цивьяна, Мура — Каплана — Антонова (ЦИТО) и другие модели, полный эндопротез тазобедренного сустава Жюде, Сиваша, Каплана — Антонова, Мовшовича и др.
Эндопротез конструкции Сиваша использовался в основном у больных среднего возраста, не страдающих тяжелыми сопутствующими заболеваниями и остеопорозом. Применение такого эндопротеза при выраженном остеопорозе приводит к протрузии чашки эндопротеза в полость малого таза. Использование этого протеза у старых, ослабленных больных не показано из-забольшой травматичности и расширенного объема операции (необходимость резекции проксимальной части бедра до уровня малого вертела, обработка фрезами вертлужной впадины, вколачивание искусственной впадины), сопровождающейся значительной кровопотерей. Поэтому полную замену тазобедренного сустава эндопротезом Сиваша, по нашему мнению, можно производить при переломах и ложных суставах только у больных молодого и среднего возраста.
В начале 60-хгодов мы (А. В. Каплан и А. И. Антонов) видоизменили цельнометаллический эндопротез Мура и при лечении свежих несросшихся переломов и ложных суставов шейки бедра в пожилом и старческом возрасте начали применять модель, названную эндопротезом Мура — ЦИТО.
Преимущество эндопротезирования по сравнению с остеосинтезом — возможность ранней нагрузки (через 3-4нед со дня операции), что имеет существенное значение у ослабленных больных. Раннее начало ходьбы избавляет больных от гипостатической пневмонии, пролежней, а также других осложнений, которые часто встречаются у старых людей при длительном постельном режиме.
Аллопластическое замещение головки и шейки бедра (полусустав) является операцией выбора при всех субкапитальных переломах шейки со смещением отломков у больных старше 70-75лет.
Показания к этой операции, по нашему мнению, следующие:
1)субкапитальные, многооскольчатые переломы шейки бедра;
2)невправимые переломы шейки при неудаче закрытой репозиции;
3)вывихи бедра с переломами шайки и головки;
4)переломы шейки бедра при выраженном старческом остеопорозе;.
5)переломы шейки бедра у больных, страдающих болезнью Паркинсона, гемипарезом, нерезким старческим слабоумием, ревматоидным полиартритом и другими заболеваниями, лишающими их возможности передвигаться на костылях без нагрузки на конечность;
6)некоторые патологические переломы шейки бедра;
7)несращенные переломы и ложные суставы у старых людей;
8)асептический некроз головки бедра с выраженным болевым синдромом. Определенное значение для выбора метода операции при свежих переломах шейки
бедра у лиц пожилого и старческого возраста имеет состояние кровоснабжения головки. В этом плане при свежих переломах шейки бедра надо принимать во внимание три

основных фактора: 1) характер перелома; 2) общее состояние больных; 3) состояние кровоснабжения сломанной головки (А. В. Каплан и др., 1972).
Эндопротезирование противопоказано при тяжелых сопутствующих заболеваниях, не поддающихся комплексному лечению до операции и угрожающих летальным исходом на операционном столе или развитием грозных осложнений непосредственно после операции. Эндопротезирование противопоказано больным, которые до операции были прикованы к постели и не имеют перспектив ходить после операции.
Старые люди более тяжело переносят эндопротезирование, чем закрытый остеосинтез. Поэтому, если риск эндопротезирования слишком велик, следует произвести (если состояние больного позволяет) остеосинтез шейки бедра. Даже при неудовлетворительном отдаленном результате это обеспечит больному приемлемое существование в ближайшее время.
Рис. 127. Эндопротез Мура-ЦИТО.
а — общий вид; б — препарат: через 2 мес — хорошее прорастание костной ткани через фигурные отверстия.
При переломах шейки бедра у лиц пожилого и старческого возраста мы пользуемся протезом Мура — ЦИТО (модель Каплана-Антонова).Этот эндопротез в отличие от конструкции Мура имеет шейку, приближенную по форме и размерам к естественной, что позволяет сохранить нормальное натяжение ягодичных мышц (рис. 127). Протез состоит из головки, шейки и стержня, который вводят в костномозговой канал. Изготовляется эндопротезМура-ЦИТОиз титанового сплава и отличается большой прочностью благодаря расширенной верхней части. Размеры головок эндопротеза: 42, 44, 46, 48 и 50 мм. Расширенная часть, которая соответствует вертельной области бедренной кости, имеет два фигурных отверстия, предназначенных для прорастания костной ткани. Это обеспечивает надежную фиксацию протеза в костномозговом канале. Стержень эндопротеза удлинен (20 см) и имеет четырехгранную форму для более устойчивого

положения протеза в костномозговом канале, исключения ротационных и поршневых движений.
Для выполнения эндопротезирования в ЦИТО разработаны специальные инструменты: пробойник для образования отверстия в межвертельной области, через которое вводят штифт эндопротеза; рашпиль, по форме и размерам соответствующий штифту, с помощью которого образуются ложе и канал в межвертельной Области и в диафизе бедренной кости; насадка для введения эндопротеза в костномозговой канал (надевается на головку эндопротеза и защищает его от ударов молотка); лопаточка для вправления искусственной головки в вертлужную впадину.
При эндопротезировании головки бедра мы пользуемся доступом Мура и Гибсона в нашей модификации (1959). Этот доступ к тазобедренному составу представляет собой комбинацию нижнезаднего доступа Мура и заднебокового доступа Гибсона (рис. 128).
Рис. 128. Задний доступ к тазобедренному суставу по Гибсону-Муру-Каплану.Объяснение в тексте.
Доступ Мура: кожный разрез дугообразной формы начинают на 5 см дистальнее и кпереди от задненижней ости подвздошной «ости, проводят к верхнепереднему краю большого вертела, продолжая далее по наружной поверхности бедра, и рассекают волокна
По Гибсону, рассекают фасцию большой ягодичной мышцы и отсекают среднюю и малую ягодичные мышцы.
Нами (1965) объединены эти два доступа: рассекается не большая ягодичная мышца, а ее фасция, средняя же и малая ягодичные мышцы не отсекаются.
Доступ Мура-Гибсона-Капланау лиц пожилого и старческого возраста целесообразен в связи с его малой травматичностью, незначительной кровопотерей и быстротой выполнения. При этом доступе не повреждаются крупные сосуды, сохраняются точки прикрепления ягодичных мышц, большой вертел и в то же время создаются условия для ревизии тазобедренного сустава, удаления головки бедра и введения эндопротеза. Благодаря щадящему доступу можно рано начать движения в тазобедренном суставе и ходьбу с нагрузкой на конечность, не обязательна иммобилизация после операции, так как опасность вывиха искусственной головки бедра минимальна. Приводим описание комбинированного доступаМура-Гибсона-Капланаи основных этапов эндопротезирования головки бедра протезом Мура — ЦИТО.
1.Больного укладывают на здоровый бок. Кожный разрез имеет слегка дугообразную форму выпуклостью кпереди. Его начинают на 5 см дистальнее и кпереди от задненижней ости подвздошной кости и ведут к верхнепереднему краю большого вертела, продолжая далее по наружно-заднейповерхности бедра на10-12см ниже верхушки большого вертела (общая длина разреза около 25 см). Лоскут кожи с подкожной клетчаткой широким крючком оттягивают кзади. Предлежит большая ягодичная мышца, переходящая в фасцию (рис. 128, а, б).
2.Фасцию большой ягодичной мышцы и бедра рассекают на всем протяжении кожного разреза. Большую ягодичную мышцу оттягивают кзади. Предлежат большой вертел и прикрепляющиеся к нему средняя и малая ягодичные мышцы, а также короткие ротаторы бедра (грушевидная, близнецовые, наружная и внутренняя запирательные, квадратная мышца бедра). Иногда в нижнем углу раны видна прослойка жировой клетчатки, в которой проходит седалищный нерв (рис. 128, в, г).
3.Конечность слегка ротируют кнутри. Среднюю и малую ягодичные мышцы оттягивают крючком кпереди и кверху. Сухожилия коротких ротаторов бедра отсекают у места прикрепления к большому вертелу и мышцы оттягивают кзади. Предлежит задняя часть капсулы тазобедренного сустава.
4.Капсулу сустава крестообразно рассекают, а при выраженных Рубцовых изменениях и оссификации иссекают на этом участке. Конечность сгибают в коленном суставе и ротируют кнутри. Предлежат поверхности излома шейки бедра, внутренняя поверхность большого вертела, малый вертел, задний край вертлужной впадины (рис. 128,
д, е).
5.Головку бедра с останками шейки удаляют из вертлужной впадины.
6.Внутреннюю поверхность впадины осматривают и удаляют остатки круглой связки. Хрящевой покров вертлужной впадины мы оставляем нетронутым. Это обеспечивает в дальнейшем хорошее скольжение головки эндопротеза и предупреждает возможность протрузии вертлужной впадины в связи с остеопорозом.
7.Прямым долотом удаляют остатки шейки бедра. Точно у основания бывшей шейки пробойником удаляют участок губчатой кости. Рашпилем в вертельной области и костномозговом канале бедренной кости образуют ложе для ножки эндопротеза. Необходимый диаметр головки эндопротеза определяют до операции по рентгенограмме. После удаления головки штангенциркулем уточняют диаметр головки бедра и подбирают эндопротез с соответствующей по размеру головкой. Ее «примеряют» к вертлужной впадине, куда хорошо подобранная головка протеза плотно входит.

8.Легким ударам молотка штифт эндопротеза забивают в костномозговой канал бедренной кости таким образом, чтобы основание шейки эндопротеза совпадало с основанием бывшей шейки бедра. В некоторых случаях для лучшей фиксации ножки эндопротеза в канале бедренной кости и для ускорения прорастания костной ткани через фигурные окна мы заполняем эти отверстия и заклиниваем ножку костным трансплантатом. Для этого обычно мы используем удаленную головку, сняв с ее поверхности хрящевой покров, и костный гомоили аутотрансплантат.
9.С помощью лопаточки головку эндопротеза вправляют в вертлужную впадину. При этом производят тракцию конечности по длине и осторожную ротацию кнаружи. После вправления головки начинают пробные движения в тазобедренном суставе.
10.Капсулу тазобедренного сустава по возможности ушивают. Сухожилия коротких ротаторов бедра подшивают к большому вертелу. Накладывают швы на фасцию большой ягодичной мышцы, подкожную клетчатку и кожу (рис. 129, 130).[2]
Обращаем внимание на некоторые детали операции.
После удаления головки бедра долотам отсекают остатки дистальной части шейки. Часто задняя часть шейки закрыта ягодичными мышцами. Чтобы не оставлять эту часть и целиком удалить всю шейку, следует отодвинуть крючками ягодичные мышцы кпереди, осмотреть область, прилежащую к большому вертелу, и обнаруженные остатки шейки удалить.
Рис. 129. Свежий медиальный перелом шейки бедра, а — до операции; б — после операции эндопротезирования.
Мы считаем, что при эндопротезировании следует по возможности сохранять капсулу сустава (если она полноценна: не склерозирована и не оссифицирована). При сохранившейся капсуле мы ни разу не наблюдали образования оссификата. Наоборот, сохранившаяся капсула вместе с подшитыми ранее отсеченными ротаторами служит надежной защитой головки эндопротеза в вертлужной впадине и предупреждает его вывих. Наконец, при сохранении капсулы можно без особых опасений разрешить ходьбу через 3-4нед.

Обработка рашпилем костномозгового канала необходима. Без этого нельзя забивать протез, так как, если он не «сядет» до конца, а мы начнем настойчиво подбивать его, могут возникнуть трещины и переломы диафиза бедра. Чтобы избежать этих осложнений, надо продолжать обработку костномозгового канала рашпилем до тех пор, пока он не войдет в канал до отметки. Если из-заузости канала или плотной костной перемычки это не удается, необходимо просверлить канал толстым сверлом,опять-такидо тех пор, пока рашпиль, повторяющий форму ножки протеза, не войдет в канал до отметки. После этого осторожными ударами в костномозговой канал вбивают протез.
Известно, что в норме антеверсия шейки и головки по отношению к диафизу бедра составляет 10-15°.При введении штифта эндопротеза надо сохранять нормальную антеверсию протеза.
Введение протеза в положении ретроверсии обусловит излишнюю наружную ротацию оперированной конечности, а введение протеза в положении излишней антеверсии вызовет внутреннюю ротацию. Чтобы не допустить этих ошибок, обнажают малый вертел, что легко удается при рассечении мягких тканей в области малого вертела и (по нему) ориентируются при введении штифта эндопротеза.
Рис. 130. Ложный сустав шейки бедра после остеосинтеза трехлопастным гвоздем. а
– до операции; б – после операции эндопротезирования.
Еще одно травило эндопротезирования заключается в (полном введении штифта эндопротеза в костномозговой канал бедренной кости таким образом, чтобы снование шейки эндопротеза совпадало с основанием бывшей шейки бедра). Неполное введение штифта приводит к тому, что оперированная конечность становится длиннее здоровой.
После введения стержня эндопротеза в костномозговой канал искусственную головку вправляют с помощью лопатки в вертлужную впадину. При этом производят тракцию конечности по длине и осторожную ротацию кнаружи. Если головка протеза не низводится до уровня вертлужной впадины, тракцию надо усилить. Если же и после этого не удается низвести головку эндопротеза до уровня впадины (это бывает при ложных

При несоблюдении указанных травил введения штифта эндопротеза в костномозговой канал, грубом и насильственном направлении головки в вертлужную впадину может произойти перелом диафиза бедра, особенно при остеопорозе, столь частом у пожилых и старых людей.
После эндопротезирования по поводу свежих переломов шейки бедра в тех случаях, когда вертлужная впадина была глубокой, головка эндопротеза точно соответствовала ей по размеру и удалось ушить капсулу, гипсовую повязку не накладывали. Оперированной конечности придавали положение отведения и легкой наружной ротации. Фиксацию осуществляли предложенным А. С. Чхаидзе специальным башмаком с поперечной планкой и штангой, благодаря которым конечность удерживалась в приданном положении наружной ротации.
Рис. 131. Полный эндопротез тазобедренного сустава Каплана-Антонова-Лирцмана-Пожариского.

Рис. 132. Эндопротезирование тазобедренного сустава при переломе шейки бедра эндопротезом Каплана-Антонова-Лирцмана-Пожариского.а — до операции; б — после операции.
Если эндопротезирование производилось по поводу несросшихся переломов или ложных суставов со значительным смещением дистального отломка кверху, а также при уплощенной вертлужной впадине, неточном соответствии ее и головки эндопротеза или когда не удалось ушить капсулу тазобедренного сустава, для профилактики вывиха эндопротеза осуществлялась гипсовая иммобилизация. Мы накладывали гипсовую повязку с укороченным тазовым поясом, манжетой на здоровое бедро и распоркой между ногами. Оперированной конечности придавали положение отведения и наружной ротации. В послеоперационном периоде необходимо уделять внимание профилактике осложнений.
Гипсовую повязку и деротационный башмак снимали через 3 нед после операции. К. этому сроку больным разрешали сидеть в постели со спущенными ногами. Ходить с частичной нагрузкой на оперированную конечность позволяли через месяц со дня операции. Если больные вначале не могли пользоваться костылями, для обучения ходьбе применяли специальную «ходилку».
Обычно через 2-3мес после операции больные начинали передвигаться с палочкой, которой рекомендуется пользоваться постоянно. Возможность передвижения с нагрузкой на конечность через 4 нед после эндопротезирования значительно облегчает самообслуживание.
В 1970 г. мы (А. В. Каплан, А. И. Антонов, B. M. Лирцман и В. Ф. Пожариский) предложили разборный эндопротез (рис. 131) для тотальной замены тазобедренного сустава при переломах шейки бедра. При этом виде эндопротезирования нет необходимости в резекции проксимального конца бедренной кости, рассверливании и углублении вертлужной впадины. При фиксации тазовой части протеза у людей пожилого возраста, как правило, мы не удаляем хрящевую поверхность вертлужной впадины. Хрящ удаляется лишь при значительных изменениях.
| Видео (кликните для воспроизведения). |
Источники:
- Нестеров, А. И. Вопросы ревматизма / А. И. Нестеров. — Москва: ИЛ, 2014. — 709 c.
- Уорралл, Дженнифер Артрит и другие болезни суставов. Все, что нужно знать / Дженнифер Уорралл. — М. : АСТ, Астрель, 2015. — 360 c.
- Людмила Рудницкая Артрит и артроз. Профилактика и лечение / Людмила Рудницкая. — М. : Питер, 2013. — 224 c.

Приветствую вас! на нашем ресурсе. Я Сергей Кондратов. Я уже более 8 лет работаю травматологом. Я считаю, что являюсь специалистом в этом направлении, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Перед применением описанного на сайте всегда необходима обязательная консультация у специалистов.