Содержание
- 1 Эндопротез тазобедренного сустава- строение и материал
- 2 Чашка эндопротеза (вертлужный компонент)
- 3 Ножка эндопротеза тазобедренного сустава
- 4 Головка бедренной кости эндопротеза
- 5 Каким способом происходит установка эндопротеза: Цементная и бесцементная фиксация эндопротеза
- 6 Бесцементная фиксация эндопротеза
- 7 Цементная фиксация эндопротеза
- 8 Подбор вида эндопротеза: Какие эндопротезы тазобедренного сустава для каких пациентов?
- 9 Наиболее важными критериями для выбора эндопротеза тазобедренного сустава являются:
- 10 Стоимость эндопротезирования тазобедренного сустава
Эндопротез тазобедренного сустава- строение и материал
Строение тотального эндопротеза тазобедренного сустава-чашка (вертлужная впадина)с вкладышем, ножка и заменитель головки © Implantcast
Насколько важен материал и форма эндопротеза при тотальном эндопротезировании тазобедренного сустава?
Эндопротез тазобедренного сустава состоит из четырех компонентов:
- чашки (вертлужного компонента)
- закрепленного внутри вкладыша
- ножки
- головки тазобедренного сустава
Существует большое количество моделей эндопротезов тазобедренного сустава, т.к. идеальной модели нет. У каждой модели есть свои преимущества и недостатки. Для пациента важно, чтобы опытный врач индивидуально для каждого пациента подобрал модель. Стоимость и качество эндопротезов известных производителей является примерно одинаковым, но каждый врач после многих лет работы имеет свои предпочтения. Даже самая дорогая модель, если она будет установлена непрофессионально, стоять не будет, начнет расшатываться. Самое важное для пациента- это удостовериться в профессионализме врача. В «Центре эндопротезирования Gelenk-Klinik» работают только высококлассные специалисты, проводящие более 100 операций по эндопротезированию в год.
Чашка эндопротеза (вертлужный компонент)
Вкладыши эндопротеза тазобедренного сустава из керамики, полиэтилена, металла со специальным титановым покрытием золотого цвета © Implantcast
Чашка бесцементного эндопротеза состоит всегда из двух компонентов:
- внешний металлический корпус
- закрепленный внутри вкладыш
Вкладыш может быть изготовлен из керамики, пластика (полиэтилена) или металла
Модель, требующая цементирования, используется в ортопедической Gelenk-Klinik редко. Это, как правило, цельная система из пластика (например, полиэтилен / полиэтилена с или без наплавленного металла сетевой структуры).
Ножка эндопротеза тазобедренного сустава
Ножка стандартного тотального эндопротеза вставляется в костномозговой канал бедренной кости. За пределами кости остается конус, на который одевается головка эндопротеза. Ножка эндопротеза всегда состоит из титанового или кобальто-хромового сплава со специальным покрытием, способствующим быстрому врастанию в кость.
Головка бедренной кости эндопротеза
Головка бедренной кости эндопротеза насаживается на верхний конус ножки эндопротеза и скользит в чашке (вертлужной впадине).
Ножка бесцементного эндопротеза тазобедренного сустава © Implantcast
Такая скользящая пара трения может состоять из различных материалов с различной твердостью и текстурой поверхности. Сегодня наиболее часто используются комбинации керамики с пластиком, металла с пластиком и металл c металлом.
Отличие их состоит в склонности к стиранию и реакцией на внезапные пиковые нагрузки.
Каким способом происходит установка эндопротеза: Цементная и бесцементная фиксация эндопротеза
Существуют два метода фиксации-цементная и бесцементная.
Бесцементная фиксация эндопротеза
При бесцементной фиксации все части эндопротеза находятся непосредственно в контакте с костью. Поэтому поверхности протеза имеют специальное покрытие и обработаны таким образом, что эндопротез вростает в кость. Этот процесс называется «Остеоинтеграция». В качестве покрытия эндопротеза применяются специальные заменители кости, такие как гидроксиапатит и различные титановые сплавы. Все компоненты эндопротеза прессуются в кость по так называемой технике ‘Press-fit-Technik’.
Этот процесс требует определенной подготовки поверхностей кости, соприкасающихся с эндопротезом.
- Для установки ножки эндопротеза костномозговая полость бедренной кости вырезается специальными фрезами по форме эндопротеза. После этого ножка протеза впрессовывается в заранее подготовленную полость, что дает возможность быстро нагружать ногу после операции.
- При установки чашки часто используются так называемая ‘Press-fit’ чашка. Она вбивается и как бы застряет в кости, т.к. по своей конструкции имеет большие размеры, чем соответствующее впадина. Винтовые чашки с самонарезающейся наружной резьбой, который вкручиваются в кость, в Gelenk-Klinik не применяются.
Цементная фиксация эндопротеза
Костный цемент получают путем смешивания во время операции жидкости и порошка с целью получения быстро затвердевающего пластика, который соединяет поверхность кости с компонентами протеза. В последние десятилетия этот метод цементирования значительно улучшился. До сих пор костный цемент был самым слабым звеном в цепи передачи энергии «протез-цемент-кость». Сегодня мы используем все технические возможности для оптимизации процесса и применяем «Вакуумный метод цементирования».
Цементная фиксация эндопротеза тазобедренного сустава© Implantcast
Смешивание цемента осуществляется в специальном сосуде в вакууме, для чего используется специальный насос. Это уменьшает количество воздушных карманов в цементе в процессе затвердения и, следовательно, повышает прочность отвержденного костного цемента.
Перед нанесением костного цемента кость очищается с помощью импульсного лаважа. Он представляет собой орошающий насос, который под небольшим давлением постоянно впрыскивает воду в колпачок с крышкой. Из этого колпачка одновременно происходит откачивание воды с помощью отсоса. Загрязняющие вещества, такие как остатки крови, костные фрагменты и жировые фракции удаляются. Это позволяет улучшить контакт между поверхностью кости и поверхностью эндопротеза.
Кроме того, при цементировании ножки костномозговая полость бедренной закрывается снизу, поэтому цемент может быть введен под давлением без дополнительного попадания воздуха в подготовленную полость. Это достигается с помощью специального отсасывающего аппарата для удаления компонентов крови и воздуха из операционного поля.
Подбор вида эндопротеза: Какие эндопротезы тазобедренного сустава для каких пациентов?
Тип эндопротеза подбирается в зависимости от возраста пациента, анатомических особенностей строения сустава, массы тела, а так же желания самого пациента.
Наиболее важными критериями для выбора эндопротеза тазобедренного сустава являются:
- возраст
- образ жизни
- профессия
- причины возникновения заболевания
- наличие аллергий
Пара трения керамика- керамика является наилучшей с точки зрения износа, т.к. керамика обладает высокой жесткостью и низким коэффициентом трения. Но керамика как и стекло является хрупким материалом. Так, при падении, что может случиться с каждым пациентом, возможно раскалывание эндопротеза на множество осколков, которые очень сложно удалить из тканей. Поэтому в Геленк-Клинике отдают предпочтение эндопротезам с парой трения керамика- высокополимерный полиэтилен . Во время производства полиэтилен подвергается специальному облучению, что придает ему особую прочность и, таким образом, значительно уменьшает коэффициент трения в такой паре и уменьшает вероятность раскалывания при ударе.
Пара трения металл-металл является также хорошей комбинацией, т.к. состоит из материала жесткого и небьющегося.
Пара трения металл-высокополимерный полиэтилен является более дешевой альтернативой.
После того, как врач и пациент определились с моделью эндопротеза, индивидуально подбирается форма и размер эндопротеза. Для этого пациенту делают специальные рентгеновские снимки, на основании которых происходит компьютерный подбор эндопротеза на основании банка данных с более чем 40 000 протезов.
В сложных случаях проводится заказ индивидуальных эндопротезов, учитывающих все особенности строения пациента.
В общем можно сказать: «Чем моложе пациент, тем важнее сохранение костной ткани.» Особенно молодой пациент должен думать о том, какие варианты протезирования возможны в будущем, в случае расшатывания или изнашивания эндопротеза. Поэтому в большинстве случаев мы устанавливаем эндопротезы с укороченной ножкой, а молодым пациентам рекомендуем установку поверхностного эндопротеза по McMinn.
организация приезда
Тазобедренный сустав — хирургия тазобедренного сустава // Артропластика тазобедренного сустава
Методы проведения артропластики тазобедренного сустава
Артропластика – это хирургическое вмешательство, направленное на восстановление функции повреждённых суставов, как мелких, так и крупных, в частности тазобедренных.
Суть операции заключается в том, что после формирования и уменьшения в размере суставных концов, их окружают каким-либо пластическим материалом, которым, к примеру, может быть кожа пациента или фасция. Используют для этого также колпачки из плодных оболочек (амниона) и из хрящевой ткани самого больного. Применяются и консервированные, взятые от трупа суставные части кости (гомополусустав) либо даже суставы целиком (гомосустав).
Разновидностью артропластики является популярное на сегодняшний день эндопротезирование, искусственные компоненты для проведения которого изготавливаются из высокопрочного полиэтилена, металлических сплавов и композитной керамики.
В каждом конкретном случае решение о целесообразности того или иного подхода принимается с учётом выраженности болевого синдрома и степени ограничения подвижности.
Показания к артропластике тазобедренного сустава
Наиболее частым показанием к проведению артропластики тазобедренного сустава является коксартроз с развитием контрактуры. Непременное условие для данного метода лечения, хорошее состояние стабилизирующих сустав мышц: ягодичных, брюшного пресса, разгибателей спины и квадрицепса бедра.
Методика проведения артропластики тазобедренного сустава
После разъединения мягких тканей, капсулу тазобедренного сустава сначала вскрывают, а затем отсекают. После чего головку бедренной кости вывихивают в рану. Если она сохранна, для создания прокладки между вновь сформированными суставными поверхностями с наружной стороны бедра берут фасцию и создают её дупликатуру либо используют аллопластические материалы, специальные колпачки, изготавливаемые из пластмассы или стали. После вправления головки в вертлужную впадину подшивают ранее отсеченные от большого вертела мышцы и послойно наглухо закрывают операционную рану.
По окончании хирургического вмешательства конечность фиксируют гипсовой лонгетой, а в некоторых случаях накладывают на неё вытяжение с грузом где-то 5-7 кг. В среднем недели через три постепенно начинают разработку движений.
При тяжёлых формах деформирующего коксартроза, при разрушении головки и шейки бедра оперативное вмешательство сводится к их резекции и углублению вертлужной впадины. Пациенту вместо патологически изменённого и функционально неполноценного тазобедренного сустава имплантируют эндопротез той или иной конструкции. После чего начинается достаточно долгий и ответственный процесс реабилитации.
На сегодняшний день артропластика — наиболее эффективный и перспективный оперативный подход, применяемый не только для борьбы с деформирующим артрозом, но и для устранения другой серьёзной патологии суставов. Но не смотря на всё разнообразие своих вариантов, данный способ лечения ещё не совершенен и имеет определённые недостатки. Тем не менее, преимущества его неоспоримы.
(495) 545-17-44 — хирургия тазобедренного сустава в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
«Центр Спортивной Травмы» оказывает лечебную и реабилитационную помощь жителям Москвы и других городов России по доступной стоимости. Опытные хирурги клиники занимаются протезированием, используют передовые материалы и методы.
- коксартроз;
- перелом шейки бедра;
- диспластический коксартроз;
- посттравматический артроз;
- ревматоидный артрит, болезнь Бехтерева, системная красная волчанка;
- остеонекроз головки бедренной кости.
Стоимость эндопротезирования тазобедренного сустава
|
Операция |
Цена, руб |
|
Эндопротезирование тазобедренного сустава |
70 100 Руб. |
|
Доврачебный осмотр в приемном отделении |
600 Руб. |
|
Спинальная анестезия |
7 500 Руб. |
|
Суточное наблюдение пациента в 2-х местной палате * |
3 850 Руб. |
|
Рентгенография всего таза после операции |
2 300 Руб. |
|
Осмотр (консультация) врача анестезиолога- реаниматолога первичный |
1 550 Руб. |
Реабилитация после эндопротезирования тазобедренного сустава
Мероприятия по реабилитации после эндопротезирования тазобедренного сустава начинаются через некоторое время после операции. Спустя несколько часов пациент может сидеть в кровати, спустив ноги на пол. Рекомендуется дыхательная гимнастика, упражнения лечебной физкультуры, физиотерапия, ранняя активация. Проводятся активные и пассивные движения — с помощью медицинского персонала или родственников. При необходимости назначается массаж.Движения в коленных и голеностопных суставах не ограничиваются. Чтобы избежать вывиха, запрещается сгибание протезированного тазобедренного сустава сильнее, чем на 900. Вставать с постели разрешается на следующий день после операции. Противопоказана самостоятельная ходьба без костылей в течение 3 месяцев. Полноценная ходьба возможна не ранее, чем через 3 месяца.
Успех оперативного лечения
Успех оперативного лечения складывается из следующих составляющих:
- академичный осмотр квалифицированным врачом-хирургом, основанный на многолетнем опыте работы со спортсменами, в команде с врачами спортивной медицины, со специалистами реабилитологами, физиотерапевтами с построением всего плана лечения до полного выздоровления пациента;
- тщательное предоперационное планирование с использованием новейшего навигационного оборудования. Центр оснащен комплексом роботизированного оборудования для точного интраоперационного выполнения поставленных задач;
- подробное предоперационное обследование для выставления четких показаний для конкретного оперативного вмешательства;
- малоинвазивность хирургического вмешательства. Чем меньше разрез, тем скорее происходит реабилитация. Это правило работает всегда! Операционные оснащены всем необходимым оборудованием, включающим роботизированные системы навигации, видео комплексы для проведения артроскопии с возможностью получения высококачественного потокового видео в 4K формате, что заметно облегчает хирургу его работу;
- слаженная работа анестезиологической и хирургической команд;
- комплекс реабилитации с первых часов после операции/травмы.
Бытовые рекомендации пациентам
Чтобы избежать неприятных осложнений, всем пациентам с протезированным тазобедренным суставом, в том числе и с двух сторон, после выписки из стационара следует соблюдать определенные правила:
- не сгибать ногу с имплантом более чем на 900 — это может привести к вывиху эндопротеза;
- не скрещивать ноги в положении лежа и сидя;
- в сидячем положении необходимо держать ноги коленями ниже уровня бедер, с этой целью рекомендуется подкладывать подушку на кресло;
- не следует делать наклоны — спина должна быть прямой;
- запрещаются повороты телом без движения ног;
- садясь на стул, необходимо расставлять ноги до ширины плеч;
- не садиться на низкий стул и унитаз;
- поворачиваясь на бок в постели, необходимо поместить валик между коленями, чтобы тазобедренные суставы находились в положении отведения;
- во время движения по лестнице следует опираться на перила;
- рекомендуется носить обувь на низком каблуке;
- запрещаются занятия игровыми видами спорта, теннисом, лыжами;
- разрешаются ходьба и плавание;
- рекомендуется следить за массой тела, чтобы не набирать лишний вес.
Порядок проведения эндопротезирования тазобедренного сустава
Для восстановления функций суставного сочленения используются прочные протезы, которые состоят из круглой головки и вогнутой впадины. Конструкция включает в себя ножку, головку, чашку и вкладыш.
Протезирование имеет следующие варианты:
- тотальное;
- поверхностное;
- ревизионное (повторное).
Для молодых и физически активных пациентов при разрушении хрящевой части сустава и сохранности головки кости рекомендовано поверхностное протезирование.
Протезы изготавливаются из биосовместимых материалов. Головка обычно состоит из металла или керамики, вкладыш — из металла, керамики и полиэтилена. По типу фиксации протезы для эндопротезирования тазобедренного сустава делятся на цементные и бесцементные.
Перед операцией по установке протеза пациент проходит обследования, сдает анализы, консультируется с анестезиологом. Вмешательство занимает 1–2 часа, во время него удаляются поврежденные суставные части, а их место занимают искусственные конструкции.
Хирург удаляет головку и шейку бедренной кости, на их месте фиксируется протез. Рассверливается вертлужная впадина, вместо нее с помощью цемента или шурупов устанавливается искусственная впадина.
При поверхностном эндопротезировании ТБС поверхности костей обтачиваются. Затем на них устанавливаются элементы эндопротеза (по принципу зубной коронки).
В реабилитационном периоде пациенту рекомендованы специальные упражнения для разработки суставного сочленения и укрепления мышц.
По телефону +7 (495) 762-08-20 вы можете узнать точную цену эндопротезирования тазобедренного сустава в Москве, а также записаться на консультацию к травматологу-ортопеду.
Отзывы наших пациентов
Шулятьева Варвара
актриса театра и кино
О профессионалах и хороших людях. Зная Виктора Викторовича и Александра Александровича уже несколько лет, с уверенностью говорю о доверии к этим Врачам. Сочетание знания и практики, а также внимательности и индивидуального подхода к каждому пациенту – главное волшебство этих докторов. Трансцендентны, обладают интуицией и удивительной способностью логически соединять абсолютно несопоставимую семиотику в теле человека, что важно для постановки диагноза. Врачи одарены силой желания и положительной энергией, что способствует быстрой реабилитации пациента. Подбор команды соответствует уровню, врачи аккуратные и подробные.
Карпович Олеся
сборная России по водному поло
Хочу выразить огромную благодарность врачам 83 больницы ФМБА, травмотологического отделения – Муханову В.В., Советникову Н.Н., Карпашевичу А.А. а также Будашкиной М. В. за высокий профессионализм, чуткое отношение и помощь в реабилитации! Спасибо всему персоналу за отзывчивость и за доброту! Спасибо за возможность продолжения моей спортивной карьеры!!!!!
Соловьев Денис
МСМК по спортивной аэробике, чемпион Европы, призер VII Всемирных Игр, призер первых европейских Олимпийских игр
Добрый день, хочу поблагодарить от лица спортсменов сборной РФ по спортивной аэробике, команду докторов и врачей, своевременно оказавших медицинскую поддержку нам на VII Всемирных играх, проходивших в городе Кали (Колумбия). А также за проведение срочной операции Полянских Полине Сергеевне. Лично хочу поблагодарить Муханова Виктора Викторовича за оказанную помощь. С благодарностью и наилучшими пожеланиями – Соловьев Денис Олегович (МСМК по спортивной аэробике, чемпион Европы, призер VII Всемирных Игр, призер первых европейских Олимпийских игр).
Шиманов Андрей
молодежная сборная России по футболу
Выражаю свою сердечную благодарность и всей душой благодарю врача В.В. Муханова за высокий профессионализм, отзывчивость, душевную теплоту. Примите самые добрые пожелания здоровья и успехов в Вашем благородном деле.
Наши врачи
Врач травматолог-ортопед, врач по спортивной медицине Центра восстановительной медицины и реабилитации
Руководитель Центра реабилитации
Заведующий отделением травматологии и ортопедии 2 ФГБУ ФНКЦ ФМБА России
Врач Спортивной медицины
Врач травматолог-ортопед
Абрамов Андрей
Андреевич
Руководитель группы физической реабилитации
Филина Ирина
Анатольевна
Администратор Центра восстановительной медицины
Отзывы
-
Казаринова Марина
Хочу выразить искреннюю благодарность команде врачей отделения Травматология-2 ФНКЦ ФМБА России и лично оперирующему хирургу Муханову В.В. Благодаря успешно проведенной операции на колене, я смогла спустя пару месяцев вернуться к привычному ритму жизни. Долго не решалась на операцию. Но оказалось, что мои сомнения и предоперационные волнения были напрасными. Было даже увлекательно наблюдать за слаженной работой профессионалов во время операции, смотреть на экране, как Виктор Викторович выполняет уверенные манипуляции внутри колена, поясняя каждый свой шаг. Пребывание в стационаре также оставило самые приятные впечатления, больница оснащена современным оборудованием, медсёстры внимательные и доброжелательные. Отдельное СПАСИБО лечащему врачу Карпашевичу А.А. за отзывчивость и квалифицированную помощь! Спасибо за то, что помогаете людям справляться с их большими и маленькими недугами! Спасибо за то, что хорошо делаете свою работу! И еще, внутрисуставные инъекции – это не больно, если вы в надежных руках Виктора Викторовича:)
-
Шулятьева Варвара
актриса театра и кино
О профессионалах и хороших людях. Зная Виктора Викторовича и Александра Александровича уже несколько лет, с уверенностью говорю о доверии к этим Врачам. Сочетание знания и практики, а также внимательности и индивидуального подхода к каждому пациенту – главное волшебство этих докторов. Трансцендентны, обладают интуицией и удивительной способностью логически соединять абсолютно несопоставимую семиотику в теле человека, что важно для постановки диагноза. Врачи одарены силой желания и положительной энергией, что способствует быстрой реабилитации пациента. Подбор команды соответствует уровню, врачи аккуратные и подробные.
-
Павловский Александр
Заместитель начальника Центра подготовки космонавтов имени Ю.А.Гагарина, генерал-лейтенант запаса
Хочу выразить слова благодарности врачу травматологу Муханову Виктору Викторовичу! К хирургам пациенты попадают в критические для здоровья и жизни моменты. Именно в такой ситуации профессионализм доктора, правильно поставленный диагноз, чуткое и внимательное отношение к больному вселяет уверенность в благополучном исходе лечения. Виктор Викторович делал мне операцию с диагнозом – субакромиальная декомпрессия левого плечевого сустава, релиз левого плечевого сустава. Он спас мою руку, вернул к нормальной жизни, избавил от проблем со здоровьем, которые мучали меня на протяжении многих месяцев. Хочу еще раз выразить ему свою признательность за умелые руки, внимание и поддержку во время лечения! Зная, что есть такие специалисты, у меня есть уверенность на возрождение благородной профессии врача и будущее нашей медицины. Отдельное спасибо руководству федерального научно-клинического центра специализированных видов медицинской помощи и медицинских технологий ФМБА России за то, что формирует свой коллектив из таких высококлассных специалистов, как Муханов В.В., которые, в свою очередь, формируют положительный имидж данному медицинскому учреждению.
-
Гарибов Эмин
российский гимнаст, капитан сборной России по спортивной гимнастике
Я капитан сборной России по спортивной гимнастике. В течение 2 лет восстанавливался после многочисленных операций проведенных в Мюнхене на оба плечевых сустава, из-за полученных во время тренировок травм. Но продолжать лечение за границей не было возможности, и мне посоветовали Виктора Викторовича Муханова в ФНКЦ кб83, который также успешно прооперировал практически всех ведущих спортсменов России. Имея большой опыт общения и лечения с различными врачами, я сразу отметил большой профессионализм и компетентность, после того как просмотрев только фотографии с операции, он поставил точный диагноз и, учитывая специфику моего вида спорта, а также план подготовки к ОИ Рио-2016, максимально понятно объяснил все детали проблемы, что и внушило доверие к врачу. Затем был назначен и очень эффективно проведен курс prp-терапии. Я остался очень доволен проделанной работой, так как спортсменам бывает очень тяжело найти по-настоящему квалифицированного травматолога. Теперь, если что, только к нему!
-
Карпович Олеся
сборная России по водному поло
Хочу выразить огромную благодарность врачам 83 больницы ФМБА, травмотологического отделения – Муханову В.В., Советникову Н.Н., Карпашевичу А.А. а также Будашкиной М. В. за высокий профессионализм, чуткое отношение и помощь в реабилитации! Спасибо всему персоналу за отзывчивость и за доброту! Спасибо за возможность продолжения моей спортивной карьеры!!!!!
-
Хутиев Петр
капитан ЛРК «Московские Драконы»
Будучи игроком в регби с 35-летним стажем, мне приходилось неоднократно получать травмы и проходить через процесс лечения и реабилитации, и должен сказать, что продолжение моей спортивной карьеры в последние три года стало возможно только благодаря отлично переведенной операции на коленном суставе Мухановым Виктором Викторовичем, врачом отделения травматологии и ортопедии ФНКЦ ФМБА России. Прекрасный персонал комфортные условия пребывания и, конечно же, хирургическая операция и последующее восстановление под контролем Виктора Викторовича позволили через 2 месяца возобновить тренировки, через три – кататься на горных лыжах, а через четыре – выйти на регбийное поле и стать чемпионом Москвы в сезоне 2015 года.
-
Чуракова Татьяна
сборная России, водные лыжи
Уважаемый Виктор Викторович, хочу поблагодарить Вас за проведение операции на ахилловом сухожилие и весь мед. персонал травматологии ФМБА России N-83. Спасибо Вам за Ваш профессионализм, за поддержку, с Вами было совсем не страшно. Несмотря на сложность Вашей работы, Вы заряжаете позитивным настроем и нет никаких сомнений, что что-то не так. Я благодарю Бога, что эту операцию делали именно Вы. Я полностью восстановилась и приступила к тренировкам в полном объёме. Спасибо.
-
Соловьев Денис
МСМК по спортивной аэробике, чемпион Европы, призер VII Всемирных Игр, призер первых европейских Олимпийских игр
Добрый день, хочу поблагодарить от лица спортсменов сборной РФ по спортивной аэробике, команду докторов и врачей, своевременно оказавших медицинскую поддержку нам на VII Всемирных играх, проходивших в городе Кали (Колумбия). А также за проведение срочной операции Полянских Полине Сергеевне. Лично хочу поблагодарить Муханова Виктора Викторовича за оказанную помощь. С благодарностью и наилучшими пожеланиями – Соловьев Денис Олегович (МСМК по спортивной аэробике, чемпион Европы, призер VII Всемирных Игр, призер первых европейских Олимпийских игр).
-
Злывко Алиса
сборная России по баскетболу
Сталкивалась со многими врачами, был опыт неудачных операций по восстановлению ПКС. Поэтому с уверенностью могу сказать, что Виктор Муханов – единственный врач, которому я доверяю свое колено! Спасибо за помощь!
-
Шиманов Андрей
молодежная сборная России по футболу
Выражаю свою сердечную благодарность и всей душой благодарю врача В.В. Муханова за высокий профессионализм, отзывчивость, душевную теплоту. Примите самые добрые пожелания здоровья и успехов в Вашем благородном деле.
-
Глигор Виталий
Руководителю ФМБА России Уйба Владимиру Викторовичу от Старшего тренера сборной команды России по дзюдо – спорта слепых
Выражаем искреннюю благодарность всему коллективу Отделения Спортивной Травмы и, лично Заведующему отделением, доктору медицинских наук Архипову Сергею Васильевичу и врачу-травматологу Советникову Николаю Николаевичу за проведение операции и последующей реабилитации членов сборной команды России по дзюдо, Чемпиона Паралимпийских игр, 4-кратного Чемпиона мира и многократного Чемпиона Европы Крецула Олега Васильевича и серебряного призёра Чемпионата мира Ванькина Андрея Викторовича. Хотим отметить высокий профессионализм, внимание и заботу к спортсменам со стороны всего персонала отделения, что создаёт домашнюю атмосферу и способствует скорейшему выздоровлению атлетов.
-
Ванькин Андрей
Старший тренер мужской сборной команды России по дзюдо-спорт слепых России Ванькин Андрей, мастер спорта. Член паралимпийской сборной России по дзюдо (спорт слепых)
От всей души выражаю огромную благодарность всему коллективу отделения травматологии больницы №83. Откровенно говоря, поражен таким уровнем медицинского обслуживания, который имеет место быть в вашем отделении, за теплое доброжелательное отношение к пациентам.
Особую благодарность – Муханову В. В. -
Файззулина Айгуль
мастер спорта России
Больница замечательная! Обслуживание больных отделения травматологии и поддерживаемая чистота в нем выше всяких похвал. Грамотно подобран коллектив высокообразованных врачей-специалистов, таких как Муханов В. В. и Будашкина М. В., обслуживающие больных бригады мед. сестер, уборщиц помещений и др. Большое Вам спасибо за то, что Вы есть и так беззаветно и успешно лечите больных людей.
-
Забродская Ольга
член паралимпийской сборной команды России по дзюдо, мастер спорта международного класса
Хотелось бы выразить благодарность врачам и младшему медицинскому персоналу отделения травматологии 83-ей больницы. Вежливое обращение с пациентами, высокий профессионализм врачей, хорошо оборудованные палаты и оснащение тренажёрного зала позволяет спортсменам в кратчайшие сроки восстановиться после травм. Особенно хотелось поблагодарить за профессионализм и внимательное отношение к пациентам хирурга-травматолога Муханова В.В., врача-реабилитолога Будашкину Марию Владимировну.
-
Кострыкин Ярослав
Некоторое время назад я получил травму колена и мне была необходима операция. Операцию проводил хирург Муханов Виктор Викторович. Во время всего восстановительного периода Виктор Викторович меня консультировал и благодаря его профессионализму мое колено полностью восстановлено и я избежал возможных осложнений. Хочу выразить свою благодарность Виктору Викторовичу за его профессионализм, умение решать проблемы любой сложности и доброе отношение к своим пациентам. Успехов Вам Виктор Викторович! Благодарный пациент.
Ярослав Кострыкин
Фаготы
Контрфагот, регулятор, фагот 2
Родился в Вильнюсе (Литва).
Окончил Московскую государственную консерваторию им.П.И.Чайковского в 1998 г.
В БСО им.Чайковского работает с 1998 г.
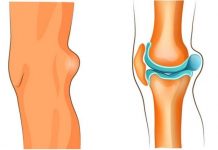
Сильная боль в тазобедренном суставе приводит к нарушению жизненного ритма, пациент становится беспомощным и порою не может выполнить даже самые элементарные повседневные движения. Современная медицина подчеркивает, что подобная ситуация даже в самом худшем проявлении не всегда приводит к инвалидности.
Замена ТБС — зачем нужна операция?
Строение ТБС и причины болевого симптома
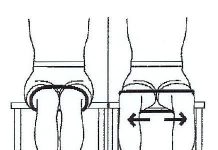
Что представляет собою сочленение
Тазобедренный сустав (ТБС) – самый большой, на него идет колоссальная нагрузка. Он состоит из округлой головки бедренной кости, соединяющейся с вертлужной впадиной, связками и мышечными фасциями (они обеспечивают движение).
Внутри полости тазобедренного сустава присутствует сосудистый пучок (питает кровью головку кости) и синовиальная жидкость – ее роль очень велика: она создает скольжение (для препятствия трения), также обеспечивает снижение удара (например, при прыжке) и способствует передачи некоторых питательных элементов (смотрите наглядное видео в этой статье о строении опорно-двигательного аппарата).
Таблица. Ортопатологии, приводящие к повреждению т/б сустава:
| Деформирующий артроз (коксартроз) | Заболевание развивается вследствие нарушения трофики, перегрузки или воспалительного процесса. При неверном лечении это приводит к уменьшению синовиальной жидкости, далее наблюдается истончение и надрыв костного хряща. |
| Дисплазия т/б сустава | Это неправильное развитие сустава, обычно закладывается еще внутриутробно. Впоследствии это вызывает подвывих или вывих бедренной головки. |
| Воспаление т/б сустава (коксит, артрит) | Воспаление встречается при дистрофическом (неинфекционном) изменении хряща, перегрузке сустава, а также может возникнуть на фоне таких серьезных заболеваний, как болезнь Бехтерева, подагра, псориаз, патология Лимбана-Сакса (системная красная волчанка). |
| Отмирание ткани головки бедренной кости | Причиной нарушения является изменение кровоснабжения сустава. Это быстро прогрессирующая патология, приводящая к недостаточному поступлению питательных веществ, и на фоне дисфункции наблюдается некроз головки бедренной кости. |
| Перелом шейки бедра | Это опасная и серьезная травма, часто встречающаяся у пожилых пациентов. Как правило, такой перелом возникает на фоне истончения и «пористости» кости (остеопороза). При повреждении пациент чувствует сильную боль в бедре, стопа слегка повернута наружу, движения в т/б суставе ограничены. |
| Злокачественные новообразования | Раковые клетки разрушают костную ткань, поэтому удаление сустава – это необходимаямерадля сохранения жизни пациента. |
Внимание! Здоровый т/б сустав достаточно мобильный, движения легко выполняются почти во всех плоскостях и направлениях. Это обеспечивает функцию опоры, ходьбы и выполнения физических упражнений различной нагрузки.
Противопоказания к оперативному вмешательству
Из личного опыта пациента: эндопротезирование – вторая жизнь!
Согласно статистике, основная категория больных, нуждающихся в эндопротезировании – это люди старше 55-60 лет. Как правило, у таких пациентов происходят естественные (возрастные) изменения, которые негативно отражаются на общем здоровье.
Существует ряд заболеваний, при диагностировании которых не выполняют операцию на суставе.
Они делятся на две группы:
| Тип противопоказаний | Состояние здоровья |
| Абсолютные противопоказания |
|
| Относительные противопоказания |
|
Чтобы выявить какое-либо противопоказание, больному предстоит пройти ряд обследований. Это необходимо для того, чтобы врач смог увидеть полную картину заболевания и понять, как нужно действовать в конкретном случае.
Если к диагностике отнестись халатно, то слишком высок риск появления того или иного осложнения после эндопротезирования. Некоторые состояния можно привести практически в норму, и тогда появляется возможность провести операцию.
В другом же случае, если такой возможности нет, то специалистом будет изыскиваться альтернатива эндопротезированию тазобедренного сустава. Какой она будет? Все решается в индивидуальном порядке, исходя из имеющихся противопоказаний.
Виды операций по замене сустава
Самые известные протезы выпускаются группой компаний depuy
В зависимости от степени поражения сустава и общеклинической картины специалист решает, какой протез применить в конкретном случае.
Выделяют четыре основных вида экспозиции т/б сустава:
- Частичная замена тазобедренного сустава (обычно используют однополюсное эндопротезирование). Во время операции удаляется головка, а также шейка бедренной кости. Таким образом, часть ТБС полностью меняется на искусственный аналог. С остатком суставной впадины проводят реконструкцию с помощью керамики или металла (материал крепится на специальный клей или стержень). Головка бедра и бедренная кость соединяются с помощью штифта.
Если у пациента увеличенная масса тела, то в этом случае решается вопрос о проведении тотального эндопротезирования. Дело в том, что частично замененный сустав может не выдержать большой нагрузки и выйти из строя.
- Тотальное эндопротезирование – это объемное хирургическое вмешательство, заключающееся в полной замене т/б сустава и вертлужной впадины (как правило, применяется биполярный эндопротез — смотрите выше фото), состоящего из специальной ножки, головки, вкладыша и искусственной вертлужной вогнутости. Это довольно непростая операция, требующая длительного реабилитационного периода.
- Замена (коррекция) поверхностных элементов. Операция проводится в случае повреждения поверхности суставной впадины и/или головки т/б кости. Хирургическое вмешательство направлено на укрепление эрозивных участков с помощью искусственных материалов.
- Ревизионное эндопротезирование — заключается в замене вставленного протеза, то есть удалении «старого» и постановки «нового» искусственного «двигательного элемента». Хирургическое вмешательство назначается, когда эндопротез вышел из строя по причине истечения его срока службы или повреждения (например, в случае падения или серьезной травмы).
Повторное оперирование– это риск для пациента. Согласно статистике, после проведения ревизионного эндопротезирования (в сравнении с первичной ортооперацией) чаще возникает гнойно-воспалительное инфицирование внедренного имплантата, а в некоторых случаях отмечаются вывихи головки протеза, перипротезные переломы. Кроме того, возможно нарушение нервной иннервации (в области таза) и венозные тромбоэмболические осложнения.
Во время подготовки к хирургическому вмешательству специалисты планируют ход его проведения, оговаривая с пациентом детальные нюансы, такие как использование различных материалов и металлических конструкций.К вашему вниманию видео эндопротезирования тазобедренного сустава.
Какой эндопротез самый лучший?
Современные эндопротезы
Каждого пациента, решившегося на операцию, интересует информация о качестве искусственного сустава и длительность срока его изнашивания. «Вечный» эндопротез еще не изобрели, тем не менее, на сегодня уже имеются высококачественные модели, которые в среднем служат 15-20 лет и более. Также существуют и более дешевые аналоги, срок эксплуатации составляет около 5-10 лет.
Требования к протезу
Протез должен соответствовать определенным требованиям, прежде чем установить последний в организм человека:
- износостойкость протеза;
- должен обеспечивать ряд экстраординарных движений с низким коэффициентом трения в сочленении;
- требуется плотное прикрепление к костной основе;
- должен быть инертен и не вызывать нежелательных реакций со стороны организма.
Ведущие клиники, как правило, напрямую сотрудничают с проверенными фирмами-производителями, поэтому пациенту необходимо проходить лечение именно в специализированных медицинских учреждениях, зарекомендовавших себя с положительной стороны
Интересно знать! Наиболее качественные тазобедренные имплантаты считаются американского (DePuy, Zimmer, W rightconserve ) и немецкого (Smith Matis ) производства.
Современная «ортопедическая» медицина предлагает разные типы искусственных суставов: они могут быть изготовлены из прочной керамики, металла, специальных пластмасс, полимерных материалов, если есть необходимость, то составляющие комбинируются. При выборе протеза доктор учитывает возраст больного, его двигательную активность, и даже хобби (например, для любителей спорта подбирается особо прочный имплантат).
Операция
Еще во время обследования больного, совместно с пациентом, хирург подбирает и рассматривает все виды протезов. Чтобы выбрать конкретный имплант, специалист отправляет больного на рентген, который сделает снимок ТБС в 2-х проекциях.
Если это не дает полной картины, то дополнительно назначается МРТ и КТ. Цена этих обследований достаточно высока, поэтому самостоятельно, без назначения врача, выполнять их нет смысла. Первичное лечение начинается с консервативных методов – таблеток, уколов, физиотерапии (см. Магнитотерапия для лечения суставов: показания, противопоказание, применение в домашних условиях).
Если же сам пациент и лечащий врач не наблюдают позитивных изменений (а тем более, если патология прогрессирует), то единственным выходом остается операция.
Перед оперативным вмешательством пациент проходит ряд обследований, в том числе и рентген (как на фото).
Для проведения эндопротезирования есть центры современной импланталогии. Там оказывают услуги по первичному, тотальному, поверхностному и повторному протезированию.
Лучше всего, если и ревизия эндопротеза будет осуществляться у того же самого специалиста, который проводил и первичную замену. Обычно в таких учреждениях долго хранят историю болезни, а значит, хирургу легче будет понять, какой изначально был установлен имплант и чем его нужно заменить.
Есть две основных техники выполнения артропластики – классическая и малоинвазивная. Вне зависимости от того, какие именно эндопротезы тазобедренного сустава виды подобраны, техника выполнения будет достаточно простой.
Врач проводит спилы костей, что позволяет осуществить плотную посадку импланта. Классический способ используют при операциях на крупных костях, а малоинвазийный на более мелких участках сочленений, так как позволяет минимум затронуть мягкие ткани. Видео в этой статье продемонстрирует различные виды имплантов и их установку.
Очень важно правильно осуществить подготовку. Она необходима для того, чтобы заранее предотвратить все риски и осложнения эндопротезирования ТБС. В этот период также важно подготовить сами мышцы, чтоб реабилитация проходила более успешно.
Все необходимые мероприятия объясняет больному специалист, ведь именно он должен курировать каждый шаг. Подготовка к эндопротезированию включает в себя и переоборудование дома – оснащение поручнями, уборка ненужной мебели и т. д. В этот же этап входит и полноценное обследование.
Важно также определить, есть ли у больного какая-либо аллергия в том числе и на наркоз, ведь операция проводиться под анестезией. Может использоваться общий, спинальный или эпидуральный наркоз при эндопротезировании ТБС.
Возможно также использование и комбинированной анестезии. Здесь стоит отметить, что если останавливаются на эпидуральном способе, важно, чтобы обезболивание выполнял высококвалифицированный специалист, практикующий именно этот вид наркоза. Дело в том, что раствор вводят в область позвоночника, а одно неверное движение, и пациент может остаться инвалидом.
Операция по установке эндопротеза тазобедренного сочленения состоит из нескольких этапов.
Технику проведения операции выбирает сам хирург. В кратком виде ход манипуляций выглядит так:
- ввод анестезии;
- как только наркоз подействует, врач делает разрез скальпелем, чтобы «открыть» сустав;
- проводиться пересечение бедренной кости и создается канал, куда вставляют клиновидную ножку;
- на верхушку ножки фиксируют шаровидное тело, после чего бедро смещают в сторону;
- далее проводят подготовку вертлужной впадины, куда вставляют чашечку импланта;
- в конце проводиться вправление бедра в протез.
Последним этапом проводиться дренаж и наложение швов. Замена эндопротеза тазобедренного сустава проходит практически аналогичным образом. Если операция проводилась квалифицированным специалистом, то такой протез прослужит не менее 10 лет, а на практике и гораздо больше. По итогу на ноге даже заметного шрама не останется.
Несмотря на то, что само хирургическое вмешательство длится буквально 1,5 — 2 часа, реабилитация у человека займет не один месяц. Чтобы полностью восстановить все свои двигательные функции потребуется примерно 1 — 1,5 года. И то на этот срок во многом влияет индивидуальные особенности пациента – его возраст, общее состояние больного, выполняется ли полностью инструкция, данная врачом касательно приема препаратов, режима, питания и т. д.
Жизнь с эндопротезом тазобедренного сустава практически ни в чем не отличается от обыкновенной деятельности. Хотя ради справедливости стоит сказать, что придется несколько снизить привычную активность.
Где лучше всего сделать операцию?
Большинство пациентов – это люди немолодого возраста, поэтому, если речь идет об операции, то они, как правило, хотят ее сделать в клинике своей страны (а еще лучше – города). Преимущество выбора заключается в том, что нет необходимости собирать массу документов, переплачивать деньги посредникам и совершать длительные поездки (как это требуют, например, медицинские центры в Израиле).
Важно! Эндопротезирование – дорогостоящая операция, цена которой начинается от 1000 долларов, а в среднем составляет 5-15 тысяч долларов. Также следует учитывать, что необходимый и качественный курс реабилитации обойдется приблизительно по этой же стоимости.
Ведущие больницы постсоветских стран внедряют опыт лечения зарубежных коллег, также закупают современное диагностическое оборудование, что позволяет проводить операции и реабилитационные мероприятия на высоком уровне. Итак, какая отечественная клиника лучше всего делает эндопротезирование?
Медицинский центр им. Боткина
Применение компьютерной навигации в Боткина
Городская клиническая больница им Боткина – это одно из крупнейших многопрофильных лечебных учреждений в России, в частности – в Москве. Многопрофильная хирургия на базе клинического центра функционирует с 1966 года, а в 2007 году здесь открылось отделение эндопротезирования.
В больнице проводится диагностическое исследование с использованием современной и новейшей аппаратуры, выполняются сложнейшие ортопедические операции (также с помощью постановки искусственного имплантата), направленные на лечение костной системы и восстановление двигательной функции.
Клинический центр им. Боткина – один из немногих государственных учреждений, в котором используется компьютерная навигация при эндопротезировании. Применение новейшей технологии позволяет делать минимальные разрезы (при этом практикуются различные доступы – классические и современные) и точно сопоставлять кости суставов, что очень сложно выполнить невооруженным глазом.
Микрохирургическое вмешательство способствует быстрому заживлению и восстановлению поврежденных тканей, что напрямую влияет на процесс выздоровления.
Главный военный клинический госпиталь Бурденко
| Видео (кликните для воспроизведения). |
Это одно из крупнейших многопрофильных ЛПУ на базе которого открыт центр (в него входят ортопедическое отделение, реконструктивно-восстановительная хирургия, операционное лечение позвоночника и экстренная травматология).
Эндопротезирование суставов (в том числе тазобедренных) здесь проводится более 30 лет. В стенах больницы Бурденко разработана и запатентована уникальная методика двухэтапного протезирования, также здесь были открыты новые способы коррекции дефекта вертлужной впадины при ревизионной артропластике.
Сотрудники отделения постоянно проходят стажировку в ведущих европейских клиниках, внедряя в практическую деятельность полученные знания, что позволяет проводить свыше четырехсот сложнейших операций в году.
Архангельская городская клиническая больница
В хирургическую службу ГБУЗ АО «АОКБ» входит пятнадцать лечебно-диагностических отделений, два из которых – травматологии и ортопедии. Здесь пациентам оказывается такая медицинская помощь, как эндопротезирование крупных суставов, применение малоинвазивных артроскопических технологий, проведение операции по реконструкции, выполнение коррекционных мероприятий при приобретенных или врожденных деформациях нижних конечностей.
В больнице присутствует современная исследовательская база, проводится высокоточное диагностирование патологии любой сложности. Ежегодно сотни пациентов, сделавших здесь эндопротезирование тазобедренных суставов, возвращаются к активному образу жизни.
Больница скорой медицинской помощи
Больница скорой медицинской помощи (БСМП) города Минска – это одно из крупнейших ведущих учреждений, предоставляющих услуги по замене тазобедренного сустава. Здесь пациенту оказывают квалифицированную помощь от момента поступления до окончания реабилитационного курса.
Благодаря индивидуальному подходу проводится необходимый объем диагностики, подбирается наиболее щадящая анестезия и устанавливается максимально результативный вид лечения. Хирургический блок оснащен инновационным оборудованием, позволяющим проводить минимально травматические операционные вмешательства.
На этапе восстановления пациента ведут врачи-реабилитологи, которые учат больного ходить в прямом смысле этого слова. Четкое соблюдение рекомендаций в постоперационном периоде позволяет спустя несколько месяцев начать подвижный образ жизни.
Лечебно-реабилитационный центр минздрава России
Клиника травматологии и ортопедии «Лечебно-реабилитационный центр» (адрес – Иваньковское шоссе, дом 3)–это ведущий лечебный центр в России, предоставляющий услуги по эндопротезированию. Каждый пациент проходит комплексное обследование для последующего коррекционно-восстановительного и реабилитационного лечения.
Специалисты больницы имеют колоссальный опыт в проведении операций, благодаря чему пациенту обеспечивается полное восстановление функции пораженного сустава, что необходимо для свободы движения, улучшения походки и избавления от сильной боли в тазовой области.
Мединцентр (ГлавУпДКприМИД России)
Клинико-диагностический центр считается одним старейших лечебных учреждений, первоначально создавшийся для оказания помощи иностранным дипломатам и корреспондентам. Сегодня это коммерческое учреждение, которое относится к числу элитных больниц. Несмотря на высокий статус заведения, цены на лечение здесь на том же уровне, что и в других подобных медицинских центрах.
Во всех узкоспециализированных отделениях больницы, в том числе хирургическом, пациенту оказывают квалифицированную помощь, также предоставляют комфортные условия пребывания и отличный уход.
- в 1985 году – окончил Московский медицинский институт;
- после окончания учебы работал в условиях активных боевых действий (республика Ангола);
- с 2001 года – врач травматолог-ортопед хирургического отделения Мединцентра.
Бережной С.Ю. проходил стажировку в развитых странах (Англия, Германия, Швейцария). Также участвовал во многих международных конференциях и конгрессах (в 2014 году – в Китае, а 2016 – в Корее).
Важно! Часто пациенты спрашивают о том, какая стоимость проведения эндопротезирования? Необходимо подчеркнуть, что если пациент лечится по квоте, то это будет бесплатно.
Доктор успешно проводит эндопротезирование при врожденном вывихе тазобедренного сустава, также берется за сверхсложные операции (например, ревизионные), часто используя при этом минимально инвазивные технологии. Хорошие результаты хирургического вмешательства и доступные цены привлекают множество пациентов из различных уголков России и стран СНГ.
Развитие ортопедии и травматологии позволило многим больным, ранее страдавшим от болей в суставе и невозможностью передвигаться, забыть о своей проблеме. Чтобы побороть свою беспомощность и инвалидность, необходимо добиться выполнения трех условий: провести удачно операцию, выбрать качественный эндопротез и добросовестно пройти реабилитационный путь.
1. Абельцев В.П. Десятилетний опыт эндопротезирования тазобедренного сустава при диспластическом коксартрозе // Весник травматологии ортопедии им. H.H. Приорова. 2002. — №1 — С. 54-57.
2. Абельцев В.П. Первичное эндопротезирование диспластического коксартроза высокой степени с применением бесцементной конической ножки Вагнера // Кремлевская медицина. 2002. — №4 — С. 30-31.
3. Аболин А.Б. Костная пластика при эндопротезировании тазобедренного сустава. Вертлужный компонент / А.Б. Аболин, Д.Е. Иванкин, М.Ю. Гончаров, А.Ю. Рыков // Человек и его здоровье : материалы Российского национального конгресса. СПб., 2005 — С. 4.
4. Андреева Т.М. Травматизм, ортопедическая заболеваемость и состояние травматолого-ортопедической помощи в России (2006 год) / Т.М Андреева, Е.В.Огрызко, М.М. Попова. -М. : Статистика, 2007. 56 с.
5. Андрианов В. Л. Артропластика тазобедренного сустава у детей и подростков с врожденным вывихом бедра /В. Л. Андрианов, A.M. Кулиев, Е.С. Тихоненков // Весник хирургии им. И.И.Грекова. —1988. — № 8, — С.82 — 85.
6. Андрианов В. Л. Стадии развития диспластического коксартоза (клинико-рентгенологическая характеристика) / В. Л. Андрианов, В.И. Са-дофеевва, Е.С. Тихоненков // Ортопедия, травматология. 1987. — № 4. — С. 19-232.
7. Артемьев Э.В. Хирургическое лечение диспластического коксартроза // Дис. канд. мед. наук. С. — Петербург, 2001.
8. Ахтямов И.Ф. К вопросу о приемственности в хирургическом лечении диспластического коксартроза / Ахтямов И.Ф. // Весник травматологии ортопедии им. H.H. Приорова. 2005. — №2 — С. 70-75.
9. Боровиков В.П. Популярное введение в программу статистика / В.П. Боровиков // М. : Финансы и статистика, 1999. — 236с.
11. Волокитина Е.А. Причины раннего ревизионного эндопротезирования тазобедренного сустава / Е.А. Волокитина, И.А. Атаманский, А.Е.-Х. Югай, A.B. Каминский // Эндопротезирование в России. — Казань : СПб., 2005.-Вып. 1.-С. 247-252
12. Гаврюшенко Н.С. Влияние различных физикоматематических факторов на судьбу эндопротеза сустава и его функциональные возможности / Н.С. Гаврюшенко // Вестн. травматологии и ортопедии им. H.H. Приорова. — 1994.-№4.-С. 30-34.
13. Дедушкин B.C. Выбор оптимального вида межвертельной остеотомии при лечении диспластического коксартроза у взрослых на основе факторного моделирования / B.C. Дедушкин, P.M. Тихилов, В.В. Левандовский // Ортопед., травматол. — 1993.-№4.-С. 11-15.
14. Демьянов В.М. Диагностика и профилактика нестабильности компонентов эндопротеза тазобедренного сустава: пособие для врачей / В.М. Демьянов// СПб.: б/и, 2000. 13 с.
15. Демьянов В.М. Современное состояние эндопротезирования по данным мировой литературы / В.М. Демьянов, В.М. Машков, Г.М. Абелева, Н.В. Мартынова // Вестн. хирургии им. Грекова. 1986 — № 4. — С. 144-146.
16. Дрягин В.Г. RM-чашки: опыт российских клиник/ В.Г. Дрягин, Г.В. Куропаткин, В.В Даниляк // Margo anterior. 2005. — № 4. — С. 2-4.
17. Ключевский В.В. Ножки изоэластик при сложном и атипичном эн-допротезировании тазобедренного сустава / В.В., Ключевский, Г.В., Куропаткин, В.А.Фокин // Margo anterior. 1999. — № 4. — С. 1-4.
18. Кованов В.В. Хирургическая анатомия нижних конечностей / В.В.Кованов, A.A. Травин. -М. : Медицина, 1965. 346 с.
19. Корж A.A. Диспластический коксартроз (хирургическая профилактика и лечение) / A.A. Корж, Е.С. Тихоненков, В.Л.Андрианов., З.М. Мителева, Ю.И. Поздникин М.: Медицина, 1986. — 208 с.
21. Корж A.A. Эндопротезирование тазобедренного сустава (актуальность и перспективы) / A.A. Корж, В.А Танькут // Ортопед., травматол. — 1995.-№ 4.-С. 32-33.
22. Корнилов Н.В. Хирургическое лечение дегенеративно-дистрофических поражений тазобедренного сустава / Н.В. Корнилов, A.B. Войтович, В.М. Мошков, Г.Г. Эпштейн. СПб.: ЛИТО Синтез, 1997.- 291 с.
24. Крисюк А.П. Диспластический коксартроз у детей и подростков / А.П.Крисюк // Ортопед., травматол. 1986. — № 3. — С. 1-5.
25. Кулиш Н.И. Профилактика осложнений в области большого вертела при эндопртезировании тазобедреннго сустава / Н.И. Кулиш, В.А. Танькут, Х.М. Эрназаров // Ортопед., травматол. 1983. — № 9. — С. 21-24.
26. Лоскутов А.Е. Эндопротезирование тазобедренного сустава. Состояние проблемы и тенденции ее развития / А.Е. Лоскутов, И.А. Никифоров // Ортопед., травматол. 2002. — № 1. — С. 94-117.
27. Магомедов Х.М. Ревизионное эндопротезирование тазобедренного сустава / Х.М. Магомедов, Н.В. Загородний, К.А. Омельченко // Травматология и ортопедия: современность и будущее : материалы Международного конгресса. М., 2003. — С. 109-110.
28. Майкова-Строганова B.C. Кости и суставы в рентгеновском изображении / B.C. Майкова-Строганова, Д.Г. Рохлин. Конечности. — М. : Медгиз, 1957.-482 с.
29. Маркс В.С Ортопедическая диагностика : рук. справ. / B.C. Маркс. — Минск. — Наука и техника, 1978. — 511 с.
30. Машков В.М. К вопросу о применении опорных колец при эндопротезировании тазобедренного сустава / В.М. Машков и др. // Травматология и ортопедия России. — 2005. № 2. — С. 5—7.
31. Машков В.М. Хирургическое лечение диспластического коксар-троза / В.М. Машков : автореферат дисс. д-ра. мед. наук (в форме научного доклада ) СПб., 1993. — 82 с.
33. Мовшович И.А. Причины нестабильности эндопротеза тазобедренного сустава и повторное эндопротезирование / И.А. Мовшович // Ортопед., травматол. 1993. — № 3. — С. 5-10.
35. Надеев Ал. А. Результаты эндопротезирования тазобедренного сустава имплантатами последних поколений / Ал. А. Надеев // Человек и его здоровье : материалы Российского национального конгресса. — СПб., 1999. — С. 207.
36. Надеев Ал. А. Тотальное эндопротезирование тазобедренного сустава имплантатами De Puy / Ал. А. Надеев // Человек и его здоровье : материалы Российского национального конгресса. — СПб., 1998. — С. 70-71.
37. Неверов В.А. Ревизионное эндопротезирование тазобедренного сустава / В.А.Неверов, С.М. Закари. СПб. : Образование, 1997 — 109 с.
38. Николаев А.П. Оценка результатов эндопротезирования тазобедренного сустава / А.П. Николаев, А.Ф. Лазарев, А.О. Рагозин // Эндопротезирование крупных суставов : материалы симпозиума. — М., 2000. С. 78-79.
39. Николенко В.К. Ревизионное эндопротезирование тазобедренного сустава / В.А. Николенко, Б.Л. Буряченко // Человек и его здоровье : материалы Российского национального конгресса. СПб., 2005 — С. 82-83.
40. Плющев А.Л. Диспластический коксартроз. Теория и практика / А.Л. Плющеев. -М. : Лето-принт, 2007. 495 с.
43. Тихилов P.M. Деформирующий артроз тазобедренного сустава / Р.М Тихилов, В.М Шаповалов СПб. : б.и., 1999. — 112 с.
44. Тихоненков Е.С. Особенности строения тазобедренного сустава при врожденной дисплазии, его подвывихе и вывихе бедра / Е.С.Тихоненков // Ортопед., травматол. 1975. — № 6. — С. 78-84.
45. Тихоненков Е.С. Остетомия таза у взрослых при диспластическом коксартозе / Ортопед., травматол. — 1987. № 4. — С. 1—4.
46. Ткаченко С.С. Межвертельная остеотомия бедренной кости в системе лечения деформирующего коксартроза / С.С. Ткаченко, Ю.Ф.Станчиц // Ортопед., травматол. — 1987. — № 6. С. 12-15.
47. Троценко В.В. Клинико-рентгенологическая оценка области эн-допротеза тазобедренного сустава в отдаленные сроки / В.В. Троценко, В.Д. Тощев // Эндопротезирование в травматологии и ортопедии. — Саратов, 1987.-С. 83-89.
48. Троценко В.В. комментарий к статье: «Ахтямов И.Ф. К вопросу о приемственности в хирургическом лечении диспластического коксартроза» / В.В.Троценко, В.И.Нуждин // Весник травматологии ортопедии им. H.H. Приорова. 2005. — №2 — С. 75.
49. Фищенко П.Я. Анатомо-биомеханические изменения при остеотомии таза по Хиари / П.Я.Фищенко, Ю.И. Поздникин // Ортопед., травматол. — 1973.-№ 1.-С. 20-25.
50. Харман Г. Современный факторный анализ / Г.Харман М. : Статистика, 1972. — 521 с.
51. Хутиев A.B. Особенности тотального эндопротезирования тазо- ^ бедренного сустава при диспластическом коксартрозе //Дис. канд. мед. наук.-С. Петербург, 2000.
52. Шапиро К.И. Частота поражений крупных суставов у взрослых / К.И. Шапиро // Диагностика и лечение повреждений крупных суставов. — СПб., 1991.-С.З-5.
53. Шаповалов В.М. Распределение нагрузок в тазобедренном суставе при дисплазии вертлужной впадины и остеонекрозе головки бедренной кости / В.М. Шаповалов и др. // Травматология и ортопедия России. 1998. — № 3. — С. 22-26.
54. Шевцов В.И. Систематизация осложнений первичного эндопротезирования тазобедренного сустава / В.И. Шевцов, Е.А. Волокитина // Эндопротезирование в России. Казань : СПб., 2005. — Вып. 1. — С. 295-298.
55. Adler Е. Stability of press-fit acetabular cups / E.Adler, S. A. Stuchin, F. J. Kummer // J. Arthroplasty. 1992. — Vol. 7. — P. 295-301.
56. Amstutz H.C. Dysplasia and congenital dislocation of the hip / H.C. Amstutz // Hip Arthroplasty. -N.Y., 1991. P. 723-744.
57. Anderson M.J. Total hip arthroplasty with insertion of the acetabular component without cement in hips with total congenital dislocation or marked congenital dysplasia / M.J. Anderson, W.H. Harris // J. Bone Joint Surg. 1999. -Vol. 81-A.-P. 347-354.
58. Andersson G.B.J. Loosening of the cemented acetabular cup in total hip replacement /G. B.J. Andersson, M. Freeman, S. Swanson //J. Bone Joint Surg. -1972.-Vol. 54-B.-P. 590-599.
59. Andrew T.A. Long-term review of Ring total hip arthroplasty / T.A. Andrew, D. Berridge, A. Thomas, R.N.F. Duke // Clin Orthop. 1985. -N 201. -P. 111-222.
60. Anwar M.M. Total hip arthroplasty in the neglected congenital dislocation of the hip. A five to 14-year follow-up study / M.M. Anwar et al. // Clin. Orthop.-1993.-N295.-P. 127-134.
61. Azuma H. Treatment of high position of the femoral head following congenital hip dislocation or subluxation in adult / H.Azuma, H. Taneda, Igarashi // J. Hip Joint. 1994. — Vol. 20. — P. 81-85.
62. Barrack R. Uncemented total hip arthroplasty with superior acetabular deficiency. Femoral head autograft technique and early clinical results / R. Barrack, C. Newland // J. Arthroplasty. 1990. — Vol 5. — P. 159-167.
64. Berry D.J. Revision arthroplasty using an anti-protrusio cage for massive acetabular bone deficiency / D.J. Berry, M.E. Müller //J. Bone Joint Surg. — 1992.-Vol. 74-B.-P. 711-715.
65. Bobak P. Chamley low-friction arthroplasty with an autograft of the femoral head for developmental dysplasia of the hip the 10- to 15-year results / P. Bobak et al. // J. Bone Joint Surg. 2000. — Vol. 82-B. — P. 508-513.
66. Bobyn J. Characteristics of bone ingrowth and interface mechanics of a new porous tantalum biomaterial / J. Bobyn et al. // J. Bone Joint Surg. 1999. -Vol. 81-B.-P. 907-914.
67. Boos N. Total hip arthroplasty after previous proximal femoral osteotomy / N. Boos, R.Krushell, R. Ganz, M. Müller// J. Bone Joint Surg. 1997. -Vol. 79-B-P. 247-253.
68. Borja F.J. Bone allografts in the salvage of difficult hip arthroplasties / F.J. Borja, W. Mnaymneh // Clin Orthop. 1985. — N 197. — P. 125-131.
69. Brooker A.F. Ectopic ossification following total hip replacement: incidence and method of classification / A.F. Brooker, J.W. Bowerman, R.A. Robinson, L.H. Riley//J. Bone Joint Surg. 1973.-Vol. 55-A. — P. 1629-1632.
70. Bryant M.J. Survivorship analysis of the Ring hip arthroplasty / M.J. Bryant, R.A.B. Mollan, J.R. Nixon // J. Arthroplasty. 1991. — Vol. 6. — P. 5-10.
71. Cameron H.U. Acetabular loosening in total hip replacement in hip dysplasia / H.U. Cameron//Acta Orthop Belgica. 1980.-Vol. 46.-P.14-17.
72. Cameron H.U. Influence of the Crowe rating on the outcome of total hip arthroplasty in congenital hip dysplasia / H.U. Cameron, D.J. Botsford, Y.S. Park//J. Arthroplasty. 1996.-Vol. 11. — P.582-587.
73. Cameron H.U. Nerve injury in the prosthetic management of the dys-plastic hip / H.U. Cameron, M. E. Solomon // J. Orthopedics. 1998. — Vol. 21. -P. 980-981.
74. Chandler H.P. Total hip replacement in patients younger than 30 years old: a five-year follow-up study / H.P. Chandler, F.T. Resnick, R.L. Wixson, J.C. McCarthy // J. Bone Joint Surg. 1981. — Vol. 63-A. — P. 1426-1434.
75. Charnley J. Low-friction arthroplasty in congenital subluxation of the hip / J. Charnley, J.A. Feagin // Clin Orthop. 1973. — N 91. — P. 98-113.
76. Charnley J. The nine and ten year results of the low—friction arthroplasty of the hip / J.Charnley, Z.Cupic // Clin. Orthop. 1973. — N 95. — P. 9-25.
77. Chiari K. Medial displacement osteotomy of the pelvis / K. Chiari // Clin. Orthop. 1974. -N 98. — P. 55-71.
78. Chougle A. Long-term survival of the acetabular component after total hip arthroplasty with cement in patients with developmental dysplasia of the hip / A. Chougle, M.V. Hemmady, J.P. Hodgkinson // J. Bone Joint Surg. 2006. — Vol. 88-A.-P. 71-79.
79. Collis D.K. Cemented total hip replacement in patients who are less than fifty years old / D.K. Collis // J. Bone Joint Surg. 1984. — Vol. 66-A. — P. 353-359.
80. Conn R.A. Management of acetabular deficiency: long-term results of bone grafting the acetabulum in total hip arthroplasty / R.A. Conn, L.F.A. Peterson, R.N. Stauffer // Orthop Trans. 1985. — Vol. 9. — P. 451-452.
81. Crowe J.F. Total hip replacement in congenital dislocation and dysplasia of the hip / J.F. Crowe, V.J. Mani, C.S. Ranawat // J Bone Joint Surg. -1979. -Vol. 61-A.-P. 15-23.
82. D1 Antonio J.A. Classification and management of acetabular abnormalities in total hip arthroplasty / J.A D’Antonio et al. // Clin Orthop. 1989. — N 243.-P. 126-137.
83. De Boer D.K. Reconstruction of the deficient acetabulum with an oblong prosthesis: three- to seven-year results / D.K. De Boer, M.J.Christie // J. Arthroplasty. 1998. — Vol. 13. — P. 674-680.
85. Dearborn J. Acetabular revision after failed total hip arthroplasty in patients with congenital hip dislocation and dysplasia. Results after a mean of 8.6 years / J. Dearborn, W. Harris // J. Bone Joint Surg. 2000. — Vol. 82-A. — P. 1146-1153.
86. Dearborn J.T. High placement of an acetabular component inserted without cement in a revision total hip arthroplasty. Results after a mean of tenyears / J. Dearborn, W. Hams// J. Bone Joint Surg. 1999 — Vol. 81-A. — P. 486480.
87. De Lee J.G. Radiological demarcation of cemented sockets in total hip replacement / J.G. DeLee, J. Chamley // Clin. Orthop. 1976. -N 121. — P. 20-32.
88. Delp S.L. Effects of hip center location on the moment-generating capacity of the muscles / S. Delp, W. Maloney // J. Biomech. 1993. — Vol. 26. — P. 485-499.
89. Delp S.L. How superior placement of the joint center in hip arthroplasty affects the abductor muscles / S. Delp, R. Wixson, A. Komattu, J. Kocmond // Clin. Orthop. 1996. — N 328. — P. 137-146.
90. Dennis D.A. Use of the Charnley mini—offset bore acetabular component in severe acetabular dysplasia: a preliminary report / D.A.Dennis, D.K. Halley //Clin. Orthop. 1996.-N211.-P. 140-147.
91. Dezateux C. Developmental dysplasia of the hip / C. Dezateux, K. Rosendahl // Lancet. 2007. — Vol. 369. — P. 1541-1552.
92. Doehring T. Effect of superior and superolateral relocations of the hip center on hip joint forces. An experimental and analytical analysis. / T. Doehring et al. // J. Arthroplasty. 1996. — Vol. 11. — P. 693-703.
94. Dorr L.D. Failure mechanisms of anatomic porous replacement. I. Ce-mentless total hip replacement / L.D. Dorr etal. // Clin. Orthop. 1997. — N 334. — P.157—167.
95. Dorr L.D. Fixation of the acetabular component: the case for cement-less bone ingrowth modular sockets / L.D. Dorr // J. Arthroplasty. 1996. — Vol. 11.-P.-5.
96. Dunn H.K. Total hip reconstruction in chronically dislocated hips / H.K. Dunn, W.E. Hess // J. Bone Joint Surg. 1976. — Vol. 58-A. — P. 838-845.
97. Eftekhar N.S. Congenital dysplasia and dislocation (Edited by N.S. Ef-tekhar) In Total Hip Arthroplasty. St. Louis: C.V. Vosby. — 1993. — P. 927.
98. Engh C.A. Porous-coated total hip replacement / C.A. Engh et al. // Clin. Orthop. 1994. — N 298. — P. 89-96.
99. Eppright R.H. Dual osteotomy of the acetabulum in the treatment of dysplasia of the hip / R.N. Eppright // J. Bone Joint Surg. 1975. — Vol. 57-A. — P. 1172- 1175/
100. Eskelinen A. Cementless total hip arthroplasty in patients with high congenital hip dislocation / A. Eskelinen et al. // J. Bone Joint Surg. 2006. -Vol. 88-A.-P. 80-91.
101. Faciszewski T. Pemberton osteotomy for residual acetabular dysplasia in children who have congenital dislocation of the hip / T. Faciszewski, G.N. Kiefer, S.S. Coleman // J. Bone Joint Surg. 1993. — Vol. 75-A. — P. 643-649.
102. Fox G.M. Hip replacement with a threaded acetabular cup: a follow-up study / G.M. Fox, A.A. McBeath, J.P. Heiner // J. Bone Joint Surg. 1994. — Vol. 76-A.-P. 195-201.
103. Fredin H. Total hip arthroplasty in high congenital dislocation. 21 hips with a minimum five—year follow-up / H. Fredin, L. Sanzen, B. Sigurdsson, L. Unander-Scharin // J. Bone Joint Surg. 1991. — Vol. 73-B. — P. 430-433.
104. Friedman R.J. Current concepts in orthopaedic biomaterials and implant fixation / R. Friedman et al. // J. Bone Joint Surg. 1993. — Vol. 75-A. — P. 1086-1109.
105. Ganz R. A new periacetabular osteotomy for the treatment of hip dysplasias. Technique and preliminary results / R. Ganz, K. Klaue, T.S.Vinh, J.W. Mast // Clin. Orthop. 1988. — N 232. — P. 26-36.
106. Garcia-Cimbrelo E. Low-friction arthroplasty in severe acetabular dysplasia / E. Garcia-Cimbrelo, L. Munuera // J. Arthroplasty. 1993 — Vol. 8. -P. 459-469.
108. Gill T. Total hip arthroplasty with use of an acetabular reinforcement ring in patients who have congenital dysplasia of the hip. Results at five to fifteen years. / T. Gill, J. Sledge, M. Müller // J. Bone Joint Surg. 1998. — Vol. 80-A. -P. 969-979.
109. Gill T.J. Acetabular reconstruction in developmental dysplasia of the hip: results of the acetabular reinforcement ring with hook / T.J. Gill, K. Siebenrock, R. Oberholzer, R. Ganz // J. Arthroplasty. 1999. — Vol. 14. — P. 131-137.
110. Gruen T. Radiographic evaluation of a non-modular acetabular cup a 2 to 5 year multi-center study / T.Gruen et al. // Presented as a poster exhibit at the Annual Meeting of the American Academy of Orthopaedic Surgeons. — San Francisco, 2004.
111. Gruen T.A. Modes of failures of cemented stem-type femoral components: a radiographic analysis of loosening / T.A. Gruen, G.M. McNeice, H.C. Amstutz // Clin. Orthop. 1979. -N 141. — P. 17-27.
112. Haddad F.S. Primary total hip replacement of the dysplastic hip / F.S. Haddad, B.A. Masi, D.S. Garbuz, C.P. Duncan // J. Bone Joint Surg. 1999. -Vol. 81-A.-P. 1462-1482.
113. Hardinge K. The direct lateral approach to the hip / K. Hardinge // J. Bone Joint Surg. 1982. — Vol. 64-B. — P. 7-9.
114. Harley J.M. Hip replacement for adults with unreduced congenital dislocation. A new surgical technique / J.M. Harley, J.A. Wilkinson // J. Bone Joint Surg. 1987. — Vol. 69-B. -P.752-755.
115. Harris W. H. Total hip replacement and femoral-head bone grafting for severe acetabular deficiency in adults / W.H. Harris, O. Crothers, I. Oh // J. Bone Joint Surg. Sept. 1977. — Vol. 59-A. — P. 752-759.
116. Harris W.H. Characteristics of the articular cartilage formed after intertrochanteric osteotomy: a case report / W.H. Harris, W.F. Enneking // J. Bone Joint Surg. 1995. — Vol. 77-A. — P. 602-607.
117. Harris W.H. Etiology of osteoarthritis of the hip / W.H. Harris // Clin. Orthop. 1986. -N 213. — P. 20-33.
118. Harris W.H. Traumatic arthritis of the hip after dislocation and acetabular fractures: treatment by mold arthroplasty: an end result study using a new method of result evaluation / W.H. Harris // J. Bone Joint Surg. 1969. — Vol. 51-A. -P. 737-755.
119. Hartofilakidis G. Low friction arthroplasty for old untreated congenital dislocation of the hip / G. Hartofilakidis, K. Stamos, T.T. Ioannidis // J. Bone and Joint Surg. 1988. — Vol. 70-B (2). — P. 182-186.
120. Hartofilakidis G. Total hip arthroplasty for congenital hip disease / G. Hartofilakidis, T. Karachalios // J. Bone Joint Surg. 2004. — Vol. 86-A. — P. 242250.
121. Hartofilakidis G. Treatment of high dislocation of the hip in adults with total hip arthroplasty. Operative technique and long-term clinical results / G. Hartofilakidis, IC. Stamos, T. Karachalios // J. Bone Joint Surg. 1998. — Vol. 80-A. -P.511-517.
122. Hartwig C.H. Femoral head bone grafting for reconstruction of the acetabular wall in dysplastic hip replacement / C.H. Hartwig, B. Beele, W. Kusswetter // Arch. Orthop. Trauma Surg. 1995. — Vol. 114. — P. 269-273.
123. Hendrich C. Cementless acetabular reconstruction and structural bone-grafting in dysplastic hips / C. Hendrich et al. // J. Bone Joint Surg. — 2007. — Vol. 89-A.-P. 54-67.
124. Hersche O. Indications for intertrochanteric osteotomy after peri-acetabular osteotomy for adult hip dysplasia / O. Hersche, M. Casillas, R. Ganz // Clin. Orthop. 1998. -N 347. — P. 19-26.
125. Hess W.E. Total hip arthroplasty in chronically dislocated hips. Follow-up study on the protrusio socket technique / W.E. Hess, J.S. Umber // J. Bone Joint Surg. 1978. — Vol. 60-A. — P. 948-954.
126. Holtgrewe J.L. Primary and revision total hip replacement without cement and with associated femoral osteotomy / J.L. Holtgrewe, D.S. Hungerford // J. Bone Joint Surg. Dec. 1989. — Vol. 71-A. — P. 1487-1489.
127. Huo M.H. Custom-designed femoral prostheses in total hip arthroplasty done with cement for severe dysplasia of the hip / M.H. Huo et al. // J. Bone Joint Surg. 1993.-Vol. 75-A. — P.1497-1504.
128. Inao S. Total hip replacement using femoral neck bone to graft the dys-plastic acetabulum: follow-up study of 18 patients with old congenital dislocation of the hip / S. Inao, E. Gotoh, M. Ando // J. Bone Joint Surg. 1994. — Vol. 76-B. — P.735—739.
129. Inao. S. Cemented total hip artroplasty with autogenonous acetalar bone grating for hips with developmental dysplasia in adults. The results at a minimum of ten years / S. Inao, T. Matsuno // J. Bone Joint Surg. 2000. — Vol. 82-B. — P. 375-379.
130. Jasty M. Salvage total hip reconstruction in patients with major acetabular bone deficiency using structural femoral head allografts / M. Jasty, W.H. Harris // J. Bone Joint Surg. 1990. — Vol. 82-B. — P. 63-67.
131. Jasty M. Total hip replacement for developmental dysplasia of the hip / M. Jasty, M.J. Anderson, W.H. Harris // Clin. Orthop. 1995. — N 311. — P. 40-45.
132. Jasty M.J. Localized osteolysis in stable non-septic total hip replacement/M J. Jasty et al. //J. Bone Joint Surg. 1986. — Vol. 68-A.-P. 912-919.
133. Jensen J.S. Arthroplasty for congenital hip dislocation. Techniques for acetabular reconstruction / J.S.Jensen, J.B.Retpen, C.C.Arnoldi // Acta Orthop. Scand. 1989. — Vol. 60. — P. 86-92.
134. Johanson N. Nerve injury in total hip arthroplasty / N. A. Johanson, P. M. Pellicci // Clin. Orthop. 1983. -N 179. — P.214-222.
135. Johnston R.C. Clinical and radiographic evaluation of total hip replacement: a standard system of terminology for reporting results / R.C. Johnston, R.H. Fitzgerald, W.H. Harris // J. Bone Joint Surg. 1990. — Vol. 72-A. — P.161-168.
136. Johnston R.C. Reconstruction of the hip: a mathematical approach to determine optimum geometric relationships / R.C. Johnston, R.A. Brand, R.C. Crowninshield, R.C. Johnston / J. Bone Joint Surg. 1979. — Vol. 61-A. — P. 639652.
138. Kelley S.S. High hip center in revision arthroplasty / S.S.Kelley // J. Arthroplasty. 1994. — Vol. 9. — P.503-510.
139. Kerboul M Total hip replacement for congenital dislocation of the hip / M.Kerboul et al. // Total Hip Replacement. N.Y., 1987. — P. 51-66.
140. Kienapfel H. Three— to five-year results with the cementless HarrisGalante acetabular component used in hybrid total hip arthroplasty / H. Kienapfel, W. Pitzer, P. Griss // Arch. Orthop. Trauma Surg. 1992. — Vol. 111. — P. 142147.
141. Klapach A.S. Total hip arthroplasty with cement and without acetabular bone graft for severe hip dysplasia / A. Klapach et al. // J. Bone Joint Surg. — 2005. Vol. 87-A. — P. 280-285.
142. Kobayashi S. Radiology of low-friction arthroplasty of the hip: a comparison of socket fixation techniques / S.Kobayashi, K.Terayama // J. Bone Joint Surg. 1990. — Vol. 72-B. — P. 439^143.
143. Kobayashi S. Risk factors affecting radiological failure of the socket in primary Charnley low friction arthroplasty: a 10- to 20-year follow-up study / S. Kobayashi, N.S. Eftekhar, K. Terayama, R. Iorio // Clin. Orthop. 1994. — N 306. -P. 84-96.
144. Kobayashi S. Total hip arthroplasty with bulk femoral head autograft for acetabular reconstruction in developmental dysplasia of the hip / S. Kobayashi et al. // J. Bone Joint Surg. 2003. — Vol. 85-A. — P. 615-621.
145. Kurtz S. Prevalence of primary and revision total hip and knee arthroplasty in the from 1990 through 2002 / S. Kurtz et al. // J. Bone Joint Surg. -2005.-Vol. 87-A.-P. 1487-1497.
146. Kwong L.M. High failure rate of bulk femoral head allografts in total hip acetabular reconstructions at 10 years / L.M. Kwong, M. Jasty, W.H. Harris // J. Arthroplasty. 1993. — Vol. 8. — P. 341-346.
147. Lai KA Cementless total hip arthroplasty and limb-length equalization in patients with unilateral Crowe type-IV hip dislocation/ Lai KA, W.J. Shen / J. Bone Joint Surg Am. 2005. — Vol.87-A. — P.339^15.
148. Latimer H.A. Porous-coated acetabular components with screw fixation: five to ten-year results / H.A. Latimer, P.F. Lachiewicz // J. Bone Joint Surg. 1996.- Vol. 78-A. — P. 975-981.
149. Lee B.P. Bone-graft augmentation for acetabular deficiencies in total hip arthroplasty. Results of long-term follow-up evaluation / B.P. Lee, M.E.Cabanela, S.L.Wallrichs, D.M. Ilstrup // J. Arthroplasty. 1997. — Vol. 12. -P. 503-510.
150. Lennox D.W. A histological comparison of aseptic loosening of cemented, press—fit and biologic ingrowth prostheses / D.W. Lennox, B.H. Schofield, D.F. McDonald, L.H. Riley // Clin. Orthop. 1987. — N 225. — P. 171-191.
151. Lewallen D.G. Neurovascular injury associated with hip arthroplasty / D.G. Lewallen // J. Bone Joint Surg. Dec. 1997. — Vol. 79-A. — P. 1870-1880.
152. Linde F. Charnley arthroplasty in osteoarthritis secondary to congenital dislocation or subluxation of the hip / F. Linde, J. Jensen, S. Pilgaard // Clin. Orthop. 1988. — N 227. — P. 164-171.
153. Loty B. Infection in massive bone allografts sterilised by radiation / B. Loty, B. Tomeno, J. Evrard, M. Postel // J. Int Orthop. 1994. — Vol. 18. — P. 164171.
154. MacKenzie J.R. Total hip replacement for coxarthrosis secondary to congenital displasia and dislocation of the hip / J.R. MacKenzie, S.S. Kelley, R.C. Johnston // J. Bone Joint Surg. 1996. — Vol. 78-A. — P. 55-61.
155. Maloney W.J. Bone lysis in well-fixed cemented femoral components / W.J. Maloney, M. Jasty, A. Rosenberg, W.H. Harris // J. Bone Joint Surg. 1990. — Vol. 72-B. — P. 966-970.
156. Marston A. Compared with Charnley total hip replacement: a prospective study of 413 arthroplasties / R.A. Marston, A.G. Cobb, G. Gentley // J. Bone Joint Surg. 1996.-Vol. 78-B. — P. 178-184.
158. McElfresh E.C. Femoral and pelvic fractures after total hip arthroplasty / E.C. McElfresh, M.B. Coventry // J. Bone Joint Surg. 1974. — Vol. 56-A. — P. 483-492.
159. McQueary F.G. Coxarthrosis after congenital dysplasia. Treatment by total hip arthroplasty without acetabular bone-grafting / F.G. McQueary, R.C. Johnston // J. Bone Joint Surg. 1988. — Vol. 70-B. — P. 1140-1144.
160. Mendes D.G. Classification of adult congenital hip dysplasia for total hip arthroplasty / D.G. Mendes, M. Said, K. Asian // J. Orthopedics. 1996. — Vol. 19.-P. 881-887.
161. Morsi E. Total hip replacement in dysplastic hips using femoral head shelf autografts / E.Morsi et al. // Clin. Orthop. 1996. — N 324. — P. 164-168.
162. Müller M. E. Acetabular revision. In: The Hip: proceedings of the ninth open scientific meetng of the Hip Sosiety St. Louis: C.V. Mosby. — 1981. — P. 46-56.
163. Miiller M.E. Total hip prostheses / M.E.Miiller // Clin. Orthop. 1970. -N72.-P. 46-68.
164. Mulroy R.D.Jr. Failure of acetabular autogenous grafts in total hip arthroplasty. Increasing incidence: a follow-up note / R.D. Mulroy Jr., W.H. Harris // J. Bone Joint Surg. 1990. — Vol. 12-A. — P. 1536-1540.
165. Nercessian O.A. Peripheral neuropathies following total hip arthroplasty / O.A. Nercessian, W. Macaulay // J. Arthroplasty. 1994. — Vol. 9. — P. 645-651.
166. Numair J. Total hip arthroplasty for congenital dysplasia or dislocation of the hip: survivorship analysis and long-term results / J. Numair et al. // J. Bone Joint Surg. 1997.-Vol. 79-A.-P. 1352-1360.
167. Okamoto T. Primary Charnley total hip arthroplasty for congenital dysplasia. Effect of improved techniques of cementing / T. Okamoto, S. Inao, E. Go-toh // J. Bone Joint Surg. 1997. — Vol. 79-B. — P. 83-86.
168. Paavilainen T. Cementless total hip arthroplasty for congenitally dislocated or dysplastic hips. Technique for replacement with a straight femoral component / T. Paavilainen, V. Hoiklca, P. Paavolainen // Clin. Orthop. — 1993. — N 297.-P. 71-81.
169. Paavilainen T. Cementless total replacement for severely dysplastic or dislocated hips / T. Paavilainen, V. Hoiklca, K.A. Solonen // J. Bone Joint Surg. — 1990.-Vol. 72-B.-P. 205-211.
170. Paavilainen T. Total hip replacement for developmental dysplasia of the hip / T. Paavilainen // Acta Orthop. Scandi. 1997. — Vol. 68. — P. 77-84.
171. Perka C. Developmental hip dysplasia treated with total hip arthroplasty with a straight stem and a threaded cup / C. Perka, U. Fischer, W. Taylor, G. Mat-ziolis // J. Bone Joint Surg. 2004. — Vol. 86-A. — P. 312-314.
172. Peterson C.A. Periprosthetic fracture of the acetabulum after total hip arthroplasty / C.A. Peterson, D.G. Lewallen // J. Bone Joint Surg. 1996. — Vol. 78-A.-P. 1206-1213.
173. Ranawat C.S. Total hip arthroplasty in protrusio acetabuli of rheumatoid arthritis / C. Ranawat, L. Dorr, A. Inglis // J. Bone Joint Surg. 1980. — Vol. 62-A.-P. 1059-1065.
174. Rosson J. The use of reinforcement rings to reconstruct deficient aceta-bula / J. Rosson, J. Schatzker // J. Bone Joint Surg. 1992. — Vol. 74-B. — P. 716720.
175. Rozkydal Z. Total hip replacement with the CLS expansion shell and a structural femoral head autograft for patients with congenital hip disease / Z. Rozkydal, P. Janicek, Z. Smid // J. Bone Joint Surg. 2005. — Vol. 87-A. — P. 801807.
176. Russotti G.M. Proximal placement of the acetabular component in total hip arthroplasty. A long-term follow-up study / G.M. Russotti, W.H. Harris // J. Bone Joint Surg. 1991.-Vol. 73-A.-P. 587-592.
177. Schmalzried T. Nerve palsy associated with total hip replacement. Risk factors and prognosis / T. Schmalzried, H.C. Amstutz, F.J. Dorey // J. Bone Joint Surg. 1991. — Vol.73-A. — P. 1074-1080.
178. Schüller H.M. Total hip reconstruction in acetabular dysplasia: a finite element study / H.M. Schüller, M. Dalstra, R. Huiskes, R. Marti // J. Bone Joint Surg. 1993.-Vol. 75-B.-P. 468-474.
179. Schutzer S.F. High placement of porous-coated acetabular components in complex total hip arthroplasty / S.F. Schutzer, W.H. Harris // J. Arthroplasty. -1994.-Vol. 9.-P. 359-367.
180. Shinar A.A. Bulk structural autogenous grafts and allografts for reconstruction of the acetabulum in total hip arthroplasty. Sixteen-year-average follow-up /A.A. Shinar, W.H. Harris // J. Bone Joint Surg. 1997. — Vol 79-A. — P. 159168.
181. Shinar A.A. Cemented total hip arthroplasty following previous femoral osteotomy: an average 16-year follow-up study/A.A. Shinar, W.H. Harris // J. Arthroplasty. 1998. — Vol. 13. — P. 243-254.
182. Silber D.A. Cementless total hip arthroplasty with femoral head bone grafting for hip dysplasia / D.A. Silber, C.A. Engh // J. Arthroplasty. 1990. -Vol. 5. — P.231—240.
183. Simanlc H.G. Middle-term results of threaded acetabular cups. High failure rates five years after surgery / H.G. Simank, D.R. Brocai, D. Reiser// J. Bone Joint Surg. 1997. — Vol. 79-B. — P. 366-370.
184. Stans A.A. Results of total hip arthroplasty for Crowe type III developmental hip dysplasia / A.A. Stans, M.W .Pagnano, W.J. Shaughnessy, A.D. Hanssen//Clin Orthop. 1998.-N 348. — P. 149-157.
185. Stocks G.W. Acetabular cup migration: prediction of aseptic loosening / G.W. Stocks, M.A.R. Freeman, S.J.W. Evans // J. Bone Joint Surg. 1995. — Vol. 77-B.-P. 853-861.
186. Stringa G. Total hip replacement with bone grafting using the removed femoral head in severe acetabular dysplasia / G. Stringa, R.P. Pitto, G.V. Di Muria, M. Marcucci // J. Internat. Orthop. 1995. — Vol. 19. — P. 72-76.
187. Sugano N. The morphology of the femur in developmental dysplasia of the hip / N. Sugano et al. // J. Bone Joint Surg. 1998. — Vol. 80-B. — P. 711719.
188. Sychterz C.J. Wear of polyethylene cups in total hip arthroplasty: a study of specimens retrieved postmortem / C.J. Sychterz, K.H. Moon, Y. Hashimoto // J. Bone Joint Surg. 1996. — Vol. 78-A. — P. 1193-1200.
189. Tomkins G.S. Primary total hip arthroplasty with a porous-coated acetabular component: seven-to-ten year results / G.S. Tomkins et al. //’J. Bone Joint Surg. 1997.-Vol. 79-A.-P. 169-176.
190. Torisu T. Bipolar hip arthroplasty without acetabular bone grafting for dysplastic osteoarthritis. Results after 6-9 years / T. Torisu, H. Izumi, Y. Fujikawa, J. Masumi // J. Arthroplasty. 1995. — Vol. 10. — P. 15-27.
191. Tronzo R.G. Anatomic restoration of congenital hip dysplasia in adulthood by total hip displacement / R.G. Tronzo, E.M. Okin // Clin. Orthop. 1975. -N 106.-P. 94-98.
192. Wasielewslci R.C. Acetabular anatomy and the transacetabular fixation of screws in total hip arthroplasty / R.C. Wasielewslci, L.A.Cooperstein, M.P. Kruger, H.E. Rubash // J. Bone Joint Surg. 1990. — Vol. 72-A. — P. 501-508.
193. Wedge J.H. Osteotomy of the pelvis for the management of hip disease in young adults / J.H. Wedge // Canadian J. Surg. 1995. — Vol. 38, Supplement 1. — P. S25-S32.
194. Williams W.W. Results of cemented total hip replacement in juvenile chronic arthritis. A radiological review / W.W. Williams, C.J. McCullough // J. Bone Joint Surg. 1993. — Vol.75-B. — P. 872-874.
195. Wolfgang G.L. Femoral head autografting with total hip arthroplasty for lateral acetabular dysplasia. A 12—year experience / G.L.Wolfgang // Clin. Orthop. 1990.-N 255. — P. 173-185.
196. Woolson S.T. Wear of the polyethylene of Harris-Galante acetabular components inserted without cement / S.T. Woolson, M.G. Murphy // J. Bone Joint Surg. 1995.-Vol. 77-A.-P. 1311-1314.
197. Wroblewski B.M. Charnley low—friction arthroplasty: 19- to 25-year results / B.M. Wroblewski, G.W. Taylor, P. Siney // J. Orthopedics. 1992. — Vol. 15.-P.421-424.
198. Wroblewski B.M. Charnley low—frictional torque arthroplasty of the hip: 20-30 year results / B.M. Wroblewski, P.A. Fleming, P.D. Siney // J. Bone Joint Surg 1999. — Vol.81-B.-P. 427-430.
199. Xenakis T.A. Neglected congenital dislocation of the hip. Role of computed tomography and computer-aided design for total hip arthroplasty / T.A. Xenakis et al. // J. Arthroplasty. 1996. — Vol. 11. — P. 893-898.
200. Xenakis T.A. Bone grafting in total hip arthroplasty for insufficient acetabulum / T. Xenakis et al. // Acta Orthop Scand. 1997. — Supplementum 275.-P. 33-37.
201. Yasgur D.J. Subtrochanteric femoral shortening osteotomy in total hip arthroplasty for high-riding developmental dislocation of the hip / D.J. Yasgur, S.A. Stuchin, E.M. Adler, P.E. DiCesare // J. Arthroplasty. 1997. — Vol. 12. — P. 880-888.
202. Yoder S.A. Total hip acetabular component position affects component loosening rates / S.A. Yoder, R.A. Brand, D.R. Pedersen, T.W. O’Gorman // Clin. Orthop. 1988. — Vol. 228. — P. 79-87.
203. Young S.K. Factors related to failure of structural bone grafts in acetabular reconstruction of total hip arthroplasty / S.K. Young et al. // J. Arthroplasty. 1991. — Vol. 6, Supplementum. — P. S73-S82.
204. Zicat B. Patterns of osteolysis around total hip component inserted with and without cement / B. Zicat, C.A. Engh, E .Gokcen // J. Bone Joint Surg. — 1995. Vol. 77-A. — P. 432-439.
205. Zlatiac M. Reconstruction of the hypoplastic acetabulum in cementless arthroplasty of the hip / M. Zlatiac, B. Radojeviac, C. Lazoviac // J. Int. Orthop. — 1990.-Vol. 14.-P. 371-375.190
| Видео (кликните для воспроизведения). |
Источники:
- Оганесян, О. Восстановление формы и функции голеностопного сустава / О. Оганесян, С. Иванников, А. Коршунов. — М. : Бином. Лаборатория знаний, Медицина, 2011. — 120 c.
Приветствую Вас на нашем ресурсе. Я Артем Постников. Я уже более 10 лет работаю травматологом. В настоящее время являюсь профессионалом в своей области, хочу подсказать всем посетителям сайта как решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны для того чтобы донести как можно доступнее всю нужную информацию. Однако чтобы применить все, описанное на сайте всегда необходима обязательная консультация у специалистов.