Голеностопный сустав является опорной точкой скелета нижней конечности человека. Именно на это сочленение падает вес тела при ходьбе, беге, занятиях спортом. В отличие от коленного сустава, стопа выдерживает нагрузки не движением, а весом, что сказывается на особенностях её анатомии. Строение голеностопа и других отделов стопы играет важную клиническую роль.
Анатомия стопы
Прежде чем говорить о строении различных отделов стопы, следует упомянуть, что в этом отделе ноги органично взаимодействуют кости, связочные структуры и мышечные элементы.
В свою очередь, костный скелет стопы разделен на предплюсну, плюсну и фаланги пальцев. Кости предплюсны сочленяются с элементами голени в голеностопном суставе.
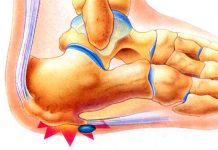
Голеностопный сустав
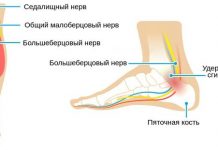
Одной из самых крупных костей предплюсны является таранная кость. На верхней поверхности имеется выступ, называемый блоком. Этот элемент с каждой стороны соединяется с малоберцовой и большеберцовой костями.
В боковых отделах сочленения имеются костные выросты – лодыжки. Внутренняя является отделом большеберцовой кости, а наружная – малоберцовой. Каждая суставная поверхность костей выстлана гиалиновым хрящом, который выполняет питательную и амортизирующую функции. Сочленение является:
- По строению – сложным (участвуют более двух костей).
- По форме – блоковидным.
- По объему движения – двуосным.
Связки
Удержание костных структур между собой, защита, ограничение движений в суставе возможны благодаря наличию связок голеностопного сустава. Описание этих структур стоит начать с того, что они делятся в анатомии на 3 группы. К первой категории относятся волокна, соединяющие кости голени человека между собой:
- Межкостная связка – нижний отдел мембраны, натянутой по всей длине голени между её костями.
- Задняя нижняя связка – элемент, препятствующий внутреннему повороту костей голени.
- Передняя нижняя малоберцовая связка. Волокна этой структуры направляются от большеберцовой кости к наружной лодыжке и позволяют удерживать стопу от наружного поворота.
- Поперечная связка – небольшой волокнистый элемент, обеспечивающий фиксацию стопы от поворота внутрь.
Кроме перечисленных функций волокон, они обеспечивают надежное прикрепление хрупкой малоберцовой кости к мощной большеберцовой. Второй группой связок являются наружные боковые волокна:
- Передняя таранно-малоберцовая
- Задняя таранно-малоберцовая.
- Пяточно-малоберцовая.
Эти связки начинаются на наружной лодыжке малоберцовой кости и расходятся в разные стороны по направлению к элементам предплюсны, поэтому они объединяются термином «дельтовидная связка». Функция этих структур заключается в укреплении наружного края этой области.
Наконец, третьей группой волокон являются внутренние боковые связки:
- Большеберцово-ладьевидная.
- Большеберцово-пяточная.
- Передняя большеберцово-таранная.
- Задняя большеберцово-таранная.
Аналогично анатомии предыдущей категории волокон, эти связки начинаются на внутренней лодыжке и удерживают от смещения кости предплюсны.
Мышцы
Движения в сочленении, дополнительная фиксация элементов достигаются посредством мышечных элементов, окружающих голеностоп. Каждая мышца имеет определенную точку крепления на стопе и собственное назначение, однако объединить структуры в группы можно по преобладающей функции.
К мышцам, участвующим в сгибании, относятся задняя большеберцовая, подошвенная, трехглавая, длинные сгибатели большого пальца и других пальцев стопы. За разгибание отвечают передняя большеберцовая, длинный разгибатель большого пальца, длинный разгибатель других пальцев.
Третьей группой мышц являются пронаторы – эти волокна вращают голеностоп внутрь к средней линии. Ими являются короткая и длинная малоберцовые мышцы. Их антагонисты (супинаторы): длинный разгибатель большого пальца, передняя малоберцовая мышца.
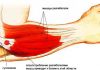
Ахиллово сухожилие
Голеностопный сустав в заднем отделе укрепляется самым крупным в организме человека ахилловым сухожилием. Образование формируется при слиянии икроножной и камбаловидной мышц в нижнем отделе голени.
Натянутое между мышечными брюшками и пяточным бугром мощное сухожилие играет важнейшую роль при движениях.
Важным клиническим моментом является возможность разрывов и растяжений этой структуры. В этом случае врач травматолог должен проводить комплексное лечение для восстановления функции.
Кровоснабжение
Работа мышц, восстановление элементов после нагрузки и травмы, обмен веществ в суставе возможен благодаря особенной анатомии кровеносной сети, окружающей соединение. Устройство артерий голеностопа подобно схеме кровоснабжения коленного сочленения.
Передние и задние большеберцовые и малоберцовые артерии разветвляются в области наружной и внутренней лодыжек и охватывают сустав со всех сторон. Благодаря такому устройству артериальной сети возможно полноценное функционирование анатомической области.
Венозная кровь оттекает от этой области по внутренней и наружной сетям, которые формируют важные образования: подкожные и большеберцовые внутренние вены.
Другие суставы стопы
Голеностопный сустав объединяет кости стопы с голенью, но между собой небольшие фрагменты нижнего отдела конечности также соединены небольшими сочленениями:
- Пяточная и таранная кости человека участвуют в формировании подтаранного сустава. Вместе с таранно-пяточно-ладьевидным сочленением он объединяет кости предплюсны – заднего отдела стопы. Благодаря этим элементам объем вращения увеличивается до 50 градусов.
- Кости предплюсны соединяются со средней частью скелета стопы предплюсне-плюсневыми суставами. Эти элементы укреплены длинной подошвенной связкой – важнейшей волокнистой структурой, которая формирует продольный свод и препятствует развитию плоскостопия.
- Пять плюсневых косточек и основания базальных фаланг пальцев соединяются плюсне-фаланговыми суставами. А внутри каждого пальца имеется два межфаланговых сустава, объединяющих небольшие кости между собой. Каждый из них укреплен по бокам коллатеральными связками.
Эта непростая анатомия стопы человека позволяет ей сохранять баланс между подвижностью и функцией опоры, что очень важно для прямохождения человека.
Функции
Строение голеностопного сустава прежде всего направлено на достижение нужной для ходьбы подвижности. Благодаря слаженной работе мышц в суставе возможны движения в двух плоскостях. Во фронтальной оси голеностоп человека совершает сгибание и разгибание. В вертикальной плоскости возможно вращение: внутрь и в небольшом объеме наружу.
Кроме двигательной функции голеностопный сустав имеет опорное значение.
Кроме того, благодаря мягким тканям этой области осуществляется амортизация движений, сохраняющая костные структуры в целости.
Диагностика
В таком сложном элементе опорно-двигательного аппарата, как голеностоп могут происходить различные патологические процессы. Чтобы обнаружить дефект, визуализировать его, правильно поставить достоверный диагноз, существуют различные методы диагностики:
- Рентгенография. Самый экономичный и доступный способ исследования. В нескольких проекциях делаются снимки голеностопа, на которых можно обнаружить перелом, вывих, опухоль и другие процессы.
- УЗИ. На современном этапе диагностики используется редко, так как в отличие от коленного сустава, полость голеностопа небольшая. Однако метод хорош экономичностью, быстротой проведения, отсутствием вредного воздействия на ткани. Можно обнаружить скопление крови и отек в суставной сумке, инородные тела, визуализировать связки. Описание хода процедуры, увиденных результатов даёт врач функциональной диагностики.
- Компьютерная томография. КТ применяется для оценки состояния костной системы сустава. При переломах, новообразованиях, артрозе эта методика является наиболее ценной в диагностическом плане.
- Магнитно-резонансная томография. Как и при исследовании коленного сустава, эта процедура лучше любой другой укажет на состояние суставных хрящей, связок, ахиллова сухожилия. Методика дорогостоящая, но максимально информативная.
- Атроскопия. Малоинвазивная, низкотравматичная процедура, которая включает введение в капсулу камеры. Врач может своими глазами осмотреть внутреннюю поверхность сумки и определить очаг патологии.
Инструментальные методы дополняются результатами врачебного осмотра и лабораторных анализов, на основании совокупности данных специалист выносит диагноз.
Патология голеностопного сочленения
- Остеоартроз.
- Артрит.
- Травмы.
- Разрывы ахиллова сухожилия.
Как заподозрить заболевания? Что делать в первую очередь и какому специалисту нужно обращаться? Нужно разобраться в каждой из перечисленных болезней.
Деформирующий артроз
Голеностопный сустав часто подвергается развитию деформирующего артроза. При этой патологии из-за частого напряжения, травматизации, недостатка кальция возникает дистрофия костей и хрящевых структур. Со временем на костях начинают формироваться выросты – остеофиты, которые нарушают объем движений.
Патология проявляется болями механического характера. Это значит, что симптомы нарастают к вечеру, усиливаются после нагрузки и ослабевают в покое. Утренняя скованность кратковременная или отсутствует. Наблюдается постепенное снижение подвижности в голеностопном суставе.
С такими симптомами нужно обращаться к врачу терапевту. При необходимости, развитии осложнений врач назначит консультацию с другим специалистом.
Артрит
Воспаление сочленения может встречаться при попадании в полость инфекции или развитии ревматоидного артрита. Голеностопный сустав может воспаляться также вследствие отложения солей мочевой кислоты при подагре. Это бывает даже чаще, чем подагрическая атака коленного сустава.
Патология проявляет себя болями в суставе во второй половине ночи и утром. От движения боль ослабевает. Симптомы купируются приемом противовоспалительных средств (Ибупрофен, Найз, Диклофенак), а также после использования мазей и гелей на область голеностопа. Также можно заподозрить болезнь по одновременному поражению коленного сустава и сочленений кисти.
Заболеваниями занимаются врачи ревматологи, которые назначают базисные средства для устранения причины болезни. При каждом заболевании имеются свои препараты, которые призваны остановить прогрессирование воспаления.
Для устранения симптомов назначается терапия, сходная с лечением артроза. Она включает спектр физиометодик и медикаментозных средств.
Важно отличить от других причин инфекционный артрит. Обычно он проявляется яркой симптоматикой с интенсивными болями и отечным синдромом. В полости сочленения скапливается гной. Лечение проводится антибиотиками, необходим постельный режим, часто требуется госпитализация пациента.
Травмы
При прямой травматизации голеностопного сустава в спорте, при дорожно-транспортных происшествиях, на производстве могут повреждаться различные ткани сочленения. Повреждение вызывает перелом костей, разрыв связок, нарушение целостности сухожилий.
Общими симптомами будут: боль после получения травмы, отек, снижение подвижности, невозможность встать на поврежденную конечность.
После получения травмы голеностопа нужно приложить к месту травмы лёд, обеспечить покой для конечности, затем обратиться в травмпункт. Врач травматолог после осмотра и проведения диагностических исследований назначит комплекс лечебных мероприятий.
Терапия чаще всего включает иммобилизацию (обездвиживание конечности ниже коленного сустава), назначение противовоспалительных, обезболивающих средств. Иногда для устранения патологии требуется оперативное вмешательство, которое может выполняться классическим путем или с помощью артроскопии.
Разрыв ахиллова сухожилия
Во время спортивных нагрузок, при падении на ногу, прямом ударе по задней поверхности голеностопа может произойти полный разрыв ахиллова сухожилия. В этом случае пациент не может встать на носки, разогнуть стопу. В области повреждения формируется отек, скапливается кровь. Движения в суставе крайне болезненны для пострадавшего человека.
Врач-травматолог с большой вероятностью порекомендует оперативное лечение. Консервативная терапия возможна, однако при полном разрыве сухожилия малоэффективна.
Описание исследования
обозначение — название на английском, название на русском 1 — fibula, малоберцовая кость 2 — peroneus brevis muscle, короткая малоберцовая мышца 3 — tendon of peroneus brevis, сухожилие короткой малоберцовой мышцы 4 — abductor digiti minimi, мышца отводящая мизинец 5 — tendon of peroneus longus, сухожилие длинной малоберцовой мышцы 6 — base of 5th metatarsal, основание 5-й плюсневой кости 7 — cuboid, кубовидная кость 8 — lateral process of the talus, латеральный отросток таранной кости 9 — flexor hallucis longus muscle, длинный сгибатель большого пальца стопы 10 — calcaneus, пяточная кость 11 — achilles tendon, ахиллово сухожилие 12 — talus, таранная кость 13 — tibia, большеберцовая кость 14 — posterior process of talus, задний отросток таранной кости 15 — head of talus, головка таранной кости 16 — navicular, ладьевидная кость 17 — anterior process of the calcaneus, передний отросток пяточной кости 18 — posterior subtalar joint, задний подтаранный сустав 19 — medial bundle of plantar fascia, медиальный пучек подошвенной фасции 20 — sinus tarsi, синус таранной кости 21 — tibiotalar joint, 22 — anterior subtalar joint, передний подтаранный сустав 23 — neck of talus, шейка таранной кости 24 — flexor hallucis longus tendon, сухожилие сгибателя большого пальца 25 — middle subtalar joint, средний подтаранный сустав 26 — sustentaculum tali, опора таранной кости 27 — flexor digitorum longus tendon, сухожилие длинного сгибателя пальцев 28 — tibialis posterior muscle, задняя большеберцовая мышца 29 — first metatarsal, 5-я плюсневая кость
Цель занятия
Знать:
1. Хирургическую анатомию областей голени, голеностопного сустава и стопы.
2. Ориентировочную анатомию сосудов и нервов изучаемых областей. Коллатеральное кровообращение.
3. Пути распространения патологических процессов.
Уметь:
1. Ориентироваться в элементах топографоанатомических препаратов областей голени, голеностопного сустава и стопы.
2. Использовать знания топографической анатомии для обоснования диагностики повреждений и заболеваний нервов голени и стопы
3. Обосновать оперативные доступы к большеберцовым артериям и тыльной артерии стопы, костям голени, разрезы для вскрытия флегмон голени и стопы.
Содержание занятия
Голень. Границы. Внешние ориентиры. Передняя область голени. Фасциальные ложа. Топография сосудисто-нервных образований. Проекция на кожу передней большеберцовой артерии.
Задняя область голени. Слои. Фасциальные ложа. Голенно-подколенный и нижний мышечно-малоберцовый каналы. Связь клетчаточных пространств голени с клетчаткой подколенной ямки и стопы. Топография сосудисто-нервных образований голени. Проекция задней большеберцовой артерии. Положение отломков при переломах большеберцовой и малоберцовой костей на разных уровнях.
Области голеностопного сустава. Границы. Внешние ориентиры. Область медиальной лодыжки. Слои. Топография сухожилий сгибателей стопы и сосудисто-нервных образований. Синовиальные влагалища сухожилий.
Передняя область. Слои. Костно-фиброзные каналы. Топография сосудов, нервов, сухожилий.
Задняя область (область ахиллова сухожилия), синовиальные сумки, сосуды, нервы.
Голеностопный сустав. Суставная капсула и ее укрепляющий аппарат. Слабые места суставной сумки. Кровоснабжение, иннервация. Положение отломков костей голени и стопы при переломах лодыжек. Особенности строения сустава у детей.
Стопа. Границы. Внешние ориентиры.
Вопросы для самоподготовки
-
Голень. Границы. Деление на области. Внешние ориентиры.
-
Фасции и фасциальные перегородки голени. Мышечно-фасциальные ложа голени.
-
Передняя область голени. Границы, мышцы передней области.
-
Топография переднего сосудисто-нервного пучка голени.
-
Задняя область голени. Границы. Мышцы задней области.
-
Видео удалено.

Видео (кликните для воспроизведения). Голенно-подколенный канал. Входное и выходные отверстия голенно-подколенного канала.
-
Топография заднего сосудисто-нервного пучка голени.
-
Наружное мышечно-фасциальное ложе голени.
-
Верхний мышечно-малоберцовый канал и его содержимое.
-
Нижний мышечно-малоберцовый канал.
-
Область голеностопного сустава. Границы. Внешние ориентиры. Деление на области.
-
Передняя область лодыжки. Топография тыльной артерии стопы.
-
Задняя область лодыжки. Ахиллово сухожилие.
-
Область медиальной лодыжки. Медиальный лодыжковый канал.
-
Область латеральной лодыжки.
-
Голеностопный сустав. Суставные элементы.
-
Стопа. Границы. Внешние ориентиры. Деление на области.
-
Костная основа стопы.
-
Строение сустава Шопара.
-
Строение сустава Лисфранка.
-
Пяточный канал стопы и его содержимое.
-
Подошвенные каналы стопы и их содержимое. Подошвенный апоневроз. Клетчаточные пространства подошвы. Топография тыла стопы.
Голеностопный сустав образован суставными поверхностями дистальных концов болыпеберцовой и малоберцовой костей и суставной поверхностью блока таранной кости. Дистальные концы большеберцовой и малоберцовой костей образуют межберцовый синдесмоз. На передней и задней поверхностях находятся передние и задние межберцовые связки, натянутые от переднего и заднего краев к латеральной лодыжке. Суставная капсула прикрепляется по краю суставного хряща и на передней поверхности тела таранной кости к шейке таранной кости. Связки голеностопного сустава проходят по его боковым поверхностям. Медиальная связка или дельтовидная подразделяется на следующие части: передняя большеберцово-таранная часть идет от переднего края медиальной лодыжки вниз и вперед и прикрепляется к заднемедиальной поверхности таранной кости. Вторая часть — большеберцово-ладьевидная, которая длиннее предыдущей, начинается от медиальной лодыжки и достигает тыльной поверхности ладьевидной кости. Большеберцово-пяточная часть связки натянута между концом медиальной лодыжки и таранной кости. Задняя большеберцово-таранная часть идет от заднего края медиальной лодыжки вниз и прикрепляется к заднемедиальным отделам тела таранной кости. На латеральной поверхности голеностопного сустава залегают следующие связки: передняя таранно-малоберцовая связка, следует от переднего края латеральной лодыжки к боковой поверхности шейки таранной кости. Пяточно-малоберцовая связка, начинается от наружной поверхности латеральной лодыжки и направляется вниз и назад и задняя таранно-малоберцовая связка идет от заднего края латеральной лодыжки почти горизонтально к латеральному бугорку заднего отростка таранной кости.
В дистальном отделе голени в области стопы располагаются синовиальные влагалища, содержащие длинные сухожилия мышц голени. Различают три передних отдела влагалища: расположенные под retinaculum mm. extensorum inferius, медиальные и латеральные. В каждом из них залегают сухожилия. На передней поверхности стопы залегают сухожилия передней большеберцовой мышцы, длинного разгибателя большого пальца и сухожилие длинного разгибателя пальцев. На медиальной поверхности позади медиальной лодыжки проходят сухожилия задней большеберцовой мышцы, длинного сгибателя пальцев, сухожилие длинного сгибателя большого пальца и задний большеберцовый нерв. С латеральной стороны позади латеральной лодыжки располагаются сухожилия длинной и короткой малоберцовых мышц. По задней поверхности проходит ахиллово сухожилие, которое является самым мощным сухожилием, образующимся от соединения сухожилий камбаловидной и икроножной мышц.
Ахиллово сухожилие — самое крупное, сформировано за счет слияния волокон икроножной и камбаловидной мышц. Оно не имеет синовиальной оболочки и в месте прикрепления образует слизистую сумку пяточного сухожилия. Описанные выше мышцы сгибают голень в коленном суставе, производят сгибание стопы, поднимают пятку. На подошвенной стороне поверхностная фасция носит название подошвенного апоневроза. Большая часть волокон которого берет начало от бугра пяточной кости и, направляясь кпереди, распадается соответственно числу пальцев.
, , , , ,
Цель занятия
Знать:
1. Хирургическую анатомию областей голени, голеностопного сустава и стопы.
2. Ориентировочную анатомию сосудов и нервов изучаемых областей. Коллатеральное кровообращение.
3. Пути распространения патологических процессов.
Уметь:
1. Ориентироваться в элементах топографоанатомических препаратов областей голени, голеностопного сустава и стопы.
2. Использовать знания топографической анатомии для обоснования диагностики повреждений и заболеваний нервов голени и стопы
3. Обосновать оперативные доступы к большеберцовым артериям и тыльной артерии стопы, костям голени, разрезы для вскрытия флегмон голени и стопы.
Содержание занятия
Голень. Границы. Внешние ориентиры. Передняя область голени. Фасциальные ложа. Топография сосудисто-нервных образований. Проекция на кожу передней большеберцовой артерии.
Задняя область голени. Слои. Фасциальные ложа. Голенно-подколенный и нижний мышечно-малоберцовый каналы. Связь клетчаточных пространств голени с клетчаткой подколенной ямки и стопы. Топография сосудисто-нервных образований голени. Проекция задней большеберцовой артерии. Положение отломков при переломах большеберцовой и малоберцовой костей на разных уровнях.
Области голеностопного сустава. Границы. Внешние ориентиры. Область медиальной лодыжки. Слои. Топография сухожилий сгибателей стопы и сосудисто-нервных образований. Синовиальные влагалища сухожилий.
Передняя область. Слои. Костно-фиброзные каналы. Топография сосудов, нервов, сухожилий.
Задняя область (область ахиллова сухожилия), синовиальные сумки, сосуды, нервы.
Голеностопный сустав. Суставная капсула и ее укрепляющий аппарат. Слабые места суставной сумки. Кровоснабжение, иннервация. Положение отломков костей голени и стопы при переломах лодыжек. Особенности строения сустава у детей.
Стопа. Границы. Внешние ориентиры.
Вопросы для самоподготовки
-
Голень. Границы. Деление на области. Внешние ориентиры.
-
Фасции и фасциальные перегородки голени. Мышечно-фасциальные ложа голени.
-
Передняя область голени. Границы, мышцы передней области.
-
Топография переднего сосудисто-нервного пучка голени.
-
Задняя область голени. Границы. Мышцы задней области.
-
Голенно-подколенный канал. Входное и выходные отверстия голенно-подколенного канала.
-
Топография заднего сосудисто-нервного пучка голени.
-
Наружное мышечно-фасциальное ложе голени.
-
Верхний мышечно-малоберцовый канал и его содержимое.
-
Нижний мышечно-малоберцовый канал.
-
Область голеностопного сустава. Границы. Внешние ориентиры. Деление на области.
-
Передняя область лодыжки. Топография тыльной артерии стопы.
-
Задняя область лодыжки. Ахиллово сухожилие.
-
Область медиальной лодыжки. Медиальный лодыжковый канал.
-
Область латеральной лодыжки.
-
Голеностопный сустав. Суставные элементы.
-
Стопа. Границы. Внешние ориентиры. Деление на области.
-
Костная основа стопы.
-
Строение сустава Шопара.
-
Строение сустава Лисфранка.
-
Пяточный канал стопы и его содержимое.
-
Подошвенные каналы стопы и их содержимое. Подошвенный апоневроз. Клетчаточные пространства подошвы. Топография тыла стопы.
| Видео (кликните для воспроизведения). |
Источники:
- Жолондз, Марк Новый взгляд на остеохондроз. Причины и лечение / Марк Жолондз. — М. : Книга по Требованию, 2010. — 158 c.
- Филимонова, Оксана Базисная терапия при псориатическом артрите / Оксана Филимонова. — М. : LAP Lambert Academic Publishing, 2012. — 148 c.
- Ревматические заболевания. В 3 томах. Том 2. Заболевания костей и суставов. — М. : ГЭОТАР-Медиа, 2012. — 520 c.
- Сустав. Морфология, клиника, диагностика, лечение / В. Н. Павлова и др. — М. : Медицинское информационное агентство, 2011. — 552 c.
Приветствую вас! на нашем ресурсе. Я Сергей Кондратов. Я уже более 8 лет работаю травматологом. Я считаю, что являюсь специалистом в этом направлении, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Перед применением описанного на сайте всегда необходима обязательная консультация у специалистов.