Содержание
Теносиновит – это воспаление синовиальной оболочки сустава, окружающей сухожилие. Болезнь может протекать как в острой, так и в хронической форме.
Развивается теносиновит под воздействием таких факторов:
- Травмы. Если сустав был поврежден, и при этом у человека в организме есть какая-либо инфекция, риск того, что у него разовьется теносиновит, очень высок. Лечение будет более сложным и длительным, если влагалищная сумка сустава была разорвана, полностью или частично.
- Сбой в работе иммунной системы.
- Артриты ревматоидного характера.
- Дистрофично-дегенеративные изменения сустава. В запущенной форме изменения распространяются и на расположенные рядом сухожилия.
- Заражение некоторыми бактериями и вирусами.
- Возрастные изменения, когда ткани сустава изнашиваются и получают недостаточно питания.
- Постоянные нагрузки. Теносиновит коленного или голеностопного сустава может развиться даже у тех людей, которые малоактивны, но при этом постоянно в силу профессиональной деятельности или привычки нагружают один и тот же сустав.
Симптомы теносиновита наблюдается у людей любого возраста, но чаще от этой болезни страдают пожилые люди.
Классификация теносиновита
Выделяют такие типы этой патологии:
- Стенозирующий теносиновит. Такую форму болезни часто называют еще тенодовагинит локтевого, голеностопного, коленного или тазобедренного сустава. Наиболее часто наблюдается воспаление тех сухожилий, которые отвечают за отведение большого пальца конечности в сторону. Параллельно может поражаться короткий разгибатель пальца. Как следствие – подвижность большого пальца сильно ограничивается. Если лечение в острой форме не было проведено, болезнь переходит в хроническую. На сухожилиях и связках образуются рубцы, со временем происходит полная блокада сустава. Таким видом теносиновита страдают преимущественно женщины;
- Туберкулезный теносиновит. Эта форма патологии развивается, если в организм пациента занесена туберкулезная палочка. Поражаются влагалищные полости сухожилий кистей рук. Конечность при этом сильно отекает, но болевой синдром отсутствует;
- Хронический теносиновит воспалительного характера. Клиническая картина при этой форме заболевания очень схожа с течением туберкулезного теносиновита. На фоне этой болезни часто развивается ревматоидный артрит. Точный диагноз можно поставить только по результатам исследований выпота из суставной полости – они покажут, какая бактерия стала причиной воспаления.
Кроме того, заболевание классифицируется по локализации. Выделяют теносиновит голеностопного, коленного, локтевого, тазобедренного, лучезапястного сустава и головки бицепса.
Симптомы заболевания
Развивается патология медленно, на начальной стадии симптоматика очень слабо выражена. Потому с первыми жалобами пациент обращается к врачу уже при серьезных поражениях сухожилия, когда требуется длительное, комплексное лечение.
При подробном опросе пациент припоминает, когда именно ощутил впервые дискомфорт в области локтевого, голеностопного или коленного сустава – если бы лечение было начато в этот период, оно было бы менее продолжительным, а прогноз благоприятным. В запущенной стадии сустав блокируется, восстановить в полной мере его функциональность невозможно.
Распознать заболевание можно по таким признакам:
- Увеличение и отеки суставов при прощупывании.
- Ограничение подвижности.
- Сильное покраснение кожных покровов в области пораженного сухожилия.
- Боли, возникающие при нагрузках на мышцы, расположенные рядом с воспаленным сухожилием.
Симптомы могут быть различными в зависимости от локализации воспаления.
Поражение голеностопного сустава
Поражения этого участка нижней конечности развиваются на фоне ревматоидного артрита или же после механического повреждения конечности. Очень редко причиной голеностопного теносиновита становится плоскостопие.
Боли при этом могут возникать в любой части стопы, а могут охватывать всю ее. Неприятные ощущения усиливаются после долгого пребывания на ногах или длительных прогулок.
Иногда боли возникают при вытягивании ноги или поднимании ее верх с напряжением мышц – это говорит о том, что воспалительный процесс захватывает и позвоночник.
Поражение коленного сустава
Главный признак коленного теносиновита – увеличение коленной чашечки. Припухлость и отек коленного сустава объясняются скоплением жидкости в синовиальной сумке, количество ее резко возрастает при нагрузках и движениях коленного сустава.
Поражение длинной головки бицепса
От такой формы болезни страдают пловцы, теннисисты, то есть, спортсмены, занимающиеся теми видами спорта, при которых многократно совершаются движения рукой над головой.
Причиной воспаления является постоянное напряжение двуглавой мышцы, очаг его находится в передне-плечевом верхнем отделе конечности. Если лечение не проводится своевременно, воспаление переходит на локтевой сустав.
Болезнь де Кервена
Причины воспаления в этом случае – большие нагрузки на сухожилие большого пальца и запястье. Синдром де Кервена обычно развивается у людей, выполняющих монотонные движения в течение многих лет – наборщиков текстов, музыкантов, закройщиков, швей. Часто она диагностируется у трудолюбивых домохозяек и дачников.
Если причиной стала травма при выполнении домашней работы, развивается болезнь очень быстро и пациент не откладывает визит к врачу. Проблема в том, что часто назначается неправильное лечение, направленное на устранение симптомов ушиба, в то время как поражено сухожилие и развивается теносиновит.
При хроническом течении болезни де Кервена обследование и диагностика проводятся, как правило, на поздних стадиях, когда сустав почти полностью блокирован. Потому лечение также не всегда успешно.
Боли локализуются в области большого пальца, запястья и по краю лучезапястного сустава. Иногда болевой синдром охватывает локтевой сустав или полностью всю конечность.[3]
Диагностика и правильное лечение затруднены еще тем, что боли могут быть разного характера: у кого-то ноющие, у кого-то острые, возникающие при движениях и нагрузках.
Как проводится лечение
Лечение воспаления сухожилия коленного, голеностопного или тазобедренного сустава подбирается в зависимости от его формы и локализации. Например, пункция (самый радикальный метод лечения при данном заболевании) чаще всего требуется при поражениях коленного сустава.
Когда медикаменты и физиотерапия оказываются бессильны, жидкость из суставной полости откачивается, затем в полость вводится лекарство. Иногда это антисептический раствор, в тяжелых случаях вводятся гормональные препараты. Такие методы позволяют купировать воспалительный процесс и начать мероприятия по восстановлению функций сустава.
Но если пациент вовремя обратил внимание на подозрительные боли и припухлости в области лучезапястного, плечевого или коленного суставов, лечение может быть ограничено курсом определенных медикаментов и физиотерапевтическими процедурами.
- Медикаменты должны действовать в трех направлениях: снимать отечность, устранять болевой синдром и воспалительный процесс. Обычно подбираются препараты местного и системного действия.
- Физиотерапевтические процедуры направлены на активирование обменных процессов в пораженном суставе, при этом действие медикаментов усиливается. Применяются электрофорез, магнитная и лазерная терапия, ультрафиолетовое облучение, ультразвук. В отдельных случаях назначается курс лечебного массажа.
Важно правильно подобрать различные методики и при необходимости корректировать программу терапии, чтобы добиться успеха. Игнорирование рекомендаций врача и самолечение может привести к самому печальному осложнению теносиновита – полной блокаде пораженного сустава.
Синовит чаще всего развивается с одной стороны
В статье говорится о том, почему может возникнуть синовит в суставе стопы. Описаны симптомы заболевания. Рассмотрены методы диагностики и терапии.
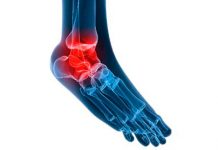
Синовит — это воспаление капсулы, покрывающей сустав, при котором происходит усиленная продукция жидкости. Синовит голеностопного сустава является нечастой патологией, обычно это одностороннее воспаление.
Что является причиной
Синовиты, развившиеся по причине инфицирования, могут быть специфическими и неспецифическими. Неспецифический воспалительный процесс может возникнуть при воздействии на суставную капсулу любых микроорганизмов, проникших в область сочленения через наружные повреждения. Специфические синовиты возникают путем лимфатического или гематогенного заноса определенной инфекции изнутри организма.
Для асептических синовитов имеются свои причины развития:
- травмы, приводящие к разрушению сустава;
- аллергические реакции;
- патология со стороны эндокринной системы;
- ранее развившийся артрит в этом суставе;
- некоторые системные заболевания;
- врожденные патологии.
При данной патологии не происходит разрушение сустава, но несвоевременное или неправильное лечение может привести к развитию вторичного артроза, периартрита, панартрита.
Симптоматические проявления
Симптомы различаются в зависимости от стадии развития заболевания:
- Первичная реакция. Возникает небольшая гиперемия и отечность в области голеностопа. Кожа может быть слегка горячей.
- Серозная. Если не устранен раздражающий фактор (травма или инфекция), то образуется серозный выпот.
- Для третьей стадии характерны ярко выраженные отеки и покраснения кожи. В синовиальной жидкости формируется гной. Появляется угроза септических осложнений.
При разных видах болезни присутствуют и общие симптомы:
- боль разной интенсивности;
- снижение объема движений;
- невозможность выполнения суставом своей функции;
- отечность и гиперемия окружающих тканей;
- лихорадка;
- деформация сустава (фото).
Существует разновидность этой патологии со схожими симптомами — теносиновит. Заболевание поражает не только синовиальную оболочку, но и сухожилия мышц. При этом отмечается воспаление и болезненность сухожилий, затрудненность при ходьбе.
Наличие любых из этих симптомов является поводом для обращения за медицинской помощью.
Синовит голеностопного сустава характеризуется образованием отеков в пораженной области
Методы диагностики
Для установления верного диагноза врач проводит следующие мероприятия:
- Опрос пациента. Специалист выясняет симптомы, беспокоящие пациента и возможные причины, характер боли и условия при которых она появляется.
- Визуальный осмотр выявляет отечность и покраснение кожи над суставом. Проведение функциональных проб — при этом врач рукой вращает стопу.
- Лабораторная диагностика. Делается общий и биохимический анализ крови для выявления возможной инфекции. Проводится пункция для исследования синовиальной жидкости.
- Рентген. Рентгенография делается в нескольких проекциях и назначается в основном при травмах голеностопа.
- МРТ. Этот метод позволяет диагностировать наличие опухоли и дегенеративных изменений в тканях.
- Артроскопия. Это как диагностический, так и лечебный метод. В процессе его проведения можно увидеть изменения тканей, удалить кровь или гной и ввести необходимые лекарства. Эта процедура позволяет быстро облегчить состояние пациента.
Окончательный диагноз устанавливается при наличии клинических, лабораторных и инструментальных критериев.
МРТ — один из наиболее информативных методов исследования при воспалении голеностопа
Лечебные мероприятия
Лечение синовита голеностопного сустава должно включать в себя несколько терапевтических подходов:
- использование лекарственных средств;
- физиотерапевтические методики;
- лечебная гимнастика;
- народные средства.
Оперативное вмешательство проводится тогда, когда консервативная терапия не дает результатов.
Медикаментозная терапия
Выбор лекарственных средств зависит от вида и стадии заболевания. Назначаются обезболивающие и противовоспалительные препараты. В случае, если диагностирован инфекционный синовит, необходимо принимать антибиотики.
В аптеках существует множество лекарственных средств для борьбы с этим заболеванием. Цена на них может быть различной и всегда можно найти наиболее подходящее.[5]
Таблица. Препараты, применяемые в лечении синовита голеностопного сустава:
| Препарат | Фармакологическое действие | Инструкция по применению |
| Цефтриаксон | Антибактериальный препарат, воздействует на большинство микроорганизмов, вызывающих синовит. | Применяется в виде внутримышечных инъекций – по 2 грамма в сутки в течение 7 дней. |
| Диклофенак | Препарат из группы НПВС, оказывает обезболивающее и противовоспалительное действие. | Назначается в виде таблеток или внутримышечных инъекций при болях. |
| Кетонал | Обезболивающее действие при выраженном болевом синдроме. | Принимают по одной таблетке при болях. |
| Верошпирон | Диуретик с калийсберегающим эффектом. Способствует устранению отека в области сустава. | Назначают по одной таблетке в первой половине дня в течение 5 дней. |
Физиотерапия
Как лечить синовит, кроме приема лекарственных препаратов? Одним из необходимых и действенных методов в комплексном лечении патологии является физиотерапия. Она проводится после устранения острого периода заболевания, примерно на третий день после начала лечения.
Воздействие различных физиотерапевтических методов способствует устранению отечности, воспаления и боли, рассасыванию экссудата, ускорению выздоровления.
Для лечения заболевания используют разнообразные процедуры:
- Магнитотерапия. Чаще всего используется для лечения пациентов более пожилого возраста. Процедура положительно влияет на состояние всего организма, снимает боль и восстанавливает пораженные ткани.
- Электрофорез. С помощью постоянного тока лекарства доставляются непосредственно в суставную полость. Оказывает обезболивающий и противовоспалительный эффект.
- СМТ. Раздражение см-токами болевых рецепторов вызывает потерю чувствительности и обеспечивает обезболивающий эффект. Процедура подготавливает суставные связки к наращиванию двигательной активности.
- Грязелечение. На пораженную область накладываются лечебные грязи, что улучшает микроциркуляцию и питание.
При выборе метода врач учитывает возраст и сопутствующие заболевания пациента.
Лечебная физкультура
Во время восстановительного периода можно начинать заниматься специальной гимнастикой. Она способствует формированию устойчивого связочного аппарата. Комплекс упражнений подбирает только специалист. Следует избегать повышенных нагрузок на сустав. Сложность упражнений должна повышаться постепенно.
Примерный комплекс упражнений можно посмотреть на видео в этой статье.
Народная медицина
В народной медицине существует множество средств, предназначенных для лечения данного патологического состояния. Но невозможно вылечить недуг с помощью одних только народных средств. Домашние методы применяются только для снятия симптоматических проявлений. При таком заболевании, как синовит голеностопного сустава, лечение народными средствами должно проводиться в комплексе с традиционной терапией.
Хорошим терапевтическим эффектом обладают различные настойки, мази, отвары, компрессы, сделанные на основе натуральных ингредиентов:
- 10 г нарезанного или натертого корня окопника положить в стеклянную банку и залить 400 г водки. Дать настояться в течение двух недель. Употреблять по 30 капель 3 раза в день.
- Измельчить несколько лавровых листьев и залить 200 граммами растительного масла. Подержать несколько дней в темном месте. Затем тщательно перемешать и процедить. Этим маслом можно растирать сустав несколько раз в день.
- 4 столовых ложки соли растворить в литре воды. Затем раствор заморозить. Кубики льда прикладывать к суставу до их растаивания. Не вытирая голень, обмотать ее шерстяной тканью.
- Половину стакана ржаных зерен прокипятить в литре воды 20 минут. Процедить жидкость и добавить 500 г меда, 2 чайные ложки барбариса и 200 г водки. Смесь настаивать 3 недели. Принимать по 3 столовые ложки 3 раза в день.
Натуральные средства обладают высоким терапевтическим эффектом
Разрывы связок голеностопного сустава.
Повреждения связок голеностопного сустава встречаются в основном у спортсменов. Типичным механизмом травмы является подвертывание стопы кнутри или кнаружи в момент нагрузки на конечность (бег, соскок со снаряда, прыжки). Возможен и другой механизм повреждения, причиной которого служит вращение стопы относительно продольной оси голени. Такие травмы чаще всего встречаются у лыжников, когда при спуске с гор носок лыжи задевает за какое-нибудь препятствие, а сам лыжник продолжает движение вперед по инерции. В этот момент стопа, фиксированная ботинком, остается на месте, а голень продолжает поступательное движение вперед, вследствие чего появляется насильственная эверсия стопы (вращение стопы в голеностопном суставе вокруг продольной оси голени кнаружи). Исходя из вышеописанных механизмов развития травмы, повреждаются различные связочные компоненты голеностопного сустава. Так, например, наружные боковые связки повреждаются при супинации и инверсии стопы, а дельтовидная и межберцовые связки могут пострадать при пронации и эверсии.
По тяжести повреждений следует различать надрывы (растяжение связок) и разрывы связок. При частичном разрыве пациенты жалуются на локальную боль в местах прикрепления поврежденных связок к кости, которые усиливаются при пальпации. В области повреждения визуализируется припухлость и кровоподтек, обусловленные гемартрозом. Характерным клиническим признаком повреждения передних порций боковых связок является усиление болей при проверке симптома «выдвижного ящика». При повреждениях межберцовых связок у большинства пациентов можно отметить усиление локальных болей при разгибании стопы в голеностопном суставе. При надрывах и разрывах наружных боковых связок боли усиливаются при выведении стопы в положение супинации и инверсии, а при травмах дельтовидной и межберцовых связок — пронации и эверсии.
При разрыве дельтовидной связки характерным признаком явился диастаз между внутренней лодыжкой и внутренней боковой поверхности таранной кости. Таранная кость смещается кнутри. При ультразвуковом исследовании отмечается разволокнение и нарушение типичного хода волокон связки. При этом связка утолщается, снижается ее эхогенность. На фоне эхогенной жировой клетчатки хорошо выявляются гипоэхогенные волокна разорванной связки.
Разрыв сухожилий голеностопного сустава.
Общей проблемой для группы латеральных или перониальных сухожилий (сухожилие длинной малоберцовой мышцы и сухожилие короткой малоберцовой мышцы) являются сублюксация и дислокация. Разрывы этих сухожилий чрезвычайно редки. Обычно они наблюдаются при травмах пяточной кости и латеральной лодыжки, которые сопровождаются дислокацией перониальных сухожилий. Иногда присутствуют признаки тендинита и теносиновита. Клиническая картина характеризуется рецидивирующим течением, болями по ходу сухожилия, усиливающимися при пальпации. Сухожилие утолщено в объеме, структура его неоднородная за счет отека.
Что касается группы медиальных сухожилий (сухожилие задней болыпеберцовой мышцы, сухожилие длинного сгибателя пальцев и сухожилие длинного сгибателя большого пальца), то для них более характерно наличие воспалительных изменений и присутствие тендинитов, тендинозов и теносиновитов. Разрывы сухожилия задней болыпеберцовой мышцы могут наблюдаться в проекции медиальной лодыжки, причем наличие хронического разрыва наиболее типично.
При ультразвуковом исследовании (УЗИ) при разрыве видны гипоэхогенный участок в сухожилии и жидкость в его влагалище. Разрывы сухожилий передней группы очень редки. Они встречаются при балетной травме, у футболистов. Ультразвуковые проявления такие же, как и при разрыве сухожилий медиальной и латеральной группы. Также наблюдается прерывистость хода волокон, выпот в синовиальном влагалище сухожилия.
Тендинит сухожилий голеностопного сустава.
При наличии тендинита также будет наблюдаться жидкость во влагалище, окружающем сухожилие, но само сухожилие будет выглядеть обычно. Диагноз в таком случае уже будет формулироваться как теносиновит. Теносиновит обычно является следствием механического воздействия на сухожилие или как результат заболевания — ревматоидного артрита. Для ревматоидного поражения характерно уменьшение диаметра сухожилия, тогда как для обычного воспаления характерно наоборот утолщение сухожилия. Необходимо дифференцировать выпот в синовиальном влагалище сухожилия и гигромы. Гигромы имеют ограниченную протяженность и закругленные края.
Разрыв ахиллова сухожилия.
Разрывы ахиллова сухожилия возникают исключительно вследствие травмы. Они могут встречаться не только у спортсменов, подверженных чрезмерным стрессовым нагрузкам, но и у простых людей после неловкого движения и неадекватной нагрузки на сухожилие. Иногда, в случаях неполного разрыва, диагноз может быть просмотрен клиницистом.
Данные УЗИ играют важную роль при постановке диагноза. При полных разрывах ахиллова сухожилия определяется нарушение целостности волокон, появление в месте разрыва гипоэхогенной зоны различной протяженности, диастаз волокон. Зона разрыва, как правило, располагается на 2-6 см выше места прикрепления сухожилия. Иногда, при полном разрыве сухожилие не обнаруживается в типичном месте. Гематома вокруг разрыва, как правило, небольшая, из-за слабой васкуляризации сухожилия.
С помощью УЗИ можно достаточно надежно установить уровень и размеры разрыва, а также отличить частичный разрыв от полного. Так, при частичном разрыве сухожилия дефект ткани локализуется в толще сухожилия и прерывается только один контур.
Следует помнить, что при разрыве кисты Бейкера жидкость может спуститься вниз до уровня Ахиллова сухожилия и симулировать его поражение. Разрывы медиальной головки икроножной мышцы также могут вызывать боли в проекции мышечно-сухожильного перехода.
С помощью УЗИ можно достаточно легко исключить патологические изменения Ахиллова сухожилия. При застарелых разрывах Ахиллова сухожилия, давностью до 6 недель, в месте разрыва обычно виден стойкий дефект ткани, сочетающийся с участками фиброза и мелкими кальцификатами. Сухожилие, как правило, утолщено, а эхогенность его снижена. УЗИ позволяет вести мониторинг лечения при повреждениях ахиллова сухожилия.
При хирургическом восстановлении разорванных концов сухожилия в структуре сухожилия визуализируются гиперэхогенные лигатуры. С помощью методик УЗ-ангиографии можно точно оценивать сосудистую реакцию в зоне операции и в окружающих тканях, и, следовательно, своевременно выявить возможное воспаление.
Функциональные пробы, выполненные под контролем ультразвука, помогают выявить диастаз, оценить характер восстановления активности сухожилия.
Тендинит ахиллова сухожилия.
При остром воспалительном процессе в Ахилловом сухожилии на эхограммах сухожилие резко утолщено, эхогенность его снижена. В воспалительный процесс может вовлекаться позадипяточная бурса. При развитии воспалительных изменений размеры ее увеличиваются более 3-х мм. В данном случае позади ахиллова сухожилия визуализируется гипоэхогенная растянутая сумка. В стенках бурсы может регистрироваться воспалительный кровоток.
Переход воспаления в хронический процесс сопровождается появлением неоднородности в структуре и наличием кальцификатов в ахилловом сухожилии. Кальцификаты также образуются в месте бывшего разрыва сухожилия и чаще локализуются в месте прикрепления сухожилия к пяточной кости. В данной зоне впоследствии часто возникают повторные разрывы.
Тендиноз ахиллова сухожилия.
С возрастом, вследствие развития дегенеративных изменений в ахилловом сухожилии структура его меняется. Сухожилие становится неоднородным, утолщенным, появляются кальцификаты. При неадекватной нагрузке на сухожилие возможен его частичный или полный разрыв.
Пяточная шпора.
Чаще всего пяточные шпоры являются следствием инволютивных изменений человеческого организма. Клиническая картина характеризуется жгучими болями при опоре на пятку, определяемыми больными как чувство «гвоздя в пятке».
Клинические симптомы обусловлены прежде всего изменениями в мягких тканях: воспалением глубоких слизистых сумок (подпяточный бурсит, ахиллобурсит) и явлениями периостита. Эхографически в области пяточного бугра определяются гиперэхогенные включения вокруг которых возникает воспалительная инфильтрация за счет постоянной травматизации.
Мортоновская неврома.
Это относительно редко встречающееся заболевание является одной из причин метатарзалгии. Одной из причин возникновения мортоновской невромы считают сдавление веточек общих подошвенных пальцевых нервов головками плюсневых костей.
Травма, давление тесной обуви, перегрузки также влияют на развитие заболевания.
Клиническая картина характеризуется сильнейшими жгучими болями в области третьего межпальцевого промежутка на стопе, возникающими при стоянии и ходьбе в тесной обуви и ослабевающими после разгрузки стопы или снятия тесной обуви. Эхографически характеризуется возникновением утолщения меду 3 и 4 межпальцевыми промежутками.
Артроз.
При остеоартрозе в первую очередь поражается суставной хрящ. Как известно, при различных движениях хрящ выполняет роль амортизатора, уменьшая давление на сочленяющиеся поверхности костей и обеспечивая их плавное скольжение относительно друг друга. Основными причинами дистрофических изменений суставного хряща голени являются перегрузка, здорового суставного хряща или его повреждение. Из-за постоянной нагрузки происходит старение и разрушение части волокон.
Хронические воспалительные процессы в суставе, системные метаболические изменения, такие, например, как подагра, эндокринные нарушения (гипотиреоз) ведут к изменению структуры суставного хряща. Слой хряща становится все тоньше, вплоть до его полного разрушения. Вместе с хрящом изменяется и костная ткань под ним. По краям сустава формируются костные выросты — остеофиты.
Чаще всего встречается артроз плюснефалангового сустава 1 пальца стопы, который характеризуется болями, возникающими при физической нагрузке. Постоянные болевые ощущения и их связь с физической нагрузкой отличают это заболевание от подагры. Постепенно развивается ограничения сгибания большого пальца в суставе, происходит его деформация.
Ревматоидный артрит.
Хроническая стадия заболевания характеризуется периваскулярной инфильтрацией синовиальной оболочки. Пролиферация синовиальной оболочки ведет к образованию узелков, к деформации сустава и анкилозу, так как со временем эти узелки подвергаются фиброзу и кальцификации. Воспаление периартикулярных мягких тканей, развивающееся параллельно с изменениями сустава, приводит к развитию отека и сопровождается болью при движении.
Ограничение подвижности сустава и фиксация его в положении сгибания приводит к постепенному развитию деформации самого сустава, контрактурам мышц и сухожилий, развитию нестабильности сустава.
применении Н.п.п. возможен противовоспалительный эффект независимо от природы воспаления. Многим Н.п.п. свойственны общие механизмы лечебного действия (салицилаты и индометацин уменьшают проницаемость капилляров; салицилаты, индометацин и пиразолоновые производные оказывают тормозящее влияние на синтез АТФ: почти все препараты этой группы угнетают продукцию простагландинов и т.д.).
Сочетание противовоспалительных, болеутоляющих и жаропонижающих свойств практически у всех Н.п.п. нельзя считать случайным. Установлено, что некоторые медиаторы воспаления (брадикинин, простагландины) вызывают также ощущение боли и лихорадку. Поэтому, угнетающе влияя на эти медиаторы, рассматриваемые антивоспалительные средства дают анальгетический и жаропонижающий эффект. Возможно, что некоторую роль при этом играет также блокада данными средствами периферических болевых рецепторов. В то же время влиянию на нервные центры терморегуляции и болевого восприятия, вопреки прежним взглядам, не придается большого значения. Однако несмотря на возможную связь этих эффектов, необходимо иметь в виду, что даже в случае их действительного сочетания они могут резко различаться по степени выраженности. Важно клинически дифференцировать болеутоляющее и собственно противовоспалительное действие лекарств. У некоторых пациентов болевой синдром может быть самым ярким клиническим проявлением воспалительного процесса. Поэтому любое уменьшение боли иногда рассматривается как проявление противовоспалительного влияния, хотя в принципе такой подход неправилен (морфин в подобных случаях также уменьшает боль, не обладая антивоспалительными свойствами).
Н.п.п. не обладают доказанным непосредственным влиянием на иммунную систему, однако у некоторых больных они проявляют, по видимому, некоторое «вторичное» иммунодепрессивное действие, поскольку снижение капиллярной проницаемости в части случаев способно несколько затруднять контакт иммунокомпетентных клеток с антигеном, а антител — с субстратом; стабилизация лизосомных мембран в макрофагах ограничивает расщепление плохо растворимых антигенов, необходимое для развития последующих этапов иммунной реакции. Поэтому при длительном применении Н.п.п. в части случаев достигается лечебный эффект, сопоставимый с назначением «базисных» препаратов.
| Видео (кликните для воспроизведения). |
Среди побочных эффектов, свойственных группе Н.п.п. в целом (хотя степень их выраженности бывает различной), можно отметить следующее: «раздражение» желудочно-кишечного тракта (включая образование петехий, эрозий и язв), головокружение, головная боль, аллергические кожные сыпи, повышение АД, задержка жидкости. Тем не менее у большинства пациентов переносимость Н.п.п. оказывается хорошей, и побочных эффектов не возникает.
Опухоли и опухолевидные образования суставов в ревматологической практике встречаются относительно редко. Точный диагноз особенно важен в случае моноартрита.
Опухолеподобные образования синовиальных структур, Пигментный виллонодулярный синовит
заболевание неясной этиологии, характеризующееся диффузным или узловатым разрастанием синовиальной оболочки с наличием ворсинчатых выростов бурого цвета, содержащих гемосидерин и кристаллы холестерина. Микроскопически в местах утолщения ворсин выявляются многоядерные гигантские клетки, которые располагаются в строме свободно или тесно связаны с соединительной тканью. Учитывая данные гистологического исследования, такой патологический процесс следует рассматривать не как опухоль, а как воспалительную гранулему. Одним из этиологических факторов при этом являются повторные геморрагии
всустав. Способность к ограниченному или диффузному поражению, разная его локализация, а также комплекс изменений при морфологическом исследовании стали основанием для многочисленных названий данной патологии: доброкачественная (гигантоклеточная) синовиома, гигантоклеточный тумор сухожильного влагалища или синовиальной оболочки, ксантома, ксантогранулема, геморрагический виллезный синовит и др., что приводит к терминологической путанице при диагностике.
П.в.с. наблюдается в основном у лиц молодого возраста, чаще у мужчин. Обычно при этом поражается коленный сустав, реже тазобедренный, голеностопный, локтевой, таранные, предплюсневые суставы. Характерные симптомы — боль и припухлость, которые могут быть нерезко выраженными и преходящими в течение длительного времени, но постепенно развиваются признаки артрита. В области сустава пальпируются уплотнения. Синовиальная жидкость обычно с примесью крови или темно-коричневая, без сгустков, содержит полинуклеары (до 26%) и эритроциты. При рентгенологическом исследовании сустава подтверждается наличие
всиновиальной сумке экссудата. В более поздней стадии П.в.с. выявляются уплотнение и множественные кисты в субхондральных отделах кости. На артрограмме коленного сустава обнаруживается расширение или растяжение надколенной сумки со значительным количеством карманов и дефектом заполнения. Синовиальная мембрана диффузно коричневого цвета покрыта плотными образованиями в виде длинных вытянутых ворсин, слияние которых приводит к формированию «комков» или узелков различного размера. Последние покрыты тонким слоем синовиальных плоских клеток и содержат различной плотности скопления округлой или вытянутой формы: гранулы гемосидерина и кристаллы холестерола как в виде свободных скоплений, так и в
виде включений в цитоплазму поверхностно и глубоко расположенных клеток. Имеются участки фиброза. При электронно-микроскопическом исследовании преобладают макрофагоподобные и фибробластоподобные клетки, образующиеся из нормальных синовиальных клеток.
Локальный нодулярный синовит встречается чаще, чем диффузный. В этих случаях обычно поражается коленный сустав, симптомы болезни нередко наблюдаются многие месяцы или годы, но диагноз может быть установлен лишь при биопсии синовиальной оболочки; картина сходна с той, которая отмечается при П.в.с.
Пигментный виллонодулярный бурсит — необычная патология, которая может определяться в области надколенника или голеностопных суставов и клинически проявляется небольшим увеличением их размера.
Локальный нодулярный теносиновит
наиболее часто встречающаяся патология. Болеют обычно взрослые молодого или среднего возраста, чаще женщины. При этом характерно поражение указательного или среднего пальцев. На ладонной или тыльной поверхности появляется твердое узелковое образование, иногда оно локализуется в области пястнофаланговых, голеностопных, лучезапястных суставов или пальца стопы и состоит из единичных гомогенных, фиброзных узелков, но чаще узелок разделен на отдельные скопления серого, желтоватого или красноватокоричневого цвета, богатые фиброзной тканью, холестерином и гемосидерином.
Пигментный виллонодулярный теносиновит
наблюдается в виде локального или диффузного поражения сухожильных оболочек кистей и стоп. В этих случаях опухолеподобные образования иногда бывают больших размеров и вызывают эрозию близлежащей кости. До настоящего времени обсуждается вопрос: является ли это образование истинной неоплазмой синовиальной ткани (доброкачественная гигантоклеточная синовиома) или формой хронического воспаления, этиология которого еще неизвестна. Появление эрозий в близлежащей кости, рецидивы после неполной экстирпации и обнаружение участков, окруженных синовиальными клетками, свидетельствуют о наличии неоплазмы. Однако происхождение П.в.т. остается неясным. В эксперименте на собаках повторные инъекции в сустав вызывали изменения, напоминающие это заболевание у человека.
Доброкачественные опухоли. Синовиальный хондроматоз
доброкачественное новообразование, чаще встречается у мужчин 20—40 лет; обычно поражается коленный сустав, но возможно вовлечение тазобедренного, локтевого, плечевого и даже височно-челюстного. Болезнь в основном моноартикулярная, но может быть и олигоартрит, например при поражении обоих коленных суставов. У пациента появляются боль, припухлость и ограничение движений в суставе, «защелкивание» сустава. С.х. может протекать бессимптомно и обнаруживаться случайно.
Лечение. Показана синовэктомия (для уменьшения болей и восстановления функции сустава). Операция должна производиться радикально, чтобы избежать рецидива хондроматоза. Остеохондрома наблюдается у детей в месте прикрепления сухожилий в крупных суставах. Опухоль сопровождается болью в суставе, болезненна при пальпации. Рентгенологически обнаруживается выбухание трабекулярной кости в области метафиза. Показано удаление опухоли.
Хондрома
чаще появляется в возрасте 10—50 лет, поражаются фаланги пальцев кистей и стоп. Обнаруживается в основном рентгенологически (выявляется небольшая, хорошо отграниченная опухоль). Показано удаление и выскабливание опухоли.
Остеоидная остеома
наблюдается у детей и молодых людей. При расположении опухоли вблизи сустава возникает артрит. Локализуется О.о. в бедренной, большеберцовой кости или позвонках. Характерна резкая боль в соответствующих суставах, особенно ночью. При рентгенологическом исследовании обнаруживаются распространенный остеопороз, локальный склероз или поля разрежения с очаговыми уплотнениями. Для установления диагноза иногда необходимы снимки в косых проекциях, томография и сканирование. Опухоль подлежит удалению.
Гемангиома
располагается в синовиальной оболочке и сухожильных влагалищах, обычно в коленном суставе.
Характерны приступы острого отека сустава, нередко связанные с минимальной травмой, боль и неприятные ощущения из-за заклинивания и блокирования сустава. При пальпации иногда удается обнаружить уплотнение мягких тканей сустава, гипертрофию эпифиза. При пункции сустава получают либо кровь, либо темно-желтую жидкость с высоким содержанием билирубина.
Диагноз нередко можно подтвердить только при артроскопии, ангиографии.
Доброкачественная гигантоклеточная опухоль
возникающая в эпифизе бедренной, большеберцовой, лучевой костей. Характерны резкая боль, усиливающаяся при движении и утолщении конца кости. Рентгенологически обнаруживается большая «рентгенонегативная» зона, округлая, с множественными перегородками. Периостальная реакция отсутствует.
К доброкачественным опухолям, которые могут симулировать артрит, также относятся простые солитарные кисты, локальная эозинофильная гранулема, липома, фиброма. Две последние представляют интерес для ревматолога.
Липома
локализуется обычно в субсиновиальном жире и на связке надколенника. Может обнаруживаться в сухожильной оболочке кистей, запястья, стоп и голеностопных суставов. Поражаются разгибательные сухожилия чаще симметрично. Полагают, что эта опухоль нередко возникает в ответ на хроническое раздражение, часто связана с дегенеративными заболеваниями суставов и не должна классифицироваться как неоплазма.
Истинная фиброзная опухоль
встречается редко, обычно развивается у пожилых людей вследствие виллонодулярного синовита. Хирургического лечения не требуется.
Злокачественные опухоли. Синовиальная саркома (синовиома)
развивается у лиц молодого возраста, локализуется в синовиальной оболочке суставов обычно нижних конечностей. Характерны нарастающая боль, припухлость и болезненность вокруг сустава. Рентгенологически обнаруживаются тень с кальцинатами, кистозные изменения кости. Лечение: радикальное удаление, облучение.
Хондросаркома
поражает хрящ коленного, плечевого сустава, таза. Локализуется обычно вблизи прикрепления мышц. Боль в суставе очень выражена, усиливается ночью; выявляются плотная припухлость около сустава, иногда сгибательные контрактуры. Рентгенологически видна куполообразная тень с кальцификатами. Лечение — радикальная операция.
Метастатические опухоли в суставах
встречаются редко, но могут находиться в мелких периферических костях (надколенник, фаланги, в которых метастаз обычно локализуется вблизи сустава). Чаще всего источником метастаза является карцинома легких. Может произойти тотальная деструкция надколенника с развитием резких болей в суставе, выпотом и кровоизлиянием в сустав. В синовиальной жидкости обычно обнаруживаются злокачественные клетки.
Опухоли несиновиальных структур сухожилий, фасций и апоневрозов. Гистиоцитома
доброкачественная опухоль в виде одного или, реже, множественных узелков различных размеров, располагающихся в коже или в фасциальных структурах, главным образом нижних конечностей. Рост узелков происходит медленно, иногда прекращается. Разнообразие микроскопического строения опухоли, связанное с клеточным полиморфизмом ее источников, частое накопление в элементах опухоли липидов и гемосидерина привели к обилию синонимов этого заболевания: ангиофиброма, ангиофиброксантома, сидероксантома.
Эпителиоидная саркома
проявляется в виде плотных малоболезненных узелков диаметром до нескольких сантиметров, склонна к изъязвлению. Опухоль имеет тенденцию распространяться вдоль фасций и сухожилий. Преимущественно локализуется на конечностях (ладонная поверхность пальцев, разгибательная поверхность предплечья, передняя поверхность голеней). Название «эпителиоидная» дано из-за внешнего сходства элементов опухоли с клетками плоского эпителия. Лечение оперативное.
применении Н.п.п. возможен противовоспалительный эффект независимо от природы воспаления. Многим Н.п.п. свойственны общие механизмы лечебного действия (салицилаты и индометацин уменьшают проницаемость капилляров; салицилаты, индометацин и пиразолоновые производные оказывают тормозящее влияние на синтез АТФ: почти все препараты этой группы угнетают продукцию простагландинов и т.д.).
Сочетание противовоспалительных, болеутоляющих и жаропонижающих свойств практически у всех Н.п.п. нельзя считать случайным. Установлено, что некоторые медиаторы воспаления (брадикинин, простагландины) вызывают также ощущение боли и лихорадку. Поэтому, угнетающе влияя на эти медиаторы, рассматриваемые антивоспалительные средства дают анальгетический и жаропонижающий эффект. Возможно, что некоторую роль при этом играет также блокада данными средствами периферических болевых рецепторов. В то же время влиянию на нервные центры терморегуляции и болевого восприятия, вопреки прежним взглядам, не придается большого значения. Однако несмотря на возможную связь этих эффектов, необходимо иметь в виду, что даже в случае их действительного сочетания они могут резко различаться по степени выраженности. Важно клинически дифференцировать болеутоляющее и собственно противовоспалительное действие лекарств. У некоторых пациентов болевой синдром может быть самым ярким клиническим проявлением воспалительного процесса. Поэтому любое уменьшение боли иногда рассматривается как проявление противовоспалительного влияния, хотя в принципе такой подход неправилен (морфин в подобных случаях также уменьшает боль, не обладая антивоспалительными свойствами).
Н.п.п. не обладают доказанным непосредственным влиянием на иммунную систему, однако у некоторых больных они проявляют, по видимому, некоторое «вторичное» иммунодепрессивное действие, поскольку снижение капиллярной проницаемости в части случаев способно несколько затруднять контакт иммунокомпетентных клеток с антигеном, а антител — с субстратом; стабилизация лизосомных мембран в макрофагах ограничивает расщепление плохо растворимых антигенов, необходимое для развития последующих этапов иммунной реакции. Поэтому при длительном применении Н.п.п. в части случаев достигается лечебный эффект, сопоставимый с назначением «базисных» препаратов.
Среди побочных эффектов, свойственных группе Н.п.п. в целом (хотя степень их выраженности бывает различной), можно отметить следующее: «раздражение» желудочно-кишечного тракта (включая образование петехий, эрозий и язв), головокружение, головная боль, аллергические кожные сыпи, повышение АД, задержка жидкости. Тем не менее у большинства пациентов переносимость Н.п.п. оказывается хорошей, и побочных эффектов не возникает.
Опухоли и опухолевидные образования суставов в ревматологической практике встречаются относительно редко. Точный диагноз особенно важен в случае моноартрита.
Опухолеподобные образования синовиальных структур, Пигментный виллонодулярный синовит
заболевание неясной этиологии, характеризующееся диффузным или узловатым разрастанием синовиальной оболочки с наличием ворсинчатых выростов бурого цвета, содержащих гемосидерин и кристаллы холестерина. Микроскопически в местах утолщения ворсин выявляются многоядерные гигантские клетки, которые располагаются в строме свободно или тесно связаны с соединительной тканью. Учитывая данные гистологического исследования, такой патологический процесс следует рассматривать не как опухоль, а как воспалительную гранулему. Одним из этиологических факторов при этом являются повторные геморрагии
всустав. Способность к ограниченному или диффузному поражению, разная его локализация, а также комплекс изменений при морфологическом исследовании стали основанием для многочисленных названий данной патологии: доброкачественная (гигантоклеточная) синовиома, гигантоклеточный тумор сухожильного влагалища или синовиальной оболочки, ксантома, ксантогранулема, геморрагический виллезный синовит и др., что приводит к терминологической путанице при диагностике.
П.в.с. наблюдается в основном у лиц молодого возраста, чаще у мужчин. Обычно при этом поражается коленный сустав, реже тазобедренный, голеностопный, локтевой, таранные, предплюсневые суставы. Характерные симптомы — боль и припухлость, которые могут быть нерезко выраженными и преходящими в течение длительного времени, но постепенно развиваются признаки артрита. В области сустава пальпируются уплотнения. Синовиальная жидкость обычно с примесью крови или темно-коричневая, без сгустков, содержит полинуклеары (до 26%) и эритроциты. При рентгенологическом исследовании сустава подтверждается наличие
всиновиальной сумке экссудата. В более поздней стадии П.в.с. выявляются уплотнение и множественные кисты в субхондральных отделах кости. На артрограмме коленного сустава обнаруживается расширение или растяжение надколенной сумки со значительным количеством карманов и дефектом заполнения. Синовиальная мембрана диффузно коричневого цвета покрыта плотными образованиями в виде длинных вытянутых ворсин, слияние которых приводит к формированию «комков» или узелков различного размера. Последние покрыты тонким слоем синовиальных плоских клеток и содержат различной плотности скопления округлой или вытянутой формы: гранулы гемосидерина и кристаллы холестерола как в виде свободных скоплений, так и в
виде включений в цитоплазму поверхностно и глубоко расположенных клеток. Имеются участки фиброза. При электронно-микроскопическом исследовании преобладают макрофагоподобные и фибробластоподобные клетки, образующиеся из нормальных синовиальных клеток.
Локальный нодулярный синовит встречается чаще, чем диффузный. В этих случаях обычно поражается коленный сустав, симптомы болезни нередко наблюдаются многие месяцы или годы, но диагноз может быть установлен лишь при биопсии синовиальной оболочки; картина сходна с той, которая отмечается при П.в.с.
Пигментный виллонодулярный бурсит — необычная патология, которая может определяться в области надколенника или голеностопных суставов и клинически проявляется небольшим увеличением их размера.
Локальный нодулярный теносиновит
наиболее часто встречающаяся патология. Болеют обычно взрослые молодого или среднего возраста, чаще женщины. При этом характерно поражение указательного или среднего пальцев. На ладонной или тыльной поверхности появляется твердое узелковое образование, иногда оно локализуется в области пястнофаланговых, голеностопных, лучезапястных суставов или пальца стопы и состоит из единичных гомогенных, фиброзных узелков, но чаще узелок разделен на отдельные скопления серого, желтоватого или красноватокоричневого цвета, богатые фиброзной тканью, холестерином и гемосидерином.
Пигментный виллонодулярный теносиновит
наблюдается в виде локального или диффузного поражения сухожильных оболочек кистей и стоп. В этих случаях опухолеподобные образования иногда бывают больших размеров и вызывают эрозию близлежащей кости. До настоящего времени обсуждается вопрос: является ли это образование истинной неоплазмой синовиальной ткани (доброкачественная гигантоклеточная синовиома) или формой хронического воспаления, этиология которого еще неизвестна. Появление эрозий в близлежащей кости, рецидивы после неполной экстирпации и обнаружение участков, окруженных синовиальными клетками, свидетельствуют о наличии неоплазмы. Однако происхождение П.в.т. остается неясным. В эксперименте на собаках повторные инъекции в сустав вызывали изменения, напоминающие это заболевание у человека.
Доброкачественные опухоли. Синовиальный хондроматоз
доброкачественное новообразование, чаще встречается у мужчин 20—40 лет; обычно поражается коленный сустав, но возможно вовлечение тазобедренного, локтевого, плечевого и даже височно-челюстного. Болезнь в основном моноартикулярная, но может быть и олигоартрит, например при поражении обоих коленных суставов. У пациента появляются боль, припухлость и ограничение движений в суставе, «защелкивание» сустава. С.х. может протекать бессимптомно и обнаруживаться случайно.
Лечение. Показана синовэктомия (для уменьшения болей и восстановления функции сустава). Операция должна производиться радикально, чтобы избежать рецидива хондроматоза. Остеохондрома наблюдается у детей в месте прикрепления сухожилий в крупных суставах. Опухоль сопровождается болью в суставе, болезненна при пальпации. Рентгенологически обнаруживается выбухание трабекулярной кости в области метафиза. Показано удаление опухоли.
Хондрома
чаще появляется в возрасте 10—50 лет, поражаются фаланги пальцев кистей и стоп. Обнаруживается в основном рентгенологически (выявляется небольшая, хорошо отграниченная опухоль). Показано удаление и выскабливание опухоли.
Остеоидная остеома
наблюдается у детей и молодых людей. При расположении опухоли вблизи сустава возникает артрит. Локализуется О.о. в бедренной, большеберцовой кости или позвонках. Характерна резкая боль в соответствующих суставах, особенно ночью. При рентгенологическом исследовании обнаруживаются распространенный остеопороз, локальный склероз или поля разрежения с очаговыми уплотнениями. Для установления диагноза иногда необходимы снимки в косых проекциях, томография и сканирование. Опухоль подлежит удалению.
Гемангиома
располагается в синовиальной оболочке и сухожильных влагалищах, обычно в коленном суставе.
Характерны приступы острого отека сустава, нередко связанные с минимальной травмой, боль и неприятные ощущения из-за заклинивания и блокирования сустава. При пальпации иногда удается обнаружить уплотнение мягких тканей сустава, гипертрофию эпифиза. При пункции сустава получают либо кровь, либо темно-желтую жидкость с высоким содержанием билирубина.
Диагноз нередко можно подтвердить только при артроскопии, ангиографии.
Доброкачественная гигантоклеточная опухоль
возникающая в эпифизе бедренной, большеберцовой, лучевой костей. Характерны резкая боль, усиливающаяся при движении и утолщении конца кости. Рентгенологически обнаруживается большая «рентгенонегативная» зона, округлая, с множественными перегородками. Периостальная реакция отсутствует.
К доброкачественным опухолям, которые могут симулировать артрит, также относятся простые солитарные кисты, локальная эозинофильная гранулема, липома, фиброма. Две последние представляют интерес для ревматолога.
Липома
локализуется обычно в субсиновиальном жире и на связке надколенника. Может обнаруживаться в сухожильной оболочке кистей, запястья, стоп и голеностопных суставов. Поражаются разгибательные сухожилия чаще симметрично. Полагают, что эта опухоль нередко возникает в ответ на хроническое раздражение, часто связана с дегенеративными заболеваниями суставов и не должна классифицироваться как неоплазма.
Истинная фиброзная опухоль
встречается редко, обычно развивается у пожилых людей вследствие виллонодулярного синовита. Хирургического лечения не требуется.
Злокачественные опухоли. Синовиальная саркома (синовиома)
развивается у лиц молодого возраста, локализуется в синовиальной оболочке суставов обычно нижних конечностей. Характерны нарастающая боль, припухлость и болезненность вокруг сустава. Рентгенологически обнаруживаются тень с кальцинатами, кистозные изменения кости. Лечение: радикальное удаление, облучение.
Хондросаркома
поражает хрящ коленного, плечевого сустава, таза. Локализуется обычно вблизи прикрепления мышц. Боль в суставе очень выражена, усиливается ночью; выявляются плотная припухлость около сустава, иногда сгибательные контрактуры. Рентгенологически видна куполообразная тень с кальцификатами. Лечение — радикальная операция.
Метастатические опухоли в суставах
встречаются редко, но могут находиться в мелких периферических костях (надколенник, фаланги, в которых метастаз обычно локализуется вблизи сустава). Чаще всего источником метастаза является карцинома легких. Может произойти тотальная деструкция надколенника с развитием резких болей в суставе, выпотом и кровоизлиянием в сустав. В синовиальной жидкости обычно обнаруживаются злокачественные клетки.
Опухоли несиновиальных структур сухожилий, фасций и апоневрозов. Гистиоцитома
доброкачественная опухоль в виде одного или, реже, множественных узелков различных размеров, располагающихся в коже или в фасциальных структурах, главным образом нижних конечностей. Рост узелков происходит медленно, иногда прекращается. Разнообразие микроскопического строения опухоли, связанное с клеточным полиморфизмом ее источников, частое накопление в элементах опухоли липидов и гемосидерина привели к обилию синонимов этого заболевания: ангиофиброма, ангиофиброксантома, сидероксантома.
Эпителиоидная саркома
проявляется в виде плотных малоболезненных узелков диаметром до нескольких сантиметров, склонна к изъязвлению. Опухоль имеет тенденцию распространяться вдоль фасций и сухожилий. Преимущественно локализуется на конечностях (ладонная поверхность пальцев, разгибательная поверхность предплечья, передняя поверхность голеней). Название «эпителиоидная» дано из-за внешнего сходства элементов опухоли с клетками плоского эпителия. Лечение оперативное.
| Видео (кликните для воспроизведения). |
Источники:
- П. В. Евдокименко Артроз. Избавляемся от болей в суставах / П. В. Евдокименко. — М. : Мир и Образование, 2014. — 224 c.
- Избранные лекции по клинической ревматологии. — М. : Медицина, 2011. — 272 c.
- Романовская, Н. В. Лечение остеохондроза позвоночника: моногр. / Н. В. Романовская. — М. : Аверсэв, 1999. — 208 c.
- Я. Ю. Иллек Диагностика и лечение ревматизма у детей / Я. Ю. Иллек, М. Р. Нуритдинов, И. И. Алимджанов. — М. : Издательство медицинской литературы им. Абу Али ибн Сино, 2013. — 168 c.
- Руденко, Н. Б. Cправочник ревматолога: моногр. / Н. Б. Руденко, А. Ф. Лещинский, Н. А. Остапчук. — М. : Здоров’я, 2014. — 176 c.
Приветствую Вас на нашем ресурсе. Я Артем Постников. Я уже более 10 лет работаю травматологом. В настоящее время являюсь профессионалом в своей области, хочу подсказать всем посетителям сайта как решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны для того чтобы донести как можно доступнее всю нужную информацию. Однако чтобы применить все, описанное на сайте всегда необходима обязательная консультация у специалистов.