Содержание
Ушибом называется тупое повреждение (не сопровождающаяся ранением кожи) мышц и соединительной ткани, при котором происходит повреждение мелких сосудов. При этом возникает истечение крови из них с последующим её скоплением в окружающих тканях. Наиболее подвержены этому процессу мышечная и жировая ткани.
Повреждения тазобедренного сустава занимают в общей структуре около 6%, но по своей значимости выходят на первое место. Травмы главного опорного сочленения, наряду с позвоночным столбом, приводят к выраженным симптомам и резкому ограничению подвижности человека.
Причины
Ушиб тазобедренного сустава возникает вследствие воздействия двух механизмов травмирования – падения с основным действием веса человека и удара тяжелым предметом извне. Размеры «ударяющего» предмета могут резко колебаться от камня или кирпича до транспортного средства (авария). Как правило, эта травма возникает в результате:
- Занятий спортом (обычна для игровых видов спорта, фигурного катания, гимнастики и акробатики, единоборств).
- Падения (в основном подвержены дети и пожилые люди).
- Травмы на производстве (все рабочие специальности, особенно строители).
- Автомобильные аварии.
Механизмы развития
Так как в организме кровь в норме не выходит за границы кровеносного русла, появление её извне вызывает воспалительный процесс. Он имеет характерные особенности: протекает без присоединения микроорганизмов и несет оздоравливающую функцию (удаление синяка). Но в остальном процесс типичен, поэтому его сопровождают характерные симптомы.
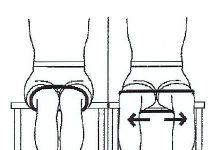
Такое крупное образование, как тазобедренный сустав, надежно защищено со всех сторон мягкотканными и костными образованиями. К ним относятся:
- бугор седалищной кости сзади;
- гребень тазовых костей сверху;
- ягодичные мышцы сбоку.
Поэтому, в зависимости от расположения повреждения, симптомы будут наиболее выражены в одном или нескольких перечисленных анатомических ориентирах.
Симптомы
Характеризуются достаточным однообразием, основными различиями являются только интенсивность проявления и расположение очага. От объема поражения и применения лечения их длительность может колебаться от 4 суток до 2 недель. Типичными проявлениями являются:
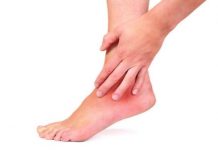
- Ноющая боль различной интенсивности, которая в начальные моменты после травмы распределяется на всю конечность/бедро, а через сутки локализуется в основном вокруг ушибленного образования.
- Гематома (кровоподтёк) в месте травмирования, максимальных размеров и характерной бордово-синюшной окраски достигает на 1–2 сутки.
- Отёк, формирующийся одновременно с гематомой (синяк) и проявляющийся уплотнением и «лоснением» кожи над очагом.
- Покраснение участка кожи (связано с расширением сосудов кожи).
- Повышение температуры на ощупь.
- Нарушение функциональной активности конечности (неприятные ощущения и отечность резко ограничивают привычную подвижность – появляется хромота).
Сами по себе проявления не являются угрожающими жизни, но в некоторых случаях (дорожная авария) возникают в сочетании с другими, более тяжелыми травмами. Это влияет на продолжительность лечения и восстановления.
Осложнения
- Нагноение кровоизлияния и формирование гнойника.
- Воспаление пропитанных кровью мышц – миозит.
- Замещение мышечной ткани соединительной – фиброз (сопровождается уплотнением и уменьшением сократительной активности).
- Флегмона бедра – разлитое гнойное воспаление.
Данные состояния являются поводом для проведения экстренного хирургического вмешательства.
Диагностика
Основными мероприятиями являются опрос (для выяснения причины травмирования) и тщательный осмотр врачом. Внешнее обследование включает выявление большинства проявляющихся признаков заболевания. Определяется объем и характер движений в тазобедренном сочленении, которые осуществляются самостоятельно или с помощью врача.
- Обзорный рентгеновский снимок в 2 проекциях, позволяет наиболее быстро исключить переломы или вывихи, а также дает представление о наличии воспалительного процесса, которым осложнился большой кровоподтёк.
- Компьютерная томография, являющаяся также методом лучевой диагностики, исключает повреждения костей (отличается большей точностью, так как делает послойные снимки выбранного участка).
- Магнитно-резонансная томография, которая является наиболее информативным исследованием, поскольку дает оценку всех тканей сустава, а также гематом (её использование оправдано только при неэффективном консервативном лечении или по желанию пациента).
Правильно подобранный объем диагностических исследований позволяет вовремя отличить ушиб от травм с функционально-анатомическими нарушениями целостности (вывихов и переломов), требующих незамедлительных действий со стороны врачей-травматологов.
Лечение
Консервативное лечение
В неосложненных случаях является методом выбора и включает стандартную схему, состоящую из организационных мероприятий и применения медикаментов:
- Создание функциональной разгрузки (приподнятое положение ноги, постельный режим до 3 суток с последующим применением костыля или трости).
- Приложение холода (пакет со льдом) на место ушиба для уменьшения объема кровоизлияния в течение 1 суток.
- Применение противовоспалительных препаратов в формах таблеток (Диклофенак, Кетопрофен), мазей и гелей (Ортофен, Вольтарен).
- Использование обезболивающих средств (Кеторолак, Темпалгин).
- Противоаллергические лекарства для уменьшения отёка (Супрастин, Диазолин).
Обосновано применение лекарственных средств до исчезновения основных симптомов (боль и опухание).
Хирургическое лечение
Применяется только в случае развития воспалительного процесса и других осложнений. Включает в себя 2 вида вмешательств:
- Рассечение и дренирование воспалившейся гематомы проводят при её нагноении.
- Рассечение оболочек мышц проводят при пропитывании их кровью и сильной отёчности.
Реабилитационное лечение
ЛФК рекомендовано применять после исчезновения болевого синдрома. Они направлены на восстановление тонуса мышц и повышение их силы.
Физиологическая незрелость или серьезное заболевание?
В статье будет рассказано о врожденном пороке развития опорно-двигательного аппарата, а именно – о дисплазии тазобедренного сустава – симптомов данного заболевания, факторах риска, вероятных причинах возникновения, а также методах лечения и показаниях для проведения хирургического вмешательства.
Если установлен диагноз недоразвитие тазобедренного сустава у новорожденных лечение требуется в обязательном порядке, однако в зависимости от возраста выявления патологии, тяжести состояния – существуют различные методики коррекции, большая часть из которых направлена на нехирургическое восстановление полноценности данного сочленения.
Что такое дисплазия
Дисплазия или неразвитость суставов у новорожденных является самой частой врожденной ортопедической патологией данного возраста и подразумевает наличие нарушенного роста и развития всех костей, участвующих в формировании сочленения.
Термин является собирательным, поэтому для начала разберемся, какие состояния входят в это понятие:
- дисплазия вертлужной впадины без подвывиха;
- сублюксация;
- полный вывих;
- тератологические формы патологии.
Важно! Дисплазией является незрелость не только костных элементов сустава, но и его капсулы, мышечного каркаса и связочно-сухожильного аппарата.
Этиология или что и кто тому виной
Здоровые ТБС у новорожденного характеризуется полноценным развитием двух главных структур – хрящевой основы вертлужной впадины (англ., acetabulum) и центрировано расположенной в ней головки бедренной кости. Изменение любого из этих элементов в процессе формирования или роста обуславливает дисплазию.
На сегодняшний день лидирующей теорией, объясняющей данный порок, считают нарушение первичной закладки плода и задержку роста уже нормально заложенного сустава. Не исключают также влияние на плод экзогенных и эндогенных веществ, что подтверждает повышенной частотой встречаемости данного нарушения в географических местностях с неблагоприятной экологической обстановкой.
Информирование и обучение родителей – важный шаг в предупреждении ДТС.
Факторы, влияющие на нарушение нормального развития данного сустава:
- Генетические факторы. Данная теория не подтверждена окончательно, однако увеличение частоты встречаемости тазобедренной дисплазии при наличии двух наследственных особенностей имеет место быть. К первому такому изменению относят генетически детерминированную генерализованную слабость суставов. Ко второму – плоскую вертлужную впадину. Открытым остается вопрос об односторонности процесса при наличии одного из вышеперечисленных наследственных факторов.
- Гормональные причины. Считают, что повышение эстрогенов, прогестерона и релаксина у матери в последние недели гестации стимулируют слабость структуры суставов таза. В поддержку этой теории выступает низкая частота встречаемости дисплазии тазобедренного сустава (ДТС) у недоношенных новорожденных, которые не достигли пика повышения вышеперечисленных материнских гормонов.
- Внутриутробная диспозиция. Ягодичное предлежание плода благотворно влияет на развитие ДТС. Статистически наиболее подвержены данному виду патологического предлежания дети от первой беременности. Дополнительным фактором, влияющим на неправильное расположение головки бедра относительно вертлужной впадины, является олигогидрамнион – малое количество околоплодных вод.
- Факторы, влияющие постнатально. Самой важной причиной, чаще всего являющейся виновником того, что ТБС у новорожденных и грудничков стран постсоветского пространства недоразвиты – тугое пеленание детей.
Вторым фактором, играющего важную роль в формировании ДТС является ношение ребенка в позиции полного разгибания нижних конечностей в коленных и тазобедренных суставах с близко расположенными ногами.
Как утверждает доктор Комаровский девочки чаще страдают данным заболеванием, обходя мальчиков примерно в 7 раз. Все вышеперечисленные факторы риска требуют дополнительного внимания со стороны ортопедов.
Клинические проявления и ведение ребенка
Дисплазия у новорожденных в данный период жизни можно диагностировать лишь при осмотре ребенка ортопедом. В идеале это необходимо сделать сразу после рождения, однако такая практика трудновыполнима ввиду различных особенностей неонатального периода и организации здравоохранения.
Ранние проявления
Ряд физикальных тестов является скрининговыми методами исследования, которые позволяют выделить детей с патологией в суставе:
- Тест Ортолани. Проводит данное обследование врач-ортопед, который удерживает бедра ребенка большими пальцами, размещая остальные пальцы кисти в области больших вертелов бедренной кости. Нижние конечности сгибаются в ТБС под 90°, после чего медленно и без применения физической силы отводятся.
Здоровы сустав у новорожденных при тесте Ортолани отводится гладко почти до 90° без патологических звуков.
При ДТС абдукция бедра будет сопровождаться некоторым затруднением движения в латеральную сторону, но при приложении незначительной силы возникает мягкий щелчок, после которого нога отводится полностью. При этом щелчок, если и не слышен, то ощущается пальцами врача, расположенными в области большого вертела пораженной конечности.
- Тест Барлоу. Проводится аналогичным образом, что можно заметить в видео в этой статье. Большой палец кисти экзаменатора помещается в паховую область и, захватывая, таким образом, бедро, выполняются попытки по введению и выведению головки бедренной кости из вертлужной впадины.
В случае если при этом тесте ощущается «выскальзывание» головки – сустав считается нестабильным.
Физикальные методы обследования у детей с ДТС.
В случае если после вышеописанных тестов появляется подозрение на незрелые ТБС у младенца – следующий шаг это ультразвуковая диагностика (касается детей возрастом до 3 месяцев). С ее помощью можно визуализировать форму вертлужной впадины, а также по отношению к ней положение головки бедренной кости.
Поздние проявления
Если по какой-либо причине в первый год не было диагностировано у ребенка дисплазии, она обязательно проявит себя в старшем возрасте. Однако, при этом, к сожалению, уже появятся клинические признаки, которые подтолкнут мать к обращению к специалисту.
Незрелость ТБС у грудничков проявляется неравномерностью кожных складок на бедре.
- асимметрия ягодичных складок на двух ногах;
- наличие дополнительных кожных складок на медиальной поверхности бедра пораженной конечности;
- «щелканье» в суставе;
- тугоподвижность или, напротив, разболтанность сустава;
- сложность в одевании памперсов из-за недостаточной абдукции;
- признак Галеацци – визуальное укорочение нижней конечности с ДТС;
- легкая наружная ротация нижней конечности с ДТС.
На фото представлен признак Галеацци при дисплазии.
Важно! Несмотря на бытующее мнение, позднее хождение детей не является специфическим признаком дисплазии. Однако если до 18 месяцев ребенок не начал ходить – необходимо исключить нарушение развития тазобедренного сустава.
Походка Тренделенбурга или «утиная походка» является показателем запущенного случая дисплазии. Для диагностики заболевания у детей старше 3 месяцев (после появления ядер окостенения эпифизов бедренной кости) используют рентгенографию.[3]
Признаки дисплазии на рентгенограмме:
- отсутствие или гипоплазия ядер окостенения головки бедренной кости у ребенка старше 3 месяцев;
- скошенность крыши вертлужной впадины (требует подсчета угла альфа);
- центрирование головки бедра без латеропозиции.
Рентгенограмма таза и суставов ребенка с дисплазией.
Лечение дисплазии
На сегодняшний день, к счастью, достаточно редки случаи позднего выявления данной патологии. Основой терапии является консервативное лечение при помощи специальных приспособлений, направленных на формирование вертлужной впадины и положения головки бедра в ней.
С этой целью ноги ребенка устанавливаются в постоянную позицию отведения. Тактика варьируется в зависимости от возраста ребенка.
Первые 3-6 месяцев жизни
При наличии свободного доступа к аппарату ультразвуковой диагностики и подтвержденной нестабильности в тазобедренном суставе, ребенку проводят установление шины на нижние конечности в позиции отведения и сгибания. Динамику восстановления проводят при помощи УЗД в установленные сроки для определения последующей тактики ведения ребенка с ДТС.
При отсутствии доступа к аппарату УЗД у детей с подозрением на дисплазию используют абдукционную подушку в течение первых 6 месяцев жизни. Если повторные осмотры выявили стабильность сустава – подушка снимается, но ребенок находится под наблюдением детского ортопеда еще некоторое время.
При нестабильности после полугода использования подушки у такого ребенка прибегают к применению шины до появления признаков нормального развития крыши вертлужной впадины и отсутствия симптомов ДТС (обычно в течение 3-6 месяцев).
Подушка, используемая для коррекции дисплазии.
Внимание! У 80-90% детей с нестабильностью в суставе при рождении происходит спонтанная коррекция в течение 2-3 недель, на протяжении которых ребенок находятся под наблюдением ортопеда.
Никогда нельзя прибегать к самостоятельному накладыванию шины у ребенка с ДТС без наличия соответствующих навыков, которыми обладает ортопед. Важно следовать основным трем правилам, которые предписывает инструкция при использовании шины.
- правильная коррекция сустава до наложения шины;
- избегание экстремальных положений;
- сохранение способности ребенка двигать ногами.
При неполноценной коррекции ТЗС перед установлением шины возможна травма зоны роста, расположенной на задней стенке вертлужной впадины и, соответственно, задержка развития нижней конечности.
Стремена Павлика – один из видов шин, используемых на сегодняшний день.
Возраст от 6 до 18 месяцев
При невозможности редуцировать дисплазию консервативными способами или запоздалом обращении к ортопеду в более зрелом возрасте ребенка, прибегают к хирургическому вмешательству. В таких случаях используют закрытую редукцию под общей анестезией и под контролем артрограммы. Применяют только у детей старше 3 месяцев.
После проведенной операции дополнительно накладывают шину для стабилизации сустава.
Постоянная дислокация в возрасте от 18 месяцев до 4 лет
У более взрослых детей закрытая редукция ядра тазобедренного сустава редко является успешной, из-за чего в большинстве случаев сразу прибегают к открытой операции, которая при выраженной дисплазии направлена на пластику.
После операции применяется иммобилизацию на период до 3 месяцев, по истечению которых гипс снимают для восстановления полноты движений в суставе.
Дислокация у детей старше 4 лет
Чем старше ребенок – тем тяжелее ему провести редукцию и стабилизацию в таком положении сустава, и тем выше риск осложнений. Аваскулярный некроз как неблагоприятное последствие проведенного оперативного вмешательства у детей старше 4-6 лет достигает 25% среди прооперированных.
Каждый случай в таком возрасте рассматривается строго индивидуально, так как наличие или отсутствие лечения может привести к ряду осложнений вплоть до инвалидизации пациента.
Внимание! Именно поэтому цена своевременной консультации ортопеда и лечения при наличии патологии, равна здоровой жизни ребенка.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Факты о травматическом вывихе бедра:
- Составляет 5% среди всех вывихов (каждый 20-й вывих – это вывих в тазобедренном суставе).
- Чаще всего травма встречается среди сильных, хорошо физически развитых людей в возрасте от 20 до 50 лет.
- Во время вывиха головка бедра может смещаться в разные стороны, но назад она смещается втрое чаще, чем вперед.
- Для возникновения повреждения должна быть приложена достаточно большая сила.
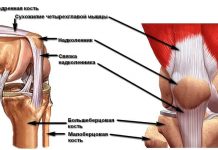
Особенности анатомии тазобедренного сустава
Тазобедренный сустав имеет высокую прочность и способен переносить большие нагрузки, которые обычно приходятся на нижнюю конечность.Основные элементы тазобедренного сустава:
- Головка бедренной кости. Она имеет шарообразную форму и соединяется с телом бедра при помощи тонкой шейки. Снаружи головка покрыта суставным хрящом.
- Вертлужная впадина на костях таза. Она охватывает головку бедра, благодаря чему, собственно, и образуется тазобедренный сустав.
- Вертлужная губа – хрящ, который проходит по краю вертлужной впадины и увеличивает её глубину. Дело в том, что сама впадина является неглубокой, поэтому головка бедренной кости соприкасается с ней не всей площадью. Вертлужная губа укрепляет сустав, не допускает чрезмерной подвижности.
- Наружные связки. Снаружи тазобедренный сустав укреплен четырьмя мощными связками.
- Внутренняя связка головки бедренной кости. Она проходит от вершины головки бедра к вертлужной впадине и играет важную роль – в ней проходят сосуды.
Вокруг тазобедренного сустава находится большой массив мышц, который дополнительно укрепляет его. Наиболее сильно развиты ягодичные мышцы.
Кровоснабжение головки бедра происходит из артерий, одни из которых подходят к ней со стороны шейки, а другие – со стороны вертлужной впадины, через внутреннюю связку головки бедра.
Какие бывают виды вывихов бедра?
Разновидности вывихов бедра в зависимости от направления смещения головки бедренной кости :
- Задневерхний – головка бедра расположена позади крыла подвздошной кости.
- Задненижний – головка бедра расположена возле седалищной кости.
- Передневерхний – головка бедра расположена спереди от крыла подвздошной кости.
- Передненижний – головка бедра расположена рядом с лобковой костью.
| Видео (кликните для воспроизведения). |
Задние вывихи встречаются в 3-5 раз чаще, чем передние.
Причины вывиха бедра Тазобедренный сустав укреплен прочными связками и большим массивом мышц, поэтому для того, чтобы произошел вывих, должна быть приложена достаточно большая сила, воздействие должно осуществляться на высокой скорости.
Ситуации, которые чаще всего приводят к вывиху бедра:
- дорожно-транспортные происшествия;
- падение с большой высоты;
- различные стихийные бедствия, катастрофы.
Травма носит непрямой характер, то есть воздействие оказывается не непосредственно на сам сустав, а на бедренную кость – она выступает в роли рычага.
Передние вывихи чаще всего возникают во время падения с большой высоты на ногу, которая в это время повернута наружу, немного согнута в тазобедренном суставе и отведена в сторону.
Во время описанных травм вывих чаще возникает у людей не старше 50 лет. У пожилых травма приводит к перелому бедренной кости.
Симптомы вывиха бедра Общие симптомы для всех разновидностей вывихов бедра
- Сильная боль в области тазобедренного сустава.
- Невозможность встать на поврежденную ногу.
- Невозможность совершать движения в тазобедренном суставе.
- Деформация в области тазобедренного сустава (в зависимости от вида вывиха).
- Вынужденное положение ноги (в зависимости от вида вывиха).
- Значительное усиление боли при попытке движений в тазобедренном суставе.
- Если взять ногу пострадавшего и попытаться подвигать её в тазобедренном суставе, будет ощущаться пружинящее сопротивление.
- В области тазобедренного сустава, ягодицы, паха может возникать припухлость и кровоизлияние под кожей.
Симптомы в зависимости от вида смещения головки бедренной кости
| Разновидность вывиха | Симптомы |
| Задний |
|
| Передний |
|
Осложнения вывиха бедра
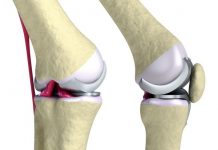
Наиболее распространенное осложнение травматического вывиха бедра – повреждение сосудов, которые питают головку бедренной кости. При этом развивается её аваскулярный некроз, начинается разрушение костной ткани. Возникают боли, пациент практически утрачивает возможность нормально передвигаться самостоятельно. Приходится выполнять операцию эндопротезирвания тазобедренного сустава.
Другое осложнение травмы – ушиб седалищного нерва, который проходит недалеко от тазобедренного сустава.
Симптомы:
- Боли по задней поверхности ноги.
- Нарушения движений и чувствительности, вплоть до полного паралича (если во время травмы произошел разрыв нерва).
- Шелушение, язвы на коже.
Смещенная головка бедра может сдавить бедренные сосуды – при этом нарушается кровообращение в нижней конечности. Вывих должен быть устранен как можно быстрее – если пройдет слишком много времени, могут погибнуть ткани, которые перестали получать кислород.
Повреждение запирательного нерва приводит к развитию нарушений со стороны мышц внутренней поверхности бедра.
Застарелый вывих бедра
Если вывих бедра не был вправлен сразу после травмы, то со временем он становится застарелым и устраняется намного сложнее.
Классификация вывихов, в зависимости от сроков:
- Свежие – с момента получения травмы прошло не более 3 дней.
- Несвежие – с момента получения травмы прошло от 3 дней до 3 недель.
- Застарелые – с момента травмы прошло более 3 недель.
При застарелом вывихе бедра капсула тазобедренного сустава становится толще и плотнее, свободное пространство вокруг сустава заполняется соединительной тканью, может со временем окостеневать. Эти патологические изменения можно устранить только при помощи хирургического вмешательства.
Признаки застарелого вывиха бедра:
- Имеются те же симптомы, что и при свежем вывихе, но они выражены в меньшей степени.
- Беспокоит боль, но она уже не так сильна.
- Деформация становится менее заметна.
- Больной хромает. Он приспосабливается стоять и ходить с вывихнутым суставом: у него возникает искривление позвоночника, перекос таза.
Первая помощь пострадавшему с вывихом бедра Нужно ли вызывать «Скорую помощь»?
При тяжелой травме и подозрении на вывих бедра нужно немедленно вызвать бригаду «Скорой помощи». Пострадавший должен быть доставлен в клинику, где ему под наркозом будет выполнено вправление вывиха.
Ни в коем случае не стоит пытаться вправить вывих бедра самостоятельно. Во-первых, это очень сложно.
Тазобедренный сустав окружен мощными мышцами, которые во время травмы напрягаются – ничего не получится без наркоза. Во-вторых, неправильными действиями можно принести больше вреда, чем пользы, особенно если у пострадавшего имеется перелом шейки бедра, повреждение сосудов и нервов.
Что можно сделать?
- Дать пострадавшему обезболивающее. Желательно ввести анальгетики внутримышечно – если рядом есть человек, который умеет это делать.
- Выполнить иммобилизацию – зафиксировать поврежденную ногу. Для этого можно использовать подручные материалы, например, палки или арматуру, предварительно обмотав их бинтом. Можно примотать поврежденную ногу к здоровой. В время иммобилизации конечность должна находиться в том положении, которое она приняла сама после травмы – его нельзя менять.
- Приложить холод на область тазобедренного сустава. Это может быть пузырь со льдом, кусок материи, смоченный в холодной воде.
Пациент должен быть как можно быстрее доставлен в травматологическую клинику. Но делать это самостоятельно, на легковом автомобиле, нежелательно. Необходим автомобиль «Скорой помощи» или транспорт МЧС, оборудованный всем необходимым.
Какой врач занимается диагностикой и лечением этой травмы?
Пострадавшего с вывихом бедра доставляют в травмпункт, где его осматривает врач-травматолог. Обычно установление диагноза не вызывает труда.
Другие виды травм, похожие по своим проявлениям на вывих бедра:
- Ушиб. Имеется боль, но нет выраженной деформации в области сустава, а все движения сохранены.
- Подвывих – травма, при которой суставные поверхности головки бедренной кости и вертлужной впадины разобщаются не полностью, смещение происходит частично. Признаки сильно похожи на вывих, но движения в суставе частично сохранены.
- Переломы. Вывих бедра часто приходится отличать от перелома шейки бедренной кости, вертлужной впадины. Иногда имеется только перелом, а в других случаях он сочетается с вывихом – переломовывих.
Обследование при вывихе бедра
- Осмотр травматолога. Врач осматривает и ощупывает поврежденный тазобедренный сустав. Обычно вывих выявить легко, но его важно отличить от других видов травм, описанных выше.
- Рентгенография. Проводится в обязательном порядке всем пациентам. Снимки делают в двух проекциях – спереди и сбоку. Это дает возможность лучше определить положение головки бедра, выявить повреждение окружающих тканей.
- Компьютерная томография и магнитно-резонансная томография. Эти исследования проводятся в тех случаях, когда после рентгенографического исследования у врача все еще остаются сомнения в диагнозе.
Лечение вывиха бедра Лечение свежего вывиха бедра
Если нет осложнений, то вывих бедра вправляют закрытым способом, без операции.
Правила закрытого вправления вывиха бедра:
- проводится в операционной;
- обязательно применяется общий наркоз, так как процедура очень болезненная, и сокращающиеся от боли мышцы вокруг тазобедренного сустава не дают её нормально выполнить;
- пострадавшему вводят лекарственные препараты, способствующие расслаблению скелетной мускулатуры – миорелаксанты;
- вправление осуществляют два человека: хирург-травматолог и его помощник;
- во время вправления врач повторяет движения, которые произошли во время травмы, но в обратном порядке, в результате чего головка бедра встает на место.
Способы вправления вывиха бедра (названы по фамилиям врачей, которые их разработали):
После вправления снова делают рентгеновские снимки, чтобы убедиться, что головка бедренной кости встала на место.
После вправления вывиха бедра :
- Накладывают гипсовую лонгету от поясницы до кончиков пальцев. Она фиксирует три сустава: тазобедренный, коленный и голеностопный.
- Иногда необходимо наложение скелетного вытяжения на 3-4 недели. Через большеберцовую кость под наркозом проводят металлическую спицу, крепят на нее скобу и подвешивают к ней груз.
- В течение 3-4 недель назначается постельный режим. После этого пациент может начинать вставать и ходить, используя костыли.
- Затем в течение 8-10 недель запрещается давать нагрузку на поврежденную ногу – пациент может ходить, только опираясь на костыли.
- Обычно трудоспособность полностью восстанавливается через 3 месяца.
- Если вправление было выполнено сразу после травмы, прогноз благоприятен. Наступает полное выздоровление, функция поврежденной ноги полностью восстанавливается. У некоторых пострадавших развиваются осложнения (см. выше).
Лечение осложненного вывиха бедра
Осложнения вывиха, при которых необходима операция на тазобедренном суставе :
- Невозможность закрытого вправления. Обычно это мешает сделать капсула сустава или другие ткани, попавшие между головкой бедра и вертлужной впадиной.
- Разрыв связок.
Во время операции врач делает разрез и получает доступ к суставу. Он устраняет имеющиеся нарушения (убирает попавшие в сустав ткани, ушивает разорванные связки), производит открытое вправление головки бедра и накладывает швы.
Лечение застарелого вывиха бедра
При застарелых вывихах в тазобедренном суставе происходят выраженные изменения. В зависимости от того, насколько они сильны, хирург может выбрать один из двух видов операции:
- Открытое вправление вывиха. Оно возможно в том случае, когда сохранены суставные поверхности.
- Артродез – фиксация, после которой сустав становится полностью неподвижен. Выполняется, если сустав уже настолько изменен, что его функцию восстановить не удается. Цель операции – чтобы пациент мог хотя бы полноценно опираться на поврежденную ногу.
Реабилитация Вывих тазобедренного сустава – достаточно тяжелая травма. Скорость и эффективность восстановление функции поврежденной ноги и работоспособности пациента во многом зависят от того, насколько своевременно и правильно проводится реабилитационное лечение. У пациентов, которые прошли реабилитацию, результаты всегда лучше, чем у тех, кто лишь ограничился лечением в стационаре.
Реабилитационные мероприятия:
| Название | Описание |
| Массаж | Этот вид реабилитационного лечения начинают применять первым. Сначала массажист оказывает лишь легкое воздействие: поглаживание, растирание. В дальнейшем массаж делают более интенсивно. Цели массажа:
|
| Лечебная физкультура | Занятия лечебной физкультурой начинают в максимально ранние сроки, пока больной еще находится на постельном режиме. Этапы лечебной физкультуры:
|
| Физиотерапия | Курс физиотерапевтического лечения подбирается для каждого пациента индивидуально. Это зависит от тяжести травмы, вида лечения вывиха, возможностей клиники.
Основные методы физиотерапии, которые применяются при реабилитационном лечении вывиха бедра:
|
| Санаторно-курортное лечение | На состояние пациента благотворно влияют лечебные грязи, термальные воды и другие лечебные факторы, которые используются в санаториях и на курортах. |
Анатомо-функциональная характеристика тазобедренного сустава включает ряд особенностей, предохраняющих его от возникновения травматических вывихов. К ним относятся: а) полное соответствие суставных поверхностей; б) прочные связки, укрепляющие капсулу сустава; в) мощный мышечный слой, окружающий сустав; г) большой объем возможных движений при значительно меньших функциональных потребностях. В связи с вышеизложенным вывихи в тазобедренном суставе встречаются редко.
Травматические вывихи бедра подразделяют на передние и задние. В каждой из этих групп смещение головки происходит вверх либо вниз и в зависимости от этого различают 4 вида травматических вывихов бедра: 1) задневерхний или подвздошный; 2) задненижний или седалищный; 3) передневерхний или надлонный; 4) передненижний или запирательный. Наиболее часто встречается подвздошный вывих (до 85% от всех вывихов бедра).
Механизм возникновения вывихов.
Травматические вывихи в тазобедренном суставе происходят в результате непрямого приложения значительной силы. Непременным условием возникновения вывиха является сгибание в тазобедренном суставе, так как при его разгибании сустав блокируется напряжением мощных связок и дальнейшие движения, особенно ротация, возможны только вместе с тазом. Вид вывиха зависит от степени сгибания бедра, наличия приведения или отведения, наружной или внутренней ротации в момент травмы. Задний вывих обычно происходит при сгибании не менее 45°, приведении и внутренней ротации бедра. Для возникновения переднего вывиха тоже необходимо сгибание, но в сочетание с отведением и наружной ротацией. Данное повреждение сопровождается значительным разрушением окружающих мягких тканей.
Диагностика вывихов.
Положение больного вынужденное, любое его изменение сопровождается усилением боли. При всех видах вывихов выявляется сгибание бедра, однако, для каждого вида его степень различна. Кроме того, для задних вывихов характерны приведение и внутренняя ротация, для передних — отведение и наружная ротация. При всех видах вывихов возникает относительное укорочение нижней конечности. Большой вертел расположен выше линии, соединяющей седалищный бугор и переднюю верхнюю ость подвздошной кости (линия Розер-Нелатона), нарушается равнобедренность треугольника Бриана, линия Шумахера проходит ниже пупка. Активные движения в тазобедренном суставе отсутствуют, пассивные — резко болезненны, при попытке выведения конечности в среднефизиологическое положение определяется симптом пружинистого сопротивления. Положительный симптом «поршня»: укороченную после травмы ногу потягивают на себя. Ноги становятся одинаковыми по длине. Как только больную ногу отпускают – она снова становится короче здоровой.
|
Разновидность вывиха |
Симптомы |
|
Задний |
|
|
Передний |
|
Лечение. Вправление бедра следует проводить только под наркозом. Для устранения свежих задних и запирательного вывиха используют способ Джанелидзе. Больного укладывают на стол животом вниз, так, чтобы поврежденная конечность свешивалася через его край. Помощник фиксирует обеими руками таз, придавливая его к столу. Конечность сгибают в тазобедренном и коленном суставах и несколько отводят. Врач осуществляет тракцию книзу до ощущения перемещения бедра кпереди, а затем производит несколько ротационных движений. Вправление бедра сопровождается щелкающим звуком и восстановлением пассивных движений в суставе.
При всех несвежих и свежих надлонных вывихах для вправления используют способ Кохера: положение больного — лежа на спине, помощник фиксирует таз, прижимая его к столу. Для устранения несвежих задних вывихов (подвздошный и седалищный) по способу Кохера первым этапом ногу максимально приводят, сгибают в тазобедренном суставе и осуществляют тракцию по оси, головка бедра при этом выводится из-за заднего края вертлужной впадины. Вторым этапом бедро медленно ротируют кнаружи, в результате головка бедра устанавливается напротив впадины. Третий этап: при продолжающейся тракции по оси бедра, ногу быстро разгибают, отводят и ротируют кнутри. На этом этапе происходит устранение вывиха.
После устранения вывиха выполняют контрольную рентгенограмму. Если вывих не удалось устранить при первой попытке, производят еще одну или две попытки вправления (не более!), однако, каждый этап должен выполняться очень тщательно. При безуспешности закрытого устранения вывиха производят открытое вправление. После устранения вывиха, для профилактики асептического некроза головки бедренной кости проводится разгрузка сустава в течение 4 — 6 недель с помощью скелетного вытяжения, параллельно назначают физиотерапевтические процедуры, массаж и лечебную физкультуру для тазобедренного сустава. После этого до 4 месяцев с момента травмы больной ходит с помощью костылей без опоры на поврежденную конечность. При отсутствии признаков аваскулярного некроза головки бедра разрешают нагрузку на поврежденную ногу. Последствия вывихов зависят не только от лечебно-диагностических погрешностей. В определенной степени они имеют непосредственную связь с характером повреждения и анатомо-физиологическими особенностями сустава. Травматический вывих бедра сопровождается полным разрывом круглой связки и ее сосудов, питающих также суставной хрящ и область вертлужной впадины, а также разрывом суставной капсулы и ее сосудов, идущих к верхней части шейки бедра и к головке. А так как между этими сосудами анастомозы отсутствуют, то нарушение кровообращения соответствующей части головки бедренной кости в ряде случаев ведет к развитию аваскулярного некроза с последующими дегенеративно-дистрофическими изменениями. Последние усугубляются грубыми манипуляциями, ранними пассивными движениями и при нагрузке, а также при открытых вправлениях застарелых вывихов. Это осложнение, как правило, выявляется поздно. Несмотря на нарастающее ограничение сгибательных и ротационных движений, которое клинически проявляется сравнительно рано, рентгенологически диагноз подтверждается с большим опозданием, так как уплотнение головки определяется спустя 2—3 месяца после перенесенной травмы. Неблагоприятные последствия вывихов бедра нередко связаны с недостаточно обоснованным методом лечения, особенно когда вывих сочетается с краевым переломом вертлужной впадины. При вывихе бедра возможно повреждение суставного хряща, покрывающего кости, что увеличивает риск развития в последующем артрита или остеоартроза тазобедренного сустава.
| Видео (кликните для воспроизведения). |
Источники:
- Жолондз, Марк Новый взгляд на остеохондроз. Причины и лечение / Марк Жолондз. — М. : Питер, 2010. — 160 c.
- Бебнева, Ю. В. Ревматизм, артрит, артроз / Ю. В. Бебнева. — Москва: ИЛ, 2008. — 256 c.
- Артроз, артрит. Лечение и профилактика. — М. : Газетный мир, 2014. — 160 c.
- Евдокименко, П. В. Артрит. Избавляемся от болей в суставах / П. В. Евдокименко. — М. : Мир и Образование, 2015. — 256 c.
- Заболотных, И. И. Болезни суставов / И. И. Заболотных. — М. : СпецЛит, 2009. — 256 c.
Позвольте представиться на нашем портале. Я Алексей Вдовин. Я уже более 8 лет работаю травматологом. В настоящее время являюсь профессионалом в своей области, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны для того чтобы донести как можно доступнее всю нужную информацию. Однако чтобы применить все, описанное на сайте всегда необходима обязательная консультация у специалистов.