Содержание
- 1 Информация: тотальное эндопротезирование тазобедренного сустава
- 2 Что представляет из себя эндопротез тазобедренного сустава?
- 3 Как закрепляется эндопротез тазобедренного сустава в кости?
- 4 Как проходит операция по эндопротезированию тазобедренного сустава?
- 5 Тотальное эндопротезирование тазобедренного сустава
- 6 Как заканчивается операция?
- 7 Что происходит после операции?
- 8 Эндопротез тазобедренного сустава служит как правило 15 лет или дольше в зависимости от следующих условий:
- 9 Послеоперационная реабилитация
- 10 Разрешенные виды спорта после операции по тотальному эндопротезированию тазобедренного суставав:
Тазобедренный сустав — хирургия тазобедренного сустава // Артропластика тазобедренного сустава
Методы проведения артропластики тазобедренного сустава
Суть операции заключается в том, что после формирования и уменьшения в размере суставных концов, их окружают каким-либо пластическим материалом, которым, к примеру, может быть кожа пациента или фасция. Используют для этого также колпачки из плодных оболочек (амниона) и из хрящевой ткани самого больного. Применяются и консервированные, взятые от трупа суставные части кости (гомополусустав) либо даже суставы целиком (гомосустав).
Разновидностью артропластики является популярное на сегодняшний день эндопротезирование, искусственные компоненты для проведения которого изготавливаются из высокопрочного полиэтилена, металлических сплавов и композитной керамики.
Показания к артропластике тазобедренного сустава
Наиболее частым показанием к проведению артропластики тазобедренного сустава является коксартроз с развитием контрактуры. Непременное условие для данного метода лечения, хорошее состояние стабилизирующих сустав мышц: ягодичных, брюшного пресса, разгибателей спины и квадрицепса бедра.
Методика проведения артропластики тазобедренного сустава
Операция производится под общим наркозом, преимущественно через доступ Олье-Мерфи-Лексера, Смит-Петерсена или Мовшовича.
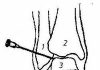
После разъединения мягких тканей, капсулу тазобедренного сустава сначала вскрывают, а затем отсекают. После чего головку бедренной кости вывихивают в рану. Если она сохранна, для создания прокладки между вновь сформированными суставными поверхностями с наружной стороны бедра берут фасцию и создают её дупликатуру либо используют аллопластические материалы, специальные колпачки, изготавливаемые из пластмассы или стали. После вправления головки в вертлужную впадину подшивают ранее отсеченные от большого вертела мышцы и послойно наглухо закрывают операционную рану.
При тяжёлых формах деформирующего коксартроза, при разрушении головки и шейки бедра оперативное вмешательство сводится к их резекции и углублению вертлужной впадины. Пациенту вместо патологически изменённого и функционально неполноценного тазобедренного сустава имплантируют эндопротез той или иной конструкции. После чего начинается достаточно долгий и ответственный процесс реабилитации.
На сегодняшний день артропластика — наиболее эффективный и перспективный оперативный подход, применяемый не только для борьбы с деформирующим артрозом, но и для устранения другой серьёзной патологии суставов. Но не смотря на всё разнообразие своих вариантов, данный способ лечения ещё не совершенен и имеет определённые недостатки. Тем не менее, преимущества его неоспоримы.
(495) 545-17-44 — хирургия тазобедренного сустава в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
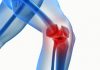
Тотальное эндопротезирование тазобедренного сустава прочно вошло в клиническую практику в последние десятилетия, широко применяется при лечении коксартрозов, приводящих к выраженному нарушению функции сустава и болевому синдрому, когда возможности для проведения сохранных реконструктивновосстановительных операций исчерпаны.
Сдерживающим фактором при выполнении эндопротезирования является то, что хорошие исходы оперативного вмешательства достигаются при незначительных нарушениях анатомических структур, позволяющих осуществить прочную первичную фиксацию компонентов эндопротеза.
В случаях выраженного недоразвития тазобедренного сустава, которое встречается при диспластическом коксартрозе, результаты эндопротезирования не всегда бывают успешными.
Цель исследования — обобщение опыта эндопротезирования тазобедренного сустава при диспластическом коксартрозе.
Материалы и методы
За период с 1998 по 2004 г. выполнено 148 операций тотальной артропластики тазобедренного сустава. Среди пациентов с диспластической формой коксартроза ведущее место занимали больные женского пола (122 женщины, 26 мужчин). Двустороннее поражение суставов наблюдалось у 52% пациентов, у 22 из них выполнено тотальное эндопротезирование обоих тазобедренных суставов. У 17 больных ранее выполнялись различные операции на тазобедренном суставе. Для оперативного лечения нами использовались протезы фирм «Алтимед», «W. Link», «Zweymuller».
Результаты и обсуждение
Бесцементная техника применяется у лиц молодого возраста или пожилых без видимых признаков остеопороза. Цементная техника предпочтительна у лиц пожилого возраста с явлениями остеопороза.
В зависимости от степени недоразвития вертлужной впадины с учетом ее рентгено-анатомического строения наблюдаемые нами больные разделены на пять групп:
- Дисплазия с небольшим дефектом (до 1/3) покрытия головки бедренной кости, головка находится в контакте с истинной вертлужной впадиной.
- Дисплазия вертлужной впадины с подвывихом головки бедра и увеличением размера входа в вертлужную впадину, с сохранившимся контактом головки бедра с впадиной.
- Диспластический коксартроз на фоне подвывиха с образованием вторичной вертлужной впадины.
- Диспластический коксартроз после ранее выполненных вмешательств на костях таза.
- Высокий врожденный вывих бедра.
Морфологически форма бедра бывает трех видов: флейтообразная, цилиндрическая, диспластическая.
Нами выделен четвертый вид формы бедра после корригирующего оперативного вмешательства на его проксимальном конце. Здесь встречаются различные варианты, в зависимости от вида выполненной ранее остеотомии бедра. Наиболее сложным для оперативного лечения является изменение формы и размеров костно-мозгового канала.
Предоперационная подготовка больных осуществлялась по общепринятой схеме, предусматривающей профилактику гнойных и тромбоэмболических осложнений. С профилактической целью вводились антибиотики цефалоспоринового ряда за 1 ч до операции, во время операции и в течение 3-5 сут после операции.
Фраксипарин (надропарин кальция) назначался за 12 ч до начала операции в дозировке согласно массе тела пациента. Следующая инъекция — через 12 ч после операции и далее в течение 3 дней в такой же дозе однократно. С 4-го дня после операции доза фраксипарина увеличивается на 0,1-0,2 мл (см. табл.).
| Масса тела больного, кг | Объем фраксипарина, вводимого один раз в сутки до операции и до 3-го дня после операции, мл | Объем фраксипарина, вводимого один раз в сутки, начиная с 4-го дня после операции, мл |
| < 51 | 0,2 | 0,3 |
| 51-70 | 0,3 | 0,4 |
| > 70 | 0,4 | 0,6 |
Профилактика фраксипарином проводится в течение всего периода риска возникновения тромбоэмболических осложнений (до трех недель).
Особенности операционной техники при разных степенях недоразвития вертлужной впадины заключались в следующем:
1. У больных первой группы оперативное вмешательство проводилось в классическом варианте и не представляло технических трудностей. В большинстве случаев нам удалось медиализировать чашку эндопротеза до 0,5-0,7 см (толстое дно вертлужной впадины), что с биомеханической точки зрения очень рационально, так как способствует более равномерному распределению нагрузки, возникающей в зоне имплантации. При имеющемся остеопорозе у лиц молодого возраста применялась чашка на размер больше последнего размера фрезы, чем достигалась более прочная первичная фиксация. У пожилых лиц с выраженным остеопорозом применялась цементная техника имплантации.
2. Вторая группа. Вертлужная впадина увеличена в размерах и представляет собой форму овала, вытянутого сверху вниз. При бесцементной фиксации чашка прочно фиксировалась к стенкам вертлужной впадины с боков и снизу, при этом верхние витки резьбы не соприкасались на протяжении 1/3 окружности с верхней стенкой вертлужной впадины, что потребовало обязательной пломбировки образовавшегося дефекта измельченной аутоспонгиозой, взятой с резицированной головки бедра.
3. Крепление чашки эндопротеза у больных третьей группы выполнялось по методике, предложенной Harris. Фрезой обрабатывалась вертлужная впадина до появления кровоточивости. Резецированная головка бедра разрезалась на 2 части, и ее сегменты фиксировались к подвздошной кости сверху от вертлужной впадины винтами. С помощью осциллирующей пилы удалялись избытки трансплантата, и с помощью фрезы окончательно формировалась несущая часть будущей крыши вертлужной впадины, после чего имплантировалась чашка эндопротеза нужного размера.
4. Ранее выполненные реконструктивные операции на тазовом компоненте (остеотомия по Хиари, тройная остеотомия) в связи с прогрессированием дегенеративно-дистрофического процесса потребовали тотальной замены тазобедренного сустава. За счет ранее выполненной остеотомий сформировались вертлужные впадины достаточной глубины, что обеспечивало необходимую опору для верхнего полюса имплантированной чашки. В случае образования дефекта, возникшего вследствие больших размеров головки бедра и впадины, чашка эндопротеза имплантировалась в истинную вертлужную впадину для восстановления центра вращения, а дефект, образовавшийся между верхним краем чашки и вертлужной впадины заполнялся аутоспонгиозой, взятой из резецированной головки бедра или по методике Harris.
5. У больных пятой группы с высоким вывихом бедра выполнено одно оперативное вмешательство, связанное с переломом шейки бедра. Операция выполнена из трансглютеального доступа. После удаления головки, тенотомии m. iliopsoas аддукторами произведена остеотомия большого вертела и укорачивающая остеотомия проксимального отдела бедра. Капсула резецирована до первичной вертлужной впадины, которая недоразвита. Фрезами небольших размеров сформирована впадина до внутренней стенки и имплантирована чашка эндопротеза Сиваша. Фиксация чашки для большей прочности осуществлена спонгиозными винтами через отверстия к тазу.
Из-за особенностей анатомического строения проксимального отдела бедра пациенты с диспластическим коксартрозом имеют тяжелую феморальную антеверзию и метафизарно-диафизарные геометрические несоответствия, особенно после ранее проведенных оперативных вмешательств на бедренном компоненте.
Бедро флейтообразной и цилиндрической формы хорошо подходит для фиксации ножки. При диспластической форме бедра становится необходимым значительное удаление губчатой кости в проксимальном отделе во время его обработки — зоны, имеющей решающее значение для фиксации ножки. Поэтому при обработке интратрохантерной области следует обращать особое внимание на то, чтобы по возможности была сохранена спонгиоза и после обработки ее рашпилями в спонгиозе оставалась видимая ячеистая структура. Очень важно, чтобы в своей средней трети ножка эндопротеза плотно контактировала с кортикальным слоем бедра. Уровень резекции шейки обычно располагается на 10-15 мм вверх от малого вертела. Важным моментом является коррекция латерального края протеза, что способствует нормализации варусной или вальгусной деформации бедренной кости.
В случаях, когда больным ранее выполнялась корригирующая остеотомия бедра, важным моментом является четкая установка ножки по ходу костно-мозгового канала с нормализацией шейно-диафизарного угла. При этом обязательным является погружение верхней части протеза в губчатую кость, не контактируя с кортикальной костью. В случае отсутствия такой возможности, предпочтение должно быть отдано цементной технике фиксации ножки протеза.
В раннем послеоперационном периоде у наших больных наблюдались следующие осложнения. Нагноение отмечалось у 2 пациентов на 7-10-е сутки после операции, что связано с техническими трудностями при установке эндопротеза и снижением защитных сил организма у больных с сопутствующими заболеваниями. В одном случае проведено удаление эндопротеза и внедрение большого вертела в бывшую вертлужную впадину, что позволило в отдаленном периоде достигнуть опороспособности нижней конечности. Во втором случае проведена замена эндопротеза на цементный эндопротез (цемент с гентамицином) «W. Link» с удовлетворительным результатом. Вывих головки эндопротеза отмечен у 2 пациентов. В первом случае вывих произошел из-за чрезмерной активности больной на 5-е сутки после операции. Произведено закрытое вправление. Соблюдение больной постельного режима в течение 3 недель позволило избежать повторной релюксации. Во втором случае релюксация наступила вследствие неправильной установки чашки эндопротеза, что потребовало повторной операции и установки чашки в правильном положении. Парез n. ischiadicus наблюдался нами у 3 пациентов. По нашему мнению, причиной данного осложнения является перерастяжение нерва во время операции или сдавление его гематомой. Проводилось лечение с участием невропатолога. Регресс неврологической симптоматики отмечен у всех больных в течение года.
Положительные отдаленные функциональные результаты отмечены у 95% оперированных пациентов. В частности, отсутствовал болевой синдром, практически полностью восстановился объем движений и опороспособность нижней конечности.
Таким образом, патологические анатомические отношения при диспластическом коксартрозе требуют дифференцированного подхода при подборе типа эндопротеза и методики его имплантации в каждом индивидуальном случае.
Волошенюк А. Н. БелМАПО.
Опубликовано: журнал «Медицинская панорама» № 6, июнь 2005 года.
АРТРОПЛАСТИКА (ПОЛНОЕ ЗАМЕЩЕНИЕ) ТАЗОБЕДРЕННОГО СУСТАВА ПО ПОВОДУ АРТРИТА
Женщина в возрасте 63лет была направлена на операциюартропластикитазобедренного сустава. Она страдает артритом, в связи с чем лечилась ацетилсалициловой кислотой и кортикостероидами, у нее выявлены застойная сердечная недостаточность, по поводу которой она принимала дигоксин, и метастазирующий рак грудной железы, в связи с чем потребовалось лечение тамоксифеном (антиэстроген). Интубация трахеи во время вводного наркоза была произведена с большими трудностями. Вскоре после аппликации метилметакрилатового цемента развились гипоксия и гипотензия.
ВОПРОСЫ
1. Что такое артрит?
2. Каковы хирургические манипуляции при артропластике тазобедренного сустава?
3. Каково физиологическое воздействие акрилового цемента?
4. Какие мероприятия могут уменьшить возможность осложнений, связанных с применением метилметакрилата?
5. Как оценить состояние больного с артритом перед операцией?
6. Как проводить премедикацию у больного с артритом перед тотальной артропластикой тазобедренного сустава?
7. Как проводить анестезию у больного с артритом при тотальной артропластике тазобедренного сустава?
1. Что такое артрит?Артрит представляет собой заболевание соединительной ткани, при котором в процесс вовлекаются суставные поверхности. При остеоартрите процесс чаще всего развивается в коленных и тазобедренных суставах, но иногда может развиться в телах позвонков, в результате чего происходит сдавление нервных корешков и образуется грыжа студенистого ядра. Уменьшение размеров межпозвонковых дисков можно четко видеть на рентгенограммах позвоночника. Лечение заключается в глубоком прогревании и приеме противовоспалительных нестероидных препаратов, например ацетилсалициловой кислоты или индометацина. Существуют относительные противопоказания к лечению стероидами, поскольку они могут способствовать развитию дегенеративных изменений в суставах. Реконструктивные операции, такие как артропластикаколенного или тазобедренного сустава, часто бывают необходимы из-за персистирующих болей.
Ревматоидный артрит, чаще всего встречающийся в лечебной практике, представляет собой системную патологию. Для него типично поражение суставов рук, кистей, коленных, шейного отдела позвоночника, суставов нижней челюсти и сочленения гортани. Подвывих Iшейного позвонка может привести к вклиниванию зубовидного отростка в большое затылочное отверстие или в спинной мозг и к квадриплегии. При вовлечении в процесс суставов нижней челюсти в них значительно ограничивается объем движений, при поражении сочленений гортани (перстневидно-черпаловидное сочленение) суживается голосовая щель и становится аномальной кривизна голосовых связок. Общие изменения при ревматоидном артрите, вероятнее всего, связаны с накоплением иммунных комплексов в микроциркуляторном русле и последующим развитием воспаления. Дегенеративные изменения в сердечно-сосудистой системе, легких, нервно-мышечных структурах, кроветворных органах и глазных яблоках также представляют собой составную часть общего ревматического процесса.
Лечение при ревматическом артрите проводится противовоспалительными иммунодепрессивными средствами, а также хирургическими методами. К классическим нестероидным противовоспалительным препаратам, применяемым при ревматическом артрите, относится ацетилсалициловая кислота. Правда, салицилаты могут нарушать функцию тромбоцитов, вызывать раздражение желудочно-кишечного тракта и изменения в печени. Альтернативными нестероидными препаратами из группы противовоспалительных средств служат индометацин, фунилбутазон, изопрофен, напроксен и др. Кортикостероиды назначают при неэффективности нестероидных препаратов. Следует помнить, что стероиды не купируют и не предотвращают дальнейшего развития дегенеративных процессов —они лишь подавляют воспаление и связанные с ним болевые ощущения. В некоторых случаях эффект наступает после лечения солями золота,D-пенициллиаминоми азатиоприном. К хирургическим методам лечения типа артропластики,высвобождения туннеля кисти или синовэктомии прибегают в крайних случаях, как к последнему средству, поскольку большинство больных относятся к группе высокого анестезиологического и операционного риска.
2. Каковы хирургические манипуляции при артропластике тазобедренного сустава?Больной лежит на боку, тазобедренный сустав вскрывают, головку бедренной кости вывихивают и удаляют. Вертлужную впадину обрабатывают одним из предложенных для этого методов, не допуская ее прободения, грозящего повреждением тазовых органов и нервов. Протез вертлужной впадины укрепляется с помощью акриловогокостного клея. Затем обрабатывают конец бедренной кости, расчищают и расширяют внутрикостную полость, стараясь удалить больше детрита и костного мозга. Иногда в обработанный конец вставляют специальный переходник, чтобы уменьшить внутрикостное давление, повышающееся в последующем. На проксимальном конце бедренной кости устанавливают временный протез и вправляют его в подготовленную вертлужную впадину, чтобы оценить и при необходимости корригировать длину кости. После соответствующей коррекции временный протез удаляют и на его место вставляют заранее подобранный постоянный протез головки бедренной кости. Его закрепляют акриловым костным цементом, после затвердения которого протез вправляют в подготовленную вертлужную впадину, большой вертел фиксируют в правильном положении. Мышцы и мягкие ткани зашивают послойно, что обеспечивает нормальное функционирование сустава. Рентгенологический контроль после операции необходим для подтверждения правильности протезирования сустава.
3. Каково физиологическое воздействие акрилового цемента?Акриловый цемент, обычно используемый в ортопедической практике, по химической структуре представляет собойметилметакрилат, ворганизме окисляющийся с образованием преимущественно пиру вата. Он метаболизируется столь полно, что в моче не удается обнаружить продуктов его распада. Поскольку пируват —вполне естественный для организма продукт, метилметакрилаттеоретически нетоксичен.
К сожалению, в действительности применение метилметакрилата упомянутым методом сопряжено с рядом опасных для жизни осложнений. Известно о развитии тяжелой формы гипотензии уже через 1мин после введения метилметакрилата в проксимальный отдел бедренной кости. Внутривенное введение мономера метилметакрилата также сопровождается гипотензией и тахикардией, сопровождающийся увеличением сердечного выброса. Центральное венозное давление при это остается стабильным. Все это свидетельствует о снижении общего сосудистого сопротивления под влиянием мономера метилметакрилата.
Опубликованы данные и о другом механизме развития гипотензии. Впрессовывание цемента и протеза в костномозговой канал значительно повышает внутрикостное давление, в связи с чем капельки жира и костномозговое вещество с силой выталкиваются в венозную систему с последующей легочной микроэмболией. Результаты проведенных исследований, подтвердившие существование подобного механизма, позволили определить резкое повышение центрального венозного давления на протяжении 3мин и снижение оксигенации крови в течение10мин после окончательного введения протеза головки бедренной кости. При проведении этой процедуры иногда происходит воздушная эмболия.
4. Какие мероприятия могут уменьшить возможность осложнений, связанных с применением метилметакрилата?
Усилия по предупреждению осложнений, связанных с применением метилметакрилата, должны быть ориентированы в соответствии с упомянутыми механизмами их развития. Гипотензия после введения мономера метилметакрилата обусловлена расширением периферических сосудов, поэтому могут быть успешными попытки уменьшить абсорбцию мономера. Максимальное его испарение достигается при увеличении до допустимого предела времени смешивания жидкости и порошка. Их смешивают до тех пор, пока цемент не начнет загустевать и склеиваться, о чем свидетельствует образование нитей. Консистенция келия к этому моменту должна быть тестообразной. На короткое время смешивание прекращают, что позволяет испариться дополнительному количеству мономера. После этого любые манипуляции с цементом сводят к минимуму, чтобы уменьшить смешивание мономера из внутренних слоев с наружными, из которых в основном он и всасывается. Эти меры увеличивают испарение мономера и сводят к минимуму его абсорбцию.
Разработаны рекомендации по уменьшению опасности легочной эмболии. Для этого следует тщательно промыть канал бедренной кости, удаляя из него потенциальные микроэмболы, и очистить его от костного мозга, крови и детрита. Кроме того, подъем дистальногоконца бедренной кости выше проксимальногопомогает дренированию содержимого из обрабатываемого конца кости и предохраняет от попадания в канал постороннего материала. Попытки промывания диафиза дистальногоотдела кости с помощью катетера не получили широкого распространения (табл. 39).
5. Как оценить состояние больного с артритом перед операцией?Обследование больного с артритом до операции начинают с оценки проблем, которые могут представлять опасность для его жизни во время операции или после нее (табл. 40).К одной из наиболее важных проблем относится состояние верхних дыхательных путей. Анкилоз шейного отдела может обусловить тяжелую форму его деформации, из-за которой интубировать трахею приходится у больного, находящегося в сознании, на фоне спонтанной вентиляции легких. В этих случаях интубация может быть проведена слепым методом через нос или под непосредственным контролем с помощью фиброскопа. Из-за анкилоза суставов нижней челюсти больной не может широко открыть рот, в связи с чем становится невозможной традиционная интубация через рот или даже ларингоскопия. Интубацию в этом случае проводят через нос. Действительно, большинство врачей в таких случаях предпочитают интубиро-вать трахею через нос у больного, находящегося в сознании, или же применять фиброскоп. Воспаление сочленений гортани служит причиной затруднений при интубации, которые обычно невозможно предвидеть до операции. Симптомами их воспаления могут быть чувство заполненности, уплотнение или ощущение инородного тела в горле, охриплость голоса, стридор, дис-фагия, диспноэ и боли, иррадиирующие в соответствующее ухо. При прямой ларингоскопии обнаруживают покраснение и отек слизистой оболочки над областью сочленения, сужение голосовой щели и выгибание голосовых связок во время вдоха. При этих изменениях требуется интубация при сохраненном сознании больного или же применение фиброскопа. Традиционная ларингоскопия при этом также затруднена из-за сужения и неподвижности голосовых связок.
Таблица 39. Побочное действие метилметакрилата костного цемента
|
Действие мономера метилметакрилата |
повышение внутрикостного давления и его последствия |
||
|
физиологические изменения |
Гипотензия, тахикардия центральное венозное давление не изменяется |
Гипотензия, тахикардия Гипоксемия Повышение центрального венозного давления |
|
|
механизм действия |
Расширение периферических сосудов |
Микроэмболия легких |
|
|
Профилактика |
Смешивание цемента до тестообразной консистенции Оставить цемент на короткое время Возможно меньше манипулировать с отстоявшимся цементом |
Удаление костного мозга, крови и детрита Промывание диафиза бедренной кости (±) |
|
Таблица 40. Осложнения артрита и их значение для анестезиолога
|
Орган, система |
Патологические Отрицательное Рекомендации изменения действие |
|||
|
Верхние дыхательные пути |
Анкилоз шейного отдела позвоночника |
Трудности при интубации трахеи из-за сгибательной деформации шейного отдела позвоночника |
Интубация трахеи при сохраненном сознании Интубация фиброскопом |
|
|
Анкилоз суставов нижней челюсти |
Трудности при интубации трахеи из-за невозможности достаточно открыть рот |
Интубация при сохраненном сознании Интубация фиброскопом Интубация через нос |
||
|
Анкилоз сочленении гортани |
Трудности интубации трахеи из-за сужения голосовой щели и неподвижности связок |
Интубация при сохраненном сознании Интубация фиброскопом Не допускать сгибания шей- ного отдела позвоночника |
||
|
Сердечно- сосудистая система |
Перикардиальный выпот с тампонадой сердца |
Гипотензия из-за уменьшения преднагрузки |
Перикардэктомия |
|
|
Заболевание коронарных артерий (артериит) |
Ишемия и инфаркт из-за нарушения перфузии миокарда |
Бета- блокаторы
Блокаторы кальциевого канала |
||
|
Поражение клапанов сердца (фиброз) |
Нитраты |
|||
|
Ревматоидные узелки в проводящей системе сердца |
Нарушения ритма |
Лечение основного заболевания Купирование аритмии |
||
|
Легкие |
Плевральный выпот |
Гипоксемия |
Дренирование плевральной полости |
|
|
Костальный хондрит |
Гипоксемия из-за рестриктивных изменений в легких Пневмоторакс из-за высокого давления на вдохе при вентиляции под положительным давлением |
Снижение дыхательных объемов легких Повышение уровня кислорода в дыхательной смеси |
||
|
Интерстициальный легочный фиброз |
Гипоксемия на фоне диффузионного блока |
Повышение уровня кислорода во вдыхаемой смеси |
||
|
Нервно- мышечная система |
Подвывих Iшейного позвонка Сдавление корешков шейных нервов |
Сдавление шейного отдела спинного мозга Нарушения чувствительности и движений |
Интубация трахеи при сохраненном сознании Удержание головы в нейтральном положении Интубация трахеи при сохранении сознания и укладка головы в оптимальное положение до вводного наркоза |
|
|
Кровет-ворная система |
Нарушение функции тромбоцитов при приеме ацетилсали-циловой кислоты |
Кровоточивость |
Контроль за временем кровотечения перед операцией |
|
Эндокрин-ная система |
Снижение продукции эндогенных стероидов при лечении кортикостероидами |
Гипотензия |
Заместительная экзогенная терапия кортикостеро-идами |
Оценка состояния средечно-сосудистой системы включает в себя распознавание возможных осложнений. У многих больных при ревматоидном артрите происходит выпот в перикард, который может накапливаться и вызывать тампонаду сердца. Больному в этом случае перед проведением наркоза необходимо ввести дренаж в полость перикарда. Недиагностированная тампонада может очень быстро привести к необратимой гипотензии, как только под действием анестезирующих препаратов снизится сократимость миокарда, что еще более уменьшит преднагрузку. Заболевание коронарных артерий, прежде всего артериит, способствует развитию ишемии или даже инфаркта миокарда из-за нарушения его перфузии. Лечение нитратами, бета-блокаторамии блокаторамикальциевого канала должно продолжаться вплоть до операции. При болезни клапанов сердца, сопровождающейся их фиброзированием, необходимо лечение в соответствии с особенностями этиологии и тяжестью процесса. При нарушениях ритма, обусловленных развитием ревматоидных бугорков в проводящей системе сердца, требуется специфическое лечение в соответствии с особенностями развившейся аритмии и сопровождающих ее нарушений гемодинамики. Регургитация аортальных клапанов обычно бывает результатом аортита и расширения устья аорты. Выпот может появляться не только в полости перикарда, но и в плевральных полостях. При значительном накоплении плеврального выпота перед операцией необходимо дренировать плевральные полости. Воспалительные изменения хрящевых отделов ребер в ряде случаев могут способствовать развитию рестриктивных поражений легких и гипоксемии. Многие больные в этом случае нуждаются в кислородотерапии. Пневмоторакс служит постоянной и реальной угрозой у больных с тяжелыми формами рестриктивных процессов в легких при проведении им вентиляции под положительным давлением. В этих случаях требуется особенно тщательный контроль за давлением на вдохе. Вентиляцию проводят несколько меньшими объемами при несколько большей частоте дыхания. Интерстициальный фиброз легких может привести к диффузионному кислородному блоку и к последующему усугублению гипоксемии. Эти больные нуждаются в дополнительном количестве кислорода.
Ревматические осложнения со стороны нервно-мышечной системы также могут представлять опасность для жизни. Так, подвывих Iшейного позвонка приводит к вдавливанию зубовидного отростка в спинной мозг, его компрессии и опасности квадриплегии. Риск последней уменьшается при проведении интубации трахеи у больного, находящегося в сознании, с фиксированными головой и шейным отделом позвоночника. Его деформация часто сопровождается сдавлением корешков спинномозговых нервов с нарушениями чувствительности и движений в соответствующих зонах. Интубация трахеи в этом случае также проводится при сохраненном сознании больного, что позволяет ему выбрать положение, наиболее соответствующее его ощущениям и сводящее к минимуму травму нервных корешков. Вводный и поддерживающий наркоз проводятся после интубации трахеи и укладки больного.
У больных с артритом чаще всего встречаются две проблемы, связанные с осложнениями при лечении. Салицилаты (ацетилсалициловая кислота) часто вызывают нарушения функции тромбоцитов и как результат кровотечение перед операцией и во время нее. Надежным скрининговым тестом при оценке функции тромбоцитов служит время кровотечения. Кортикостероиды часто назначают для купирования воспалительного процесса и связанных с ним болей. При длительном лечении они могут подавлять выработку собственных эндогенных стероидов, в результате чего в стрессовых ситуациях у больного может развиться гипотензия. Лечение стероидами часто бывает необходимо продолжать и в послеоперационном периоде.
Специально следует оценить анамнестические данные каждого больного. Естественно, что при любом подозрении на нестабильность в шейном отделе позвоночника требуется консультация нейрохирурга в отношении возможности подвывиха Iшейного позвонка. Энергичные исследования и движения в подобных случаях противопоказаны. При анкилозе шейного отдела позвоночника, напротив, необходимо определить максимальную подвижность для суждения о трудностях предстоящей интубации трахеи и выбора оптимального положения головы во время операции (табл. 41).При анкилозе суставов нижней челюсти необходимо оценить степень возможного открывания рта. Если он раскрывается на ширину менее 21/2 пальцев, то это чревато значительными трудностями при ларингоскопии и интубации трахеи. Анамнестические данные, указывающие на поражение черпаловидных хрящей, должны быть подтверждены с помощью непрямой ларингоскопии. Рентгенологическое исследование органов грудной клетки позволяет определить степень выраженности рестриктивных изменений в легких и исключить пневмонию и обширный экссудативный плеврит. Содержание кислорода в крови отражает состояние процессов оксигенации.
Таблица 41. Обследование перед операцией больных с артритом
|
Предполагаемая патология |
Тесты |
|
Подвывих атланта |
Консультация нейрохирурга |
|
Анкилоз шейного отдела позвоночника |
Определение максимальной подвижности |
|
Анкилоз нижней челюсти |
Рот должен открываться на 21/2 пальца |
|
Артрит черпаловидных хрящей |
Непрямая ларингоскопия |
|
Тяжелые формы рестриктивных поражений легких |
Определение РаО2, рентгенография органов грудной клетки |
|
Выпот в перикаде, угроза тампонады сердца |
Снижение пульсового давления Гипотензия Глухие тоны сердца Тахикардия Расширение яремных вен Парадоксальный пульс Рентгенография грудной клетки Эхокардиография |
|
Нарушение функции тромбоцитов |
Определение времени кровотечения |
Уменьшение пульсового давления, гипотензия, тахикардия, расширение яремных вен и парадоксальный пульс заставляют подозревать экссудативный перикардит с угрозой тампонады сердца. На рентгенограммах тень сердца в этих случаях приобретает характерную конфигурацию, однако диагноз уточняется после получения данных эхокардиографии. Катетеризация полостей сердца, если это допускает состояние больного, позволяет выявить выравнивание давления в них. Нарушение функции тромбоцитов оценивают по времени кровотечения.
6. Как проводить премедикацию у больного с артритом перед тотальной артропластикой тазобедренного сустава?
Перед проведением премедикации при артропластикотазобедренного сустава требуется учитывать все сопутствующие заболевания. Больным с экссудативным плевритом, особенно при угрозе тампонады сердца, предварительно требуется дренировать полость перикарда или даже произвести перикардэктомию. При заболеваниях коронарных артерий или пороках клапанов сердца больные должны получать соответствующие препараты, обычно дигоксин, бета- блокаторы, блокаторы кальциевого канала. При нарушениях в проводящей системе из-за развития в ней ревматоидных бугорков больным следует назначать соответствующее лечение противоаритмическими средствами. При значительном плевральном выпоте необходимо дренировать плевральную полость. Менее глубокая премедикация показана при опасности нарушения оксигенации или вентиляции из-за костохондрального анкилоза, вызывающего выраженные рестриктивные изменения в легких. Длительный прием салици-латов служит показанием для проверки функции тромбоцитов (время кровотечения) перед операцией. Анамнестические данные о длительном лечении кортикостероидами могут послужить основанием для парентерального введения стероидов в предоперационном периоде.
В целом выбор седативных, снотворных, наркотических и противорвотных средств проводится индивидуально без строго определенной последовательности. Общее требование к премедикации заключается в купировании боли, снятии чувства страха и напряжения. В то же время премедикация у больных со значительными нарушениями функции сердечно-сосудистой или дыхательной системы должна быть облегченной, иногда ее вообще не проводят. Больные с выраженной деформацией шейного отдела позвоночника, анкилозом суставов нижней челюсти, компрессией корешков спинномозговых нервов или рестриктивными изменениями в легких должны находиться в полном сознании вплоть до начала операции. Это позволяет поддерживать у них адекватную вентиляцию, оксигенацию и предохраняет от усиления компрессии нервных корешков.
7. Как проводить анестезию у больного с артритом при тотальной артропластике тазобедренного сустава?Анкилоз шейного отдела позвоночника, суставов нижней челюсти или сочленений черпаловидных хрящей сопряжен с затруднениями при интубации трахеи и служит показанием для ее проведения на фоне сохраненного сознания. Из-за этих трудностей вводить миорелаксанты никогда не следует раньше, чем будет обеспечена возможность проводить вентиляцию с помощью маски. Введение релаксантов непосредственно после вводного наркоза барбитуратами иногда приводит к невозможности вентилировать легкие больного, находящегося в состоянии апноэ. В тех случаях, когда интубация трахеи через рот невозможна, ее необходимо проводить другими методами. К ним относятся интубация фиброскопом, слепая назальная или слепая интубация через рот у больного со спонтанным дыханием и сохраненным сознанием, реже —после его отключения. В отдельных случаях бывает необходима трахеостомия для обеспечения проходимости дыхательных путей.
Выбор препаратов для поддерживающего наркоза проводится с учетом всех особенностей состояния больного. Использование ламинарного потока уменьшает опасность инфекции, но усиливает испарение и потерю тепла. Положение больного на боку, вкотором он находится в течение всей операции, требует особого внимания к участкам повышенного сдавления и возможным нервно-сосудистым изменениям. Рекомендуется помещать в подмышечную область небольшой валик для предупреждения растяжения плечевого сплетения и окклюзии подмышечной артерии на соответствующей стороне. Наблюдение за больным в этом случае обычно предусматривает введение катетера в артерию для прямого определения давления и газового состава артериальной крови.
Пульсиметр обеспечивает непрерывный контроль за насыщением артериальной крови кислородом, что особенно важно в период после введения метилметакрилата.
Наложение акриловогокостного цемента представляет собой критический момент, так как в этот период необходимо провести ряд корригирующих мероприятий по предупреждению гипотензии и гипоксемии. Сочетание вентиляционно- перфузионного несоответствия из-за положения больного на боку и предсуществовавших заболеваний сердца служит показанием для ведения анестезии на фоне некоторой внутрисосудистой гиповолемии. Это облегчает оксигенацию и позволяет избежать сердечной недостаточности. К сожалению, в этом случае использование метилметакрилата сопряжено с опасностью тяжелой формы гипотензии. Ее часто удается предотвратить введением значительных объемов жидкости. Гипоксемия, которая относится к наиболее обычным осложнениям при использовании метилметакрилата, предотвращается ингаляциями 100 %кислорода. Исключение закиси азота из ингаляционной смеси уменьшает глубину наркоза, в результате чего не подавляются рефлекторные движения больного и он может проснуться. Во избежание этого вводят препараты типа диазепама или мидазолама, иногда увеличивают концентрацию вводимых сильно действующих ингаляционных анестетиков. Миорелаксанты исключают возможность движений больного, находящегося в состоянии наркоза (табл. 42).
Информация: тотальное эндопротезирование тазобедренного сустава
- Длительность пребывания в клинике: 5 дней
- Стационарная реабилитация в Германии: 14-21 дней
- Самое раннее время отлета домой: 12-14 дней
- Послеоперационный контроль: рентгеновские снимки через 6 месяцев после операции, затем через 12 месяцев
- Продолжительность нетрудоспособности: 6 недель
Ультразвуковое обследование тазобедренного сустава пациента в Центре эндопротезирования ортопедической Gelenk-Klinik Коксартроз тазобедренного сустава приводит к вырождению и полному разрушению хряща в тазобедренном суставе. Это приводит к болям и обездвиживанию тазобедренного сустава. Тотального эндопротезирования тазобедренного сустава является проверенным методом восстановления подвижности тазобедренного сустава. © Implantcast
Д-р мед. Томас Шнайдер, специалист в области тазобедренного сустава.
Эндопротез тазобедренного сустава
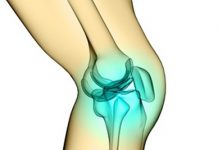
Что представляет из себя эндопротез тазобедренного сустава?
При эндопротезировании тазобедренного сустава используется в основном тотальный эндопротез (Hüft-TEP). В медицине говорят об ‘имплантации’ (замене) и эндопротезы называют имплантатами. Они полностью заменяет обе костяные части сустава — эпифиз и вертлужную впадину.
Тотальный эндопротез тазобедренного сустава состоит из стержня, который закрепляется с помощью цемента или бесцементным способом, подвижного шара — головки тазобедренного сустава и имплантата вертлужной впадины. Имплантат головки и имплантаты вертлужной впадины бывают различных диаметров. Их размер подбирается для каждого пациента индивидуально. © Implantcast
Между стержнем и углублением находятся части, поверхности которых скользят между собой. Круглая головка из металла или керамики крепится на стержне. Она движется внутри сферической насадки, закрепленной в вертлужной впадине. Эта насадка также может состоять из металла, керамики или пластика (полиэтилена). Подробнее o моделях тазобедренного сустава
Как закрепляется эндопротез тазобедренного сустава в кости?
Стержень эндопротеза вставляется в бедровую кость. Кость внутри вырезается и стержень закрепляется внутри кости с помощью костяного цемента или бесцементным способом. Костяной цемент — это пластик, который долгосрочно соединяет металлический стержень с костью. В случае бесцементного закрепления используются как правило титановые протезы с шершавой поверхностью, которая позволяет срастание протеза с костью.
Тотальный эндопротез тазобедренного сустава закрепляется в бедренной кости безцементно или с цементом. На фото изображен стержень эндопротеза с шершавой поверхностью, способствующей врастание эндопротеза в кость. © Implantcast
Выгнутая насадка крепится как правило без цемента в кости и также состоит из титана, позволяющего срастание протеза с костью.
Как проходит операция по эндопротезированию тазобедренного сустава?
Выбор пути доступа к суставу очень важен для результата операции. Сейчас применяются в основном минимально-инвазивные методы, являющиеся наиболее щадящими для тканей. При этом избегаются длинные разрезы, отслаивание мускулатуры и обширное повреждения мягких тканей, окружающих сустав. Особенно выигрывают при проникании с задней стороны минимально-инвазивным путем важные для ходьбы группы мышц сбоку бедра. Это позволяет быстро начать вставать на ногу и ходить после операции. Также намного реже наблюдаются раздражения суставной сумки бедра, а также склероз мягких тканей. Разрез располагается сзади на уровне плавок и практически незаметен, но при этом позволяет опытному хирургу безопасно проводить имплантацию.
Тотальное эндопротезирование тазобедренного сустава
Как заканчивается операция?
В конце операции накладываются повязка, дренаж и удаляются оставшиеся кровяные части. После этого делается первый рентген для контроля результатов операции и оценки послеоперационных мероприятий. Расположение тотального тазобедренного эндопротезов внутри тела. © Implantcast В палате прооперированную ногу обкладывают подушками или укладывают в специальную шину. Движение пациента происходит в зависимости от состояния пациента и с помощью физиотерапевта. В программу включены тренировки по ходьбе, включая ходьбу по лестнице. Тренируется также самостоятельное проведение таких ежедневных процедур как мытье, посещение туалета, одевание носков, обуви, брюк.
Что происходит после операции?
На следующий день после операции удаляются дренажи. Смена повязок проводится ежедневно нашими врачами. Вначале после операции больным приписывается противоболевая терапия. При этом выбор происходит между новейшими болепонижающими катетерами и хорошо усваиваемыми медикаментами. Через день после операции разрешено вставать и нагружать имплантат.
В зависимости от того, какой использовался способ доступа к суставу, следует избегать в первые недели определенных движений, чтобы избежать выпадение головки эндопротеза из впадины (смещение закрепленного в кости эндопротеза как правило при этом не происходит).
Эндопротез тазобедренного сустава служит как правило 15 лет или дольше в зависимости от следующих условий:
- Физические нагрузки
- Состояние и качество костей
- Материал и форма протеза
Послеоперационная реабилитация
Послеоперационная реабилитация проходит стационарно в санатории на протяжении 3 недель.
Разрешенные виды спорта после операции по тотальному эндопротезированию тазобедренного суставав:
- езда на ведосипеде
- пешие прогулки
- плавнье (следует избегать вращательных движений)
- бег трусцой
- при хорошей технике теннис и гольф
Когда я могу снова водить машину и буду работоспособным?
Машину разрешено водить не раньше, чем через шесть недель после операции.
Работоспособность зависит напрямую от профессии. Большинство пациентов со стоячей или связанной с ходьбой профессией возвращаются на рабочее место через 12 недель. В других специальностях возможно более раннее возвращение.[1]
Запрещенные виды спорта после операции по тотальному эндопротезированию тазобедренного суставав:
- катание на горных лыжах (если только, то не раньше чем через 1 год)
- беговые лыжи из-за вероятности падения
- все контактные виды спорта
- подъем и ношение больших тяжестей
Какие виды спорта разрешаются с эндопротезом тазобедренного сустава?
При нормальном прохождении операции и успешной реабилитации через 6 месяцев возможны занятия такими видами спорта как езда на велосипеде, плаванье (при брассе следует избегать вращательных движений) и ходьба. При хорошей технике разрешена игра в теннис и гольф. Некоторые пациенты могут даже кататься на беговых лыжах.
Следует избегать ношение больших тяжестей.
xda.su Замена суставов Тазобедренный сустав — Хирургическое лечение
Тазобедренный сустав (ТБС) — это один из самых массивных и крупных костно-хрящевых образований человеческого тела.
Его задача – не только выдерживать вес большей части тела человека, но и обеспечивать движение, поддерживать равновесие. Именно поэтому даже незначительные проблемы с ним могут доставить массу проблем и серьезно усложнить жизнедеятельность.
Поражения этого сустава занимают первое место в общей патологии суставного аппарата.
При тяжелой форме заболеваний, или когда другие методы лечения неэффективны, требуется оперативное вмешательство.
ХИРУРГИЧЕСКИЕ ОПЕРАЦИИ
Артропластика тазобедренного сустава
Эндопротезирование или тотальная артропластика тазобедренного сустава
Остеотомия тазобедренного сустава
Артродез тазобедренного сустава
Артропластика тазобедренного сустава — ортопедическая операция, проводимая при поздних стадиях артроза, при которых происходит значительное разрушение тазобедренных суставов. Суть артропластики заключается в моделировании новых суставных поверхностей тазобедренного сустава. Между суставными поверхностями устанавливается специальная прокладка, призванная выполнять функции хряща. Прокладка изготавливается либо из искусственных материалов, либо из ткани пациента. Артропластика позволяет восстановить утраченные функции сустава.
Эндопротезирование тазобедренного сустава – это полная замена сустава или тотальную артропластика. В настоящее время эндопротезирование тазобедренного сустава является самым эффективным методом избавления человека от проблемы артроза. Во время эндопротезирования тазобедренного сустава происходит установка специального эндопротеза, с помощью которого восстанавливаются функции сустава.
Эндопротезы, которые на сегодняшний день используются в современной ортопедии, изготавливают из особых материалов, которые не только совместимы с тканями организма, но и могут служить в течение нескольких десятков лет.
Остеотомия тазобедренного сустава – это рассечение кости или ее искусственный перелом для устранения деформации сустава. Далее бедренная кость фиксируется в физиологически выгодном положении при помощи ортопедических конструкций – пластин, трансплантатов, специальных аппаратов. После остеотомии происходит восстановление двигательных функций пораженного сустава.
Артродез тазобедренного сустава — выполняется, когда по тем или иным причинам пациенту невозможно выполнить другие виды операций. Это хирургическое вмешательство направленно на стабилизацию сустава при помощи его неподвижности. Данную тактику выбирают в тех случаях, когда необходимо уменьшить выраженность болевого синдрома, а артропластика и эндопротезирование не показаны.
+7 (495) 50-254-50 — инновационные методы лечения
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ
| Видео (кликните для воспроизведения). |
Источники:
- Салугина, Светлана Ювенильный артрит: моногр. / Светлана Салугина. — М. : LAP Lambert Academic Publishing, 2014. — 200 c.
- Алиханов, Б. А. Ревматическая лихорадка / Б. А. Алиханов. — М. : Человек, 2010. — 539 c.
Позвольте представиться на нашем портале. Я Алексей Вдовин. Я уже более 8 лет работаю травматологом. В настоящее время являюсь профессионалом в своей области, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны для того чтобы донести как можно доступнее всю нужную информацию. Однако чтобы применить все, описанное на сайте всегда необходима обязательная консультация у специалистов.