Содержание
С ревматизмом суставов люди познакомились еще в далекой древности, но истинная его природа и клиника стали понятны медикам не так уж давно. Довольно долго официальная медицина считала ревматизм заболеванием суставов, дающим осложнения на сердце.
После исследований, проведенных в 1836 г., появились неоспоримые доказательства, что ревматизм, помимо суставов, безжалостно поражает сердце и перикард (сердечная сумка). В честь двух исследователей, независимо установивших закономерность поражения сердца, ревматизм суставов стал известен, как болезнь Сокольского-Буйо.
Причины ревматизма
Почему возникает ревматизм, и что это такое? В большинстве случаев, ревматизм случается у людей, которые перенесли острое воспалительное заболевание верхних дыхательных путей. Дополнительными сопровождающими факторами являются переохлаждение организма и высокая влажность воздуха. Чаще всего у людей проявляется ревматизм суставов, в медицине называемый ревматический полиартрит.
Спустя 10–20 дней после перенесенной острой или хронической стрептококковой инфекции (ангины, фарингита, скарлатины, тонзиллита) развивается острый суставной ревматизм. Это является следствием выработки специфических антител в ответ на появление в крови токсинов возбудителя. Такие антитела призваны бороться со стрептококком, но по ошибке поражают собственные клетки соединительной ткани.
Исследования показали, что подобные реакции возникают не у всех перенесших ангину, а только у носителей особого белка группы В. По наблюдениям врачей, с ревматизмом суставов в течение месяца после инфекционного заболевания сталкивается около 2,5% пациентов.
Симптомы ревматизма
Особенностью данного заболевания является тот факт, что прослеживается четкая связь с перенесенной стрептококковой инфекцией. Симптомы ревматизма суставов проявляются спустя 2-4 недели после инфекционного процесса (ангины, тонзиллита или др). Болевые ощущения в суставе при этом очень сильные и движение в нем сильно затруднены. Иногда даже легкое прикосновение к нему вызывает сильнейшую боль.
Болезнь поражает главным образом крупные суставы:
- коленный;
- локтевой;
- лучезапястный;
- плечевой.
Помимо появления острой боли, на месте сустава появляется покраснение, а температура пораженного участка повышается. При развитии заболевания признаки усиливаются, поэтому боли становятся сильнее и чаще, из-за чего пациент практически не двигается, а прикасание к суставу доставляет еще большее страдание. Также температура повышается не только на пораженном анатомическом участке, но и во всем теле, до 39-40 градусов.
Достаточно часто признаки ревматизма развиваются в нескольких суставах одновременно, что значительно усложняет протекание болезни и лечение. Если во время заметить ревматизм, то его развитие можно остановить, а значит, пострадать успеют только два-три сустава.
Течение ревматического процесса
Длительность активного ревматического процесса 3—6 мес., иногда значительно дольше. В зависимости от выраженности клинических симптомов, характера течения заболевания различают три степени активности ревматического процесса:
- Максимально активный (острый), непрерывно рецидивирующий;
- Умеренно активный, или подострый;
- Ревматизм с минимальной активностью, вяло текущий, или латентный. В тех случаях, когда нет ни клинических, ни лабораторных признаков активности воспалительного процесса, говорят о неактивной фазе ревматизма.
Для ревматизма характерны рецидивы заболевания (повторные атаки), которые возникают под влиянием инфекций, переохлаждения, физического перенапряжения. Клинические проявления рецидивов напоминают первичную атаку, но признаки поражения сосудов, серозных оболочек при них выражены меньше; преобладают симптомы поражения сердца.
Диагностика ревматизма
В том случае, если симптомы ревматизма суставов выражены незначительно, следует провести комплекс инструментальных исследований:
- Клинический и биохимический анализ крови указывает на воспалительную реакцию.
- Иммунологический анализ помогает выявить специфические для заболевания вещества, которые появляются в крови через неделю от начала патологического процесса и достигают максимума к 3–6 неделе.
- УЗИ, ЭКГ и ЭхоКГ сердца оценивает состояние сердца, помогает исключить или подтвердить его поражение.
- Рентгенография суставов, артроскопия, пункция и биопсия внутрисуставной жидкости проводятся для анализа их состояния.
Помните, симптомы ревматизма — первое, на что нужно обратиться внимание. Больной может отмечать, что несколько недель назад он переболел ангиной или каким-либо другим инфекционным заболеваниям. Помимо этого, при данном заболевании он будет предъявлять жалобы на повышение температуры, повышенную утомляемость, а также боль в суставах. Последняя жалоба, чаще всего и является причиной обращения пациента к врачу.
Лечение ревматизма суставов
Лечение пациентов производят в условиях стационара, где проводят комплексную терапию, включающую в себя:
- постельный режим первые несколько недель;
- этиотропную терапию – назначение антибиотиков группы пенициллина внутримышечно в течение 2 недель;
- противовоспалительное лечение – применяют преднизолон, нестероидные противовоспалительные средства.
Когда острая стадия прошла, возможно, вам назначат физиопроцедуры:
- электрофорез;
- УВЧ;
- парафиновые аппликации.
Самостоятельное лечение этого заболевания в домашних условиях чревато серьёзными последствиями.
Медикаментозная терапия
- Антибиотики. Главная задача при лечении ревматизма — угнетение стрептококковой инфекции, которая является провокатором данного заболевания и последующих осложнений. Для этого применяют антибактериальные средства группы пенициллинов и их аналоги или антибиотики широкого спектра действия (эритромицин, ампициллин и др.). Такая терапия длится до 15 дней. В дальнейшем, для профилактики рецидива и осложнений на сердце в течение 5 лет 1 раз в 20 дней больному делают инъекцию этого препарата.
- НПВС. Из лекарственных препаратов наиболее широко применяют нестероидные противовоспалительные средства – НПВС. Их назначают в острую фазу внутримышечно, а через 3–7 дней переходят на таблетки. Используют любые НПВС с хорошей противовоспалительной активностью и выраженным обезболивающим эффектом: нимесулид, ибупрофен, диклофенак, мелоксикам, оксикам, кетопрофен и др. Они хорошо купируют боль и признаки воспаления, однако длительное применение НПВС, особенно при превышении рекомендованных доз, может сопровождаться нежелательными побочными эффектами (появлением болей в желудке, желудочно-кишечных кровотечений и др.). Поэтому терапию проводят строго по назначению и под контролем врача.
- Глюкокортикостероиды. Гормональные составы доктор назначает при ярко-выраженных симптомах, сильных суставных болях, обширном поражении сердечной мышцы. Сильнодействующие лекарственные средства уменьшают объём жидкости в сердечной сумке, предупреждают опасные осложнения при кардите. При терапии обязательно снимается кардиограмма для контроля состояния сердечной мышцы.
- Иммунодепрессанты. Иммунодепрессанты ослабляют ответную реакцию организма на инфекцию, слегка подавляют иммунный ответ.
Все средства, применяемые для лечения эффективны, но имеют определенные противопоказания. Поэтому для минимизации их вредного воздействия от длительного применения и повышения эффективности терапии лечение назначают комплексное. Проводится оно под строгим наблюдением врача.
ЛФК
После купирования симптомов воспаления основная задача лечения – предотвращение осложнений со стороны суставов (хронического воспаления, тугоподвижности, сращений суставов (анкилозов) и др.). Для достижения этой цели больной начинает делать ЛФК: уже в постели двигает конечностями, разрабатывая пораженный сустав и возвращая ему полный объем движений. По мере улучшения состояния объем упражнений и их интенсивность увеличивают.
Также в подострую фазу врачи назначают массаж, различные методы физиотерапии (электрофорез, УВЧ, лазер – для ускорения восстановления организма после воспаления, скорейшего снятия отека).
Диета
Из питания рекомендуют исключить:
- бобовые и горох;
- грибы;
- шпинат;
- щавель;
- виноград;
- мясные бульоны.
Необходимы продукты, содержащие витамины группы В, витамин С, Р и РР. Рыбу и мясо можно в отварном и тушеном виде.
Осложения
При отсутствии лечения возникает ревмокардит.
Нарушения сердцебиения и частоты пульса, боли в сердце и сбои сердечного ритма говорят о том, что развивается воспаление сердечной ткани, сопровождаемое одышкой, потливостью и слабостью.
К другим последствиям невылеченного хронического ревматизма суставов относятся:
- ревматическое поражение кожи ( появляются подкожные ревматические узелки или кольцевая эритема);
- ревмоплеврит (характеризуется болью в груди, кашлем, одышкой и повышением температуры)
- если в воспалительный процесс вовлечены нервные ткани, то у больного появляются неконтролируемые мышечные сокращения (гримасы, резкие движения, речь становится невнятной, нарушается почерк).
Профилактика ревматизма
Ревматизм – болезнь, развития которой проще не допустить, чем потом долгие годы бороться с ее проявлениями.
Для этого нужно принять профилактические меры:
- Своевременно уничтожать стрептококковые инфекции в организме.
- Не допускать переохлаждений организма.
- Правильно питаться, обеспечивать организма нужными веществами.
- Следить за состоянием иммунной системы.
- Уделять внимание физической активности.
Ревматическая болезнь – это серьёзный патологический процесс, который сопровождается формированием воспаления. Поражать этот недуг может различные органы. Характерными проявлениями заболеваниями выступает боль и общее недомогание. Лечение заболевание должно быть комплексным и назначаться только опытным специалистом после тщательной диагностики. Только при соблюдении всех рекомендаций можно победить недуг.
Существуют такие заболевания, которые время от времени о себе напоминают. К ним относится ревматизм. Данная патология мешает вести привычный образ жизни и пациенту постоянно приходится сопротивляться и бороться с негативными проявлениями.
В этой статье мы узнаем, что такое ревматизм суставов, симптомы и лечение заболевания.
Что такое ревматизм суставов?
Немного информации о ревматизме
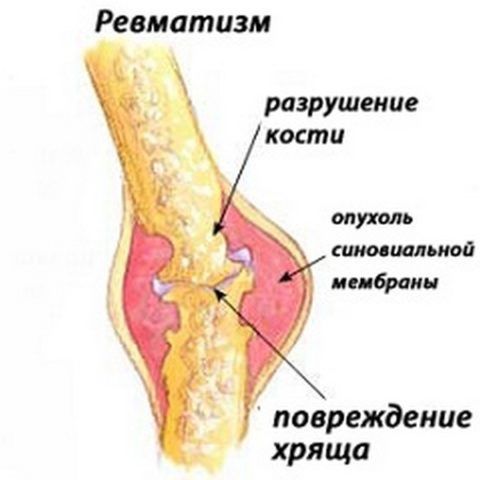
Поражение хряща ревматизмом
Это сложное заболевание, характеризующееся воспалительным процессом соединительной ткани (в первую очередь поражается сердечно-сосудистая система, особенно под ударом находятся клапаны). Также патологический процесс может распространиться на суставы и внутренние органы.
Ревматизм нередко впервые диагностируется у детей и подростков возрастом от трех до пятнадцати лет. Патологию провоцирует гемолитический стрептококк группы A. После проникновения патогенного микроба организм вырабатывает определенные антитела для борьбы с ним.
Происходящий процесс опасен тем, что немного схожие на описываемую бактерию «человеческие» молекулы располагаются на суставах, а также в соединительной ткани сердца и сосудах, поэтому защитные клетки начинают их «ошибочно» атаковать. Таким образом, и происходит аутоиммунный процесс, называющийся в медицине ревматизмом.
Основные симптомы, развивающиеся при ревматизме
Проявления ревматизма
Под понятием «системный ревматизм» подразумевается поражение групп органов и систем.
При этом наблюдается широкий спектр проявлений, для которых характерны общие симптомы:
- Гипертермия. У пациента повышается температура тела (38-40 градусов). Возникает лихорадка на фоне острой иммунной реакции против патогенного микроба.
- Слабость. Большинство пациентов отмечают, что им постоянно хочется спать, также они ощущают упадок сил и вялость.
- Головная боль. Симптом развивается на фоне интоксикации.
Кроме того, выделяют и специфические симптомы.
У больного проявляются следующие негативные изменения:
- Суставные боли. Вначале наблюдается поражение крупных суставов – коленных и локтевых. При этом ощущаются тянущие и тупые боли. Ревматизм вызывает стремительное развитие процесса, тем не менее, возможно временное исчезновение воспаления с восстановлением функции пораженного сустава.
- Боль в грудной клетке слева. Болезненность носит тупой или ноющий характер. Симптом возникает спустя несколько дней после развития воспалительного процесса.
- Сосудистые нарушения. Наблюдается ломкость суставов. У больного часто возникают носовые кровотечения и мелкие гематомы (синяки) по телу.
- Узловая сыпь. Поражает каждого десятого больного. Сыпь розового цвета, не вызывает зуд, с виду это округлые элементы с неровными краями.
Важно! Ревматизму свойственно переходить в хроническую форму, поэтому у пациента всю жизнь бывают периоды обострения и ремиссии.
Симптоматика у детей дошкольного и младшего школьного возраста проявляется в более легкой форме. Во многих случаях основные жалобы – это недомогание, учащенный пульс и боль в суставах.[2]
Патология имеет схожие симптомы с другими заболеваниями, поэтому доктору важно вовремя провести дифференциацию, чтобы пациент как можно быстрее принялся за лечение ревматизма суставов.
Ревматические узелки – общее понятие
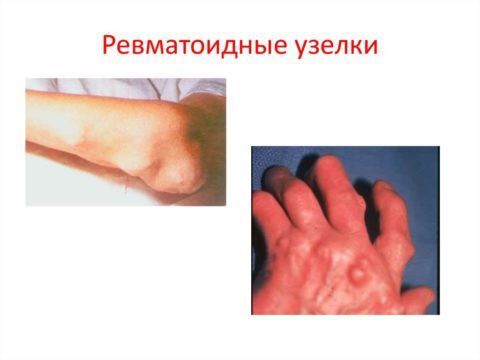
Как выглядят узелки суставов при ревматизме
Узелки безболезненны, располагаются возле суставов, часто врастают в соседние мягкие ткани. На месте повреждения элемента возможно развитие язвенного процесса.
Описание ревматических узелков:
- подвижность кожи над элементом;
- отсутствие местного воспаления;
- изменение цвета эпидермиса не наблюдается;
- быстрое возникновение узелка (может образоваться за несколько часов);
- присутствует тенденция к симметричности;
- увеличиваются в первые дни, обратно самостоятельно регрессируют спустя несколько месяцев;
- при обострении ревматизма элементы появляются вновь.
Интересно знать! Ревматические узелки также могут появиться в сердце (на клапанных створках, миокарде или перикарде), голосовых связках, в сетчатке или склере глаза. Подробнее о симптомах смотрите видео в этой статье.
Излюбленные места расположения элементов – это разгибательная поверхность локтевых, коленных, пястно-фаланговых и плюснефаланговых суставов. Также нередко их находят на лодыжках, пяточном сухожилии, а также на волосистой части головы.
Локализация ревматизма – симптомы
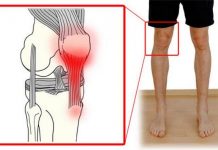
Болит колено при ревматизме
Как уже было сказано выше – заболевание атакует не только сердце и суставы. В зависимости от локализации патологического процесса, у больного будут возникать характерные жалобы.
Виды ревматоидного поражения и краткое описание:
- Ревматическая пневмония. Развивается на фоне кардита – воспаления одной или нескольких сердечных оболочек. Патология проявляется по типу пневмонии или легочного васкулита (поражения мелких сосудов легкого). На рентгенограмме наблюдается локальное усиление, изменение легочного рисунка с наличием множественных скоплений мелких уплотненных очагов. У пациента при этом затруднено дыхание, высокая температура тела, при прослушивании отмечаются влажные хрипы.
- Воспаление мелких капилляров легких ревматического происхождения. При прослушивании определяются множественные влажные хрипы выраженного характера, на рентген-снимке визуализируется диффузное усиление плотности альвеолярной ткани. Больной жалуется на продуктивный кашель, а выделившейся мокроте присутствуют кровяные прожилки.
- Ревматический плеврит. Происходит поражение серозной оболочки, выстилающей плевру. Кроме того, предрасполагающим фактором развития ревматического плеврита является наличие такого заболевания, как блуждающий полиартрит. У пациента возникают боли при дыхании, и повышается температура тела. При прослушивании можно услышать звук трения плевры.
- Ревматический перитонит. Синдром может образоваться при остром течении ревматизма. У пациента возникают боли в животе, на фоне которых прогрессируют тошнота, рвота и нарушение стула. Также возможна лихорадка и напряжение брюшной стенки. Абдоминальные проявления покидают пациента через пару дней, рецидивов при этом не наблюдается.
Методы диагностики
Для диагностики проводятся лабораторные и инструментальные методы исследования.
Острое воспаление суставов имеет следующие диагностические критерии:
- в общем анализе крови можно обнаружить признаки воспалительного процесса в виде повышения уровня лейкоцитов и СОЭ;
- в биохимии крови может быть повышен СРБ;
- при исследовании сыворотки крови обнаруживаются антитела к стрептококкам;
- рентгенологическое обследование выявляет признаки воспаления в виде отека мягких тканей, скопления жидкости в суставной сумке.
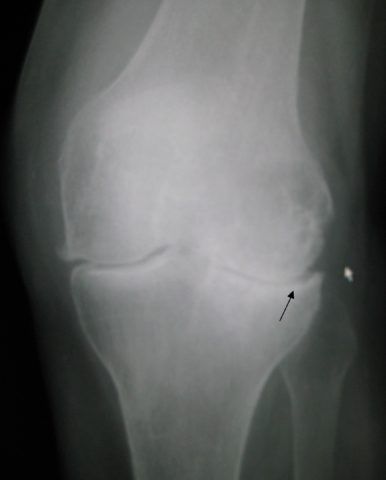
На рентгенограмме можно увидеть отек мягких тканей
Современные методы лечения
Как лечить ревматизм суставов
Ревматизм – тяжелое заболевание, которое полностью практически не излечивается. Пациента (особенно если речь идет о ребенке), страдающего данной патологией, госпитализируют в стационар кардиологического отделения. Чем лечить ревматизм суставов?
Применение антибиотиков
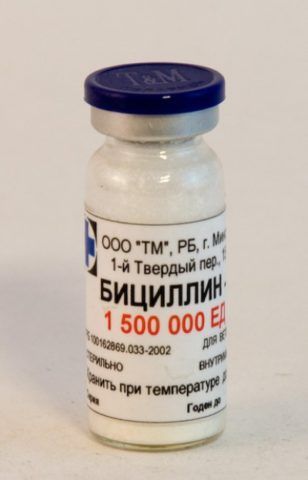
Бициллин против ревматизма
Учитывая, что первоисточник заболевания – это стрептококковая инфекция, то основная цель лечения заключается именно в уничтожении патогенной флоры. С этим эффективно справляются антибактериальные препараты пенициллинового ряда, среди которых можно выделить Бициллин (обычно им проводят основную терапию).
Как вылечить ревматизм суставов — схема:
- Начальная – активная фаза. Терапевтический курс длится две недели. Если лечение закончить раньше, то наблюдается следующая картина: полное уничтожение инфекции не происходит, и оставшиеся стрептококки начинают вырабатывать элементы, разрушающие антибиотик. При этом образуются токсины, отравляющие человеческий организм.
- Последующая – пассивная фаза. Через двадцать один день после окончания антибактериальной терапии пациенту однократно вводится очередная доза Бициллина. Это необходимо для снижения возникновения рецидива. Такое лечение проводится на протяжении шести лет (препарат вводится каждые три недели).
Внимание! Информация в статье носит ознакомительный характер. Не рекомендуется проводить самолечение, даже если инструкция препарата полностью описывает дозировку, показания и противопоказания!
Какие еще препараты назначает доктор?
К вашему вниманию таблица №1 «Ревматизм суставов – лечение, препараты»:
| Фармакологическая группа и название препаратов | Краткое описание |
| Нестероидные противовоспалительные медикаменты (Мелоксикам, Нимесулид, Целекоксиб) | Действие препаратов направлено на ингибирование циклооксигеназы-2 (ЦОГ-2), которая представляет собою фермент, участвующий в синтезе простогландинов – медиаторов отека, воспаления и болезненности.
Снижение концентрации гормоноподобного вещества возникает как в очаге поражения, так и в ноцицептивновых нейронах, а также в болевых импульсах спинного мозга. Курс лечения нестероидными препаратами составляет в среднем 45 дней. Если у пациента имеются серьезные заболевания желудочно-кишечного тракта, то данные медикаменты назначаются с осторожностью или вовсе не рекомендуются. Также средства в виде мазей наносятся на пораженный и болезненный сустав. |
| Глюкокортикоиды | Это гормональные препараты, оказывающие противовоспалительное и иммунорегулирующее действие, также улучшают обменные реакции. Для лечения ревматизма назначают Преднизолон в максимально допустимой дозировке. |
| Хинолиновые средства и цитостатики (Резохин, гидроксихлорохин, Азатиоприн) | Препараты способствуют торможению клеточного деления и пролиферации. Лечебный эффект развивает медленно, в связи с чем назначается продолжительная терапия (до 6 месяцев). |
| Кардиотрофические препараты (Рибоксин, Карнитин, Фосфаден, Кавинтон) | Способствуют нормализации метаболизма в миокарде. Препараты улучшают микроциркуляцию крови, активируют обменные процессы. Оказывают антиаритмическое, антигипоксическое и коронародилатирующее действие. |
| Бензодиазепины (Диазепам, Валиум, Седуксен) и нейролептики (Галоперидол) | Препараты назначаются пациентам, у которых наблюдается ревматическая хорда.
Средства данных групп обладают седативным, снотворным, противотревожным, противосудорожным и миорелаксирующим эффектом. |
| Витаминотерапия | Назначаются витамины группы В, Е и Д в сочетании с полиненасыщенными жирными кислотами Омега-3. Для предупреждения остеопороза назначается кальций. |
Физиотерапевтическое лечение
В наши дни широко используется физиотерапия при ревматизме суставов. В сочетании с медикаментами она оказывает максимальное лечебное действие.
Таблица №2. Как лечить ревматизм суставов с помощью физиотерапии:
| Лазерная терапия | В острой фазе облучаются не суставы, а близлежащие крупные сосуды (например, если необходимо лечить локоть, то лазер направляют на область локтевой вены).
Если заболевание находится в хронической форме без явных признаков обострения, то лечению подлежат непосредственно суставы. Лазерная терапия нормализирует иммунитет, улучшает кровоснабжение органов и тканей, оказывает мягкое противовоспалительное действие. Курс лечения – 15 процедур, проводить их стоит через день. Цена одной терапии колеблется от 300 до 700 рублей. |
| Криотерапия | Криотерапию назначают как в острой, так и в хронической стадии течения ревматоидного артрита. Данный метод лечения проводят многим пациентам, ведь он практически не имеет противопоказаний.
Улучшение самочувствия отмечается у более 80% больных. Курс лечения – 10 процедур (ежедневно или через день). |
| Ультрафиолетовое облучение | Процедура не сопровождается неприятными ощущениями, поэтому не требует анестезии. Длительность сеанса составляет 1-2 минуты.
Облучение средневолновыми ультрафиолетовыми лучами в коже запускает выработку витамина D, также регулирует обменным процессы (например, уровень выведения и накопления «костных» микроэлементов – кальция и фосфора). Процедура назначается на ранней стадии заболевания. |
| Электрофорез | Действие процедуры направлено на снятие воспаления, болевых ощущений и отечности. Электрофорез назначают с кальцием, диметилсульфоксидом и салицилатами. |
| Фонофорез гидрокортизона | Процедура рекомендуется в запущенных случаях ревматоидного артрита. Метод практически равен внутрисуставному введению гидрокортизона.
Фонофорез с указанным препаратом блокирует выработку гистамина, угнетает экссудативные процессы в воспаленных тканях, снижает болевую чувствительность. |
Важно! Лечение суставов ревматизма с помощью физиотерапии проводится вне фазы обострения!
Также больным показаны специальные физические упражнения и массаж для скорейшего восстановления суставной функции. Наряду с этим пациенту рекомендуется лечение в санаториях курортного месторасположения (здесь проводятся такие процедуры, как сероводородные и радоновые ванны, грязевые аппликации).
Народные методы лечения
Каждому больному следует понимать, что народная медицина самостоятельно не сможет справиться с ревматическим поражением суставов. Тем не менее, нетрадиционные методы лечения во многих случаях отлично сочетаются с препаратами и физиотерапевтическими процедурами.
Внимание! Прежде, чем применить определенный метод народной медицины, необходимо посоветоваться с лечащим врачом!
Лечение ревматизма суставов народными средствами:
- Компрессы из сырого картофеля. Один корнеплод необходимо очистить от кожуры, натереть на крупной терке, затем полученную массу выложить в дуршлаг. Поставить на печь кастрюлю, довести воду до кипения, после чего в нее на несколько секунд опустить дуршлаг с картофельной массой. Теперь консистенцию выложить в заранее приготовленный мешочек из хлопковой ткани, который следует прикладывать к пораженному суставу, зафиксировав бинтом.
- Лечение хвойным бальзамом. Средство абсолютно не вызывает привыкания, поэтому его можно применять длительное время. Приготовить бальзам просто: необходимо взять несколько небольших сосновых веточек, стакан шиповника и зубчик чеснока. Все хорошо промыть, далее положить в кастрюлю, добавить несколько литров воды и вскипятить (около 30 минут). Затем следует укутать теплым полотенцем и дать настояться несколько дней. По истечению времени отвар нужно процедить. Употреблять получившееся «зелье» рекомендуется по стакану трижды в сутки. Для повышения вкусовых качеств можно добавить немного меда.

Компресс из мумие устраняет воспаление
Также будут эффективны хвойные ванны. Отвар можно сделать следующим образом: сосновые иголки (100 грамм) проварить в литре воды полчаса, дать настояться ночь. Далее жидкость процедить. В воду необходимо опускать пораженные суставы (если это возможно). Также отвар можно добавить в ванную с водой и погрузиться полностью – процедуру проводить 10-15 минут.
Профилактика
Профилактические мероприятия в отношении суставного ревматизма заключаются в следующем:
- избегать переохлаждения;
- ограничивать контакты с людьми, больными ангинами, тонзиллитами;
- своевременно удалять очаги хронической инфекции — кариозные зубы, тонзиллит;
- регулярно принимать курсы поливитаминных препаратов.
Ревматизм суставов является только одним из симптомов острой ревматической лихорадки. Другие её проявления, например, поражение сердца, могут представлять даже угрозу для жизни. Поэтому очень важно своевременно диагностировать и лечить такую патологию.
Существуют такие заболевания, которые время от времени о себе напоминают. К ним относится ревматизм. Данная патология мешает вести привычный образ жизни и пациенту постоянно приходится сопротивляться и бороться с негативными проявлениями.
В этой статье мы узнаем, что такое ревматизм суставов, симптомы и лечение заболевания.
Что такое ревматизм суставов?
Немного информации о ревматизме

Поражение хряща ревматизмом
Это сложное заболевание, характеризующееся воспалительным процессом соединительной ткани (в первую очередь поражается сердечно-сосудистая система, особенно под ударом находятся клапаны). Также патологический процесс может распространиться на суставы и внутренние органы.
Ревматизм нередко впервые диагностируется у детей и подростков возрастом от трех до пятнадцати лет. Патологию провоцирует гемолитический стрептококк группы A. После проникновения патогенного микроба организм вырабатывает определенные антитела для борьбы с ним.
Происходящий процесс опасен тем, что немного схожие на описываемую бактерию «человеческие» молекулы располагаются на суставах, а также в соединительной ткани сердца и сосудах, поэтому защитные клетки начинают их «ошибочно» атаковать. Таким образом, и происходит аутоиммунный процесс, называющийся в медицине ревматизмом.
Основные симптомы, развивающиеся при ревматизме

Проявления ревматизма
Под понятием «системный ревматизм» подразумевается поражение групп органов и систем.
| Видео (кликните для воспроизведения). |
При этом наблюдается широкий спектр проявлений, для которых характерны общие симптомы:
- Гипертермия. У пациента повышается температура тела (38-40 градусов). Возникает лихорадка на фоне острой иммунной реакции против патогенного микроба.
- Слабость. Большинство пациентов отмечают, что им постоянно хочется спать, также они ощущают упадок сил и вялость.
- Головная боль. Симптом развивается на фоне интоксикации.
Кроме того, выделяют и специфические симптомы.
У больного проявляются следующие негативные изменения:
- Суставные боли. Вначале наблюдается поражение крупных суставов – коленных и локтевых. При этом ощущаются тянущие и тупые боли. Ревматизм вызывает стремительное развитие процесса, тем не менее, возможно временное исчезновение воспаления с восстановлением функции пораженного сустава.
- Боль в грудной клетке слева. Болезненность носит тупой или ноющий характер. Симптом возникает спустя несколько дней после развития воспалительного процесса.
- Сосудистые нарушения. Наблюдается ломкость суставов. У больного часто возникают носовые кровотечения и мелкие гематомы (синяки) по телу.
- Узловая сыпь. Поражает каждого десятого больного. Сыпь розового цвета, не вызывает зуд, с виду это округлые элементы с неровными краями.
Важно! Ревматизму свойственно переходить в хроническую форму, поэтому у пациента всю жизнь бывают периоды обострения и ремиссии.
Симптоматика у детей дошкольного и младшего школьного возраста проявляется в более легкой форме. Во многих случаях основные жалобы – это недомогание, учащенный пульс и боль в суставах.[2]
Патология имеет схожие симптомы с другими заболеваниями, поэтому доктору важно вовремя провести дифференциацию, чтобы пациент как можно быстрее принялся за лечение ревматизма суставов.
Ревматические узелки – общее понятие

Как выглядят узелки суставов при ревматизме
Узелки безболезненны, располагаются возле суставов, часто врастают в соседние мягкие ткани. На месте повреждения элемента возможно развитие язвенного процесса.
Описание ревматических узелков:
- подвижность кожи над элементом;
- отсутствие местного воспаления;
- изменение цвета эпидермиса не наблюдается;
- быстрое возникновение узелка (может образоваться за несколько часов);
- присутствует тенденция к симметричности;
- увеличиваются в первые дни, обратно самостоятельно регрессируют спустя несколько месяцев;
- при обострении ревматизма элементы появляются вновь.
Интересно знать! Ревматические узелки также могут появиться в сердце (на клапанных створках, миокарде или перикарде), голосовых связках, в сетчатке или склере глаза. Подробнее о симптомах смотрите видео в этой статье.
Излюбленные места расположения элементов – это разгибательная поверхность локтевых, коленных, пястно-фаланговых и плюснефаланговых суставов. Также нередко их находят на лодыжках, пяточном сухожилии, а также на волосистой части головы.
Локализация ревматизма – симптомы

Болит колено при ревматизме
Как уже было сказано выше – заболевание атакует не только сердце и суставы. В зависимости от локализации патологического процесса, у больного будут возникать характерные жалобы.
Виды ревматоидного поражения и краткое описание:
- Ревматическая пневмония. Развивается на фоне кардита – воспаления одной или нескольких сердечных оболочек. Патология проявляется по типу пневмонии или легочного васкулита (поражения мелких сосудов легкого). На рентгенограмме наблюдается локальное усиление, изменение легочного рисунка с наличием множественных скоплений мелких уплотненных очагов. У пациента при этом затруднено дыхание, высокая температура тела, при прослушивании отмечаются влажные хрипы.
- Воспаление мелких капилляров легких ревматического происхождения. При прослушивании определяются множественные влажные хрипы выраженного характера, на рентген-снимке визуализируется диффузное усиление плотности альвеолярной ткани. Больной жалуется на продуктивный кашель, а выделившейся мокроте присутствуют кровяные прожилки.
- Ревматический плеврит. Происходит поражение серозной оболочки, выстилающей плевру. Кроме того, предрасполагающим фактором развития ревматического плеврита является наличие такого заболевания, как блуждающий полиартрит. У пациента возникают боли при дыхании, и повышается температура тела. При прослушивании можно услышать звук трения плевры.
- Ревматический перитонит. Синдром может образоваться при остром течении ревматизма. У пациента возникают боли в животе, на фоне которых прогрессируют тошнота, рвота и нарушение стула. Также возможна лихорадка и напряжение брюшной стенки. Абдоминальные проявления покидают пациента через пару дней, рецидивов при этом не наблюдается.
Методы диагностики
Для диагностики проводятся лабораторные и инструментальные методы исследования.
Острое воспаление суставов имеет следующие диагностические критерии:
- в общем анализе крови можно обнаружить признаки воспалительного процесса в виде повышения уровня лейкоцитов и СОЭ;
- в биохимии крови может быть повышен СРБ;
- при исследовании сыворотки крови обнаруживаются антитела к стрептококкам;
- рентгенологическое обследование выявляет признаки воспаления в виде отека мягких тканей, скопления жидкости в суставной сумке.

На рентгенограмме можно увидеть отек мягких тканей
Современные методы лечения

Как лечить ревматизм суставов
Ревматизм – тяжелое заболевание, которое полностью практически не излечивается. Пациента (особенно если речь идет о ребенке), страдающего данной патологией, госпитализируют в стационар кардиологического отделения. Чем лечить ревматизм суставов?
Применение антибиотиков

Бициллин против ревматизма
Учитывая, что первоисточник заболевания – это стрептококковая инфекция, то основная цель лечения заключается именно в уничтожении патогенной флоры. С этим эффективно справляются антибактериальные препараты пенициллинового ряда, среди которых можно выделить Бициллин (обычно им проводят основную терапию).
Как вылечить ревматизм суставов — схема:
- Начальная – активная фаза. Терапевтический курс длится две недели. Если лечение закончить раньше, то наблюдается следующая картина: полное уничтожение инфекции не происходит, и оставшиеся стрептококки начинают вырабатывать элементы, разрушающие антибиотик. При этом образуются токсины, отравляющие человеческий организм.
- Последующая – пассивная фаза. Через двадцать один день после окончания антибактериальной терапии пациенту однократно вводится очередная доза Бициллина. Это необходимо для снижения возникновения рецидива. Такое лечение проводится на протяжении шести лет (препарат вводится каждые три недели).
Внимание! Информация в статье носит ознакомительный характер. Не рекомендуется проводить самолечение, даже если инструкция препарата полностью описывает дозировку, показания и противопоказания!
Какие еще препараты назначает доктор?
К вашему вниманию таблица №1 «Ревматизм суставов – лечение, препараты»:
| Фармакологическая группа и название препаратов | Краткое описание |
| Нестероидные противовоспалительные медикаменты (Мелоксикам, Нимесулид, Целекоксиб) | Действие препаратов направлено на ингибирование циклооксигеназы-2 (ЦОГ-2), которая представляет собою фермент, участвующий в синтезе простогландинов – медиаторов отека, воспаления и болезненности.
Снижение концентрации гормоноподобного вещества возникает как в очаге поражения, так и в ноцицептивновых нейронах, а также в болевых импульсах спинного мозга. Курс лечения нестероидными препаратами составляет в среднем 45 дней. Если у пациента имеются серьезные заболевания желудочно-кишечного тракта, то данные медикаменты назначаются с осторожностью или вовсе не рекомендуются. Также средства в виде мазей наносятся на пораженный и болезненный сустав. |
| Глюкокортикоиды | Это гормональные препараты, оказывающие противовоспалительное и иммунорегулирующее действие, также улучшают обменные реакции. Для лечения ревматизма назначают Преднизолон в максимально допустимой дозировке. |
| Хинолиновые средства и цитостатики (Резохин, гидроксихлорохин, Азатиоприн) | Препараты способствуют торможению клеточного деления и пролиферации. Лечебный эффект развивает медленно, в связи с чем назначается продолжительная терапия (до 6 месяцев). |
| Кардиотрофические препараты (Рибоксин, Карнитин, Фосфаден, Кавинтон) | Способствуют нормализации метаболизма в миокарде. Препараты улучшают микроциркуляцию крови, активируют обменные процессы. Оказывают антиаритмическое, антигипоксическое и коронародилатирующее действие. |
| Бензодиазепины (Диазепам, Валиум, Седуксен) и нейролептики (Галоперидол) | Препараты назначаются пациентам, у которых наблюдается ревматическая хорда.
Средства данных групп обладают седативным, снотворным, противотревожным, противосудорожным и миорелаксирующим эффектом. |
| Витаминотерапия | Назначаются витамины группы В, Е и Д в сочетании с полиненасыщенными жирными кислотами Омега-3. Для предупреждения остеопороза назначается кальций. |
Физиотерапевтическое лечение
В наши дни широко используется физиотерапия при ревматизме суставов. В сочетании с медикаментами она оказывает максимальное лечебное действие.
Таблица №2. Как лечить ревматизм суставов с помощью физиотерапии:
| Лазерная терапия | В острой фазе облучаются не суставы, а близлежащие крупные сосуды (например, если необходимо лечить локоть, то лазер направляют на область локтевой вены).
Если заболевание находится в хронической форме без явных признаков обострения, то лечению подлежат непосредственно суставы. Лазерная терапия нормализирует иммунитет, улучшает кровоснабжение органов и тканей, оказывает мягкое противовоспалительное действие. Курс лечения – 15 процедур, проводить их стоит через день. Цена одной терапии колеблется от 300 до 700 рублей. |
| Криотерапия | Криотерапию назначают как в острой, так и в хронической стадии течения ревматоидного артрита. Данный метод лечения проводят многим пациентам, ведь он практически не имеет противопоказаний.
Улучшение самочувствия отмечается у более 80% больных. Курс лечения – 10 процедур (ежедневно или через день). |
| Ультрафиолетовое облучение | Процедура не сопровождается неприятными ощущениями, поэтому не требует анестезии. Длительность сеанса составляет 1-2 минуты.
Облучение средневолновыми ультрафиолетовыми лучами в коже запускает выработку витамина D, также регулирует обменным процессы (например, уровень выведения и накопления «костных» микроэлементов – кальция и фосфора). Процедура назначается на ранней стадии заболевания. |
| Электрофорез | Действие процедуры направлено на снятие воспаления, болевых ощущений и отечности. Электрофорез назначают с кальцием, диметилсульфоксидом и салицилатами. |
| Фонофорез гидрокортизона | Процедура рекомендуется в запущенных случаях ревматоидного артрита. Метод практически равен внутрисуставному введению гидрокортизона.
Фонофорез с указанным препаратом блокирует выработку гистамина, угнетает экссудативные процессы в воспаленных тканях, снижает болевую чувствительность. |
Важно! Лечение суставов ревматизма с помощью физиотерапии проводится вне фазы обострения!
Также больным показаны специальные физические упражнения и массаж для скорейшего восстановления суставной функции. Наряду с этим пациенту рекомендуется лечение в санаториях курортного месторасположения (здесь проводятся такие процедуры, как сероводородные и радоновые ванны, грязевые аппликации).
Народные методы лечения
Каждому больному следует понимать, что народная медицина самостоятельно не сможет справиться с ревматическим поражением суставов. Тем не менее, нетрадиционные методы лечения во многих случаях отлично сочетаются с препаратами и физиотерапевтическими процедурами.
Внимание! Прежде, чем применить определенный метод народной медицины, необходимо посоветоваться с лечащим врачом!
Лечение ревматизма суставов народными средствами:
- Компрессы из сырого картофеля. Один корнеплод необходимо очистить от кожуры, натереть на крупной терке, затем полученную массу выложить в дуршлаг. Поставить на печь кастрюлю, довести воду до кипения, после чего в нее на несколько секунд опустить дуршлаг с картофельной массой. Теперь консистенцию выложить в заранее приготовленный мешочек из хлопковой ткани, который следует прикладывать к пораженному суставу, зафиксировав бинтом.
- Лечение хвойным бальзамом. Средство абсолютно не вызывает привыкания, поэтому его можно применять длительное время. Приготовить бальзам просто: необходимо взять несколько небольших сосновых веточек, стакан шиповника и зубчик чеснока. Все хорошо промыть, далее положить в кастрюлю, добавить несколько литров воды и вскипятить (около 30 минут). Затем следует укутать теплым полотенцем и дать настояться несколько дней. По истечению времени отвар нужно процедить. Употреблять получившееся «зелье» рекомендуется по стакану трижды в сутки. Для повышения вкусовых качеств можно добавить немного меда.

Компресс из мумие устраняет воспаление
Также будут эффективны хвойные ванны. Отвар можно сделать следующим образом: сосновые иголки (100 грамм) проварить в литре воды полчаса, дать настояться ночь. Далее жидкость процедить. В воду необходимо опускать пораженные суставы (если это возможно). Также отвар можно добавить в ванную с водой и погрузиться полностью – процедуру проводить 10-15 минут.
Профилактика
Профилактические мероприятия в отношении суставного ревматизма заключаются в следующем:
- избегать переохлаждения;
- ограничивать контакты с людьми, больными ангинами, тонзиллитами;
- своевременно удалять очаги хронической инфекции — кариозные зубы, тонзиллит;
- регулярно принимать курсы поливитаминных препаратов.
Ревматизм суставов является только одним из симптомов острой ревматической лихорадки. Другие её проявления, например, поражение сердца, могут представлять даже угрозу для жизни. Поэтому очень важно своевременно диагностировать и лечить такую патологию.
ОБЩЕЕ
Двигательная активность человека напрямую зависит от состояния суставов. Сложилось мнение, что ревматизм – это болезнь людей старческого возраста. На самом деле статистические данные указывают на широкое распространение патологии среди детей и молодежи, а в пожилом возрасте больные страдают от осложнений болезни.
Подтвердить всеобщее заблуждение может то, что 80% пациентов, имеющих симптомы ревматизма суставов, – это люди младше сорока лет. Пик заболеваемости отмечается в возрасте от 7 до 15 лет, это обусловлено гормональной нестабильностью в данной возрастной категории. Среди женщин ревматизм диагностируется в 2–3 раза чаще, чем среди мужчин.
ПРИЧИНЫ
На данный момент ревматизм суставов хорошо изучен, его этиология и механизм развития выяснены досконально.
Для возникновения заболевания необходимо сочетание трех факторов, только при соблюдении условия их наличия заболевание начинает свое развитие.
Факторы, влияющие на развитие признаков ревматизма:
- заражение гемолитическим стрептококком;
- формирование в организме специфических антител против инфекционного агента и на поражение ткани суставов;
- наследственная предрасположенность к аллергиям и аутоиммунным реакциям.
Спустя 10–20 дней после перенесенной острой или хронической стрептококковой инфекции (ангины, фарингита, скарлатины, тонзиллита) развивается острый суставной ревматизм. Это является следствием выработки специфических антител в ответ на появление в крови токсинов возбудителя. Такие антитела призваны бороться со стрептококком, но по ошибке поражают собственные клетки соединительной ткани. Исследования показали, что подобные реакции возникают не у всех перенесших ангину, а только у носителей особого белка группы В. По наблюдениям врачей, с ревматизмом суставов в течение месяца после инфекционного заболевания сталкивается около 2,5% пациентов.
КЛАССИФИКАЦИЯ
Формы патологии:
- Острый возникает у детей и молодежи после инфекционного заболевания, развивается стремительными темпами. Начинается с общей интоксикации, но спустя 2–3 дня появляются характерные признаки ревматизма суставов. Острое состояние наблюдается на протяжении 3–6 месяцев. Особую опасность представляет поражение сердца.
- Хронический зачастую развивается у лиц младше сорока лет. Течение заболевания рецидивирующее, несмотря на лечебные мероприятия. Обострения появляются регулярно – несколько раз за год, чаще осенью и зимой. К хроническому течению ревматизма суставов предрасположены те, кто проживает в сырых и прохладных помещениях. Патология переходит в вялотекущее состояние, кроме ткани суставов поражается сердце, ощущаются постоянные боли, что сказывается на качестве жизни больного.
СИМПТОМЫ
Признаки ревматизма суставов появляются спустя 2–3 недели после перенесенного инфекционного процесса в верхних дыхательных путях. Симптоматика довольно разнообразна и зависит от области поражения и активности патологии, но его основные черты помогают распознать заболевание.
Основные клинически проявления болезни:

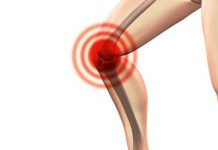
- Боль в суставах при передвижении, их отечность, гиперемия и местное повышение температуры. Заболеванию подвержены крупные сочленения. Боли интенсивные, нарастают и становятся нестерпимыми. Так, симптомы ревматизма коленного сустава вызывают настолько сильную боль, что передвигаться и сгибать ногу уже невозможно. Поражение суставов симметрично, если боль появляется в одном месте, то через несколько дней болевой синдром распространяется на второй.
- Синдром интоксикации возникает вследствие повышения температуры тела. Он выражается в слабости, снижении трудоспособности, аппетита, быстрой утомляемости.
- Боль в груди указывает на распространение патологии на ткани сердца. Эти признаки появляются не сразу, а спустя несколько дней после появления артралгий.
- Аннулярные высыпания появляются в редких случаях и выглядят как округлая розовая сыпь с неровными краями.
- Ревматические узлы также считаются редким явлением – появляются в местах повреждения в форме подкожных уплотнений, не вызывают боли и сохраняются на протяжении двух месяцев.
ДИАГНОСТИКА
Для опытного специалиста не представляет труда определить заболевание по ряду клинических признаков, но перед тем, как лечить суставной ревматизм, проводятся обследования с целью подтверждения диагноза и выявления возможных осложнений со стороны сердца и внутренних органов.
Методы диагностики:
- Клинический и биохимический анализ крови указывает на воспалительную реакцию, в результате которой формируется ревматизм суставов.
- Иммунологический анализ помогает выявить специфические для заболевания вещества, которые появляются в крови через неделю от начала патологического процесса и достигают максимума к 3–6 неделе.
- УЗИ, ЭКГ и ЭхоКГ сердца оценивает состояние сердца, помогает исключить или подтвердить его поражение.
- Рентгенография суставов, артроскопия, пункция и биопсия внутрисуставной жидкости проводятся для анализа их состояния.
ЛЕЧЕНИЕ
Как правило, терапия комплексная и проводится одновременно по нескольким направлениям.
Методы лечения:
- Постельный режим и диета с низким содержанием соли, углеводов и повышенным количеством белков в пищевых продуктах. Ограничивать подвижность особенно важно при лечении коленного сустава.
- Курс приема антибиотиков пенициллинового ряда.
- Нестероидные противовоспалительные препараты местно и системно.
- Диуретики для снятия отечности.
- Иммунодепрессанты и гамма-глобулины для повышения иммунитета.
- Физиотерапия (массаж, прогревания, электрофорез, УВЧ, парафиновые аппликации).
- Плазмаферез позволяет очистить кровь от антител и токсических веществ.
Вылечить ревматизм суставов возможно, но это длительный процесс, который занимает около 50 дней.
ОСЛОЖНЕНИЯ
Осложнения заболевания:
- Переход в вялотекущее хроническое, постоянно рецидивирующее течение.
- Ревмокардит и развитие сердечных пороков после повреждения клапанов сердца.
- Развитие сердечной недостаточности на фоне снижения сократительной активности сердца, нарушений ритма сокращений и его диффузных изменений.
- Ишемия и тромбоэмболия – возникновение очагов разорванных и закупоренных кровеносных сосудов не только в сердце, но также в сетчатке глаза и в почечных артериях.
- Кардит инфекционного происхождения — воспаление оболочек сердца представляет серьезную угрозу жизни больного.
ПРОФИЛАКТИКА
Единственной эффективной мерой первичной профилактики ревматизма суставов является предупреждение развития стрептококковой инфекции. Методы вторичной профилактики направлены на предотвращение повторных рецидивов, так как каждая последующая вспышка заболевания повышает риск повреждения сердца.
Меры профилактики:
- Повышение иммунитета для предотвращения проникновения инфекционных агентов в организм.
- Полноценное питание и достаточный отдых.
- Ограничение контактов с носителями стрептококковой инфекции.
- Своевременная терапия простуд и заболеваний верхних дыхательных путей на острой стадии.
- Профилактические осмотры у стоматолога для санации полости рта.
- Прием противовоспалительных и противомикробных препаратов в холодное время года для предотвращения рецидивов.
Необходимо знать, что такие симптомы ревматизма суставов, как сильная боль и резкий рост температуры тела должны стать поводом для обращения за медицинской помощью. Своевременная терапия помогает избежать тяжелых осложнений и вернуться к нормальной жизни без пагубных последствий заболевания.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
Для того чтобы вылечить ревматизм суставов и предупредить тяжелые последствия, необходимо как можно раньше начать терапию. Практика показывает, что своевременно предпринятые меры практически полностью исключают угрозу для жизни больного. И после качественного лечения ревматизма суставов симптомы заболевания вас не побеспокоят. В зависимости от сложности поражения сердца определяется тяжесть прогноза.
По мнению врачей, самым неблагоприятным считается прогрессирующее и непрекращающееся течение ревматизма суставов.
Первые проявления заболевания у лиц старше 25 лет, как правило, имеют благоприятный исход и не отражаются на функции сердца. Риск появления вторичных пороков значительно возрастает при выявлении патологии у детей и позднем начале лечения. Особую опасность представляют стертые формы заболевания, при которых ребенок жалуется на боли в ногах и руках, а родители считают это последствием активных игр и ушибов. Ревматизм суставов остается без лечения, быстро прогрессирует и выявляется уже на этапе необратимых изменений.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Полезная статья Ревматизм сердца
ОБЩЕЕ
Двигательная активность человека напрямую зависит от состояния суставов. Сложилось мнение, что ревматизм – это болезнь людей старческого возраста. На самом деле статистические данные указывают на широкое распространение патологии среди детей и молодежи, а в пожилом возрасте больные страдают от осложнений болезни.
Подтвердить всеобщее заблуждение может то, что 80% пациентов, имеющих симптомы ревматизма суставов, – это люди младше сорока лет. Пик заболеваемости отмечается в возрасте от 7 до 15 лет, это обусловлено гормональной нестабильностью в данной возрастной категории. Среди женщин ревматизм диагностируется в 2–3 раза чаще, чем среди мужчин.

ПРИЧИНЫ
На данный момент ревматизм суставов хорошо изучен, его этиология и механизм развития выяснены досконально.
Для возникновения заболевания необходимо сочетание трех факторов, только при соблюдении условия их наличия заболевание начинает свое развитие.
Факторы, влияющие на развитие признаков ревматизма:
- заражение гемолитическим стрептококком;
- формирование в организме специфических антител против инфекционного агента и на поражение ткани суставов;
- наследственная предрасположенность к аллергиям и аутоиммунным реакциям.
Спустя 10–20 дней после перенесенной острой или хронической стрептококковой инфекции (ангины, фарингита, скарлатины, тонзиллита) развивается острый суставной ревматизм. Это является следствием выработки специфических антител в ответ на появление в крови токсинов возбудителя. Такие антитела призваны бороться со стрептококком, но по ошибке поражают собственные клетки соединительной ткани. Исследования показали, что подобные реакции возникают не у всех перенесших ангину, а только у носителей особого белка группы В. По наблюдениям врачей, с ревматизмом суставов в течение месяца после инфекционного заболевания сталкивается около 2,5% пациентов.
КЛАССИФИКАЦИЯ
Формы патологии:
- Острый возникает у детей и молодежи после инфекционного заболевания, развивается стремительными темпами. Начинается с общей интоксикации, но спустя 2–3 дня появляются характерные признаки ревматизма суставов. Острое состояние наблюдается на протяжении 3–6 месяцев. Особую опасность представляет поражение сердца.
- Хронический зачастую развивается у лиц младше сорока лет. Течение заболевания рецидивирующее, несмотря на лечебные мероприятия. Обострения появляются регулярно – несколько раз за год, чаще осенью и зимой. К хроническому течению ревматизма суставов предрасположены те, кто проживает в сырых и прохладных помещениях. Патология переходит в вялотекущее состояние, кроме ткани суставов поражается сердце, ощущаются постоянные боли, что сказывается на качестве жизни больного.
СИМПТОМЫ
Признаки ревматизма суставов появляются спустя 2–3 недели после перенесенного инфекционного процесса в верхних дыхательных путях. Симптоматика довольно разнообразна и зависит от области поражения и активности патологии, но его основные черты помогают распознать заболевание.
Основные клинически проявления болезни:

- Боль в суставах при передвижении, их отечность, гиперемия и местное повышение температуры. Заболеванию подвержены крупные сочленения. Боли интенсивные, нарастают и становятся нестерпимыми. Так, симптомы ревматизма коленного сустава вызывают настолько сильную боль, что передвигаться и сгибать ногу уже невозможно. Поражение суставов симметрично, если боль появляется в одном месте, то через несколько дней болевой синдром распространяется на второй.
- Синдром интоксикации возникает вследствие повышения температуры тела. Он выражается в слабости, снижении трудоспособности, аппетита, быстрой утомляемости.
- Боль в груди указывает на распространение патологии на ткани сердца. Эти признаки появляются не сразу, а спустя несколько дней после появления артралгий.
- Аннулярные высыпания появляются в редких случаях и выглядят как округлая розовая сыпь с неровными краями.
- Ревматические узлы также считаются редким явлением – появляются в местах повреждения в форме подкожных уплотнений, не вызывают боли и сохраняются на протяжении двух месяцев.
ДИАГНОСТИКА
Для опытного специалиста не представляет труда определить заболевание по ряду клинических признаков, но перед тем, как лечить суставной ревматизм, проводятся обследования с целью подтверждения диагноза и выявления возможных осложнений со стороны сердца и внутренних органов.
Методы диагностики:
- Клинический и биохимический анализ крови указывает на воспалительную реакцию, в результате которой формируется ревматизм суставов.
- Иммунологический анализ помогает выявить специфические для заболевания вещества, которые появляются в крови через неделю от начала патологического процесса и достигают максимума к 3–6 неделе.
- УЗИ, ЭКГ и ЭхоКГ сердца оценивает состояние сердца, помогает исключить или подтвердить его поражение.
- Рентгенография суставов, артроскопия, пункция и биопсия внутрисуставной жидкости проводятся для анализа их состояния.

ЛЕЧЕНИЕ
Как правило, терапия комплексная и проводится одновременно по нескольким направлениям.
Методы лечения:
- Постельный режим и диета с низким содержанием соли, углеводов и повышенным количеством белков в пищевых продуктах. Ограничивать подвижность особенно важно при лечении коленного сустава.
- Курс приема антибиотиков пенициллинового ряда.
- Нестероидные противовоспалительные препараты местно и системно.
- Диуретики для снятия отечности.
- Иммунодепрессанты и гамма-глобулины для повышения иммунитета.
- Физиотерапия (массаж, прогревания, электрофорез, УВЧ, парафиновые аппликации).
- Плазмаферез позволяет очистить кровь от антител и токсических веществ.
Вылечить ревматизм суставов возможно, но это длительный процесс, который занимает около 50 дней.
ОСЛОЖНЕНИЯ
Осложнения заболевания:
- Переход в вялотекущее хроническое, постоянно рецидивирующее течение.
- Ревмокардит и развитие сердечных пороков после повреждения клапанов сердца.
- Развитие сердечной недостаточности на фоне снижения сократительной активности сердца, нарушений ритма сокращений и его диффузных изменений.
- Ишемия и тромбоэмболия – возникновение очагов разорванных и закупоренных кровеносных сосудов не только в сердце, но также в сетчатке глаза и в почечных артериях.
- Кардит инфекционного происхождения — воспаление оболочек сердца представляет серьезную угрозу жизни больного.
ПРОФИЛАКТИКА
Единственной эффективной мерой первичной профилактики ревматизма суставов является предупреждение развития стрептококковой инфекции. Методы вторичной профилактики направлены на предотвращение повторных рецидивов, так как каждая последующая вспышка заболевания повышает риск повреждения сердца.

Меры профилактики:
- Повышение иммунитета для предотвращения проникновения инфекционных агентов в организм.
- Полноценное питание и достаточный отдых.
- Ограничение контактов с носителями стрептококковой инфекции.
- Своевременная терапия простуд и заболеваний верхних дыхательных путей на острой стадии.
- Профилактические осмотры у стоматолога для санации полости рта.
- Прием противовоспалительных и противомикробных препаратов в холодное время года для предотвращения рецидивов.
Необходимо знать, что такие симптомы ревматизма суставов, как сильная боль и резкий рост температуры тела должны стать поводом для обращения за медицинской помощью. Своевременная терапия помогает избежать тяжелых осложнений и вернуться к нормальной жизни без пагубных последствий заболевания.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
Для того чтобы вылечить ревматизм суставов и предупредить тяжелые последствия, необходимо как можно раньше начать терапию. Практика показывает, что своевременно предпринятые меры практически полностью исключают угрозу для жизни больного. И после качественного лечения ревматизма суставов симптомы заболевания вас не побеспокоят. В зависимости от сложности поражения сердца определяется тяжесть прогноза.
По мнению врачей, самым неблагоприятным считается прогрессирующее и непрекращающееся течение ревматизма суставов.
Первые проявления заболевания у лиц старше 25 лет, как правило, имеют благоприятный исход и не отражаются на функции сердца. Риск появления вторичных пороков значительно возрастает при выявлении патологии у детей и позднем начале лечения. Особую опасность представляют стертые формы заболевания, при которых ребенок жалуется на боли в ногах и руках, а родители считают это последствием активных игр и ушибов. Ревматизм суставов остается без лечения, быстро прогрессирует и выявляется уже на этапе необратимых изменений.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Полезная статья Ревматизм сердца
| Видео (кликните для воспроизведения). |
Источники:
- Бебнева, Ю. В. Ревматизм, артрит, артроз / Ю. В. Бебнева. — Москва: ИЛ, 2008. — 256 c.
- Бунчук, Н. В. Ревматические заболевания пожилых (избранные) / Н. В. Бунчук. — М. : МЕДпресс-информ, 2014. — 272 c.
- Красикова, И. С. Сколиоз. Профилактика и лечение / И. С. Красикова. — М. : Корона-Век, 2011. — 192 c.
- Подзолкова, Н. М. Менопаузальный остеопороз / Н. М. Подзолкова, И. В. Кузнецова, Т. И. Никитина. — М. : ГЭОТАР-Медиа, 2013. — 272 c.
- Рассел, Джесси Артрит / Джесси Рассел. — М. : VSD, 2012. — 259 c.
- Индивидуальное эндопротезирование суставов. — Москва: Гостехиздат, 2002. — 133 c.

Приветствую вас! на нашем ресурсе. Я Сергей Кондратов. Я уже более 8 лет работаю травматологом. Я считаю, что являюсь специалистом в этом направлении, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Перед применением описанного на сайте всегда необходима обязательная консультация у специалистов.