Содержание
Асептическим некрозом называется омертвение с последующим разрушением субхондрального участка костной ткани, то есть, расположенного сразу под суставным хрящом. Этот участок имеет хорошее кровоснабжение и иннервацию, что и является причиной частого его поражения.
Наиболее часто поражается тазобедренный сустав, в частности – головка бедренной кости. Болеют чаще мужчины молодого и среднего возраста.
Заболевание практически всегда приводит к стойкой и тяжелой инвалидности. Именно поэтому важно своевременно его выявить и начать полноценное лечение.
Причины возникновения
Как видно из названия, в патологическом процессе не участвует инфекционный агент, в отличие от септического некроза кости.
Главной причиной формирования асептического некроза головки бедренной кости (АНГБК) является нарушение кровообращения в этой области. Такие нарушения могут возникать вследствие:
- Травмы (ушиб, перелом и т. д.) тазобедренного сустава.
- Применения стероидных гормонов, например, кортикостероидов в течение долгого времени.
- Длительного и частого употребления алкоголя.
- Действия ионизирующей радиации.
- Наличия других заболеваний, например, серповидноклеточной анемии и др.
Также имеется теория наследственной предрасположенности к развитию такой патологии. В основе этой теории лежат врожденные нарушения метаболизма (обмена веществ) костной ткани, которые могут вызывать нарушения кровообращения в ней. Поэтому под действием некоторых провоцирующих факторов (например, переохлаждения, микротравмы и т. д.) асептический некроз тазобедренного сустава может развиваться и у детей.
Как выявить АНГБК?
Чаще всего поражаются оба тазобедренных сустава. Даже если изначально патологический процесс односторонний, то в почти 90% случаев на протяжении одного-двух лет поражается и второй сустав.
Симптомы
Основным проявлением АНГБК является боль. Сначала она беспокоит только при совершении движений в нем, например, ходьбе и распространяется на всю нижнюю конечность. Впоследствии боль локализуется в области тазобедренного сустава, часто может распространяться и на коленный.
Выраженность болевых ощущений нарастает в течение прогрессирования заболевания.
Патологические процессы, протекающие в суставе, со временем вызывают укорочение конечности. Внешне это проявляется хромотой и частым нарушением функции всей ноги. Вследствие ограничения всех движений в пораженной нижней конечности, возникает атрофия бедренных и ягодичных мышц. Они уменьшаются в размере, «высыхают».
К сожалению, ранние проявления АНГБК неспецифичны, что является причиной диагностических ошибок. Также больные могут игнорировать дискомфорт и даже боли в тазобедренном суставе. Это явно не способствует выявлению болезни на ранних стадиях.
Диагностика
Главными методами диагностики являются рентгенологический и магнитно-резонансная томография (МРТ). В ранних стадиях АНГБК особенно важно проводить МРТ, потому что на рентгенограммах не всегда можно выявить начальные патологические изменения.
По общепринятой классификации выделяют пять стадий рентгенологических изменений при асептическом некрозе головки бедренной кости. Тактика лечения разная на каждой из них. Дополнительно иногда используют радиоизотопное сканирование, ультрасонографию, измерение давления внутри кости и т. д.
Лечение
В лечении асептического некроза головки бедренной кости очень важно раннее начало его. В этом случае намного больше шансов на успех терапии. Все методы лечения АНГБК подразделяются на консервативные и хирургические.
Консервативное лечение
Такое лечение часто занимает несколько лет. Применяется комплексный подход к такой терапии, который состоит из нескольких составляющих. Их мы и рассмотрим ниже.
Ортопедический режим
В основе консервативной терапии лежит механическое предотвращение развития деформации головки бедренной кости. Для снятия нагрузки на нее применяются такие методы:
- Постельный режим.
- Различные методики вытяжения – манжеточное, лейкопластырное и др.
- Гипсовые повязки и шины.
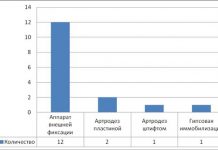
- Специальные ортопедические аппараты (Atlanta, SRH, MHE и др.).
Вид разгрузки, а также длительность иммобилизации (фиксации) сустава определяется врачом в прямой зависимости от степени поражения и прогресса в лечении. Такой вид лечения обычно составляет от нескольких месяцев до полутора лет. Обязательно сочетание разгрузки с физиотерапией и лечебной физкультурой.
Избыточный вес создает дополнительную нагрузку на тазобедренный сустав. Поэтому необходимо добиваться снижения массы в тела в таких случаях.
Медикаментозное лечение
В начальных стадиях АНГБК назначаются лекарственные препараты, направленные на улучшение микроциркуляции в пораженном суставе. Этим достигается уменьшение ишемизации (обескровливания) в пораженных участках кости, а также уменьшение вязкости крови и наклонности к излишнему тромбообразованию.
С этой целью применяются различные сосудорасширяющие средства – нош-па, никотиновая кислота и др. Широкое применение нашли антиагреганты – дипиридамол и пентоксифиллин.
Обязательно назначение препаратов, корректирующих фосфорно-кальциевый обмен. С этой целью назначается, например, препараты этидроновой кислоты в комплексе с препаратами витамина D и кальция.
Для стимуляции процессов регенерации (восстановления) костной ткани применяются различные биогенные стимуляторы, например, стекловидное тело в комбинации с витаминами группы B. C целью улучшения состояния суставного хряща назначаются хондропротекторы.
Физиотерапия
Применяется практически у всех больных с АНГБК в сочетании с другими методами лечения.
Обычно применяется электрофорез с различными лекарственными средствами. Например, электрофорез с прокаином или лидокаином позволяет существенно уменьшить болевые ощущения. Воздействует на область пораженного тазобедренного сустава, нижний грудной и верхний поясничный отделы позвоночника.
Также назначается лечение УВЧ, магнито- и лазеротерапия, электромиостимуляция и т. д. Применяются процедуры массажа поясничной области и пораженной конечности.
По мере стихания патологических проявлений проводится лечение в специализированных бальнеологических и грязелечебных санаториях. Обязательно проведение упражнений лечебной физкультуры – ЛФК. На этом стоит остановиться подробнее.
Лечебная физкультура
ЛФК назначается с момента установления диагноза. Комплекс упражнений разрабатывается строго индивидуально для каждого больного с учетом степени поражения головки бедренной кости.
Занятия ЛФК проводятся ежедневно под руководством дипломированного инструктора. Конечной целью таких упражнений является восстановление нормального объема движений в пораженном тазобедренном суставе. А также – профилактика контрактур (тугоподвижности) в других суставах конечности.
Хирургическое лечение
По статистике проводится примерно у 5–15% больных АНГБК. Основное показание к операции – явная неэффективность консервативного лечения и прогрессирование заболевания с развитием осложнений.[4]
Однако в настоящее время, учитывая многообразие методик оперативного лечения АНГБК, некоторые операции проводятся в комплексе с консервативной терапией и являются дополнением к нему.
На сегодняшний день известно несколько видов операций, которые применяются при асептическом некрозе головки бедренной кости. Выбор конкретного вида оперативного вмешательства определяет врач, учитывая все показания и противопоказания к такому лечению.
Декомпрессия головки бедренной кости
Иное название такой операции – тунеллизация. Применяется при выраженном болевом синдроме с целью снижения внутрикостного давления.
Принцип операции состоит в просверливании специальным инструментом одного или нескольких каналов в головке бедренной кости. Часто такая процедура сочетается с ведением в кость препаратов, улучшающих кровообращение.
Пересадка аутотрансплантата
Пересадка аутотрансплантата из малоберцовой кости – достаточно технически сложная операция. Суть ее заключается в пересадке части малоберцовой кости больного вместе с сосудом. Этим достигается сразу два эффекта: укрепление пораженной костной ткани бедренной кости и улучшение ее кровоснабжения.
К сожалению, иногда в пересаженном сосуде появляются тромбы, что делает такую операцию неэффективной.
Остеотомия
Существует много разновидностей этой операции при АНГБК. Наиболее часто применяется межвертельная остеотомия. При этом производится иссечение части бедренной кости на уровне ее вертелов. В новом положении кость фиксируется различными приспособлениями – винтами, пластинами и т. д.
После такой операции увеличивается площадь суставных поверхностей, а очаг некроза при этом смещается в менее нагружаемую зону сустава. Это позволяет создать условия для его регенерации (восстановления).
Артропластика
Суть операции заключается в создании новых суставных поверхностей в тазобедренном суставе. Принцип такой операции зависит от вида и площади произошедших патологических изменений.
Целью такого оперативного вмешательства является увеличение нормального объема движений в тазобедренном суставе, уменьшение хромоты и интенсивности болевых ощущений.
Артродез
Наиболее часто выполняется у пациентов, которым по каким-нибудь причинам противопоказано эндопротезирование. Суть такой операции – создание искусственной неподвижности (сращения) сустава с целью устранения выраженного болевого синдрома.
После удаления пораженной некротическим процессом костной ткани в суставе, головку бедренной кости плотно сопоставляют с вертлужной впадиной и в таком положении закрепляют винтами, стержнями или другими приспособлениями.
Артродез применяется у небольшой части больных. Является «калечащей» операцией, так как впоследствии у таких больных развивается явный перекос таза и искривление поясничного отдела позвоночника вбок с соответствующими неврологическими симптомами.
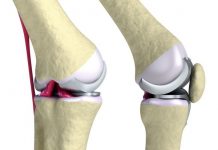
Эндопротезирование головки бедренной кости
Наиболее часто применяется в поздних стадиях АНГБК. Особенно показано при развитии его осложнений, например, остеоартроза. Является, пожалуй, самой распространенной операцией при этой патологии.
При проведении такого хирургического вмешательства выполняется замена (протезирование) головки бедренной кости. Протез изготавливается из материалов, полностью совместимыми с человеческими тканями – титана, циркония др.
После успешно проведенной операции восстанавливается объем нормальных движений в суставе и устраняется болевой синдром.
Последствия асептического некроза
Прогрессирование заболевания заметно ухудшает качество жизни больного и обычно приводит к инвалидности вследствие развития деформирующего остеоартроза тазобедренного сустава (коксартроза). Такое осложнение характерно развитием контрактур (тугоподвижности) в суставе. А в комплексе с достаточно выраженным болевым синдромом оно заметно усложняет жизнь больному человеку.
Именно поэтому не стоит игнорировать даже малозначительный дискомфорт в суставах и незамедлительно обращаться за медицинской помощью.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Асептический некроз головки бедренной кости (АНГБК) — тяжелое хроническое заболевание, вызванное недостаточностью местного кровообращения, которое ведет к разрушению костной ткани в головке бедра.
Статистика Из всех заболеваний костей и мышц на асептический некроз головки бедренной кости приходится от 1,2 до 4,7%. По данным разных авторов болеют в основном мужчины от 30-50 лет (примерно в 7-8 раз чаще женщин).
Причем в 50-60% случаев поражаются обе ноги: процесс, начавшийся на одной стороне, спустя год в 90% случаев возникает на другой.
Интересные факты и история
- Первые сообщения о заболевании, похожем на асептический некроз головки бедра, появились в 20-30 годы прошлого столетия.
- Долгое время этот недуг сравнивали с болезнью Пертеса (разрушение головки бедра у детей), предлагая воспользоваться тем же термином. Однако было замечено, что у детей заболевание протекает легче, костная ткань часто восстанавливается с сохранением формы головки бедра, а место поражения не имеет четкого расположения.
- Лишь в 1966 году в Париже на международном съезде ортопедов асептический некроз головки бедренной кости (АНГБК) был выведен в отдельное заболевание.
- АНГБК — наиболее частая причина протезирования тазобедренного сустава. Причем результаты значительно хуже, чем при аналогичной операции по поводу артроза тазобедренного сустава (заболевание, связанное с деформацией и ограничением подвижности сустава).
- АНГБК чаще встречается у людей молодого и трудоспособного возраста, приводя к развитию инвалидности и понижению качества жизни.
- Консервативное лечение недуга (при помощи лекарств) малоэффективно.
- Нередко через 2-3 года после начала заболевания проводится оперативное лечение.
Анатомия бедренной кости и тазобедренного сустава
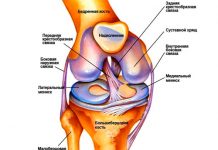
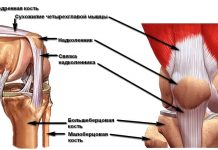
Бедренная кость — самая длинная и большая парная трубчатая кость нижних конечностей (ног).На части бедренной кости, которая находится ближе к телу, располагается головка бедра — шарообразный выступ. От головки отходит шейка — суженный участок, который связывает головку с телом бедренной кости. На месте перехода шейки в тело бугра располагается изгиб и два костных выступа — большой и малый вертел.
На головке бедра имеется суставная поверхность, служащая для соединения с вертлужной впадиной (ямкой на тазовой кости), а вместе они образуют тазобедренный сустав. Головка бедра и вертлужная впадина покрыты хрящевой тканью.
Сам тазобедренный сустав спрятан под мягкими тканями (суставной капсулой), которые вырабатывают суставную жидкость, питающую хрящевую ткань и обеспечивающую скольжение поверхностей сустава.
Структура и слои костной ткани
В кости имеются несколько видов клеток: остеобласты и остеоциты формируют костную ткань, а остеокласты ее разрушают. В норме процесс образования кости преобладает над ее разрушением. Однако с возрастом и под воздействием различных причин активность остеокластов повышается, а остеобластов понижается. Поэтому костная ткань разрушается, не успевая обновляться.
Структурная единица кости — остеон, состоящий из костных пластинок (от 5 до 20) цилиндрической формы, расположенных симметрично вокруг центрального костного канала. Через сам канал проходят сосуды и нервы.
Причем если перекладины лежат плотно, то они образуют
компактное вещество (средний слой), если – рыхло, то формируют
губчатое вещество (внутренний слой) кости. Снаружи кость покрыта
надкостницей (наружным слоем), пронизанной нервами и сосудами, которые идут вглубь кости по прободающим каналам остеонов.
Механизм развития асептического некроза
Изучен не полностью, поэтому этот вопрос остается открытым.
В настоящее время существуют две основные теории:
- Травматическая теория — когда нарушается целостность кости из-за травмы (перелома, вывиха).
- Сосудистая теория: под воздействием разных факторов сосуды, снабжающие головку бедра кровью, на длительное время сужаются либо закупориваются мелким тромбом. В результате возникает нарушение местного кровообращения (ишемия). Кроме того, повышается вязкость крови, поэтому ее течение замедляется.
Из-за ишемии усиливается гибель остеобластов и остеоцитов, а активность остеокластов повышается. Поэтому процессы образования кости уменьшаются, а растворения усиливаются. В результате костная ткань ослабляется, и уменьшается ее прочность. И тогда при нагрузке на нее возникают микропереломы трабекул (перекладин), которые сдавливают вначале вены — возникает застой крови в мелких венах с образованием тромбов, затем — в мелких артериях.
Однако некоторые ученные выдвигают еще одну теорию развития АНГБК —
механическую. Считается, что под воздействием разных причин возникает «переутомление» кости. Поэтому от кости головки бедра идут импульсы в головной мозг, вызывая обратные сигналы, которые приводят к компенсаторному сужению сосудов (попытке возвращения к исходному состоянию). В результате нарушается обмен веществ, застаивается кровь и накапливаются продукты распада в кости.
На практике четкого разграничения между теориями не имеется. Более того, нередко они дополняют друг друга, действуя одновременно.
На заметку!
Как правило, первые очаги некроза в кости появляются на 3-5 сутки после ишемии. Однако при благоприятных условиях кровоснабжение восстанавливается, а разрушенная костная ткань замещается на новую ткань. Тогда как при дальнейшей перегрузке головки бедра течение процесса ухудшается, приводя к развитию и тяжелому течению заболевания.
Причины асептического некроза Практически любой фактор, который нарушает целостность либо кровообращение в головке бедренной кости может вызвать некроз (гибель) костных балок.
Травма (вывих, перелом) или хирургическое вмешательствоПриводит к механическому повреждению (разрыву) либо закупорке просвета сосудов сгустком крови (образованию тромбов). В результате нарушается поступление крови к головке бедренной кости. Причем заболевание начинает развиваться спустя несколько месяцев после травмы, а первые его признаки появляются через 1,5-2 года.
Продолжительный прием кортикостероидов (гормональных препаратов) для лечения ревматических заболеваний (псориатического или
ревматического артрита
), бронхиальной
астмы
и других.
Считается наиболее частой причиной АНГБК. Что происходит? Гормоны длительно сужают сосуды, нарушая местное кровообращение в головке тазобедренной кости.
Кроме того, при продолжительном приеме кортикостероидов постепенно разрушается кость (остеопения), ведя к развитию остеопороза (снижению плотности костей). В результате при нагрузке костные перекладины испытывают «переутомление» и ломаются (хроническая микротравма), перекрывая поступление артериальной крови к головке бедра.
Систематическое злоупотребление алкоголем
Нарушается обмен жиров и белков в организме, а в стенках артерий откладывается холестерин — развивается
атеросклероз
. В результате стенки артерий утолщаются и теряют свою эластичность, а кровоснабжение головки бедра нарушается.
Прием алкоголя в больших дозах одномоментно
Наступает острое уменьшение кровоснабжения головки тазобедренной кости.
Прием обезболивающих и нестероидных противовоспалительных препаратов Побочный эффект — разрушение костных перекладин и развитие остеопороза. Поэтому при малейшем нарушении кровообращения или повышении нагрузки на головку бедра развивается АНГБК.
Аутоиммунные заболевания: системная красная волчанка или склеродермия, геморрагический васкулит и другие.
Откладываются иммунные комплексы в стенке сосудов, вызывая иммунное воспаление. В результате нарушается эластичность стенки сосудов и местное кровообращение. При сочетании с приемом глюкокортикоидов для лечения этих заболевания развиваются тяжелые формы АНГБК.
Кессонная болезньВозникает из-за быстрого понижения давления вдыхаемой газовой смеси (у водолазов, шахтеров). Поэтому газы в виде пузырьков проникают в кровь и закупоривают мелкие сосуды (эмболия), нарушая местное кровообращение.
Наличие проблем в пояснично-крестцовом отделе позвоночникаПри нарушении иннервации (например, межпозвоночных грыжах) возникает спазм сосудов, которые питают костную ткань.
Асептический некроз развивается и при других болезнях: хроническом или остром панкреатите, ионизирующей радиации, серповидноклеточной анемии (наследственного заболевания). К сожалению, механизм формирования АНГБК при этих заболеваниях не изучен до конца.
Однако в 30% случаев АНГБК причина развития заболевания так и остается не выявленной. Да и нередко несколько факторов действуют сообща, приводя к быстрому и тяжелому течению заболевания.
Виды и стадии асептического некроза бедренной кости
Наибольшее распространение получило деление АНГБК на стадии, основанное на изменениях, которые происходят во время болезни в тазобедренном суставе. Однако такое разделение является условным. Поскольку переход из одной стадии в другую не имеет четких границ.
Стадии асептического некроза головки бедренной кости
I стадия (длится около 6 месяцев) — начальные проявления. Погибает губчатое вещество (костные балки) костной ткани в головке бедренной кости, но при этом ее форма не меняется.
Симптомы. Ведущий признак начала болезни — боль. Причем она проявляет себя по-разному.
Вначале заболевания наиболее часто боль возникает только после физической нагрузки либо во время плохой погоды, но исчезает в покое. Постепенно боль становится постоянной.
Порой после периода обострения она исчезает, но вновь возникает при воздействии провоцирующего фактора.
Однако иногда боль появляется внезапно. Причем она настолько сильная, что некоторые больные могут назвать день и даже час ее возникновения. В течение нескольких дней больные из-за болей не могут ни ходить, ни сидеть. Потом боль утихает, появляясь или усиливаясь после физической нагрузки.
Обычно вначале заболевания боль возникает в области тазобедренного сустава, распространяясь (иррадиируя) в паховую или поясничную область, коленный сустав, ягодицу. Однако боль первично может появиться в пояснице и/или коленном суставе, вводя врача в заблуждение и уводя в сторону от правильного диагноза.
Ограничений движений в пораженном суставе на этой стадии не наблюдается.
II стадия (6 месяцев) — импрессионного (сдавленного) перелома: при нагрузке на определенном участке головки бедра костные балки ломаются, затем вклиниваются друг в друга и сминаются.
На этой стадии появляется атрофия мышц (истончение мышечных волокон) на бедре и ягодице с больной стороны.
Возникают ограничения круговых движений. Причем боль усиливается при попытке выполнить круговые движения в больной ноге, отвести ее в сторону либо привести к здоровой ноге.
III стадия (от 1,5 до 2,5 лет) — рассасывания
Окружающие зону некроза здоровые ткани медленно рассасывают погибшие костные отломки. При этом вглубь головки бедренной кости прорастает соединительная ткань (играет вспомогательную роль во всех органах) и островки хрящевой ткани. В результате в головке бедра создаются условия для роста новых сосудов. Однако одновременно с этим рост шейки бедра нарушается, поэтому она укорачивается.
Симптомы. Боль постоянная, усиливающаяся даже после небольшой нагрузки, но в покое она несколько уменьшается.
Подвижность сустава резко ограничивается: больному трудно ходить, подтянуть ногу к груди либо надеть носки. Имеется выраженная хромота при ходьбе, а атрофия мышц с бедра переходит и на голень (ниже колена). Больные с трудом передвигаются, с опираясь на трость.
Кроме того, укорачивается нога на больной стороне. Тогда как у некоторых больных (10%) удлиняется — плохой признак для прогноза заболевания.
IV стадия (от 6 месяцев и более) — исхода (возникает вторичный деформирующий артроз).
Проросшая соединительная ткань и островки хряща превращаются в костную ткань, благодаря чему восстанавливается губчатое вещество головки бедренной кости.
Однако при этом формируются вторичные изменения: перестраивается балочная (ячеистая) структура кости (деформируется), а также происходит ее адаптация (привыкание) к новым условиям и нагрузкам.
Кроме того, вертлужная впадина также деформируется и уплощается. Поэтому нарушается ее нормальное анатомическое соприкосновение с головкой бедра.
Симптомы. В области пораженного тазобедренного сустава или поясничного отдела позвоночника имеются постоянные боли, не исчезающие даже в покое. Мышцы бедра и голени атрофированы (объем уменьшается до 5-8 см). Движения вкруговую в больной ноге отсутствуют, а вперед и назад резко ограничены. Значительно нарушается походка: больные не могут передвигаться самостоятельно, либо — только с опорой (тростью).
Продолжительность каждой стадии АНГБК индивидуально, поскольку многое зависит от воздействия провоцирующих факторов, своевременно начатого лечения и наличия сопутствующих заболеваний.
Однако не всегда при асептическом некрозе одновременно поражается вся головка бедренной кости. Поэтому имеется классификация, основанная на месте расположения очага некроза.
Выделяют четыре основных формы (вида) АНГБК:
- Периферическая (9-10% случаев) форма: поражается наружный отдел головки бедра, который находится непосредственно под суставным хрящом.
- Центральная (2% случаев) форма: образуется зона некроза в центре головки бедренной кости.
- Сегментарная (46-48% случаев) форма: небольшой участок некроза костной ткани в виде конуса возникает в верхней или верхненаружной части головки бедра.
- Полное поражение всей головки бедра (наблюдается у 40-42% больных).
Симптомы асептического некроза Не всегда характерны только для этого заболевания, поэтому нередко уводят в сторону от правильного диагноза.
| Симптом | Механизм возникновения | Внешние проявления |
| Боль | Головка бедренной кости – замкнутое пространство. Поэтому при малейшем нарушении местного кровообращения повышается внутрикостное давление, которое давит на костные перекладины, раздражая их болевые рецепторы.
Кроме того, когда в процесс вовлекается капсула сустава (возникает воспаление), то при движении она растягивается, а ее нервные окончания сдавливаются. |
I стадия. Боль умеренная, усиливающаяся при нагрузке. Однако иногда возникает резко, но через несколько дней утихает. II стадия. Боль постоянная, а при нагрузке усиливается. В покое несколько уменьшается. III стадия. Боль выраженная, носит постоянный характер, резко усиливается при незначительной нагрузке, но немного уменьшается в покое. IV стадия. Боль, выраженная и постоянная, усиливающаяся при движении. Она может переходить на пояснично-крестцовый отдел позвоночника. |
| Атрофия мышц (уменьшение объема и истончение) | Нарушается поступление крови, сужаются сосуды. В результате уменьшается питание тканей и обмен веществ, а мышцы, не получающие всего необходимого, атрофируются. | I стадия. Атрофия мышц отсутствует II стадия. Истончаются мышцы бедра и ягодицы III стадия. Присоединяется атрофия мышц голени (ниже колена). IV стадия. Атрофия достигает 6-8 см в объеме. |
| Ограничение движений | Вначале заболевания участок некроза костной ткани располагается под хрящом головки бедра, который длительно сохраняет свою жизнеспособность и функцию. Далее процесс распространяется на хрящ, вертлужную впадину и капсулу сустава. В результате воспалительного процесса они деформируются, поэтому движения ограничиваются. | Вначале ограничиваются круговые движения, затем – отведения в сторону от туловища, далее — сгибание и разгибание. На последней стадии заболевания круговые движений отсутствуют. |
| Укорочение конечности | Из-за микропереломов головка бедра теряет свою форму, а шейка укорачивается и утолщается. | Изменение длины ноги заметно в положении больного на спине, либо если его положить на живот и свести пятки вместе. |
| Хромота | Изменена длина больной конечности, поэтому нарушены движения на ее стороне (биомеханика). Также из-за болей пациенты щадят больную конечность. | Походка нарушается, начиная с третьей стадии. При ходьбе больные стараются как можно быстрее перенести вес тела на здоровую сторону, щадя больную ногу. |
Диагностика асептического некроза
На начальной стадии заболевания рентгенологическая картина мало-информативна. Поэтому наиболее частая ошибка врачей заключается в том, что если на
рентгенограмме
не выявлены изменения, прекращается дальнейшее обследование больных. Поэтому они безрезультатно лечатся от «поясничного остеохондроза» или «ишиаса». 1/3 больным и вовсе диагноз не выставляется.
Между тем при ранней диагностике и получении своевременного лечения по поводу АНГБК имеются высокие шансы избежать операции.
Причем выбор способа исследования зависит от стадии заболевания на момент обследования.
Аппаратные методы диагностики асептического некроза
Предварительная подготовка перед исследованием тазобедренного сустава не проводится.
Показания
- Острые или хронические боли в тазобедренном суставе и/или паховой области, отдающие в поясницу, колено или ягодицы.
- Перенесенные недавно либо в прошлом травмы (перелом, вывих).
- Контроль эффективности проводимого лечения. Сроки определяются в зависимости от выбранного метода.
- Подготовка к замене тазобедренного сустава искусственным протезом.
- Оценка состояния сосудов в тазобедренном суставе (только на КТ или МРТ).
Рентгенография тазобедренного сустава
Дает представление о состоянии кости. Тогда как нарушение кровообращения не имеет специфических рентгенологических признаков.
Методика проведения
Снимки выполняются в двух проекциях:
- Прямой. Больного укладывают на специальный стол в положении лежа на спине с выпрямленными ногами, а стопы поворачивают внутрь (фиксируют в необходимом положении при помощи валиков). Если нарушена подвижность сустава, то пациента укладывают на живот и просят приподнять противоположную сторону таза, которую фиксируют валиками.
- Боковой. Пациента укладывают на специальный стол в положении лежа на спине, а исследуемую ногу сгибают в коренном суставе и отводят в сторону под углом 90°.
Патологические признаки асептического некроза на рентгенографии
I стадия
Изменения, свидетельствующие об асептическом некрозе, отсутствуют. Структура и форма головки бедренной кости визуально не изменены. Однако иногда видны участки остеопороза (рассасывания кости) или остеосклероза (уплотнение кости — признак воспаления).
II стадия
Видны участки погибшей костной ткани (некроза) и небольшие трещины (переломы перекладин) на головке бедренной кости. Имеется импрессия (сминание) в кости. Суставная щель неравномерно расширена.
III стадия
Определяются участки рассасывания кости на головке бедра. Поэтому она теряет форму и состоит из отдельных фрагментов, а шейка бедра укорочена и утолщена. При этом на краях вертлужной впадины видны незначительные костные разрастания, а сама суставная щель умеренно сужена.
IV стадия
Головка бедренной кости сильно изменена: она короткая и широкая. При этом суставная щель резко сужена, вертлужная впадина деформирована и плоская, а на ее краях имеются грубые разрастания. Поэтому соприкосновение суставных поверхностей головки бедренной кости и вертлужной впадины нарушено.
Компьютерная томография (КТ)
Метод послойного исследования мягких тканей и костей, при котором рентгеновские лучи, проходя через тело человека, поглощаются тканями различной плотности. Далее эти лучи попадают на чувствительную матрицу, с которой передаются на компьютер и обрабатываются.
Методика проведения
Ассистент помогает больному расположиться на специальном столе томографа в положении лежа на спине, затем выходит из комнаты.
Далее врач, находясь в другом помещении, при помощи дистанционного управления выполняет обследование:
- Двигает стол, располагая область исследования в раме томографа (гентри).
- Включает лучевую трубку, которая, совершая круговые движения, фиксирует отражение рентгеновских лучей и передает информацию на компьютер, где она обрабатывается.
Если необходимо оценить состояние сосудов, вначале исследования вводится контрастное вещество, затем выполняется серия послойных снимков.
Признаки асептического некроза на КТ
Магнитно-резонансная томография (МРТ)
Принцип исследования — получение серии снимков мягких тканей и костей при помощи электромагнитных волн.
Поэтому МРТ (ЯМР) — наиболее часто-применяемый и информативный метод для диагностики асептического некроза.
Методика проведенияАссистент врача помогает больному лечь внутрь трубы магнитно-резонансного томографа, затем покидает комнату.
Далее врач проводит исследование, находясь в другом помещении, при этом наблюдая за пациентом через застекленное окно и при помощи видеокамеры.
Время исследования — 10-20 минут, причем необходимо лежать неподвижно на протяжении всего этого времени, чтобы получить качественное изображение. Пока проводятся серии послойных снимков, слышен равномерный стук – нормальная работа устройства.
Когда необходимо оценить сосудов, больному перед исследованием вводится внутривенно контрастное вещество.
Признаки асептического некроза на МРТ
Лабораторные методы диагностики асептического некроза
Применяются для определения уровня минералов в крови, а также выявления маркеров (специфических веществ) рассасывания кости и костеобразования в моче или крови.
Причем они применяются как для диагностики, так и для оценки эффективности проводимого лечения.
Тогда как показатели
общего анализа крови
при АНГБК не информативны, поскольку остаются в пределах нормы.
Определение минералов в крови
Кальций
Норма кальция в венозной крови — 2,15-2,65 ммоль/л.
Однако следует помнить, что при падении уровня кальция в крови, он, компенсируя недостаток, начинает вымываться из костей. То есть процесс разрушения в кости уже начался, а результат анализа создает видимость того, что человек здоров.
Поэтому при разрушении кости уровень кальция в крови может оставаться в пределах нормы либо понижаться.
Фосфор и магний
Тесно «сотрудничают» с кальцием, улучшая его проникновение в костную ткань.
Однако если фосфора в организме в избытке, кальций вымывается из костей. Соотношение кальция и фосфора в норме — 2:1.
Норма фосфора в венозной крови у взрослых — от 0,81 до 1,45 ммоль/л
Норма магния в венозной крови у взрослых — от 0,73 до 1,2 ммоль/л
При асептическом некрозе их уровень может как оставаться в пределах нормы, так и понижаться.
Биохимические показатели разрушения костной ткани
Основной материал межкостного вещества (находится между костными пластинками) — белок коллаген, который участвует в обеспечении прочности и эластичности костной ткани.
При асептическом некрозе разрушаются как костные балки, так и коллаген, который, распадаясь, образует несколько фрагментов — маркеры (специфичные вещества). Вначале они попадают в кровеносное русло, затем в неизмененном виде выводятся с мочой.
Основные маркеры АНГБК
- Деоксипиридонолин (ДПИД) и пиридинолин — наиболее четкие параметры, характеризующие процессы, происходящие в кости. Поскольку в основном они содержатся в коллагене I типа костной ткани.
Нормальные показатели ДПИД в моче:- У мужчин — от 2,3 до 5,4 нмоль ДПИД/моль креатинина
- У женщин — от 3,0 до 7,4 нмоль ДПИД/моль креатинина
Нормальные показатели пиридинолина в моче:
- У женщин — 22-89 нмоль/ммоль креатинина
- У мужчин — 20-61 нмоль/ммоль креатинина.
Условия сбора анализа мочи
- Моча, содержащая билирубин или кровь непригодна для исследования, поскольку ложно завышаются результаты анализа. Поэтому женщинам во время менструации рекомендуется воздержаться от этого исследования.
- Собирается средняя струя мочи в стерильный контейнер во время первого или второго утреннего мочеиспускания.
- При повторном исследовании для контроля эффективности лечения необходимо производить сбор мочи в это же время.
- Cross-Laps — термин, применяемый для обозначения 8 аминокислот (веществ для построения белков), соединенных между собой в цепочку. Эти аминокислоты являются компонентами коллагена костной ткани.
Норма Cross-Laps в венозной крови
Подготовка к сдаче крови- За 30 минут не курить, не нервничать и физически не перегружаться
- Последний прием пищи должен быть за 12 часов до сдачи крови
При асептическом некрозе уровень ДПИД, пиридинолина и Cross-Laps повышается в несколько раз.
Однако следует помнить, что показатели маркеров разрушения костной ткани изменяются и при других заболеваниях (например, остеопорозе, ревматоидном артрите, гипертиреозе). Поэтому для диагностики асептического некроза проводится комплексное обследование с применением нескольких методик.
Показатели усиления образования кости
Наиболее информативен остеокальцин. Он вырабатывается остеобластами во время формирования костной ткани, при этом частично поступая в кровоток. При асептическом некрозе головки бедра его уровень в крови повышается.
Норма остеокальцина При необходимости определяются и другие маркеры образования костной ткани (щелочная фосфатаза, половые гормоны и другие), но они неспецифичны для АНГБК.
Лечение асептического некроза Проводится комплексное в зависимости от стадии и симптомов заболевания: применяется как консервативное (при помощи лекарств), так и хирургическое (при помощи операции) лечение.
Медикаментозное лечение (без операции)
Наиболее эффективно на ранних стадиях заболевания: маркеры разрушения кости повышены, уровень кальция в крови нормальный, маркеры костеобразования в пределах нормы.
Лекарственные средства для лечения асептического некроза головки бедренной кости
| Группы лекарственных препаратов | Представители | Механизм действия | Как применяется |
| Сосудистые средства | Курантил, Ксантинол никотинат, Трентал, Дипиридамол | Улучшают местное кровообращение за счет расширения мелких артерий и нормализации оттока крови из мелких вен.
|
Схема приема, способ (внутривенно, внутримышечно или внутрь) и дозировка зависит от применяемого препарата, а также от тяжести течения заболевания. Однако общий принцип — длительный прием препаратов (не менее 2-3 месяцев) с повторами курсов лечения в течение года. |
| Регуляторы кальциевого обмена — бифосфонаты (дифосфонаты) | Препараты этидроновой кислоты (Ксидифон, Фосамакс), Бонвива и другие |
|
Могут назначаться внутрь, внутривенно или внутримышечно в зависимости от формы выпуска и индивидуальной переносимости препарата. Общий принцип — длительность применения (в среднем — не менее 8 месяцев). Возможно две схемы: постоянный прием или с перерывами на несколько недель. |
| Препараты кальция, как правило, в сочетании с витамином D и/или минералами | Кальций D3 никомед, Остеогенон (кальций и фосфор, белок оссеин – компонент костной ткани), Витрум Остеомаг (кальций, магний, витамин D, цинк), |
|
Принимается внутрь после еды, что улучшает усвоение кальция. С лечебной целью препараты кальция назначаются на 1 месяц (доза — 800-1200 мг в сутки). Далее больные переводятся на поддерживающее лечение в течение 2-3 месяцев (400-600 мг в сутки). Проводится 2-3 курса лечения в году. |
| Предшественники активной формы витамина D | Аальфакальцидол (оксидевит) Назначается при устойчивости к витамину D, либо если в комплексном кальцийсодержащем препарате он отсутствует. |
|
Принимается наиболее часто внутрь. Длительность и дозировка определяется врачом индивидуально. Наиболее часто назначается 2 мг в сутки, начиная с минимальных доз. Раз в неделю рекомендуется определять уровень кальция и фосфора в крови. |
| Хондропротекторы (содержат глюкозамин и/или хондроитинсульфат — синтетические вещества, аналогичные вырабатываемым тканью суставов) |
При приеме обоих компонентов достигается лучший эффект. Препараты для приема внутрь — Артра, Бонвива, Структум, Хондроитин АКОС, Эльбона, Дона. Препараты для внутримышечного введения — Алфлутоп (может вводиться внутрь сустава), Хондролон, Эльбона, Нолтрекс, Адгелон. |
Улучшают отложение кальция в костной ткани, уменьшают местное воспаление и боли. Стимулируют восстановление хряща, кости, сухожилий и связок. | При внутримышечном введении курс — 10-25 инъекций. Применяется ежедневная либо через день, при необходимости доза увеличивается. Лечебный эффект при таком введении достигается быстрее. Внутрь сустава вводится 20 мг Алфлутопа (2 ампулы) один раз в три дня. После шести инъекций рекомендуется внутримышечное введение препарата. Схема при приеме внутрь:
Курсы лечения повторяются с интервалом 3 или 6 месяцев. |
| Витамины группы В: В1, В2, В5 (пантотеновая кислота), В6, В7 (биотин) В12, В9 (фолиевая кислота) | Для внутримышечного введения — Мильгама, Нейробион, Нейрорубин. Для приема внутрь (в таблетках) — Беневрон, В «Complex». Доппельгерц актив Магний + Витамины группы В, Мильгамма. |
Улучшают работу остеобластов (В12, В2) и синтез белка в костной ткани, способствуют проникновению магния в кости (В6), | Общая длительность приема и дозировка препарата определяется врачом индивидуально. Наиболее распространенная схема лечения:
|
| Нестероидные противовоспалительные препараты | Наклофен, Диклофенак, Ибупрофен, Ксефокам и другие | Блокируют или уменьшают выработку в тканях веществ, вызывающих воспаление. Благодаря чему уменьшается боль и рефлекторный спазм мышц, а местное кровообращение улучшается. | Вначале заболевания применяются внутримышечно или внутривенно по одной ампуле ежедневно в течение 5-7 дней. При уменьшении выраженных болей рекомендуется переход на прием препаратов в таблетках. Кратность приема зависит от используемого лекарственного средства. |
| Миорелаксанты — средства расслабляющие мышцы | Сирдалуд, Мидокалм | Тормозят передачу нервного импульса из спинного мозга к мышцам, напряженным из-за воспалительного процесса. Тем самым способствуя их расслаблению и улучшению местного кровообращения. | Мидокалм вводится внутримышечно 2 раза в день по 100 мг (1 мл), либо внутривенно — по 1 мл один раз в день. После уменьшения болевого синдрома мидокалм назначается внутрь по одной таблетке два или три раза в день. Курс — 15-20 дней. Сирдалуд назначается внутрь по 2-4 мг два раза в день либо на ночь. Курс — 15-20 дней. |
Реабилитация при медикаментозном лечении асептического некроза
Нецелесообразно длительно разгружать тазобедренный сустав (ходьба на костылях, постельный режим). Поскольку это приводит к быстрой потере мышечной массы, формированию постоянного болевого синдрома и ограничению движений в пораженном суставе.
Проводится лечебная физкультура, упражнения для которой подбираются врачом-инструктором индивидуально. Затем больной в домашних условиях выполнят их самостоятельно.
Для восполнения недостатка физической нагрузки используется электрическая стимуляция мышц (ЭСМ). Применяются терапевтические аппараты, подающие электрический сигнал к мышцам вокруг тазобедренного сустава с определенной частотой и амплитудой. Причем во время процедуры электроды накладываются на кожу в точках акупунктуры (биологически активных точках), благодаря чему достигается обезболивающий эффект.
Когда нужна операция при асептическом некрозе?
Проводится, если лечение при помощи лекарственных препаратов не дало результатов.
Все хирургические вмешательства проводятся под эпидуральным (препараты вводятся в область поясницы) или общим обезболиванием.
Операции при асептическом некрозе
Тунелизация — формирование в кости дополнительных отверстий
Показания — I-II стадия заболевания и выраженный болевой синдром.
Методика проведенияЦели: уменьшение внутрикостного давления и боли, создание условий для восстановления местного кровотока и прорастания новых сосудов.
При помощи сверла создаются дополнительные отверстия в головке бедренной кости (их количество определяется размером очага некроза). После извлечения сверла из отверстий выделяется темная кровь. Благодаря чему уменьшается внутрикостное давление.
Далее удаляется погибшая костная ткань, а дефект замещается гранулированным сульфатом кальция либо собственной кровью пациента. Иногда применяется местное введение препаратов, улучшающих кровообращение.
Оперированная конечность разгружается в течение 2-4 месяцев (ходьба на костылях) в зависимости от размера очага.
Метод на I и II стадии заболевания наиболее оправдан, поскольку эффективность по данным разных авторов колеблется от 40 до 90%. Причем на КТ или МРТ уже спустя 3-4 месяца появляются признаки перестройки костной ткани.
Пересадка костно-мышечного трансплантата
| Видео (кликните для воспроизведения). |
Показания — I-II стадия заболевания, устранение болевого синдрома.
Цели: увеличение местного кровотока, укрепление головки бедра и устранение болевого синдрома.
Методика проведенияУдаляется участок погибшей костной ткани, а на его место пересаживается небольшой отрезок малоберцовой кости либо с передненаружной поверхности бедра (области вертела) вместе с сосудом. Таким образом осуществляется дополнительное кровоснабжение и укрепление головки бедра.
Недостатки — В пересаженном сосуде иногда образуются тромбы, поэтому положительный эффект не всегда достигается.
Межвертельная остеотомия
Показания — II-III степень недуга.
Цели — выведение изношенной части головки бедра из-под нагрузки, перераспределяя ее на другие участки.
Существует несколько разновидностей такой операции, а иногда хирурги их сочетают.
Методика проведения — Рассекается бедренная кость (косо или поперечно) на уровне вертелов (выступы на бедренной кости). Затем часть кости в виде клина иссекается под необходимым углом, а костные отломки фиксируются при помощи ортопедических конструкций (пластин, винтов специальных аппаратов) в наиболее выгодном физиологическом положении.
При этом площадь суставной поверхности, подвергаемой нагрузке, увеличивается. Тогда как очаг некроза смещается в наименее нагружаемую зону тазобедренного сустава. Таким образом, создаются условия для восстановления погибшего участка костной ткани.
Кроме того, во время операции вместе с костью рассекаются венозные сосуды и нервные окончания. В результате уменьшается застой венозной крови, устраняется боль и уменьшается мышечный спазм.
После операции накладывается гипсовая повязка на 6 недель, захватывающая область бедра и колена.
Спустя 6 недель после операции разрешается частичная нагрузка на оперированный сустав с использованием костылей. Через 10 недель возможна полная нагрузка, если на контрольном снимке видно сращение костных отломков.
Недостатки
Не всегда удается переместить пораженный участок в наименее нагружаемую зону и иногда несколько ограничивается объем движений движения в пораженном суставе.
Артродез
Показания: пожилой возраст пациента либо наличие у него заболеваний, не позволяющих провести артропластику или замену тазобедренного сустава протезом.
Цели: устранение болевого синдрома путем придания суставу неподвижности (искусственного сращения).
Методика проведенияВначале удаляют участки погибшей костной ткани головки бедра и суставной хрящ (при необходимости — головку и шейку бедра), оголяя и подготавливая кость для следующего этапа операции.
После операции накладывается гипсовая повязка на 3 месяца, которая начинается с сосков, затем захватывает всю прооперированную ногу, а здоровую — до колена.
По истечении 3-х месяцев накладывают другую гипсовую повязку на 3-4 месяца, но не захватывающую здоровую конечность. Ходить разрешается через 4-6 месяцев после операции. Однако применяя при этом ортопедическое приспособление, которое захватывает тело больного, начиная с груди и заканчивая пальцами прооперированной ноги.
Недостатки — Артродез — калечащая операция, которая приводит к обездвиживанию сустава. Поэтому из-за перераспределения нагрузки развивается перекос таза и боковое искривление поясничного отдела позвоночника.
Артропластика
Показания — II-III степень заболевания.
Цели: увеличение объема движений, уменьшение болевого синдрома и хромоты, улучшение кровоснабжения головки бедра.
Суть операции — моделирование новых суставных поверхностей тазобедренного сустава.
Вначале вычищается погибший участок костной ткани головки бедра. Затем между суставными поверхностями устанавливается прокладка, которая будет выполнять функцию хрящей. Такие прокладки изготавливаются из собственных тканей пациента (гребня подвздошной кости вместе с сосудом и мышцей, кожи, хряща) либо взятых у трупа суставных частей (иногда — весь сустав) и других материалов.
Эндопротезирование — замена тазобедренного сустава искусственным протезом
Показания — III-IV степень артроза.
Цели: восстановление движений в пораженном суставе, устранение болей.
Материалы, применяемые для изготовления протеза, абсолютно совместимы с тканями человека.
Выбор типа и способа фиксации протеза зависит от возраста, веса, сопутствующих заболеваний степени физической активности больного.
Методика проведения
После рассечения мягких тканей хирург удаляет пораженную головку бедра и вертлужную впадину. На их место устанавливается искусственная чашка и ножка с шаровидной головкой.
Затем операционная рана сшивается, а в нее устанавливается дренаж для оттока просачивающейся крови.
Далее накладывается давящая повязка из эластичного широкого бинта на обе ноги для предотвращения развития тромбозов. Повязка носится обычно в течение 1 месяца, по показаниям — иногда дольше.
В послеоперационном периоде для уменьшения риска образования тромбов в сосудах назначаются препараты, разжижающие кровь в течение 20-30 дней (Клексан, Фраксипарин). Дозировка лекарственных средств зависит от веса пациента.
Правила поведения первые 3-4 недели после эндопротезирования Необходимо снизить риск вывиха протеза. Поэтому нельзя сгибать прооперированную ногу под прямым углом (более девяноста градусов), присаживаться на корточки или скрещивать ноги.
Садиться можно только на такие стулья, на которых сгибание в тазобедренном суставе менее 90°С, при этом отодвинув прооперированную ногу немного вперед. В положении лежа на спине ногу можно слегка сгибать в коленном суставе.
Для подстраховки на ночь во время сна в положении лежа на спине между ног подкладывается одна или две подушки.
Реабилитация после операций на тазобедренном суставе Сроки проведения, объем и уровень нагрузки зависят от того, какая методика операции использовалась, индивидуальных особенностей организма и сроков ношения гипсовой повязки.
Первый этапНачинается с первых дней после операции.
Цели: расслабление околосуставных мышц и улучшение кровообращения в нижних конечностях для предотвращения образования сгустков (тромбов) в просвете вен.
Проводится дозированная лечебная гимнастика под контролем врача-инструктора. Комплекс подбирается индивидуально с постепенным увеличением количества упражнений и амплитуды движений. В дальнейшем больной выполняет их самостоятельно 2-3 раза в день.
На второй-третий день после операции врач-инструктор помогает встать больному с постели. Затем обучает его правильной ходьбе при помощи костылей по горизонтальной поверхности, а также по лестнице вверх-вниз. Кроме того, учит правильно садиться, сидеть, вставать и лежать в постели.
Второй этап
Начинается на 2-3-ой неделе после операции.
Цели: восстановление мышечной выносливости и увеличение подвижности сустава.
Больной продолжает самостоятельно выполнять лечебные упражнения, разученные с врачом-инструктором. Либо занимается на специальных тренажерных аппаратах, но под руководством инструктора.
По истечении 2-4 месяцев после большинства операций на тазобедренном суставе (кроме артродеза) больной получает возможность передвигаться самостоятельно без костылей. Однако на первых порах иногда приходиться пользоваться тростью пока не наступит уверенность в равновесии.
Более того, когда предстоит эндопротезирование либо артропластика второго тазобедренного сустава, давать полную нагрузку на прооперированную ногу нельзя. Поскольку имеется риск разбалтывания протеза или несостоятельности артропластики. Поэтому весь период ожидания до второй операции (около 6 месяцев) пока полностью не восстановится прооперированная нога необходимо пользоваться тростью при ходьбе.
Питание при асептическом некрозе (диета)
Существуют продукты, при помощи которых можно уменьшить воспаление, а также замедлить разрушение кости и хряща.
«Смазка» для суставовВ первую очередь — продукты, богатые омега-3 жирными кислотами: рыба (лосось, скумбрия, сельдь, тунец, палтус), льняное масло (2-3 чайные ложки в день). Причем желательно не менее четырех дней в неделю употреблять рыбные блюда по 150-200 грамм, сочетая с овощами: листьями салата, сладким перцем, брокколи.
Омега-3 жирные кислоты подобно машинному маслу «смазывают» наши суставы. Поскольку они усиливают процессы образования костной ткани, сохраняют эластичность сухожилий, связок, хряща и капсул суставов. Кроме того, они замедляют распад волокон коллагена и уменьшают воспаление в суставах.
Также можно употреблять нежирные сорта мяса (птица, кролик) и яичный белок — строительные материалы для организма.
Под воздействием повреждающих факторов у нас в организме образуются свободные радикалы — нестабильные молекулы, у которых отсутствует один электрон. Поэтому, стремясь обрести недостающую частицу, они «воруют» ее у других здоровых молекул, повреждая их — образуется порочный круг. Так возникает большинство заболеваний и происходит старение.
Однако существуют вещества, которые дают недостающий электрон, стабилизируя молекулу — антиоксиданты. Поэтому продукты с их содержанием полезны всем.
В природе они имеют яркую окраску, как бы призывая, чтобы их съели: апельсины, сладкий перец, морковь, лимоны и другие.
Особенно много антиоксидантов в гранатах и зеленом чае. Более того, они уменьшают болевой синдром. Поэтому при сильных болях рекомендуется употреблять 2-3 ст. л. неразбавленного гранатового сока в день.
Табу при асептическом некрозе
Необходимо исключить либо резко ограничить употребление алкоголя, а от курения избавиться.
Следует ограничить либо исключить из рациона питания продукты, содержащие «вредные» жиры. Поскольку они обостряют воспалительные процессы: искусственно-синтезированные масла (например, маргарин), сало, кукурузное масло.
Наиболее значимые — кальций, магний и фосфор, поскольку они являются основой костной ткани.
Источники кальция — нежирные кисломолочные продукты (кефир, творог, простокваша), ржаной хлеб, фасоль, шпинат, ежевика, персики, бобовые, цельные зерна пшеницы и другие.
Фосфор содержится в зеленом горошке, яблоках, огурцах, грецких орехах, рыбе, арахисе, цельных зернах пшеницы, грибах.
Магний поступает в организм при употреблении ржаного хлеба, грецких орехов, тыквы, отрубей, фасоли, гречки, мяты, цикория.
Последствия асептического некроза
АНГБК — тяжелый недуг, быстро приводящий к инвалидности и понижению качества жизни больных. В результате пациенты мучаются от постоянных болей и резкого ограничения движений в суставе. Поэтому они не могут в полной мере участвовать в событиях повседневной жизни.
(М. И. Панова, 1957; А. С. Имамалиев, 1959; М. В. Волков, 1959; В. Г. Вайнштейн, 1959; С. Т. Зацепин, 1959, и др.). Все эти операции имеют свои показания и противопоказания, которые должны учитываться в каждом случае.
4.Артродез тазобедренного сустава показан при ложных суставах, сопровождающихся рассасыванием шейки бедра, тяжелым асептическим некрозом головки и деформирующим артрозом, болями и нарушениями функции сустава. Эта операция из-занеобходимости длительной гипсовой иммобилизации применяется у лиц крепкого здоровья, не страдающих сопутствующими заболеваниями. Противопоказаниями служат преклонный возраст, тяжелые сопутствующие заболевания, изменения другого тазобедренного сустава, позвоночника (типа деформирующего спондилеза и остеохондроза).
Создание анкилоза в пораженном тазобедренном суставе избавляет от болей и восстанавливает опороспособность конечности. Несмотря на отсутствие движений в тазобедренном суставе, больные хорошо ходят и выполняют большинство трудовых процессов. Общий срок фиксации в гипсовой повязке после операции обычно составляет не менее 4-8мес. Артродез тазобедренного сустава может служить операцией выбора у тех больных с ложным суставом шейки бедра и асептическим некрозом головки с деформирующим артрозом, которыхиз-заобширных изменений в суставе нельзя оперировать другим методом.
5.Эндопротезирование как метод операции при ложных суставах шейки бедра и асептических некрозах головки см. ниже.
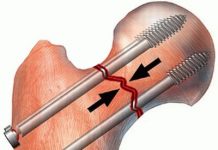
Это осложнение может развиться после любой травмы тазобедренного сустава (вывих, ушиб), но в подавляющем большинстве случаев наблюдается после переломов шейки бедра. Асептические некрозы головки после абдукционных (вколоченных) переломах и после остеосинтеза аддукционных (невколоченных) переломов шейки бедра встречаются в 10-15%.Некроз головки и остеоартроз после перелома шейки бедра могут развиться как при сращении, так и при несращении перелома (рис. 126). В головке бедренной кости при любом переломе шейки всегда в большей или меньшей степени нарушается кровоснабжение и возникают трофические расстройства. Однако если после перелома шейки бедра отломки вскоре вправлены и хорошо фиксированы, то в; большинстве случаев кровоснабжение головки восстанавливается. Если кровоснабжение недостаточное, вся головка или отдельные ее участки, лишенные питания, подвергаются некрозу.
Восстановление головки бедра после перелома возможно только при условии такой реваскуляризации, которая обеспечивает достаточное кровоснабжение, рассасывание некротизированной кости и замещение ее вновь образованной костной тканью. Чем полнее и быстрее происходит реваскуляризация головки бедра, тем благоприятнее условия для сращения отломков и восстановления спорности и выносливость головки. Процесс этот достаточно длителен и протекает не всегда с одинаковой скоростью.
Вновь образованная кость в головке после перелома шейки бедра плохо противостоит давлению. Лишь после того, как костные балки окончательно оформятся и примут соответствующую силовым напряжениям архитектонику, головка бедра может выполнять свою естественную опорную функцию.
Остеоартроз тазобедренного сустава может развиться как следствие асептического некроза головки, на почве механического повреждения суставного хряща во время травмы или оперативного вмешательства, нарушения кровоснабжения в подхрящевом слое и в
Симптомы и распознавание. При развивающемся асептическом некрозе головки бедра, несмотря на сращение отломков, иногда спустя много времени(1-2года и более) после травмы или остеосинтеза появляются ноющие боли в тазобедренном суставе. С каждым днем становится труднее ходить, уменьшается шаг, нога быстро устает; в покое, особенно при лежании, боли постепенно стихают, но чувство «нытья» не прекращается. Приходится вновь прибегать к оставленной палке и костылям. Появляется приводящая и сгибательная контрактура бедра. Жизнеспособность головки может быть изучена рентгенологически. Хотя этот метод не абсолютно надежен, особенно при начальной степени омертвения, большая плотность участка кости, обычно в верхнем полюсе головки бедра, по сравнению с окружающей структурой указывает на нарушение кровообращения и некроз головки. Крапчатый (испещренный) вид головки, появившийся после длительного наблюдения, свидетельствует о замещении некротизированных участков жизнеспособной костью. Для установления диагноза очень важно сравнительное рентгенологическое исследование.
Рис. 126. Асептический некроз головки бедра при сросшемся вальгусном (абдукционном) переломе шейки бедра.
При некрозах головки после сращенных переломов различаются определенные стадии процесса. В I стадии отмечаются боли ноющего характера в тазобедренном суставе, небольшая хромота, уменьшение размера шагов. На рентгенограмме в этот период изменений не определяется. Во II стадии клинические явления нарастают, под хрящевой тканью головки на ограниченном участке возникает очаг некроза, окруженный более разреженной зоной кости, создается впечатление наличия секвестра. В III стадии отмечается компрессионный перелом головки под очагом некроза. В IV стадии происходит процесс замещения, восстановления и развития деформирующего артроза.
Асептический некроз головки бедра встречается не только после остеосинтеза аддукционных переломов шейки бедра, но и в результате абдукционных переломов. Асептические некрозы наблюдаются преимущественно после горизонтальных вальгусных переломов шейки бедра, несмотря на костное сращение. При горизонтальном вальгусном
переломе, в особенности при слишком ранней нагрузке, головка находится под влиянием силы давления и как бы зажата под верхней частью вертлужной впадины, что способствует развитию асептического некроза, деструкции и деформации. Окончательная судьба головки выясняется лишь через 1,5-2года, а иногда и через 3 года после травмы или остеосинтеза.
Профилактика деструктивных изменений головки состоит в рациональном лечении, обеспечивающем возможность скорейшего восстановления кровообращения. В некоторых случаях для улучшения кровоснабжения головки бедра остеосинтез дополняют аутопластикой большого вертела на питающей ножке (Ю. П. Колесников, 1969). 3 «переходный период» восстановления опорности и выносливости головки и шейки следует избегать нагрузки на конечность. Слишком ранняя нагрузка до полной перестройки трабекул способствует развитию асептического некроза головки бедра.
Лечение. Чрезвычайно важно при подозрении на развивающийся асептический некроз головки и артроз тазобедренного сустава рано начать лечение при слабовыраженных клинических симптомах, когда четких проявлений деструктивного процесса на рентгенограммах еще нет. Прекращение нагрузки на конечность в течение длительного срока, покой, гипсовая иммобилизация тазобедренного сустава, а в ряде случаев легкое вытяжение для разгрузки сустава, лечебная гимнастика и массаж, новокаиновая блокада, физиотерапия и бальнеологическое лечение в начальном периоде могут остановить дальнейшее развитие деструктивного процесса в головке бедра и тазобедренном суставе.
При асептическом некрозе головки после остеосинтеза и наступившем сращении перелома шейки показано удаление гвоздя.
Вдалеко зашедших случаях асептического некроза и артроза, сопровождающихся сильными болями, возникает вопрос об оперативном лечении. Однако выбор способа операции, особенно у больных пожилого и старческого возраста, бывает весьма трудным. Наиболее эффективны артродез или восстановительная операция, но для старых людей они слишком травматичны.
Заслуживает внимания операция Фосса в разных модификациях для уменьшения болей в тазобедренном суставе при асептическом некрозе головки бедра и деформирующем артрозе. Операция производится под общим, реже местным обезболиванием. Первым продольным разрезом обнажают большой вертел и верхнюю часть бёдра. Широким остеотомом отсекают большой вертел вместе с прикрепляющимися
кнему средней и малой ягодичными мышцами. Нижний край отсеченного и смещенного на 2-3см кверху и назад большого вертела двумя толстыми шелковыми швами пришивают к верхнему краю остеотомированной поверхности кости. Далее широкую фасцию бедра в этой же ране крестообразно рассекают и рану зашивают. Второй разрез делают в области передней нижней ости подвздошной кости. Поперечно пересекают сухожилие m. rectus femoris. Третьим разрезам в области паховой складки пересекают сухожильные прикрепления m. adductor magnus у лобковой и седалищной костей и m. iliopsoas у малого вертела.
Впослеоперационном периоде целесообразно на 2-3нед наложить скелетное вытяжение за мыщелки бедра с грузом2-5кг.
B результате выключения приводящих и отводящих мышц, находившихся в состоянии контрактуры, устраняется давление на головку бедра, несколько расширяется суставная щель, движения становятся свободнее и в преобладающем большинстве случаев уменьшаются, а иногда и полностью исчезают боли. В начальных стадиях асептического некроза в ряде случаев состояние головки улучшается. Однако у некоторых больных отмечается ослабление ее устойчивости. Следует отметить, что эта технически простая операция легко переносится даже пожилыми людьми; она достаточно эффективна, так как обычно снимает или облегчает боли на продолжительное время. У старых людей при
тяжелых формах асептического некроза головки бедра, если общее состояние позволяет, можно произвести эндопротезирование или артродез.
Эндопротезирование при переломах и ложных суставах шейки бедра
Эндопротезирование применяется нами широко при переломах шейки бедра в пожилом и старческом возрасте и наряду с остеосинтезом является одним из основных методов лечения этих повреждений.
Для замещения всего тазобедренного сустава или только головки и шейки бедра предложен ряд эндопротезов: эндопротез-полусустав(головки и шейки бедра) Жюде (J. Judet, R. Judet, 1947), Цивьяна, Мура — Каплана — Антонова (ЦИТО) и другие модели, полный эндопротез тазобедренного сустава Жюде, Сиваша, Каплана — Антонова, Мовшовича и др.
Эндопротез конструкции Сиваша использовался в основном у больных среднего возраста, не страдающих тяжелыми сопутствующими заболеваниями и остеопорозом. Применение такого эндопротеза при выраженном остеопорозе приводит к протрузии чашки эндопротеза в полость малого таза. Использование этого протеза у старых, ослабленных больных не показано из-забольшой травматичности и расширенного объема операции (необходимость резекции проксимальной части бедра до уровня малого вертела, обработка фрезами вертлужной впадины, вколачивание искусственной впадины), сопровождающейся значительной кровопотерей. Поэтому полную замену тазобедренного сустава эндопротезом Сиваша, по нашему мнению, можно производить при переломах и ложных суставах только у больных молодого и среднего возраста.
В начале 60-хгодов мы (А. В. Каплан и А. И. Антонов) видоизменили цельнометаллический эндопротез Мура и при лечении свежих несросшихся переломов и ложных суставов шейки бедра в пожилом и старческом возрасте начали применять модель, названную эндопротезом Мура — ЦИТО.
Преимущество эндопротезирования по сравнению с остеосинтезом — возможность ранней нагрузки (через 3-4нед со дня операции), что имеет существенное значение у ослабленных больных. Раннее начало ходьбы избавляет больных от гипостатической пневмонии, пролежней, а также других осложнений, которые часто встречаются у старых людей при длительном постельном режиме.
Аллопластическое замещение головки и шейки бедра (полусустав) является операцией выбора при всех субкапитальных переломах шейки со смещением отломков у больных старше 70-75лет.
Показания к этой операции, по нашему мнению, следующие:
1)субкапитальные, многооскольчатые переломы шейки бедра;
2)невправимые переломы шейки при неудаче закрытой репозиции;
3)вывихи бедра с переломами шайки и головки;
4)переломы шейки бедра при выраженном старческом остеопорозе;.
5)переломы шейки бедра у больных, страдающих болезнью Паркинсона, гемипарезом, нерезким старческим слабоумием, ревматоидным полиартритом и другими заболеваниями, лишающими их возможности передвигаться на костылях без нагрузки на конечность;
6)некоторые патологические переломы шейки бедра;
7)несращенные переломы и ложные суставы у старых людей;
8)асептический некроз головки бедра с выраженным болевым синдромом. Определенное значение для выбора метода операции при свежих переломах шейки
основных фактора: 1) характер перелома; 2) общее состояние больных; 3) состояние кровоснабжения сломанной головки (А. В. Каплан и др., 1972).
Эндопротезирование противопоказано при тяжелых сопутствующих заболеваниях, не поддающихся комплексному лечению до операции и угрожающих летальным исходом на операционном столе или развитием грозных осложнений непосредственно после операции. Эндопротезирование противопоказано больным, которые до операции были прикованы к постели и не имеют перспектив ходить после операции.
Старые люди более тяжело переносят эндопротезирование, чем закрытый остеосинтез. Поэтому, если риск эндопротезирования слишком велик, следует произвести (если состояние больного позволяет) остеосинтез шейки бедра. Даже при неудовлетворительном отдаленном результате это обеспечит больному приемлемое существование в ближайшее время.
Эндопротезирование в пожилом и старческом возрасте мы производим под комбинированным внутривенным наркозам с применением виадрила, нейролептанальгетиков (дроперидол, палвфиум).
Рис. 127. Эндопротез Мура-ЦИТО.
а — общий вид; б — препарат: через 2 мес — хорошее прорастание костной ткани через фигурные отверстия.
При переломах шейки бедра у лиц пожилого и старческого возраста мы пользуемся протезом Мура — ЦИТО (модель Каплана-Антонова).Этот эндопротез в отличие от конструкции Мура имеет шейку, приближенную по форме и размерам к естественной, что позволяет сохранить нормальное натяжение ягодичных мышц (рис. 127). Протез состоит из головки, шейки и стержня, который вводят в костномозговой канал. Изготовляется эндопротезМура-ЦИТОиз титанового сплава и отличается большой прочностью благодаря расширенной верхней части. Размеры головок эндопротеза: 42, 44, 46, 48 и 50 мм. Расширенная часть, которая соответствует вертельной области бедренной кости, имеет два фигурных отверстия, предназначенных для прорастания костной ткани. Это обеспечивает надежную фиксацию протеза в костномозговом канале. Стержень эндопротеза удлинен (20 см) и имеет четырехгранную форму для более устойчивого
положения протеза в костномозговом канале, исключения ротационных и поршневых движений.
Для выполнения эндопротезирования в ЦИТО разработаны специальные инструменты: пробойник для образования отверстия в межвертельной области, через которое вводят штифт эндопротеза; рашпиль, по форме и размерам соответствующий штифту, с помощью которого образуются ложе и канал в межвертельной Области и в диафизе бедренной кости; насадка для введения эндопротеза в костномозговой канал (надевается на головку эндопротеза и защищает его от ударов молотка); лопаточка для вправления искусственной головки в вертлужную впадину.
При эндопротезировании головки бедра мы пользуемся доступом Мура и Гибсона в нашей модификации (1959). Этот доступ к тазобедренному составу представляет собой комбинацию нижнезаднего доступа Мура и заднебокового доступа Гибсона (рис. 128).
Рис. 128. Задний доступ к тазобедренному суставу по Гибсону-Муру-Каплану.Объяснение в тексте.
Доступ Мура: кожный разрез дугообразной формы начинают на 5 см дистальнее и кпереди от задненижней ости подвздошной «ости, проводят к верхнепереднему краю большого вертела, продолжая далее по наружной поверхности бедра, и рассекают волокна
большой ягодичной мышцы. Прикрепляющиеся к большому вертелу среднюю и малую ягодичные мышцы оттягивают кпереди и кверху. Сухожилия коротких ротаторов бедра отсекают. Капсулу сустава рассекают вдоль оси шейки бедра.
По Гибсону, рассекают фасцию большой ягодичной мышцы и отсекают среднюю и малую ягодичные мышцы.
Нами (1965) объединены эти два доступа: рассекается не большая ягодичная мышца, а ее фасция, средняя же и малая ягодичные мышцы не отсекаются.
Доступ Мура-Гибсона-Капланау лиц пожилого и старческого возраста целесообразен в связи с его малой травматичностью, незначительной кровопотерей и быстротой выполнения. При этом доступе не повреждаются крупные сосуды, сохраняются точки прикрепления ягодичных мышц, большой вертел и в то же время создаются условия для ревизии тазобедренного сустава, удаления головки бедра и введения эндопротеза. Благодаря щадящему доступу можно рано начать движения в тазобедренном суставе и ходьбу с нагрузкой на конечность, не обязательна иммобилизация после операции, так как опасность вывиха искусственной головки бедра минимальна. Приводим описание комбинированного доступаМура-Гибсона-Капланаи основных этапов эндопротезирования головки бедра протезом Мура — ЦИТО.
1.Больного укладывают на здоровый бок. Кожный разрез имеет слегка дугообразную форму выпуклостью кпереди. Его начинают на 5 см дистальнее и кпереди от задненижней ости подвздошной кости и ведут к верхнепереднему краю большого вертела, продолжая далее по наружно-заднейповерхности бедра на10-12см ниже верхушки большого вертела (общая длина разреза около 25 см). Лоскут кожи с подкожной клетчаткой широким крючком оттягивают кзади. Предлежит большая ягодичная мышца, переходящая в фасцию (рис. 128, а, б).
2.Фасцию большой ягодичной мышцы и бедра рассекают на всем протяжении кожного разреза. Большую ягодичную мышцу оттягивают кзади. Предлежат большой вертел и прикрепляющиеся к нему средняя и малая ягодичные мышцы, а также короткие ротаторы бедра (грушевидная, близнецовые, наружная и внутренняя запирательные, квадратная мышца бедра). Иногда в нижнем углу раны видна прослойка жировой клетчатки, в которой проходит седалищный нерв (рис. 128, в, г).
3.Конечность слегка ротируют кнутри. Среднюю и малую ягодичные мышцы оттягивают крючком кпереди и кверху. Сухожилия коротких ротаторов бедра отсекают у места прикрепления к большому вертелу и мышцы оттягивают кзади. Предлежит задняя часть капсулы тазобедренного сустава.
4.Капсулу сустава крестообразно рассекают, а при выраженных Рубцовых изменениях и оссификации иссекают на этом участке. Конечность сгибают в коленном суставе и ротируют кнутри. Предлежат поверхности излома шейки бедра, внутренняя поверхность большого вертела, малый вертел, задний край вертлужной впадины (рис. 128,
д, е).
5.Головку бедра с останками шейки удаляют из вертлужной впадины.
6.Внутреннюю поверхность впадины осматривают и удаляют остатки круглой связки. Хрящевой покров вертлужной впадины мы оставляем нетронутым. Это обеспечивает в дальнейшем хорошее скольжение головки эндопротеза и предупреждает возможность протрузии вертлужной впадины в связи с остеопорозом.
7.Прямым долотом удаляют остатки шейки бедра. Точно у основания бывшей шейки пробойником удаляют участок губчатой кости. Рашпилем в вертельной области и костномозговом канале бедренной кости образуют ложе для ножки эндопротеза. Необходимый диаметр головки эндопротеза определяют до операции по рентгенограмме. После удаления головки штангенциркулем уточняют диаметр головки бедра и подбирают эндопротез с соответствующей по размеру головкой. Ее «примеряют» к вертлужной впадине, куда хорошо подобранная головка протеза плотно входит.
8.Легким ударам молотка штифт эндопротеза забивают в костномозговой канал бедренной кости таким образом, чтобы основание шейки эндопротеза совпадало с основанием бывшей шейки бедра. В некоторых случаях для лучшей фиксации ножки эндопротеза в канале бедренной кости и для ускорения прорастания костной ткани через фигурные окна мы заполняем эти отверстия и заклиниваем ножку костным трансплантатом. Для этого обычно мы используем удаленную головку, сняв с ее поверхности хрящевой покров, и костный гомоили аутотрансплантат.
9.С помощью лопаточки головку эндопротеза вправляют в вертлужную впадину. При этом производят тракцию конечности по длине и осторожную ротацию кнаружи. После вправления головки начинают пробные движения в тазобедренном суставе.
10.Капсулу тазобедренного сустава по возможности ушивают. Сухожилия коротких ротаторов бедра подшивают к большому вертелу. Накладывают швы на фасцию большой ягодичной мышцы, подкожную клетчатку и кожу (рис. 129, 130).
Обращаем внимание на некоторые детали операции.
После удаления головки бедра долотам отсекают остатки дистальной части шейки. Часто задняя часть шейки закрыта ягодичными мышцами. Чтобы не оставлять эту часть и целиком удалить всю шейку, следует отодвинуть крючками ягодичные мышцы кпереди, осмотреть область, прилежащую к большому вертелу, и обнаруженные остатки шейки удалить.
Рис. 129. Свежий медиальный перелом шейки бедра, а — до операции; б — после операции эндопротезирования.
Мы считаем, что при эндопротезировании следует по возможности сохранять капсулу сустава (если она полноценна: не склерозирована и не оссифицирована). При сохранившейся капсуле мы ни разу не наблюдали образования оссификата. Наоборот, сохранившаяся капсула вместе с подшитыми ранее отсеченными ротаторами служит надежной защитой головки эндопротеза в вертлужной впадине и предупреждает его вывих. Наконец, при сохранении капсулы можно без особых опасений разрешить ходьбу через 3-4нед.
Обработка рашпилем костномозгового канала необходима. Без этого нельзя забивать протез, так как, если он не «сядет» до конца, а мы начнем настойчиво подбивать его, могут возникнуть трещины и переломы диафиза бедра. Чтобы избежать этих осложнений, надо продолжать обработку костномозгового канала рашпилем до тех пор, пока он не войдет в канал до отметки. Если из-заузости канала или плотной костной перемычки это не удается, необходимо просверлить канал толстым сверлом,опять-такидо тех пор, пока рашпиль, повторяющий форму ножки протеза, не войдет в канал до отметки. После этого осторожными ударами в костномозговой канал вбивают протез.
Известно, что в норме антеверсия шейки и головки по отношению к диафизу бедра составляет 10-15°.При введении штифта эндопротеза надо сохранять нормальную антеверсию протеза.
Введение протеза в положении ретроверсии обусловит излишнюю наружную ротацию оперированной конечности, а введение протеза в положении излишней антеверсии вызовет внутреннюю ротацию. Чтобы не допустить этих ошибок, обнажают малый вертел, что легко удается при рассечении мягких тканей в области малого вертела и (по нему) ориентируются при введении штифта эндопротеза.
Рис. 130. Ложный сустав шейки бедра после остеосинтеза трехлопастным гвоздем. а
– до операции; б – после операции эндопротезирования.
Еще одно травило эндопротезирования заключается в (полном введении штифта эндопротеза в костномозговой канал бедренной кости таким образом, чтобы снование шейки эндопротеза совпадало с основанием бывшей шейки бедра). Неполное введение штифта приводит к тому, что оперированная конечность становится длиннее здоровой.
После введения стержня эндопротеза в костномозговой канал искусственную головку вправляют с помощью лопатки в вертлужную впадину. При этом производят тракцию конечности по длине и осторожную ротацию кнаружи. Если головка протеза не низводится до уровня вертлужной впадины, тракцию надо усилить. Если же и после этого не удается низвести головку эндопротеза до уровня впадины (это бывает при ложных
суставах, когда до операции не накладывали скелетного вытяжения и дистальный отломок остался смещенным кверху), приходится частично отсекать среднюю и малую ягодичные мышцы, что весьма нежелательно.
В тех случаях, когда головка протеза при вправлении упирается в задний край вертлужной впадины, головку надо приподнять с помощью лопатки, не прекращая тракцию по длине.
При несоблюдении указанных травил введения штифта эндопротеза в костномозговой канал, грубом и насильственном направлении головки в вертлужную впадину может произойти перелом диафиза бедра, особенно при остеопорозе, столь частом у пожилых и старых людей.
После эндопротезирования по поводу свежих переломов шейки бедра в тех случаях, когда вертлужная впадина была глубокой, головка эндопротеза точно соответствовала ей по размеру и удалось ушить капсулу, гипсовую повязку не накладывали. Оперированной конечности придавали положение отведения и легкой наружной ротации. Фиксацию осуществляли предложенным А. С. Чхаидзе специальным башмаком с поперечной планкой и штангой, благодаря которым конечность удерживалась в приданном положении наружной ротации.
Рис. 131. Полный эндопротез тазобедренного сустава Каплана-Антонова-Лирцмана-Пожариского.
Рис. 132. Эндопротезирование тазобедренного сустава при переломе шейки бедра эндопротезом Каплана-Антонова-Лирцмана-Пожариского.а — до операции; б — после операции.
Если эндопротезирование производилось по поводу несросшихся переломов или ложных суставов со значительным смещением дистального отломка кверху, а также при уплощенной вертлужной впадине, неточном соответствии ее и головки эндопротеза или когда не удалось ушить капсулу тазобедренного сустава, для профилактики вывиха эндопротеза осуществлялась гипсовая иммобилизация. Мы накладывали гипсовую повязку с укороченным тазовым поясом, манжетой на здоровое бедро и распоркой между ногами. Оперированной конечности придавали положение отведения и наружной ротации. В послеоперационном периоде необходимо уделять внимание профилактике осложнений.
Гипсовую повязку и деротационный башмак снимали через 3 нед после операции. К. этому сроку больным разрешали сидеть в постели со спущенными ногами. Ходить с частичной нагрузкой на оперированную конечность позволяли через месяц со дня операции. Если больные вначале не могли пользоваться костылями, для обучения ходьбе применяли специальную «ходилку».
Обычно через 2-3мес после операции больные начинали передвигаться с палочкой, которой рекомендуется пользоваться постоянно. Возможность передвижения с нагрузкой на конечность через 4 нед после эндопротезирования значительно облегчает самообслуживание.
В 1970 г. мы (А. В. Каплан, А. И. Антонов, B. M. Лирцман и В. Ф. Пожариский) предложили разборный эндопротез (рис. 131) для тотальной замены тазобедренного сустава при переломах шейки бедра. При этом виде эндопротезирования нет необходимости в резекции проксимального конца бедренной кости, рассверливании и углублении вертлужной впадины. При фиксации тазовой части протеза у людей пожилого возраста, как правило, мы не удаляем хрящевую поверхность вертлужной впадины. Хрящ удаляется лишь при значительных изменениях.
Кость нуждается в питании, которое дает ей кровь. При нарушении циркуляции крови запускается патологический процесс, заканчивающийся омертвением части костной ткани. Этот процесс называется некрозом, и при прогрессировании его она может быть вся разрушена.
Чаще всего поражается головка бедренной кости, колени, лодыжки и плечи. Процесс болезни запускается в результате травмы, тромбоза или после перенесенного заболевания. У здоровых людей риск отмирания костной ткани крайне мал. Отмирание головки бедренной кости чаще всего регистрируется у мужчин, а такие же проблемы с коленным суставом – у женщин.
Опасность некроза в том, что он делает косточки очень хрупкими, суставы сминаются даже при слабой нагрузке на них. Обычно такие изменения необратимы, и в крайне редких случаях происходит регенерация скелетной ткани.
Омертвение ткани происходит не по вине бактерий, поэтому некроз называют «асептическим», т.е. происходящим в стерильных условиях, а термин «аваскулярный» отражает другую его специфику: без кровоснабжения.
Стадии некроза
Заболевание развивается в течение 4 стадий:
- Несильные боли, тазобедренный аппарат хорошо функционирует, структура костной ткани мало изменена.
- На головке сустава начинают образовываться омертвевшие пятна, трещины, движения совершаются с затруднением, боль ощущается всегда.
- Движения тазобедренного скелета сильно ограничены, развивается вторичный артроз. Омертвение ткани расширяется.
- Происходит разрушение головки бедренного сустава, атрофируются мышечные волокна в ягодицах и поврежденном бедре. Боли становятся невыносимыми.
Асептический некроз головки бедренной кости
Среди прочих тазовый аппарат считается проблемными участком скелета, в котором при замедлении кровотока может возникнуть асептический некроз головки бедренной кости по причине:
- тромбоза;
- обильного приема антибиотиков;
- много раз повторяющихся травм;
- частой интоксикации алкоголем или кортикостероидами;
- заболевания остеопорозом и ревматоидным артритом, простудами и воспалениями.
Эти же причины чаще всего вызывают заболевание и по всему скелету.
Симптомы
На разных стадиях симптомы заболевания похожи, но интенсивность их меняется:
- боль в пораженном месте;
- атрофированные мягкие ткани бедра;
- ограниченность движений сустава;
- избегание наступать на больную конечность.
Асептический некроз проявляется на разных стадиях следующими симптомами:
- На первой стадии боли проявляются внезапно, локализуются в паху, в области тазобедренного сочленения, отдают в поясницу и колено. Затем наступает период небольшого улучшения, когда боли проявляются только при нагрузке на сустав. После недолгой ремиссии интенсивность болей нарастает. В это время немного уменьшаются, атрофируются мышцы бедра, но хромоты еще нет, вес распределяется на обе конечности.
- На второй стадии болезненность чувствуется всегда, пораженное бедро становится в обхвате меньше здорового на несколько сантиметров. Большая часть веса тела переносится на здоровую конечность.
- Третья стадия характеризуется сильной хромотой, значительными болями, атрофия распространяется и на мышцы голени. Нездороваяя нога может стать короче.
- Четвертая стадия характеризуется полностью нарушенной походкой и сильной атрофией всей ноги. Аваскулярный некроз головки бедренной кости окончательно разрушает сустав, что приводит к инвалидности и требует протезирования.
Некроз тазобедренного и коленного сустава
Тазобедренное сочленение является самым крупным шарообразным сочленением скелета, оно состоит из суставной впадины и головки, двигающейся в ней. Кровоснабжение происходит с помощью только одной бедренной артерии.
При тромбозе или атрофии бедренной артерии кровь плохо питает данную зону, и костная ткань начинает страдать от отсутствия питательных веществ и кислорода. Регенерация костной массы прекращается, и сустав начинает разрушаться. Аваскулярный некроз сопровождается сильными болями в пораженном месте.
Проблемы с коленным суставом обычно начинаются после травмирования, в результате которого прекращается или нарушается кровоснабжение этой зоны. Мыщелки (костные выступы, к которым крепятся мышцы), составляющие коленное сочленение, страдают в первую очередь.
Заболевание этих костей не дает сгибать и разгибать нижние конечности, в результате чего человек становится инвалидом.
Нестероидные противовоспалительные средства помогают снять боль и воспаление в пострадавших местах, но самолечение здесь никак не поможет – при малейших подозрениях нужно срочно обращаться к врачу. Вполне вероятно, что будет назначено хирургическое вмешательство – пересадка кости или протезирование сустава.
Некроз плечевой и таранной кости, болезнь Муше
Сначала появляются боли в плечевом суставе, он становится малоподвижным, затем атрофируются мышцы, и начинается деформирующий артроз. Лечение асептического некроза таранной кости заключается чаще всего в эндопротезировании сустава верхней конечности.
Лечение при асептическом некрозе
Тактика лечения заключается в первую очередь в восстановлении кровообращения в суставе и возобновлении регенерации костной ткани.
Лекарства и методы исцеления, назначаемые при лечении асептического некроза:
- Нестероидные противовоспалительные средства – индометацин, диклофенак, пироксикам, бутадион и родственные им средства, уменьшающие боль в паховой зоне и в ноге. Они снимают спазм мышц.
- Сосудорасширяющие средства – теоникал, трентал – возобновляют кровообращение, заставляют ткани головки кости регенерировать по причине хорошего снабжения кровью. Бедренная артерия восстанавливается, спазматические проявления в мелких кровеносных сосудах убираются. Эти средства практически безвредны, но нужно быть осторожными при подозрении на инфаркт.
- Новокаиновые блокады поясницы.
- Массаж в пораженной зоне для улучшения кровотока.
- Гирудотерапия – лечение медицинскими пиявками.
- Препараты для стимуляции образования костной массы – препараты кальция в сочетании с витамином D (витамин улучшает усвоение кальция).
- Кальцитонины – препараты, добываемые из гормонов щитовидной железы, помогают регенерироваться костным клеткам, устраняют боли в омертвевших зонах скелета. Прекращают вымывание кальция из скелета.
- Хондропротекторы, питающие и восстанавливающие хрящевую ткань в суставах, — глюкозамин и хондроитинсульфат.
- Обязательное применение трости или палочки для уменьшения нагрузки на сустав.
- Лечебная гимнастика.
- Эндопротезирование титановыми и циркониевыми протезами.
Профилактика
В качестве профилактических мер для данного вида заболевания следует порекомендовать здоровый образ жизни.
Чтобы не возникло тромбоза в бедренной артерии, нужно правильно питаться – без излишне холестериновых блюд, жирных, соленых и копченых продуктов.
Также нельзя слишком мало двигаться, ведь именно поэтому происходят нарушения в кровообращении тазовых костей. Алкоголь вреден для всех органов – и в причинах данного заболевания он стоит не на последнем месте.
Некроз головки бедра представляет собой процесс разрушения костевой массы головки бедра в рамках нарушения кровообращения.
Причины этого могут быть разные — некоторые из них до сих пор неизвестны. Некроз головки бедра- это омертвления кости без какой-либо инфекции. Не будет вовремя проведено соответствующее стадии болезни лечение- возникают необратимые разрушения тазобедренного сустава, которые приводит к ускоренному развитию артроза, даже если в хряще и не наблюдается нарушение кровообращения. Разрушения наступают в основном из-за уменьшения прочности отмирающей под хрящем головки бедра, при этом хрящ надламывается, что может привести к артрозу. При отсутствии лечения у 85% пациентов наступает провал головки бедра и наступает артроз бедра (Coxarthrose).
Что происходит в кости?
В результате нарушения кровообращения происходит отмирание клеток костей, т.к. кровеносные сосуды, снабжающие головку, остаются закупоренными.
В результате очень сильно ограничевается снабжение кости тазобедренного сустава кислородом, минеральными и питательными веществами.
Основной функцией клеток костей является сохранение баланса между уменьшением и увеличением кости при процессе ее адоптации к изменяющимся нагрузкам. Отмершие костевые ткани тазобедренного сустава не могут больше поддерживать этот натуральный процесс.
Как результат, пролегающие внутри костей костные балки, отвечающие за стабильность и форму головки бедра больше не обновляются: затронутые некрозом кости из-за недостаточной прочности проламываются. В кости под хрящем образуется яма! Пролегающий сверху хрящ может быть сильно поврежден и возникает опасность возникновения артроза тазобедренного сустава! Результатом является необратимое повреждение сустава и костевой массы.
Сравнивая с замершей поверхностью озера, где лед проламывается там, где его слой недостаточно толстый, также проламывается кость в самом тонком месте.
Самая большая проблема при некрозе головки бедра состоит в том, что болезнь затрагивает регионы, прилегающие к суставу и поэтому приводит к разрушению сустава. Костевые инфаркты например, которые часто случайно диагностицируются на рентгеновских снимках, пролегают внутри кости в отдалении от сустава и поэтому не играют большую роль.
Влияет возраст на болезнь?
В детском и подростковом возрасте при так называемом Morbus Perthes обычно ожидается более сильная перестроечная реакция организма и процесс самоизлечения более активен, т.к. кость имеет более высокий потенциал самовосстановления. При некрозе головки бедра у взрослых эти возможности намного ограничены. Самоизлечение некроза головки бедра при применениии консервативного лечения маловероятно.
Что приводит к некрозу головки бедра?
Наиболее частые причины возникновения некроза головки бедра у взрослых:
- Травмы с повреждением сосудов головки бедра, например после перелома шейки бедра (посттравматический некроз головки )
- разрушение головки бедра из-за употребления алкоголя (этилтоксичный некроз головки)
- разрушение головки бедра из-за облучения (пострадиальный некроз головки бедра)
- разрушение головки бедра из-за применеия кортизона (глюкокортикоидный некроз головки бедра)
- применение притовораковых препаратов с разрушающим кость действием
- ущерб у аквалангистов при слишком быстром подъеме (кессоновая или декомпрессационная болезнь)
- Профессиональные заболевания водолазов и горных строителей
- нарушения кровообращения головки бедра из-за нарушенного обмена веществ (повышенное содержание жечной кислоты, повышенное содержание сахара в крови при Diabetes mellitus, нарушение жирового обмена)
- заболевания бедра как следствие болезни почек (ренальный некроз головки бедра)
- некроз из-за нарушений свертываемости крови рак кровяных клеток
Несмотря на современные методы диагностики и хорошую базу исследованией не все причины некроза головки бедра уже известны. Регулярно к нам в клинику обращаются пациенты, имеющие нарушения кровообращения головки бедра и все признаки омертвления головки бедра, но у которых не прослеживается ни одна из выше названных причин.
Какие симптомы на ранней стадии?
Некроз головки бедра на ранней стадии проявляется в постепенно возникающих тянущих болях в паху или внезапных стреляющих болях в паху. Начальные жалобы как правило не указывают на причину. Тазобедренный сустав перестает справляться с повседневными нагрузками. К тому же часто наблюдается ограниченная подвижность при движениях вовнутрь.
Сильные боли в бедре или паху наступают как правило уже при провале головки бедра.
Поэтому постановка диагноза и начало лечения наступают часто с опозданием.
Как распознают некроз головки бедра?
Во время приема мы рассматриваем жалобы пациента на бедро и анализируем возможные факторы риска заболевания некрозом головки бедра.
Затем проводится точный анамнез болей бедра и скрупулезное клиническое обследование.
Критериями обследования являются:
- подвижность тазобедренного сустава
- ощущения подвижности тазобедренного сустава
- болевые зоны в бедре
- позиции, в которых могут быть спровоцированы боли
- Мышечная масса и сила ягодичной тазобедренной мускулатуры
- походка
Благодаря нашему многолетнему опыту мы можем правильно оценить симптомы и начать лечение.
В ортопедии применяется ряд различных аппаратных методов диагностики. С помощью рентгеновских снимков и магнитно-резонансной томографии (MRT) подтверждается диагноз бедра .
Каков диагноз с помощью рентгеновских снимков?
Дигитальные рентгеновские снимки является современным малоизлучающим методом обследования, но для диагноза на ранних стадиях болезни не очень подходит, т.к. на рентгеновских снимках видны лишь измненения структуры кости.
Костевые балки начинают разрушаться лишь через недели после того, как произошло омертвление (смерть клеток костей из-за недостатчного кровообращения) . Поэтому некроз головки бедра не может быть установлен с помощью рентгеновских снимков на ранних стадиях заболевания.
Что дает применение МРТ?
С помощью МРТ возможна постановка диагноза и на ранних стадиях. Постановка диагноза на ранних стадиях одновременно является также единственным способом востановления или хотя бы сохранения тазобедренного сустава.
Компьютерная томография определяет также как и рентген только изменение структуры костей и поэтому эффективна лишь на поздних стадиях болезни.
Все три метода успешно применяются дляопределения природы и масштабов некроза головки бедра и для установления точного анализа и плана лечения.
Какие методы лечения применяются при некрозе головки бедра?
При выборе метода лечения обязательно происходит классифицикация болезни по так называемой международной классификации ARCO:
- ARCO 0 некроз головки бедра: Все снимки при всех обследованиях отрицательны
- ARCO I некроз головки бедра: МРТ и цинтиграфия костей показывает некроз
- ARCO II некроз головки бедра: рентгеновские снимки и КТ показывают незначительную декальцинацию, обследование с помощью МРТ показывает типичную область поражения некрозом.
- ARCO III некроз головки бедра: рентгеновские снимки и КТ показывают пролом под хрящом, позднее происходит деформация головки бедра.
- ARCO IV некроз головки бедра: признаки износа сустава (вторичный артроз тазобедренного сустава)
Какое лечение может помочь при некрозе головки бедра?
Для принятия решения о лечении обязательно проводится классификация в ARCO. При этом очень важен возраст пациента, степень и локализация некроза. У взрослых, в отличие от детей с диагнозом некроз головки бедра (М. Perthes), самоизлечение невозможно. Состояние тазобедренного сустава, общее состояние больного, дополнительные заболевания, предполагаемая продолжительность жизни также учитываются в процессе принятия решение о лечении.
Чем более ранняя стадия заболевания некрозом головки бедра, тем выше шансы на смягчение симптомов и даже на полное выздоровление.
Какие терапевтических методы применяются?
Снижение нагрузки на тазобедренный сустава с помощью физиотерапии, бережное отношение при воздержании от спорта, иммобилизация тазобедренного сустава (например, ортопедический протез) Гипербарическая кислородная терапия (гипербарическая оксигенация) на самой ранней стадии некроза головки бедра.
Операции на бедре с просверливанием отверстий в тазобедренных костях (например, приди-отверстия), Операции на бедре с трансплантацией костного хряща Операции на бедре такие как- остеотомия (например, варизатионсостеотомия по М. Пертесу) Искусственный тазобедренный сустав с помощью эндопротезирования при проломленной головки бедра.
Какие другие заболевания следует отличать от некроза головки бедра?
Нужно различать воспаления тазобедренного сустава при некрозе головки бедра, вызванные воспалениями (септический некроз головки бедра). Причиной в этом случае являются как правило бактерии. Остеомиелит или нагноение кости головки бедра, опухоли и новообразования в головке бедра (редкие злокачественные опухоли головки бедра являются Klarzellchondrosarkom, доброкачественные опухоли головки бедра Chondroplastom), возникновение опухолей в головке бедра при других опухолях (метастазы в кости головки бедра). Возможна путаницы с раком простаты. Цисты кости головки бедра в рамках износа бедра (артроз тазобедренного сустава)
Обобщение
Некроз головки бедра является серьезным заболеванием костей тазобедренного сустава.При этом происходит локальное разрушение кости головки бедра, так как на определенных очастках отмирает костная ткань. Некроз головки бедра у взрослых является типичный болезнью цивилизации. Как и при инфаркте основными факторами риска являются курение, высокий уровень жиров крови и злоупотребление алкоголем. Ежегодно только в Германии заболевают некрозом головки бедра многие тысячи людей!
По возрасту это пациенты, как правило, от 35 до 45 лет. Чаще страдают мужчины чем женщины. Заболевание некрозом головки бедра значительно снижает качество жизни людей. В 30-70% случаев наблюдается двусторонний некроз головки бедра.
| Видео (кликните для воспроизведения). |
организация приезда
Источники:
- Соловьева, Е. В. Болят суставы: что делать? Артрит, артроз, радикулит, отложение солей / Е. В. Соловьева. — М. : СПб: Невский проспект, 2006. — 160 c.
- Чижевский, А. В. Как победить остеохондроз / А. В. Чижевский. — М. : Советский спорт, 1990. — 368 c.
- Каценеленбоген Лабораторная обработка материалов / Каценеленбоген, Э. Д. и. — М. : Искусство, 2009. — 207 c.
- Мицкевич, В. А. Плечевой сустав. Вывихи и болевые синдромы / В. А. Мицкевич. — М. : Медицинское информационное агентство, 2016. — 552 c.
- Трухан, Д. И. Внутренние болезни. Кардиология. Ревматология / Д. И. Трухан, И. А. Викторова. — М. : Медицинское информационное агентство, 2013. — 376 c.
Позвольте представиться на нашем портале. Я Алексей Вдовин. Я уже более 8 лет работаю травматологом. В настоящее время являюсь профессионалом в своей области, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны для того чтобы донести как можно доступнее всю нужную информацию. Однако чтобы применить все, описанное на сайте всегда необходима обязательная консультация у специалистов.