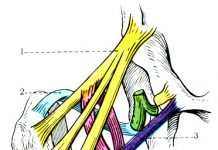
Всем пациентам перед выполнением первичной операции проводят клинико-рентгенологическое обследование. Выполняют сбор анамнеза, осмотр, пальпацию, клиническое тестирование повреждений структур коленного сустава, рентгенографию, общий анализ крови и мочи, биохимические анализы крови и мочи. По показаниям выполняют следующие инструментальные исследования: тестирование на аппарате КТ-1000, КТ, МРТ, УЗИ. Диагностическая артроскопия непосредственно предшествует оперативному лечению.
Обследование пациента начинают с выяснения жалоб и сбора анамнеза. Важно определить механизм повреждения сумочно-связочного аппарата коленного сустава и собрать информацию о перенесённых операциях на коленном суставе. Далее проводят осмотр, пальпацию, измерение окружности сустава, определяют амплитуду пассивных и активных движений, также широко используют таблицы анкетного тестирования Lysholm для спортсменов и 100-балльную шкалу, разработанную в ЦИТО для пациентов с меньшими физическими притязаниями.
Оценку функций нижних конечностей проводят по следующим параметрам: жалобы на неустойчивость в суставе, возможность активного устранения пассивно заданного патологического смещения голени, опороспособность, хромота, выполнение специальных двигательных заданий, максимальная сила околосуставных мышц при продолжительной работе, гипотрофия мышц бедра, тонус мышц, жалобы на боли в суставе, наличие синовита, соответствие двигательных возможностей уровню функциональных притязаний.
Каждый признак оценивают по 5-балльной шкале: 5 баллов — отсутствие патологических изменений, компенсация функций; 4-3 балла — умеренно выраженные изменения, субкомпенсация; 2-0 балла — выраженные изменения, декомпенсация.
Оценка результатов лечения включает три степени: хорошую (более 77 баллов), удовлетворительную (67-76 баллов) и неудовлетворительную (менее 66 баллов).
Один из критериев субъективной оценки результатов лечения — оценка самим пациентом своего функционального состояния. Условие хорошего результата — восстановление функциональной работоспособности. Без этого результаты лечения считают удовлетворительными или неудовлетворительными.
При клиническом обследовании оценивают объём движений и выполняют тесты на стабильность. Всегда важно исключить симптом переднего «выдвижного ящика».
Пациенты жалуются на боль и/или чувство нестабильности в суставе. Боль может быть вызвана самой нестабильностью или связанными с ней повреждениями хряща или менисков. Некоторые пациенты не могут вспомнить предшествующее повреждение, внезапно через месяцы или годы обращают внимание на коленный сустав. Пациенты редко описывают коленный сустав как нестабильный. Они обычно описывают неуверенность, разболтанность, невозможность контролировать движения в повреждённом суставе.
Характерна крепитация под надколенником ввиду нарушения биомеханики в пателлофеморальном сочленении.
Нередко доминирующими становятся вторичные симптомы: хронический выпот в суставе, дегенеративные изменения в суставе или киста Бейкера.
Также важным считают состояние активно-динамических стабилизирующих структур как до операции, так и после. Это связано с достижением достаточно надёжного стабилизирующего эффекта за счёт околосуставных мышц.
Большое значение придают показателю силы мышц.
Для диагностики передней нестабильности и оценки отдалённых результатов её лечения используют наиболее информативные тесты: симптом переднего «выдвижного ящика» в нейтральной позиции голени, абдукционный тест, аддукционный тест, Lachman-тест.
Из специальных двигательных заданий мы применяем ходьбу, бег, прыжки, подъём по лестнице, приседания и т.д.
В обязательном порядке учитывают выносливость околосуставных мышц при продолжительной работе.
Комплекс пассивного тестирования включает симптом переднего «выдвижного ящика» в трёх позициях голени, абдукционный и аддукционный тесты при 0 и 20° флексии в суставе, тест рекурвации и тест латеральной смены точки опоры, тест Lachman-Trillat, измерение патологической ротации голени.
Комплекс активного тестирования включает активный тест переднего «выдвижного ящика» в трёх позициях голени, активный абдукционный и аддукционный тесты при 0 и 20° флексии в суставе, активный Lachman-тест.
Для определения повреждения или неполноценности передней крестообразной связки используют симптом переднего «выдвижного ящика» — пассивное смещение голени (передняя трансляция), также при различной сгибательной установке голени. Рекомендуют ориентироваться на одну из наиболее принятых, по данным литературы, градаций этого симптом: I степень (+) — 6-10 мм, II степень (++) -11-15 мм, III степень (+++) — более 15 мм.
Кроме того, симптом переднего «выдвижного ящика» следует оценивать при различной ротационной установке голени — 30°, наружной или внутренней ротации.
Симптом Lachman признан наиболее патогномоничным тестом для выявления повреждения передней крестообразной связки или её трансплантата. Считают, что он даёт наибольшую информацию о состоянии передней крестообразной связки при острой травме КС, так как при его выполнении почти полностью отсутствует мышечное противодействие переднезадней трансляции (смещению) голени, а также при хронической нестабильности КС.
Lachman-тест выполняют в положении лёжа на спине. Оценку теста Lachman производят по величине переднего смещения большеберцовой кости относительно бедра. Некоторые авторы используют следующие градации: I степень (+) — 5 мм (3-6 мм), II степень (++) — 8 мм (5-9 мм), III степень (+++) — 13 мм (9-16 мм), IV степень (++++) — 18 мм (до 20 мм). Стремясь унифицировать систему оценки, мы используем аналогичную ранее описанной для симптома переднего «выдвижного ящика» трёхстепенную градацию.
Симптом смены точки ротации, или симптом переднего динамического подвывиха голени (pivot shift-test), тоже относят к симптомам, патогномоничным для повреждения передней крестообразной связки, в меньшей степени он характерен для сочетания с разрывом внутренних боковых связочных структур.
Тестирование проводят в положении лёжа на спине, мышцы ног должны быть расслаблены. Одна рука захватывает стопу и поворачивает голень внутрь, другая располагается в области латерального мыщелка бедра. При медленном сгибании КС до 140-150° рука ощущает возникновение переднего подвывиха большеберцо-вой кости, устраняемого при дальнейшем сгибании.
Pivotshift test no Macintosh выполняют в аналогичном положении пациента. Одной рукой производят внутреннюю ротацию голени, а другой — вальгусную девиацию. При положительном тесте латеральная часть суставной поверхности большеберцовой кости (наружное плато) смещается кпереди, при медленном сгибании КС до 30-40° происходит её обратное смещение. Хотя и считают, что pivot shift test патогномоничен для неполноценности передней крестообразной связки, он может быть отрицательным при повреждении илиотибиального тракта (ИТТ), полном продольном разрыве медиального или латерального мениска с дислокацией его тела (разрыв по типу «ручки лейки»), выраженном дегенеративном процессе в латеральном отделе сустава, гипертрофии бугорков межмыщелкового возвышения большеберцовой кости и др.
Активный Lachmann-тест можно использовать как при клиническом осмотре, так и при рентгенологическом обследовании. При повреждении передней крестообразной связки переднее смещение большеберцовой кости достигает 3-6 мм. Тестирование проводят в положении лёжа на спине при полностью выпрямленных ногах. Одну руку подкладывают под бедро исследуемой конечности, согнув её в коленном суставе под углом 20°, и кистью захватывают КС другой ноги так, чтобы бедро исследуемой конечности лежало на предплечье исследователя. Другую кисть помещают на переднюю поверхность голеностопного сустава пациента, его пятку прижимают к столу. Затем просят пациента напрячь четырёхглавую мышцу бедра и внимательно следят за перемещением бугристости большеберцовой кости кпереди. При ее смещении более чем на 3 мм симптом считают положительным, что указывает на повреждение передней крестообразной связки. Для определения состояния медиальных и латеральных стабилизаторов сустава аналогичный тест можно выполнять при внутренней и наружной ротации голени.
Рентгенография
Рентгенографию проводят по общепринятой методике в двух стандартных проекциях, так же выполняют функциональные рентгенограммы.
При оценке снимков учитывают положение надколенника, тибиофеморальный угол, выпуклость латерального тибиального плато, вогнутость медиального, дорсальное расположение малоберцовой кости по отношению к большеберцовой.
Рентгенограммы позволяют оценить в целом состояние коленного сустава, выявить дегенеративные изменения, определить состояние костей, тип и положение металлических конструкций, расположение туннелей и их расширение после проведённого оперативного лечения.
Большое значение имеет опыт доктора, так как оценка полученных изображений довольно субъективна.
Боковые рентгенограммы целесообразно производить при 45° флексии в суставе для правильной оценки взаимоотношения большеберцовой кости с надколенником. Чтобы объективно оценить ротацию голени, необходимо выполнить наложение латерального и медиального мыщелков большеберцовой кости друг на друга. Оценивают также высоту расположения надколенника.
Недостаточное разгибание легче диагностировать в боковой проекции, пациент при этом лежит с пронированной ногой.
Для определения оси конечности необходимы дополнительные рентгенограммы в прямой проекции на длинных кассетах в положении пациента стоя, поскольку при деформирующем артрозе есть отклонения от нормы. Анатомическая ось конечности, определяемая продольной ориентацией бедра к таковой на голени, составляет в среднем 50-80°. Это наиболее важный момент в ходе дальнейшего оперативного лечения (корригирующая остеотомия, артропластика, эндопротезирование).
При хронической передней нестабильности коленного сустава отмечают характерные рентгенологические признаки: сужение межмыщелковой ямки, сужение суставного пространства, наличие периферических остеофитов на большеберцовой кости, верхнем и нижнем полюсе надколенника, углубление передней менисковой бороздки на латеральном мыщелке бедра, гипертрофию и заострённость бугорка межмыщелкового возвышения.
Боковая рентгенограмма очень часто указывает на причину ограничения подвижности. Боковая рентгенограмма при максимальном разгибании может указать на недостаточное разгибание, при этом оценивают положение тибиального туннеля относительно межмыщелкового свода, который выглядит как линейное уплотнение (линия Blumensaat).
, , , , , , , , , ,
Компьютерная томография
КТ не относят к рутинным исследованиям. КТ выполняют пациентам при недостаточной информативности других видов обследования, особенно в случае компрессионных переломов мыщелков большеберцовой кости.
С помощью КТ хорошо визуализируются костные и костно-хрящевые повреждения. При КТ возможно выполнение различных динамических тестов со сгибанием в коленном суставе под различным углом.
, , , , , , , ,
КТ-1000
Для измерения переднезаднего смещения голени используют аппарат КТ-1000.
Аппарат КТ-1000 — артрометр, он состоит из собственно измерителя перед-незаднего смещения большеберцовой кости относительно бедренной кости и подставок под нижние трети бёдер и стопы. Аппарат крепят на голени с помощью ремней-липучек, а существующая сенсорная площадка прижимает надколенник к передней поверхности бедренной кости. При этом суставная щель должна совмещаться с линией на аппарате. Расположенная на подставках нижняя конечность согнута в коленном суставе в пределах 15-30° для измерения переднего смещения голени и 70° — для измерения заднего смещения голени относительно бедренной кости.
Сначала проводят тестирование повреждённого коленного сустава. Для измерения переднего смещения голени врач тянет ручку, расположенную в передне-верхней части аппарата, на себя и пытается, придерживая сенсорную площадку на надколеннике, произвести переднее смещение голени. При этом прилагают усилие в 6, 8 и 12 кг, что контролируется звуковыми сигналами. При появлении каждого звукового сигнала врач отмечает отклонение стрелки по шкале и записывает показания прибора. Смещение голени относительно бедра выражают в миллиметрах. Далее врач тестирует заднее смещение голени путём сгибания её в коленном суставе до угла 70° и производит с помощью ручки аппарата попытку сместить голень кзади. Звуковой сигнал, возникающий при отклонении стрелки, указывает величину заднего смещения большеберцовой кости относительно бедренной кости.
Аналогичное тестирование выполняют на здоровом коленном суставе. Затем проводят сравнение и вычитание соответствующих данных, полученных от здорового и повреждённого коленных суставов. Эта разность показывает величину переднего смещения голени относительно бедренной кости при нагрузке 6, 8 и 12 кг.
Переднее смещение определяют при угле сгибания голени 30°.
Существуют определённые принципы инструментального тестирования при нестабильности КС. Необходимо учитывать следующие параметры: степень жёсткости фиксации конечности ремнями, местоположение сенсорных датчиков на суставе, полную релаксацию мышц ноги, расположение артрометра по отношению к суставной щели, степень ротации голени, массу ноги, угол сгибания в коленном суставе.
В остром периоде после травмы использование артрометра нецелесообразно, так как невозможно полностью расслабить околосуставные мышцы. Следует правильно выбирать нейтральную позицию голени, учитывая, что при переднем смещении голени происходит внутренняя ротация, при заднем — наружная. В противном случае величина переднезадней трансляции окажется меньше истинного значения. Для того чтобы получить максимальное значение патологического смещения голени, необходимо также допустить её свободную ротацию.
Степень трансляции зависит от величины прилагаемой силы, точки её притяжения и направления.
Использование подставок для стоп не должно ограничивать ротацию голени. Необходимо располагать сенсорные датчики, строго ориентируясь на суставную щель, поскольку если они смещены дистально, то показания будут меньше истинного значения, если проксимально — то больше.
Обязательное условие объективной оценки — фиксация надколенника в межмыщелковой борозде. Для этого надо придать голени угол сгибания в суставе порядка 25-30°. При врождённых и посттравматических подвывихах надколенника угол сгибания увеличивают до 40°. При передней нестабильности угол сгибания в суставе составляет 30°, при задней — 90°.
Два аудиосигнала сопровождают тестирование: первый — при нагрузке 67Н, второй — при 89Н. Иногда для определения разрыва передней крестообразной связки необходимо приложение большей силы.
В норме разница между двумя конечностями при тестировании переднезаднего смещения не превышает 2 мм, иногда указывают на величину менее 3 мм как на предел нормы.
Учитывают индекс передней податливости, то есть разницу между смещением при 67Н и 89Н. Эта величина также не должна в норме превышать 2 мм.
При смещении более 2 мм можно говорить о разрыве передней крестообразной связки (трансплантата передней крестообразной связки).
Хотелось бы также отметить, что при нестабильности обоих коленных суставов или гипермобильности применение артрометра КТ-1000 нецелесообразно.
В заключение необходимо сказать о том, что при использовании данного артрометра, безусловно, существует элемент субъективности, зависящий от ряда параметров, в том числе и от исследователя. Поэтому обследование больных должен проводить (по возможности) один врач.
С помощью КТ-1000 можно лишь констатировать переднезаднее смещение большеберцовой кости относительно бедренной кости, при этом боковую нестабильность не регистрируют.
Магнитно-резонансная томография
МРТ — наиболее информативный из неинвазивных методов исследования, позволяющий визуализировать как костные, так и мягкотканные структуры коленного сустава.
Здоровая передняя крестообразная связка должна выглядеть малоинтенсивно на всех изображениях. По сравнению с более плотной задней крестообразной связки передняя крестообразная связка может быть немного негомогенной. В связи с её косым направлением многие предпочитают использовать косые коронарные изображения. При разрыве передней крестообразной связки МРТ позволяет визуализировать место повреждения.
Передняя крестообразная связка хорошо визуализируется на боковых срезах при экстензии и наружной ротации голени. Передняя крестообразная связка ярче задней крестообразной связки, волокна передней крестообразной связки скручены. Отсутствие непрерывности волокон или их хаотичная ориентация указывает на разрыв связки.
Полный разрыв передней крестообразной связки больше диагностируют по косвенным признакам: переднее смещение голени, чрезмерный задний наклон задней крестообразной связки, волнистый контур передней крестообразной связки.
Ультразвуковое исследование
Преимущества УЗИ — малая стоимость, безопасность, быстрота , высокоинформативное изображение мягких тканей.
УЗИ позволяет по эхогенности структуры изучить состояние мягких тканей коленного сустава, поверхность кости и хряща, также по снижению эхогенности определить отёк тканей, скопление жидкости в полости сустава или околосуставных образованиях. УЗИ используют для выявления повреждений менисков коленного сустава, коллатеральных связок, мягкотканных структур, окружающих коленный сустав.
Артроскопия
При диагностической артроскопии авторы используют стандартные доступы: антеролатеральный, антеромедиальный, верхнепателлярный латеральный.
Артроскопический осмотр передней крестообразной связки включает оценку внешнего вида передней крестообразной связки, целостности собственной синовиальной оболочки связки, ориентированности коллагеновых волокон не только у большеберцового места прикрепления связки, но и на её протяжении, особенно в месте бедренной инсерции. Если в случаях повреждения передней крестообразной связки на протяжении и в большеберцовом месте прикрепления с отрывом костного фрагмента артроскопическая диагностика не представляет особого труда, то диагностика интрасиновиальных (внутристволовых) свежих и застарелых повреждений передней крестообразной связки представляет большие трудности. Это обусловлено тем, что внешне, на первый взгляд, передняя крестообразная связка кажется целой: синовиальная оболочка целая, пальпирование передней крестообразной связки артроскопическим крючком показывает наличие полноценной структуры и толщины связки, артроскопический симптом переднего «выдвижного ящика» показывает достаточное натяжение волокон связки. Однако более внимательное изучение капиллярной сети в средней и бедренной частях связки, а также вскрытие синовиальной оболочки связки даёт возможность определить повреждение связочных волокон и наличие кровоизлияний или рубцовых тканей. Вторичным признаком старого интрасиновиального повреждения передней крестообразной связки служит гипертрофия синовиальной и жировой ткани на бедренной части задней крестообразной связки и своде межмыщелковой вырезки бедра (симптом «прироста ткани»).
Иногда только артроскопически удаётся зафиксировать следующие виды повреждений передней крестообразной связки:
- повреждение передней крестообразной связки у бедренного места прикрепления с образованием и без образования культи;
- интрасиновиальное повреждение передней крестообразной связки;
- повреждение передней крестообразной связки на протяжении;
- в редких случаях — повреждение передней крестообразной связки в области межмыщелкого возвышения с отрывом костного фрагмента.
, , , ,
50 ПОВРЕЖДЕНИЯ мягких ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ
цовой коллатеральной связкой, которые делают его менее подвижным. Разрывы менисков могут быть продольными, по типу «ручки лейки», а также переднего или заднего рогов. Последние случаются в 4 раза реже, чем разрывы в переднем отделе.
КЛИНИЧЕСКАЯ КАРТИНА
Вслед за типичным механизмом травмы возникают резкая боль в коленном суставе и ограничение активных и пассивных движений — «блокада сустава». Попытка движений в нём, особенно в сторону разгибания, резко усиливает боль.
Нередко под действием лечения или самопроизвольно блокада коленного сус тава исчезает, уменьшаются болевой синдром и явления вторичного синовита. Наступает мнимое «выздоровление». Но в последующем малейшее неловкое дви жение, повторяющее механизм травмы, может вызвать рецидив блокады колен ного сустава. Иногда она жестокая и не исчезает без врачебной помощи, а в ряде случаев больной устраняет её сам путём качательных и ротационных движений голенью. Боли в суставе держатся 1-2 дня, синовит незначителен или отсутствует. За медицинской помощью пациенты не обращаются. Подобные приступы блокад начинают повторяться и могут возникать несколько раз в месяц, неделю или даже день, что вынуждает больного обратиться за медицинской помощью.
ДИАГНОСТИКА Осмотр и физикальное обследование
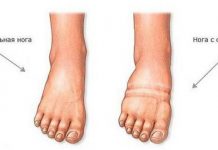
При пальпации выявляют болезненность по ходу суставной щели в проекции мениска. Сустав отекает. Гемартроз и реактивный выпот синовиальной жидкости создают картину наличия свободной жидкости в коленном суставе — симптомы зыбления и баллотирования надколенника. Голень в вынужденном положении: согнута под углом 30-40°.
Атрофия мышц бедра — один из объективных признаков заболевания коленно го сустава. Если попросить больного поднять разогнутую в коленном суставе ногу, можно выявить уплощение брюшка внутренней широкой мышцы бедра на стороне поражения и более чётко очерченные контуры портняжной мышцы — симптом Чаклина.
При пальпации суставной щели в зоне повреждённого мениска при согнутом коленном суставе определяют умеренную болезненность, а если оставить палец в этом месте и разогнуть ногу пациента, боль значительно усиливается — симптом Н.И. Байкова.
У многих больных выявляют положительный симптом В.П. Перельмана: спуск по лестнице более затруднителен из-за боли, чем подъём.
Лабораторные и инструментальные исследования
Поскольку на обзорной рентгенограмме коленного сустава разрыв мениска не виден, прибегают к введению контрастных веществ или воздуха. Но и подобные исследования не всегда достоверны. В настоящее время подспорьем клинической диагностики внутренних повреждений коленного сустава стала артроскопия.
Дифференциальная диагностика
|
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ |
51 |
ЛЕЧЕНИЕ Консервативное лечение
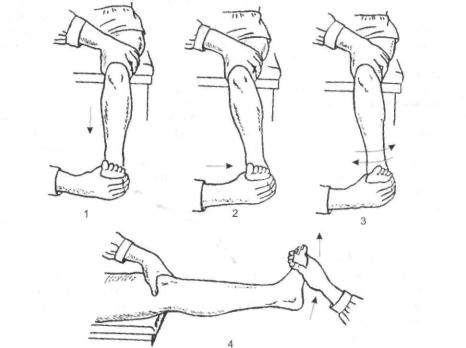
При наличии блокады коленного сустава её устраняют. Пунктируют коленный сустав, эвакуируют содержимое и вводят в полость 10 мл 1% раствора прокаина. Больного сажают на высокий табурет или стол так, чтобы бедро лежало на плос кости сидения, а голень свисала под углом 90°. Выждав 10-15 мин от начала анес тезии, приступают к устранению блокады (рис. 2-6).
Манипуляцию выполняют в четыре этапа:
•первый этап — тракция за стопу книзу;
•второй этап — отклонение голени в сторону, противоположную ущемлённому мениску;
•третий этап — ротация голени кнутри и кнаружи;
•четвёртый этап — свободно, без усилий разгибают голень.
Если попытка не удалась, её следует повторить, но не более 2-3 раз. После уст ранения блокады накладывают заднюю гипсовую лонгету от кончиков пальцев до верхней трети бедра на 3-4 нед, назначают УВЧ, гимнастику статического типа. После окончания иммобилизации проводят восстановительное лечение.
Хирургическое лечение
При повторных блокадах показано оперативное лечение так же, как и в случаях, когда устранение блокады консервативным путём не удалось. Операция заключа ется во вскрытии сустава парапателлярным доступом и его ревизии. При выяв лении разорванного мениска его резецируют на всём протяжении. Оставленные мобильные участки мениска (чаще задний рог) могут вновь давать «блокады» коленного сустава. Рану послойно ушивают. Накладывают заднюю гипсовую лон-
Рис. 2-6. Устранение блокады коленного сустава при повреждении мениска.
|
52 |
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ |
гету на 2 нед. Ходьба на костылях показана в течение 3 нед. ЛФК и физиотерапию назначают с 3-го дня.
Приблизительный срок нетрудоспособности
Восстановление функций сустава и трудоспособности происходит через 8- 10 нед.
ПОВРЕЖДЕНИЯ СВЯЗОК
КЛАССИФИКАЦИЯ ПОВРЕЖДЕНИЙ СВЯЗОК КОЛЕННОГО СУСТАВА
На основе степени морфофункциональных нарушений всех анатомических образований функциональной системы коленного сустава Г.П. Котельников выде лил три формы его нестабильности: компенсированную, субкомпенсированную и декомпенсированную.
•У больных с компенсированной формой посттравматической нестабильности коленного сустава большинство качественных показателей обычно близко[1]
кнорме. Клинически почти не выявляют атрофию мышц, их силу оценива ют в 5 баллов. Лишь применение устройства для выявления нестабильности в суставе позволяет констатировать патологию. Артроскопия помогает обна ружить повреждения конкретных анатомических структур. Биопсия и изуче ние показателей функционального и биомеханического обследования (элек тромиография, реовазография, подография и т.д.) свидетельствуют, что существующие изменения лишь незначительно не соответствуют норме.
•У больных с субкомпенсированной формой нестабильности сустава качес
У половины больных нестабильность выявляют клинически, почти у всех — с помощью специальных устройств для диагностики разрыва связок. Сила сгибателей и разгибателей голени до 4 баллов. На рентгенограммах находят изменения, соответствующие гонартрозу 1-Й стадии. Дополнительные мето ды исследования подтверждают наличие патологии в суставе.
•При декомпенсированной форме нестабильности все показатели клиничес кого и морфофункционального обследования значительно отклонены от нормы. Больные жалуются на постоянную боль, неустойчивость в коленном суставе даже при ходьбе, ощущения хруста, щелчков, появление хромоты. Некоторые больные пользуются тростью. При осмотре выявляют резкую атрофию мышц со снижением силы менее 4 баллов. Патологическую под вижность в коленном суставе клинически отмечают все больные, поэтому надобность в дополнительных приспособлениях для определения неста бильности отпадает. Рентгенологическое и микроскопическое исследования выявляют изменения в суставе, характерные для артроза II—III степени.
Предложенная классификация позволяет решать тактические задачи в выборе необходимого метода лечения.
ЭТИОЛОГИЯ, МЕХАНИЗМ ТРАВМЫ
Закрытые повреждения связочного аппарата в большинстве случаев бывают результатом непрямого насилия — движения, превышающего функциональные возможности сустава. Различают растяжения и разрывы связок. Поскольку растя жения уже были рассмотрены, остановимся на разрывах.
|
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОИ СИСТЕМЫ |
53 |
При разрыве одной и более связок коленного сустава нарушается его опорная функция — появляются неустойчивость, подвихивание, что обозначают термином «нестабильность сустава».
Разрывы боковых связок коленного сустава
КОД ПО МКБ-10
S83.4. Растяжение и разрыв (внутренней/наружной) боковой связки коленного сустава.
ЭТИОЛОГИЯ, МЕХАНИЗМ ТРАВМЫ
Разрывы боковых связок коленного сустава возникают при непрямом меха низме травмы — избыточном отклонении голени кнутри или кнаружи, при этом разрывается боковая связка, противоположная стороне отклонения.[2]
КЛИНИЧЕСКАЯ КАРТИНА
Пациентов беспокоят боль и неустойчивость в коленном суставе, причём боль локальная — в месте разрыва.
ДИАГНОСТИКА
Анамнез Характерная травма в анамнезе.
Осмотр и физикальное обследование
Сустав отёчен, контуры его сглажены. На 2-е-З-и сутки после травмы появ ляется кровоподтёк, иногда обширный, спускающийся на голень. Определяют наличие свободной жидкости (гемартроз): положительный симптом зыбления и баллотирования надколенника. Пальпация выявляет локальную болезненность в проекции повреждённой связки.
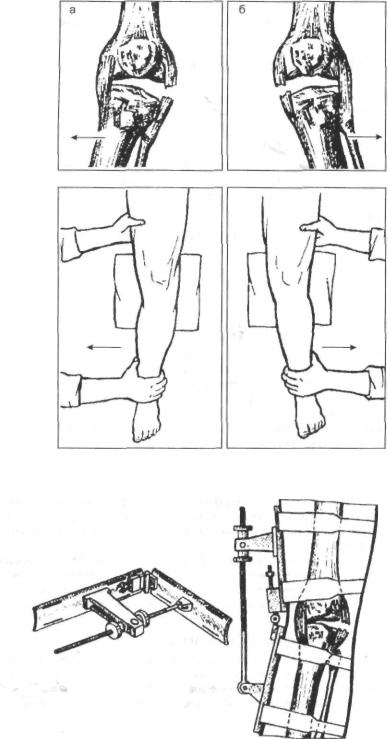
При разрыве боковой связки отмечают избыточное отклонение голени в сто рону, противоположную повреждённой связке. Например, если есть подозрение на разрыв внутренней боковой связки, врач одной рукой фиксирует наружную поверхность коленного сустава пациента, а второй отклоняет голень кнаружи. Возможность отклонить голень кнаружи значительно больше, чем на здоровой ноге, указывает на разрыв внутренней боковой связки. Нога пациента при иссле довании должна быть разогнутой в коленном суставе (рис. 2-7). При острой травме эти исследования выполняют после введения прокаина в полость коленного сус тава и его анестезии.
После стихания острого периода у больных сохраняется нестабильность коленного сустава («подвихивание»), что вынуждает пострадавших укреплять сустав бинтованием или ношением специального наколенника. Постепенно раз вивается атрофия мышц конечности, появляются признаки деформирующего гонартроза.
Лабораторные и инструментальные исследования
Если началось развитие деформирующего гонартроза, клинический диагноз можно подтвердить рентгенологическим исследованием с помощью устройства, предложенного в клинике (Г.П. Котельников, А.П. Чернов) (рис. 2-8). На рентге нограмме отчётливо видно расширение суставной щели на стороне травмы.
ЛЕЧЕНИЕ Показания к госпитализации
Лечение острого периода травмы проводят в стационаре.
54 ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ
Рис. 2-7. Схема диагностики разрыва боковых связок коленного сустава: а — латеральной, б — медиальной.
Рис. 2-8. Устройство для диагностики разрыва боковых связок коленного сустава и схема его применения.
|
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ |
55 |
Консервативное лечение
При изолированном разрыве одной боковой связки применяют консервативное лечение. Проводят пункцию коленного сустава, устраняют гемартроз, в полость сустава вводят 25-30 мл 0,5% раствора прокаина. На 5-7 дней (до исчезновения отёка) накладывают гипсовую лонгету, а затем — циркулярную гипсовую повязку от паховой складки до концов пальцев в функционально выгодном положении и с избыточным отклонением голени (гиперкоррекция) в сторону поражения. УВЧ и статическую гимнастику назначают с 3-го дня. Иммобилизация длится 6-8 нед. После её устранения назначают восстановительное лечение.
Хирургическое лечение
Существует несколько способов операционного восстановления коллатераль ных связок коленного сустава.
Пластика коллатеральной больше-берцовой связки. Разрывы коллате ральной большеберцовой связки встречаются чаще, чем разрывы коллатеральной малоберцовой. Нередко они сочетаются с повреждениями внутреннего мениска и передней крестообразной связки (триада Турнера).
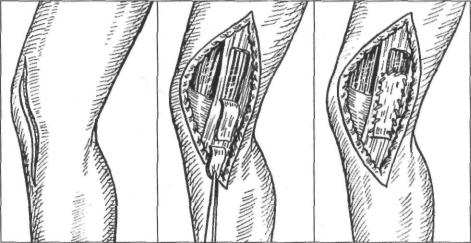
Для восстановления стабильности коленного сустава при разрыве коллатеральной большеберцовой связки раньше наиболее часто применяли операцию Кемпбелла (рис. 2-9). Материалом для пластики служит полоска из широкой фасции бедра.
Впоследующем было предложено немало способов оперативного восстанов ления коллатеральной большеберцовой связки: гофрирование (Меркулова Р.И., 1973; Краснов А.Ф., Чернов А.П., 1984], пластика связки лавсаном , консер вированным сухожилием ; аутопластика .
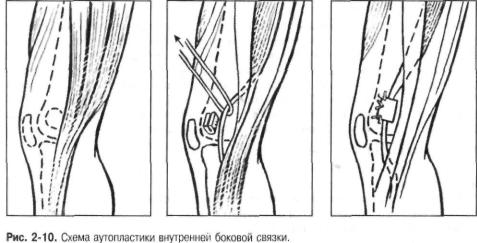
В1985 г. А.Ф. Краснов и Г.П. Котельников разработали новый способ аутоплас тики этой связки.
Делают разрез мягких тканей в проекции нижней трети нежной мышцы и выде ляют её сухожилие (рис. 2-10).
Рис. 2-9. Схема операции Кемпбелла.
|
56 |
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ |
Эта операция выгодно отличается от применявшихся ранее малой травматичностью и несложностью техники исполнения. Трансплантат под костно-надкост- ничной створкой фиксируется надёжно за счёт тенодеза, что доказано клинически ми и экспериментальными работами А.Ф. Краснова (1967). Вторая точка фиксации у большеберцовой кости остаётся естественной.
Пластика коллатеральной малоберцовой связки. В застарелых случаях ста бильность коленного сустава при разрывах коллатеральной малоберцовой связки восстанавливают с помощью её пластики аутоили ксеноматериалами. Как пра вило, предпочтение отдают аутопластическим вмешательствам. Примером может служить операция Эдварса, где связку формируют из лоскута широкой фасции бедра (рис. 2-11).
| Видео (кликните для воспроизведения). |
Наряду с известными методиками пластики при разрывах коллатеральной малоберцовой связки используют и способ её аутопластики, предложенный Г.П. Котельниковым (1987). Применяют его при разрывах коллатеральной мало берцовой связки у больных с компенсированными и субкомпенсированными формами нестабильности коленного сустава. При декомпенсированной форме нестабильности взятие трансплантата из широкой фасции нежелательно из-за резкой атрофии мышц бедра.
Из широкой фасции бедра выкраивают трансплантат размером 3×10 см с осно ванием у наружного мыщелка. В области надмыщелка бедра формируют костнонадкостничную створку основанием кзади под ширину трансплантата (рис. 2-12).
Второй продольный разрез длиной 3-4 см делают над головкой малоберцовой кости. В ней формируют канал в переднезаднем направлении, помня об опасности повреждения общего малоберцового нерва. Укладывают трансплантат под створ ку, натягивают и проводят его через канал. Прошивают у места входа и выхода. Костно-надкостничную створку фиксируют чрескостными швами. Свободный конец фасции подшивают к трансплантату в виде дубликатуры. Раны ушивают наглухо. Накладывают гипсовую циркулярную повязку от кончиков пальцев до верхней трети бедра под углом в коленном суставе 165-170° на 4 нед.
Приблизительный срок нетрудоспособности
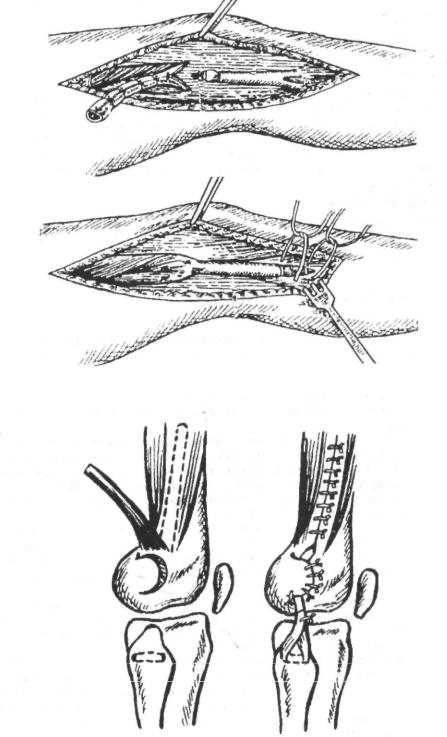
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ
Рис. 2 — 11 . Схема операции Эдварса.
Рис. 2-12. Схема аутопластики наружной коллатеральной связки.
58 ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ
Разрывы крестообразных связок коленного сустава
КОД ПО МКБ-10
S83.5. Растяжение и разрыв (задней/передней) крестообразной связки колен ного сустава.
ЭТИОЛОГИЯ, МЕХАНИЗМ ТРАВМЫ
Передняя и задняя крестообразные связки удерживают голень от смещения кпе реди и кзади. При грубом насилии на большеберцовую кость с направлением удара сзади и вперёд происходит разрыв передней крестообразной связки, при приложе нии силы в обратном направлении рвётся задняя крестообразная связка. Передняя крестообразная связка страдает во много раз чаще задней, так как повреждение её возможно не только при описанном механизме, но и при чрезмерной ротации голени кнутри.
КЛИНИЧЕСКАЯ КАРТИНА
Пострадавший предъявляет жалобы на боль и неустойчивость в коленном сус таве, появившиеся вслед за травмой.
ДИАГНОСТИКА
Анамнез
В анамнезе — указание на соответствующую травму.
Осмотр и физикальное обследование
Сустав увеличен в размерах за счёт гемартроза и реактивного (травматическо го) синовита. Движения в коленном суставе ограничены из-за боли. Чем больше свободной жидкости, сдавливающей нервные окончания синовиальной оболочки, тем интенсивнее болевой синдром.
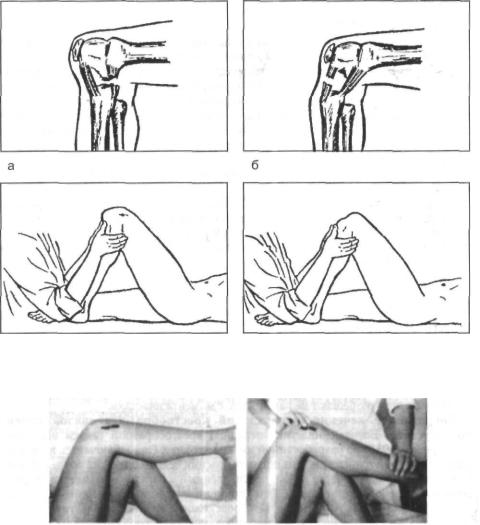
Проверяют симптомы следующим образом. Больной лежит на кушетке на спине, повреждённая конечность согнута в коленном суставе до состояния положе ния подошвенной поверхности стопы на плоскости кушетки. Врач садится лицом к пострадавшему так, чтобы стопа больного упиралась в его бедро. Охватив верх нюю треть голени пострадавшего двумя руками, исследующий пытается сместить её поочерёдно кпереди и кзади (рис. 2-13).
Если голень избыточно смещается кпереди, говорят о положительном симпто ме «переднего выдвижного ящика», если кзади — «заднего выдвижного ящика». Подвижность голени следует проверять на обеих ногах, ибо у артистов балета и гимнастов иногда бывает мобильный связочный аппарат, симулирующий разрыв связок.
Симптом «переднего выдвижного ящика» можно проверить и по-другому — способом, предложенным Г.П. Котельниковым (1985). Больной лежит на кушетке. Здоровую конечность сгибают в коленном суставе под острым углом. Больную ногу кладут на неё областью подколенной ямки (рис. 2-14).
Просят пациента расслабить мышцы и плавно надавливают на дистальный отдел голени. При разрыве связки проксимальный отдел голени легко смещается кпереди. Этот несложный способ можно применить и во время рентгенографии как документальное подтверждение наличия смещения голени кпереди. Описанный приём прост. Это имеет большое значение при проведении диспансерных осмот ров больших групп населения.
|
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ |
59 |
Рис. 2-13. Схема диагностики разрыва крестообразных связок. Симптомы «заднего (а) и переднего
(б) выдвижного ящика».
Рис. 2-14. Способ диагностики разрыва передней крестообразной связки по Г.П. Котельникову.
В застарелых случаях клиническая картина разрыва крестообразных связок состоит из признаков неустойчивости коленного сустава (подвихивание голени при ходьбе, невозможность приседания на одной ноге), положительных симпто мов «выдвижного ящика», быстрой утомляемости конечности, статических болей в бедре, пояснице, здоровой конечности. Объективным признаком служит атро фия мышц повреждённой ноги.
Тугое бинтование коленного сустава или ношение наколенника временно облегчает ходьбу, придаёт уверенность больному, уменьшает хромоту. Однако длительное пользование этими приспособлениями приводит к атрофии мышц, что снижает результат оперативного лечения.
Лабораторные и инструментальные исследования
При рентгенологическом исследовании можно обнаружить отрыв межмыщелкового возвышения.
50 ПОВРЕЖДЕНИЯ мягких ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ
цовой коллатеральной связкой, которые делают его менее подвижным. Разрывы менисков могут быть продольными, по типу «ручки лейки», а также переднего или заднего рогов. Последние случаются в 4 раза реже, чем разрывы в переднем отделе.
КЛИНИЧЕСКАЯ КАРТИНА
Вслед за типичным механизмом травмы возникают резкая боль в коленном суставе и ограничение активных и пассивных движений — «блокада сустава». Попытка движений в нём, особенно в сторону разгибания, резко усиливает боль.
Нередко под действием лечения или самопроизвольно блокада коленного сус тава исчезает, уменьшаются болевой синдром и явления вторичного синовита. Наступает мнимое «выздоровление». Но в последующем малейшее неловкое дви жение, повторяющее механизм травмы, может вызвать рецидив блокады колен ного сустава. Иногда она жестокая и не исчезает без врачебной помощи, а в ряде случаев больной устраняет её сам путём качательных и ротационных движений голенью. Боли в суставе держатся 1-2 дня, синовит незначителен или отсутствует. За медицинской помощью пациенты не обращаются. Подобные приступы блокад начинают повторяться и могут возникать несколько раз в месяц, неделю или даже день, что вынуждает больного обратиться за медицинской помощью.
ДИАГНОСТИКА Осмотр и физикальное обследование
При пальпации выявляют болезненность по ходу суставной щели в проекции мениска. Сустав отекает. Гемартроз и реактивный выпот синовиальной жидкости создают картину наличия свободной жидкости в коленном суставе — симптомы зыбления и баллотирования надколенника. Голень в вынужденном положении: согнута под углом 30-40°.
Атрофия мышц бедра — один из объективных признаков заболевания коленно го сустава. Если попросить больного поднять разогнутую в коленном суставе ногу, можно выявить уплощение брюшка внутренней широкой мышцы бедра на стороне поражения и более чётко очерченные контуры портняжной мышцы — симптом Чаклина.
При пальпации суставной щели в зоне повреждённого мениска при согнутом коленном суставе определяют умеренную болезненность, а если оставить палец в этом месте и разогнуть ногу пациента, боль значительно усиливается — симптом Н.И. Байкова.
У многих больных выявляют положительный симптом В.П. Перельмана: спуск по лестнице более затруднителен из-за боли, чем подъём.
Лабораторные и инструментальные исследования
Поскольку на обзорной рентгенограмме коленного сустава разрыв мениска не виден, прибегают к введению контрастных веществ или воздуха. Но и подобные исследования не всегда достоверны. В настоящее время подспорьем клинической диагностики внутренних повреждений коленного сустава стала артроскопия.
Дифференциальная диагностика
|
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ |
51 |
ЛЕЧЕНИЕ Консервативное лечение
При наличии блокады коленного сустава её устраняют. Пунктируют коленный сустав, эвакуируют содержимое и вводят в полость 10 мл 1% раствора прокаина. Больного сажают на высокий табурет или стол так, чтобы бедро лежало на плос кости сидения, а голень свисала под углом 90°. Выждав 10-15 мин от начала анес тезии, приступают к устранению блокады (рис. 2-6).
Манипуляцию выполняют в четыре этапа:
•первый этап — тракция за стопу книзу;
•второй этап — отклонение голени в сторону, противоположную ущемлённому мениску;
•третий этап — ротация голени кнутри и кнаружи;
•четвёртый этап — свободно, без усилий разгибают голень.
Если попытка не удалась, её следует повторить, но не более 2-3 раз. После уст ранения блокады накладывают заднюю гипсовую лонгету от кончиков пальцев до верхней трети бедра на 3-4 нед, назначают УВЧ, гимнастику статического типа. После окончания иммобилизации проводят восстановительное лечение.
Хирургическое лечение
При повторных блокадах показано оперативное лечение так же, как и в случаях, когда устранение блокады консервативным путём не удалось. Операция заключа ется во вскрытии сустава парапателлярным доступом и его ревизии. При выяв лении разорванного мениска его резецируют на всём протяжении. Оставленные мобильные участки мениска (чаще задний рог) могут вновь давать «блокады» коленного сустава. Рану послойно ушивают. Накладывают заднюю гипсовую лон-
Рис. 2-6. Устранение блокады коленного сустава при повреждении мениска.
|
52 |
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ |
гету на 2 нед. Ходьба на костылях показана в течение 3 нед. ЛФК и физиотерапию назначают с 3-го дня.
Приблизительный срок нетрудоспособности
Восстановление функций сустава и трудоспособности происходит через 8- 10 нед.
ПОВРЕЖДЕНИЯ СВЯЗОК
КЛАССИФИКАЦИЯ ПОВРЕЖДЕНИЙ СВЯЗОК КОЛЕННОГО СУСТАВА
На основе степени морфофункциональных нарушений всех анатомических образований функциональной системы коленного сустава Г.П. Котельников выде лил три формы его нестабильности: компенсированную, субкомпенсированную и декомпенсированную.
•У больных с компенсированной формой посттравматической нестабильности коленного сустава большинство качественных показателей обычно близко[1]
кнорме. Клинически почти не выявляют атрофию мышц, их силу оценива ют в 5 баллов. Лишь применение устройства для выявления нестабильности в суставе позволяет констатировать патологию. Артроскопия помогает обна ружить повреждения конкретных анатомических структур. Биопсия и изуче ние показателей функционального и биомеханического обследования (элек тромиография, реовазография, подография и т.д.) свидетельствуют, что существующие изменения лишь незначительно не соответствуют норме.
•У больных с субкомпенсированной формой нестабильности сустава качес
У половины больных нестабильность выявляют клинически, почти у всех — с помощью специальных устройств для диагностики разрыва связок. Сила сгибателей и разгибателей голени до 4 баллов. На рентгенограммах находят изменения, соответствующие гонартрозу 1-Й стадии. Дополнительные мето ды исследования подтверждают наличие патологии в суставе.
•При декомпенсированной форме нестабильности все показатели клиничес кого и морфофункционального обследования значительно отклонены от нормы. Больные жалуются на постоянную боль, неустойчивость в коленном суставе даже при ходьбе, ощущения хруста, щелчков, появление хромоты. Некоторые больные пользуются тростью. При осмотре выявляют резкую атрофию мышц со снижением силы менее 4 баллов. Патологическую под вижность в коленном суставе клинически отмечают все больные, поэтому надобность в дополнительных приспособлениях для определения неста бильности отпадает. Рентгенологическое и микроскопическое исследования выявляют изменения в суставе, характерные для артроза II—III степени.
Предложенная классификация позволяет решать тактические задачи в выборе необходимого метода лечения.
ЭТИОЛОГИЯ, МЕХАНИЗМ ТРАВМЫ
Закрытые повреждения связочного аппарата в большинстве случаев бывают результатом непрямого насилия — движения, превышающего функциональные возможности сустава. Различают растяжения и разрывы связок. Поскольку растя жения уже были рассмотрены, остановимся на разрывах.
|
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОИ СИСТЕМЫ |
53 |
При разрыве одной и более связок коленного сустава нарушается его опорная функция — появляются неустойчивость, подвихивание, что обозначают термином «нестабильность сустава».
Разрывы боковых связок коленного сустава
КОД ПО МКБ-10
S83.4. Растяжение и разрыв (внутренней/наружной) боковой связки коленного сустава.
ЭТИОЛОГИЯ, МЕХАНИЗМ ТРАВМЫ
Разрывы боковых связок коленного сустава возникают при непрямом меха низме травмы — избыточном отклонении голени кнутри или кнаружи, при этом разрывается боковая связка, противоположная стороне отклонения.[2]
КЛИНИЧЕСКАЯ КАРТИНА
Пациентов беспокоят боль и неустойчивость в коленном суставе, причём боль локальная — в месте разрыва.
ДИАГНОСТИКА
Анамнез Характерная травма в анамнезе.
Осмотр и физикальное обследование
Сустав отёчен, контуры его сглажены. На 2-е-З-и сутки после травмы появ ляется кровоподтёк, иногда обширный, спускающийся на голень. Определяют наличие свободной жидкости (гемартроз): положительный симптом зыбления и баллотирования надколенника. Пальпация выявляет локальную болезненность в проекции повреждённой связки.
При разрыве боковой связки отмечают избыточное отклонение голени в сто рону, противоположную повреждённой связке. Например, если есть подозрение на разрыв внутренней боковой связки, врач одной рукой фиксирует наружную поверхность коленного сустава пациента, а второй отклоняет голень кнаружи. Возможность отклонить голень кнаружи значительно больше, чем на здоровой ноге, указывает на разрыв внутренней боковой связки. Нога пациента при иссле довании должна быть разогнутой в коленном суставе (рис. 2-7). При острой травме эти исследования выполняют после введения прокаина в полость коленного сус тава и его анестезии.
После стихания острого периода у больных сохраняется нестабильность коленного сустава («подвихивание»), что вынуждает пострадавших укреплять сустав бинтованием или ношением специального наколенника. Постепенно раз вивается атрофия мышц конечности, появляются признаки деформирующего гонартроза.
Лабораторные и инструментальные исследования
Если началось развитие деформирующего гонартроза, клинический диагноз можно подтвердить рентгенологическим исследованием с помощью устройства, предложенного в клинике (Г.П. Котельников, А.П. Чернов) (рис. 2-8). На рентге нограмме отчётливо видно расширение суставной щели на стороне травмы.
ЛЕЧЕНИЕ Показания к госпитализации
Лечение острого периода травмы проводят в стационаре.

54 ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ
Рис. 2-7. Схема диагностики разрыва боковых связок коленного сустава: а — латеральной, б — медиальной.
Рис. 2-8. Устройство для диагностики разрыва боковых связок коленного сустава и схема его применения.

|
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ |
55 |
Консервативное лечение
При изолированном разрыве одной боковой связки применяют консервативное лечение. Проводят пункцию коленного сустава, устраняют гемартроз, в полость сустава вводят 25-30 мл 0,5% раствора прокаина. На 5-7 дней (до исчезновения отёка) накладывают гипсовую лонгету, а затем — циркулярную гипсовую повязку от паховой складки до концов пальцев в функционально выгодном положении и с избыточным отклонением голени (гиперкоррекция) в сторону поражения. УВЧ и статическую гимнастику назначают с 3-го дня. Иммобилизация длится 6-8 нед. После её устранения назначают восстановительное лечение.
Хирургическое лечение
Существует несколько способов операционного восстановления коллатераль ных связок коленного сустава.
Пластика коллатеральной больше-берцовой связки. Разрывы коллате ральной большеберцовой связки встречаются чаще, чем разрывы коллатеральной малоберцовой. Нередко они сочетаются с повреждениями внутреннего мениска и передней крестообразной связки (триада Турнера).
Для восстановления стабильности коленного сустава при разрыве коллатеральной большеберцовой связки раньше наиболее часто применяли операцию Кемпбелла (рис. 2-9). Материалом для пластики служит полоска из широкой фасции бедра.
Впоследующем было предложено немало способов оперативного восстанов ления коллатеральной большеберцовой связки: гофрирование (Меркулова Р.И., 1973; Краснов А.Ф., Чернов А.П., 1984], пластика связки лавсаном , консер вированным сухожилием ; аутопластика .
В1985 г. А.Ф. Краснов и Г.П. Котельников разработали новый способ аутоплас тики этой связки.
Делают разрез мягких тканей в проекции нижней трети нежной мышцы и выде ляют её сухожилие (рис. 2-10).
Рис. 2-9. Схема операции Кемпбелла.

|
56 |
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ |
Эта операция выгодно отличается от применявшихся ранее малой травматичностью и несложностью техники исполнения. Трансплантат под костно-надкост- ничной створкой фиксируется надёжно за счёт тенодеза, что доказано клинически ми и экспериментальными работами А.Ф. Краснова (1967). Вторая точка фиксации у большеберцовой кости остаётся естественной.
Пластика коллатеральной малоберцовой связки. В застарелых случаях ста бильность коленного сустава при разрывах коллатеральной малоберцовой связки восстанавливают с помощью её пластики аутоили ксеноматериалами. Как пра вило, предпочтение отдают аутопластическим вмешательствам. Примером может служить операция Эдварса, где связку формируют из лоскута широкой фасции бедра (рис. 2-11).
Наряду с известными методиками пластики при разрывах коллатеральной малоберцовой связки используют и способ её аутопластики, предложенный Г.П. Котельниковым (1987). Применяют его при разрывах коллатеральной мало берцовой связки у больных с компенсированными и субкомпенсированными формами нестабильности коленного сустава. При декомпенсированной форме нестабильности взятие трансплантата из широкой фасции нежелательно из-за резкой атрофии мышц бедра.
Из широкой фасции бедра выкраивают трансплантат размером 3×10 см с осно ванием у наружного мыщелка. В области надмыщелка бедра формируют костнонадкостничную створку основанием кзади под ширину трансплантата (рис. 2-12).
Второй продольный разрез длиной 3-4 см делают над головкой малоберцовой кости. В ней формируют канал в переднезаднем направлении, помня об опасности повреждения общего малоберцового нерва. Укладывают трансплантат под створ ку, натягивают и проводят его через канал. Прошивают у места входа и выхода. Костно-надкостничную створку фиксируют чрескостными швами. Свободный конец фасции подшивают к трансплантату в виде дубликатуры. Раны ушивают наглухо. Накладывают гипсовую циркулярную повязку от кончиков пальцев до верхней трети бедра под углом в коленном суставе 165-170° на 4 нед.
Приблизительный срок нетрудоспособности

ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ
Рис. 2 — 11 . Схема операции Эдварса.
Рис. 2-12. Схема аутопластики наружной коллатеральной связки.
58 ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ
Разрывы крестообразных связок коленного сустава
КОД ПО МКБ-10
S83.5. Растяжение и разрыв (задней/передней) крестообразной связки колен ного сустава.
ЭТИОЛОГИЯ, МЕХАНИЗМ ТРАВМЫ
Передняя и задняя крестообразные связки удерживают голень от смещения кпе реди и кзади. При грубом насилии на большеберцовую кость с направлением удара сзади и вперёд происходит разрыв передней крестообразной связки, при приложе нии силы в обратном направлении рвётся задняя крестообразная связка. Передняя крестообразная связка страдает во много раз чаще задней, так как повреждение её возможно не только при описанном механизме, но и при чрезмерной ротации голени кнутри.
КЛИНИЧЕСКАЯ КАРТИНА
Пострадавший предъявляет жалобы на боль и неустойчивость в коленном сус таве, появившиеся вслед за травмой.
ДИАГНОСТИКА
Анамнез
В анамнезе — указание на соответствующую травму.
Осмотр и физикальное обследование
Сустав увеличен в размерах за счёт гемартроза и реактивного (травматическо го) синовита. Движения в коленном суставе ограничены из-за боли. Чем больше свободной жидкости, сдавливающей нервные окончания синовиальной оболочки, тем интенсивнее болевой синдром.
Проверяют симптомы следующим образом. Больной лежит на кушетке на спине, повреждённая конечность согнута в коленном суставе до состояния положе ния подошвенной поверхности стопы на плоскости кушетки. Врач садится лицом к пострадавшему так, чтобы стопа больного упиралась в его бедро. Охватив верх нюю треть голени пострадавшего двумя руками, исследующий пытается сместить её поочерёдно кпереди и кзади (рис. 2-13).
Если голень избыточно смещается кпереди, говорят о положительном симпто ме «переднего выдвижного ящика», если кзади — «заднего выдвижного ящика». Подвижность голени следует проверять на обеих ногах, ибо у артистов балета и гимнастов иногда бывает мобильный связочный аппарат, симулирующий разрыв связок.
Симптом «переднего выдвижного ящика» можно проверить и по-другому — способом, предложенным Г.П. Котельниковым (1985). Больной лежит на кушетке. Здоровую конечность сгибают в коленном суставе под острым углом. Больную ногу кладут на неё областью подколенной ямки (рис. 2-14).
Просят пациента расслабить мышцы и плавно надавливают на дистальный отдел голени. При разрыве связки проксимальный отдел голени легко смещается кпереди. Этот несложный способ можно применить и во время рентгенографии как документальное подтверждение наличия смещения голени кпереди. Описанный приём прост. Это имеет большое значение при проведении диспансерных осмот ров больших групп населения.

|
ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ОПОРНО-ДВИГАТЕЛЬНОЙ СИСТЕМЫ |
59 |
Рис. 2-13. Схема диагностики разрыва крестообразных связок. Симптомы «заднего (а) и переднего
(б) выдвижного ящика».
Рис. 2-14. Способ диагностики разрыва передней крестообразной связки по Г.П. Котельникову.
В застарелых случаях клиническая картина разрыва крестообразных связок состоит из признаков неустойчивости коленного сустава (подвихивание голени при ходьбе, невозможность приседания на одной ноге), положительных симпто мов «выдвижного ящика», быстрой утомляемости конечности, статических болей в бедре, пояснице, здоровой конечности. Объективным признаком служит атро фия мышц повреждённой ноги.
Тугое бинтование коленного сустава или ношение наколенника временно облегчает ходьбу, придаёт уверенность больному, уменьшает хромоту. Однако длительное пользование этими приспособлениями приводит к атрофии мышц, что снижает результат оперативного лечения.
Лабораторные и инструментальные исследования
При рентгенологическом исследовании можно обнаружить отрыв межмыщелкового возвышения.
| Видео (кликните для воспроизведения). |
Источники:
- Девятова, М. В. Нет — остеохондрозу! / М. В. Девятова. — М. : Комплект, 1997. — 224 c.
- Родионова, О. Н. Болезни суставов / О. Н. Родионова. — М. : Вектор, 2012. — 352 c.
- Жарков, П. Л. Остеохондроз и другие дистрофические изменения опорно-двигательной системы у взрослых и детей / П. Л. Жарков. — М. : Видар-М, 2009. — 376 c.
- Стрюк, Р. И. Ревматические болезни. Руководство для врачей / Р. И. Стрюк, Л. М. Ермолина. — М. : Бином, 2014. — 592 c.
- Гордон, Н. Артрит и двигательная активность / Н. Гордон. — М. : Олимпийская литература, 2017. — 136 c.

Позвольте представиться на нашем портале. Я Алексей Вдовин. Я уже более 8 лет работаю травматологом. В настоящее время являюсь профессионалом в своей области, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны для того чтобы донести как можно доступнее всю нужную информацию. Однако чтобы применить все, описанное на сайте всегда необходима обязательная консультация у специалистов.