Содержание
Физиологическая незрелость или серьезное заболевание?
В статье будет рассказано о врожденном пороке развития опорно-двигательного аппарата, а именно – о дисплазии тазобедренного сустава – симптомов данного заболевания, факторах риска, вероятных причинах возникновения, а также методах лечения и показаниях для проведения хирургического вмешательства.
Если установлен диагноз недоразвитие тазобедренного сустава у новорожденных лечение требуется в обязательном порядке, однако в зависимости от возраста выявления патологии, тяжести состояния – существуют различные методики коррекции, большая часть из которых направлена на нехирургическое восстановление полноценности данного сочленения.
Что такое дисплазия
Дисплазия или неразвитость суставов у новорожденных является самой частой врожденной ортопедической патологией данного возраста и подразумевает наличие нарушенного роста и развития всех костей, участвующих в формировании сочленения.
Термин является собирательным, поэтому для начала разберемся, какие состояния входят в это понятие:
- дисплазия вертлужной впадины без подвывиха;
- сублюксация;
- полный вывих;
- тератологические формы патологии.
Важно! Дисплазией является незрелость не только костных элементов сустава, но и его капсулы, мышечного каркаса и связочно-сухожильного аппарата.
Этиология или что и кто тому виной
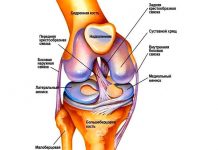
Здоровые ТБС у новорожденного характеризуется полноценным развитием двух главных структур – хрящевой основы вертлужной впадины (англ., acetabulum) и центрировано расположенной в ней головки бедренной кости. Изменение любого из этих элементов в процессе формирования или роста обуславливает дисплазию.
На сегодняшний день лидирующей теорией, объясняющей данный порок, считают нарушение первичной закладки плода и задержку роста уже нормально заложенного сустава. Не исключают также влияние на плод экзогенных и эндогенных веществ, что подтверждает повышенной частотой встречаемости данного нарушения в географических местностях с неблагоприятной экологической обстановкой.
Информирование и обучение родителей – важный шаг в предупреждении ДТС.
Факторы, влияющие на нарушение нормального развития данного сустава:
- Генетические факторы. Данная теория не подтверждена окончательно, однако увеличение частоты встречаемости тазобедренной дисплазии при наличии двух наследственных особенностей имеет место быть. К первому такому изменению относят генетически детерминированную генерализованную слабость суставов. Ко второму – плоскую вертлужную впадину. Открытым остается вопрос об односторонности процесса при наличии одного из вышеперечисленных наследственных факторов.
- Гормональные причины. Считают, что повышение эстрогенов, прогестерона и релаксина у матери в последние недели гестации стимулируют слабость структуры суставов таза. В поддержку этой теории выступает низкая частота встречаемости дисплазии тазобедренного сустава (ДТС) у недоношенных новорожденных, которые не достигли пика повышения вышеперечисленных материнских гормонов.
- Внутриутробная диспозиция. Ягодичное предлежание плода благотворно влияет на развитие ДТС. Статистически наиболее подвержены данному виду патологического предлежания дети от первой беременности. Дополнительным фактором, влияющим на неправильное расположение головки бедра относительно вертлужной впадины, является олигогидрамнион – малое количество околоплодных вод.
- Факторы, влияющие постнатально. Самой важной причиной, чаще всего являющейся виновником того, что ТБС у новорожденных и грудничков стран постсоветского пространства недоразвиты – тугое пеленание детей.
Вторым фактором, играющего важную роль в формировании ДТС является ношение ребенка в позиции полного разгибания нижних конечностей в коленных и тазобедренных суставах с близко расположенными ногами.
Как утверждает доктор Комаровский девочки чаще страдают данным заболеванием, обходя мальчиков примерно в 7 раз. Все вышеперечисленные факторы риска требуют дополнительного внимания со стороны ортопедов.
Клинические проявления и ведение ребенка
Дисплазия у новорожденных в данный период жизни можно диагностировать лишь при осмотре ребенка ортопедом. В идеале это необходимо сделать сразу после рождения, однако такая практика трудновыполнима ввиду различных особенностей неонатального периода и организации здравоохранения.
Ранние проявления
Ряд физикальных тестов является скрининговыми методами исследования, которые позволяют выделить детей с патологией в суставе:
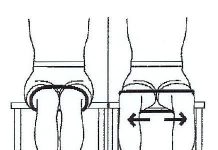
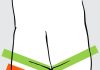
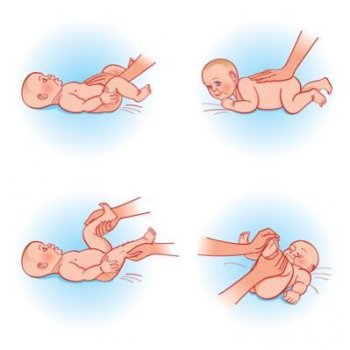
- Тест Ортолани. Проводит данное обследование врач-ортопед, который удерживает бедра ребенка большими пальцами, размещая остальные пальцы кисти в области больших вертелов бедренной кости. Нижние конечности сгибаются в ТБС под 90°, после чего медленно и без применения физической силы отводятся.
Здоровы сустав у новорожденных при тесте Ортолани отводится гладко почти до 90° без патологических звуков.
При ДТС абдукция бедра будет сопровождаться некоторым затруднением движения в латеральную сторону, но при приложении незначительной силы возникает мягкий щелчок, после которого нога отводится полностью. При этом щелчок, если и не слышен, то ощущается пальцами врача, расположенными в области большого вертела пораженной конечности.
- Тест Барлоу. Проводится аналогичным образом, что можно заметить в видео в этой статье. Большой палец кисти экзаменатора помещается в паховую область и, захватывая, таким образом, бедро, выполняются попытки по введению и выведению головки бедренной кости из вертлужной впадины.
В случае если при этом тесте ощущается «выскальзывание» головки – сустав считается нестабильным.
Физикальные методы обследования у детей с ДТС.
В случае если после вышеописанных тестов появляется подозрение на незрелые ТБС у младенца – следующий шаг это ультразвуковая диагностика (касается детей возрастом до 3 месяцев). С ее помощью можно визуализировать форму вертлужной впадины, а также по отношению к ней положение головки бедренной кости.
Поздние проявления
Если по какой-либо причине в первый год не было диагностировано у ребенка дисплазии, она обязательно проявит себя в старшем возрасте. Однако, при этом, к сожалению, уже появятся клинические признаки, которые подтолкнут мать к обращению к специалисту.
Незрелость ТБС у грудничков проявляется неравномерностью кожных складок на бедре.
- асимметрия ягодичных складок на двух ногах;
- наличие дополнительных кожных складок на медиальной поверхности бедра пораженной конечности;
- «щелканье» в суставе;
- тугоподвижность или, напротив, разболтанность сустава;
- сложность в одевании памперсов из-за недостаточной абдукции;
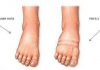
- признак Галеацци – визуальное укорочение нижней конечности с ДТС;
- легкая наружная ротация нижней конечности с ДТС.
На фото представлен признак Галеацци при дисплазии.
Важно! Несмотря на бытующее мнение, позднее хождение детей не является специфическим признаком дисплазии. Однако если до 18 месяцев ребенок не начал ходить – необходимо исключить нарушение развития тазобедренного сустава.
Признаки дисплазии на рентгенограмме:
- отсутствие или гипоплазия ядер окостенения головки бедренной кости у ребенка старше 3 месяцев;
- скошенность крыши вертлужной впадины (требует подсчета угла альфа);
- центрирование головки бедра без латеропозиции.
Рентгенограмма таза и суставов ребенка с дисплазией.
Лечение дисплазии
На сегодняшний день, к счастью, достаточно редки случаи позднего выявления данной патологии. Основой терапии является консервативное лечение при помощи специальных приспособлений, направленных на формирование вертлужной впадины и положения головки бедра в ней.
С этой целью ноги ребенка устанавливаются в постоянную позицию отведения. Тактика варьируется в зависимости от возраста ребенка.
Первые 3-6 месяцев жизни
При наличии свободного доступа к аппарату ультразвуковой диагностики и подтвержденной нестабильности в тазобедренном суставе, ребенку проводят установление шины на нижние конечности в позиции отведения и сгибания. Динамику восстановления проводят при помощи УЗД в установленные сроки для определения последующей тактики ведения ребенка с ДТС.
При отсутствии доступа к аппарату УЗД у детей с подозрением на дисплазию используют абдукционную подушку в течение первых 6 месяцев жизни. Если повторные осмотры выявили стабильность сустава – подушка снимается, но ребенок находится под наблюдением детского ортопеда еще некоторое время.
Подушка, используемая для коррекции дисплазии.
Внимание! У 80-90% детей с нестабильностью в суставе при рождении происходит спонтанная коррекция в течение 2-3 недель, на протяжении которых ребенок находятся под наблюдением ортопеда.
Никогда нельзя прибегать к самостоятельному накладыванию шины у ребенка с ДТС без наличия соответствующих навыков, которыми обладает ортопед. Важно следовать основным трем правилам, которые предписывает инструкция при использовании шины.
- правильная коррекция сустава до наложения шины;
- избегание экстремальных положений;
- сохранение способности ребенка двигать ногами.
При неполноценной коррекции ТЗС перед установлением шины возможна травма зоны роста, расположенной на задней стенке вертлужной впадины и, соответственно, задержка развития нижней конечности.
Стремена Павлика – один из видов шин, используемых на сегодняшний день.
Возраст от 6 до 18 месяцев
При невозможности редуцировать дисплазию консервативными способами или запоздалом обращении к ортопеду в более зрелом возрасте ребенка, прибегают к хирургическому вмешательству. В таких случаях используют закрытую редукцию под общей анестезией и под контролем артрограммы. Применяют только у детей старше 3 месяцев.
После проведенной операции дополнительно накладывают шину для стабилизации сустава.
Постоянная дислокация в возрасте от 18 месяцев до 4 лет
У более взрослых детей закрытая редукция ядра тазобедренного сустава редко является успешной, из-за чего в большинстве случаев сразу прибегают к открытой операции, которая при выраженной дисплазии направлена на пластику.
Дислокация у детей старше 4 лет
Чем старше ребенок – тем тяжелее ему провести редукцию и стабилизацию в таком положении сустава, и тем выше риск осложнений. Аваскулярный некроз как неблагоприятное последствие проведенного оперативного вмешательства у детей старше 4-6 лет достигает 25% среди прооперированных.
Каждый случай в таком возрасте рассматривается строго индивидуально, так как наличие или отсутствие лечения может привести к ряду осложнений вплоть до инвалидизации пациента.
Внимание! Именно поэтому цена своевременной консультации ортопеда и лечения при наличии патологии, равна здоровой жизни ребенка.
ОБЩЕЕ
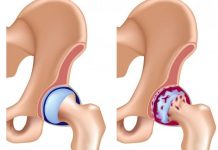
Тазобедренный сустав обеспечивает соединение самых крупных костей человеческого тела, поэтому он обладает подвижностью и способен выдержать повышенные нагрузки. Это обеспечивается благодаря соединению головки бедренной кости с вертлужной тазовой впадиной с помощью четырех связок. Их тяжи пронизаны нервными окончаниями и сосудами, поэтому их повреждение или защемление провоцирует дегенеративные явления в головке кости.У новорожденных дисплазия тазобедренного сустава (ДТС) проявляется неправильным формированием одного из его отделов, при этом утрачивается возможность удержания головки бедра в физиологическом положении. Такое состояние в зависимости от особенностей смещения структур характеризуют как подвывих или вывих.
Статистика заболевания:
- Отклонения в развитии этой области регистрируются у младенцев довольно часто. В среднем эти показатели достигают 2–3% среди детей. В странах Скандинавии дисплазия тазобедренных суставов фиксируется несколько чаще, в то время как у южных китайцев и африканцев – редко.
- Патология чаще затрагивает девочек. Они составляют 80% пациентов с диагнозом дисплазия тазобедренных суставов.
- На факты наследственной предрасположенности указывает то, что семейные случаи заболевания фиксируются у трети больных.
- В 60% случаев диагностируется дисплазия левого тазобедренного сустава, на долю повреждения правого сустава или обоих одновременно приходится по 20%.
- Отмечена взаимосвязь между традициями тугого пеленания и повышенными показателями заболеваемости. В странах, где не принято искусственно ограничивать подвижность детей, случаи дисплазии тазобедренных суставов встречаются редко.
ПРИЧИНЫ

Самой частой причиной расстройств, возникающих при внутриутробном развитии, являются генетические отклонения (25–30% случаев), которые передаются по материнской линии. Но и другие факторы также способны отрицательно влиять на эти процессы.
Причины возникновения дисплазии тазобедренных суставов у новорожденных:
- Крупный плод подвержен анатомическому смещению костей при его аномальном расположении внутри матки.
- Влияние на плод физических факторов и химических веществ (радиация, пестициды, лекарственные препараты).
- Неправильное положение плода. В первую очередь, речь идет о ягодичном предлежании, при котором плод упирается в нижнюю часть матки не головкой, как должно быть в норме, а тазом.
- Заболевания почек у будущего ребенка.
- Генетическая предрасположенность в случае наличия этих же проблем у родителей в детстве.
- Выраженный токсикоз на начальном этапе гестациии.
- Тонус матки на протяжении вынашивания ребенка.
- Заболевания матери — болезни сердца и сосудов, печени, почек, а также авитаминозы, анемия и нарушение метаболизма.
- Вирусные инфекции, перенесенные в период беременности.
- Влияние повышенной концентрации прогестерона на последних неделях беременности способно ослабить связки будущего ребенка.
- Вредные привычки и неправильное питание будущей матери, при котором отмечается дефицит микроэлементов, витаминов группы В и Е.
- Неблагополучная окружающая среда в регионе проживания родителей становится причиной частых (с превышением в 6 раз) случаев дисплазии тазобедренных суставов.
- Традиции тугого пеленания.
КЛАССИФИКАЦИЯ
Виды анатомических нарушений при ДТС:

- Ацетабулярная дисплазия – отклонения в строении вертлужной впадины. Затрагивается хрящ лимбуса, расположенный по ее краям. Давление головки бедра вызывает его деформацию, вытеснение и заворот внутрь сустава. Происходит растяжение капсулы, окостенение хрящей и перемещение головки бедра.
- Эпифизарная. Такую дисплазию тазобедренных суставов у новорожденных определяют при тугоподвижности соединений, деформации конечностей и возникновении боли. Возможно изменение диафизарного угла в сторону увеличения или уменьшения.
- Ротационная дисплазия. Размещение костей при рассмотрении в горизонтальной плоскости неправильное, проявляется косолапостью.
Степени тяжести ДТС:
- I степень – предвывих. Отклонение развития, при котором мышцы и связки не изменены, головка находится внутри скошенной впадины сустава.
- II степень – подвывих. Внутри полости сочленения находится лишь часть головки бедра, так как наблюдается ее перемещение вверх. Связки растянуты и теряют напряженность.
- III степень – вывих. Головка бедра полностью выходит из впадины и располагается выше. Связки в напряжении и растянуты, а хрящевой ободок входит внутрь сустава.
СИМПТОМЫ
[5]Первые признаки дисплазии тазобедренных суставов у грудничков могут появиться при достижении возраста 2–3 месяцев, но диагностировать их нужно еще в условиях роддома.
Основные симптомы:

- Ограничение во время отведения нездорового бедра характерно для II и III степени дисплазии. У здоровых детей согнутые в коленях ноги легко разводятся в стороны под углом 80–90 градусов. Патологические изменения препятствуют этому, и развести их удается не более чем на 60 градусов.
- Асимметрия складок под коленями, ягодицами и в паху. В норме они симметричны и одинаковой глубины. Внимание следует обратить в том случае, если в положении лежа на животе складки с одной стороны глубже и расположены выше. Этот признак не считается объективным, так как не может указывать на проблему при двусторонней дисплазии. У многих детей картина складок выравнивается к трем месяцам.
- Симптом соскальзывания, или щелчка. Головка бедренной кости соскальзывает при движении, это сопровождается характерным щелчком при разведении или приведении ножек. Такой признак является достоверным симптомом отклонений спустя 2–3 недели после рождения ребенка. При обследовании детей другого возраста этот метод не является информативным.
- Укорочение одной ножки является достоверным признаком дисплазии и выявляется при совмещении коленных чашечек в положении лежа. Этот симптом может указывать на сформированный вывих бедра.
- Позднее вставание на ноги, неправильная ходьба могут отмечаться уже на последних этапах дисплазии тазобедренных суставов .
Выявление хотя бы одного из перечисленных признаков является поводом для обращения к детскому ортопеду.
Основные симптомы дисплазии тазобедренного сустава у новорожденных могут быть выявлены одновременно с сопутствующими признаками.
Второстепенные симптомы заболевания:
- нарушение поискового и сосательного рефлекса;
- Атрофия мышц в области поражения;
- сниженная пульсация бедренной артерии со стороны измененного сустава;
- признаки кривошеи.
ДИАГНОСТИКА
У малыша признаки дисплазии тазобедренного сустава в форме вывиха можно диагностировать еще в родильном доме. Неонатолог должен внимательно осмотреть ребенка на наличие подобных отклонений при определенных осложнениях беременности.
В группу риска попадают дети, которые относятся к категории крупных, малыши с деформированными стопами и с отягощенной по данному признаку наследственностью. Кроме того, внимание обращают на токсикозы беременности у матери и пол ребенка. Новорожденные девочки подлежат обязательному обследованию.
Методы обследования:
- Внешний осмотр и пальпация проводится с целью выявления характерных симптомов заболевания. У грудничков дисплазия тазобедренных суставов имеет признаки, как вывиха, так и подвывиха, которые клинически выявить затруднительно. Любые симптомы отклонений требуют более детального инструментального обследования.
- Ультразвуковая диагностика – это эффективный метод выявления отклонений в строении суставов у детей первых трех месяцев жизни. УЗД может проводиться многократно и допускается при обследовании новорожденных. Специалист обращает внимание на состояние хрящей, костей, сочленений, вычисляет угол углубления тазобедренного сустава.
- Рентгенограмма не уступает по достоверности ультразвуковой диагностике, но имеет ряд существенных ограничений. Тазобедренное сочленение у детей младше семи месяцев просматривается плохо в силу низкого уровня окостенения этих тканей. Детям первого года жизни не рекомендовано облучение. Кроме того, уложить подвижного малыша под аппарат с соблюдением норм симметрии проблематично.
- КТ и МРТ обеспечивает получение полной картины патологических изменений в суставах в различных проекциях. Необходимость такого обследования появляется при планировании оперативного вмешательства.
- Артроскопия, артрография проводятся в тяжелых, запущенных случаях дисплазии. Эти инвазивные методы требуют общего наркоза для получения детальной информации о суставе.
ЛЕЧЕНИЕ
Лечить дисплазию тазобедренных суставов у грудничков должны детские ортопеды. Метод лечения определяется тяжестью диспластического процесса. Главным принципом терапии является раннее начало функционального лечения, которое помогает нормализовать анатомическую форму тазобедренного сустава и сохранить его двигательную функцию.
Способы лечения дисплазии:
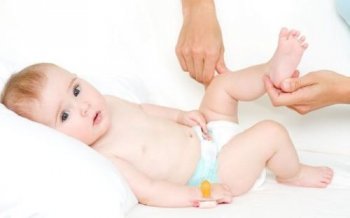
- Широкое пеленание рекомендуется при лечении самых маленьких пациентов. Между ног, согнутых под прямым углом, кладут сложенную пеленку шириной 15–20 см.
- Штаны Бекера имеют тот же принцип, что и широкое пеленание, но более удобны в использовании.
- Подушка Фрейка напоминает штаны Бекера со вшитыми ребрами жесткости.
- Фиксирующие шины-распорки – эластичные шины Виленского и Волкова, а также фиксирующие гипсовые шины.
- Стремена Павлика – это бандаж из мягкой ткани, обеспечивающий лечебное воздействие на нужную зону и не ограничивающий движений ребенка.
- Вправление вывиха с дальнейшей иммобилизацией конечности в тяжелых случаях болезни у детей, не достигших возраста 5–6 лет. Более взрослым пациентам такая процедура противопоказана.
- Скелетное вытяжение производится в сложных случаях дисплазии при лечении детей до 8 лет.
- Корригирующее оперативное вмешательство, при котором вывих вправляется в ходе открытой или эндоскопической операции. Производится в случае заведомой неэффективности консервативного лечения или при невозможности вправить вывих щадящими способами.
- Лечебная гимнастика. Упражнения направлены на сгибание, разгибание ножек, их сведение и разведение в стороны.
- Физиопроцедуры – массаж, электрофорез, парафиновые аппликации, грязелечение, озокерит и теплые ванны.
Лечение дисплазиии тазобедренного сустава у новорожденного может стать длительным и кропотливым процессом. Несмотря на это, нельзя самовольно корректировать или отменять назначения врача, так как неправильное лечение может привести к тяжелым последствиям.
ОСЛОЖНЕНИЯ
Осложнения ДТС:
- диспластический коксартроз в зрелом возрасте;
- нарушение подвижности позвоночника, ног и тазового пояса;
- сколиоз;
- плоскостопие;
- неоартроз;
- изменение осанки;
- остеохондроз;
- отмирание тканей головки бедра.
ПРОФИЛАКТИКА
Меры профилактики дисплазии:
| Видео (кликните для воспроизведения). |

- предупреждение любых негативных влияний на плод;
- тщательное обследование детей из группы риска в первые 3 месяца после рождения;
- полноценное питание кормящей матери или использование адаптированных смесей для кормления ребенка;
- свободное пеленание новорожденного;
- подгузники, которые не оказывают давления на таз.
- строгое соблюдение рекомендаций врача при выявлении любых стадий дисплазии.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
Дисплазия тазобедренных суставов относится к излечимым заболеваниям. При условии раннего начала терапии под контролем ортопеда и выполнении его рекомендаций возможно полное выздоровление.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Полезная статья Дисплазия тазобедренных суставов у детей
ОБЩЕЕ
У новорожденных дисплазия тазобедренного сустава (ДТС) проявляется неправильным формированием одного из его отделов, при этом утрачивается возможность удержания головки бедра в физиологическом положении. Такое состояние в зависимости от особенностей смещения структур характеризуют как подвывих или вывих.
Статистика заболевания:
- Отклонения в развитии этой области регистрируются у младенцев довольно часто. В среднем эти показатели достигают 2–3% среди детей. В странах Скандинавии дисплазия тазобедренных суставов фиксируется несколько чаще, в то время как у южных китайцев и африканцев – редко.
- Патология чаще затрагивает девочек. Они составляют 80% пациентов с диагнозом дисплазия тазобедренных суставов.
- На факты наследственной предрасположенности указывает то, что семейные случаи заболевания фиксируются у трети больных.
- В 60% случаев диагностируется дисплазия левого тазобедренного сустава, на долю повреждения правого сустава или обоих одновременно приходится по 20%.
- Отмечена взаимосвязь между традициями тугого пеленания и повышенными показателями заболеваемости. В странах, где не принято искусственно ограничивать подвижность детей, случаи дисплазии тазобедренных суставов встречаются редко.
ПРИЧИНЫ

Самой частой причиной расстройств, возникающих при внутриутробном развитии, являются генетические отклонения (25–30% случаев), которые передаются по материнской линии. Но и другие факторы также способны отрицательно влиять на эти процессы.
Причины возникновения дисплазии тазобедренных суставов у новорожденных:
- Крупный плод подвержен анатомическому смещению костей при его аномальном расположении внутри матки.
- Влияние на плод физических факторов и химических веществ (радиация, пестициды, лекарственные препараты).
- Неправильное положение плода. В первую очередь, речь идет о ягодичном предлежании, при котором плод упирается в нижнюю часть матки не головкой, как должно быть в норме, а тазом.
- Заболевания почек у будущего ребенка.
- Генетическая предрасположенность в случае наличия этих же проблем у родителей в детстве.
- Выраженный токсикоз на начальном этапе гестациии.
- Тонус матки на протяжении вынашивания ребенка.
- Заболевания матери — болезни сердца и сосудов, печени, почек, а также авитаминозы, анемия и нарушение метаболизма.
- Вирусные инфекции, перенесенные в период беременности.
- Влияние повышенной концентрации прогестерона на последних неделях беременности способно ослабить связки будущего ребенка.
- Вредные привычки и неправильное питание будущей матери, при котором отмечается дефицит микроэлементов, витаминов группы В и Е.
- Неблагополучная окружающая среда в регионе проживания родителей становится причиной частых (с превышением в 6 раз) случаев дисплазии тазобедренных суставов.
- Традиции тугого пеленания.
КЛАССИФИКАЦИЯ
Виды анатомических нарушений при ДТС:

- Ацетабулярная дисплазия – отклонения в строении вертлужной впадины. Затрагивается хрящ лимбуса, расположенный по ее краям. Давление головки бедра вызывает его деформацию, вытеснение и заворот внутрь сустава. Происходит растяжение капсулы, окостенение хрящей и перемещение головки бедра.
- Эпифизарная. Такую дисплазию тазобедренных суставов у новорожденных определяют при тугоподвижности соединений, деформации конечностей и возникновении боли. Возможно изменение диафизарного угла в сторону увеличения или уменьшения.
- Ротационная дисплазия. Размещение костей при рассмотрении в горизонтальной плоскости неправильное, проявляется косолапостью.
Степени тяжести ДТС:
- I степень – предвывих. Отклонение развития, при котором мышцы и связки не изменены, головка находится внутри скошенной впадины сустава.
- II степень – подвывих. Внутри полости сочленения находится лишь часть головки бедра, так как наблюдается ее перемещение вверх. Связки растянуты и теряют напряженность.
- III степень – вывих. Головка бедра полностью выходит из впадины и располагается выше. Связки в напряжении и растянуты, а хрящевой ободок входит внутрь сустава.
СИМПТОМЫ
[5]Первые признаки дисплазии тазобедренных суставов у грудничков могут появиться при достижении возраста 2–3 месяцев, но диагностировать их нужно еще в условиях роддома.
Основные симптомы:

- Ограничение во время отведения нездорового бедра характерно для II и III степени дисплазии. У здоровых детей согнутые в коленях ноги легко разводятся в стороны под углом 80–90 градусов. Патологические изменения препятствуют этому, и развести их удается не более чем на 60 градусов.
- Асимметрия складок под коленями, ягодицами и в паху. В норме они симметричны и одинаковой глубины. Внимание следует обратить в том случае, если в положении лежа на животе складки с одной стороны глубже и расположены выше. Этот признак не считается объективным, так как не может указывать на проблему при двусторонней дисплазии. У многих детей картина складок выравнивается к трем месяцам.
- Симптом соскальзывания, или щелчка. Головка бедренной кости соскальзывает при движении, это сопровождается характерным щелчком при разведении или приведении ножек. Такой признак является достоверным симптомом отклонений спустя 2–3 недели после рождения ребенка. При обследовании детей другого возраста этот метод не является информативным.
- Укорочение одной ножки является достоверным признаком дисплазии и выявляется при совмещении коленных чашечек в положении лежа. Этот симптом может указывать на сформированный вывих бедра.
- Позднее вставание на ноги, неправильная ходьба могут отмечаться уже на последних этапах дисплазии тазобедренных суставов .
Выявление хотя бы одного из перечисленных признаков является поводом для обращения к детскому ортопеду.
Основные симптомы дисплазии тазобедренного сустава у новорожденных могут быть выявлены одновременно с сопутствующими признаками.
Второстепенные симптомы заболевания:
- нарушение поискового и сосательного рефлекса;
- Атрофия мышц в области поражения;
- сниженная пульсация бедренной артерии со стороны измененного сустава;
- признаки кривошеи.
ДИАГНОСТИКА
У малыша признаки дисплазии тазобедренного сустава в форме вывиха можно диагностировать еще в родильном доме. Неонатолог должен внимательно осмотреть ребенка на наличие подобных отклонений при определенных осложнениях беременности.
В группу риска попадают дети, которые относятся к категории крупных, малыши с деформированными стопами и с отягощенной по данному признаку наследственностью. Кроме того, внимание обращают на токсикозы беременности у матери и пол ребенка. Новорожденные девочки подлежат обязательному обследованию.
Методы обследования:
- Внешний осмотр и пальпация проводится с целью выявления характерных симптомов заболевания. У грудничков дисплазия тазобедренных суставов имеет признаки, как вывиха, так и подвывиха, которые клинически выявить затруднительно. Любые симптомы отклонений требуют более детального инструментального обследования.
- Ультразвуковая диагностика – это эффективный метод выявления отклонений в строении суставов у детей первых трех месяцев жизни. УЗД может проводиться многократно и допускается при обследовании новорожденных. Специалист обращает внимание на состояние хрящей, костей, сочленений, вычисляет угол углубления тазобедренного сустава.
- Рентгенограмма не уступает по достоверности ультразвуковой диагностике, но имеет ряд существенных ограничений. Тазобедренное сочленение у детей младше семи месяцев просматривается плохо в силу низкого уровня окостенения этих тканей. Детям первого года жизни не рекомендовано облучение. Кроме того, уложить подвижного малыша под аппарат с соблюдением норм симметрии проблематично.
- КТ и МРТ обеспечивает получение полной картины патологических изменений в суставах в различных проекциях. Необходимость такого обследования появляется при планировании оперативного вмешательства.
- Артроскопия, артрография проводятся в тяжелых, запущенных случаях дисплазии. Эти инвазивные методы требуют общего наркоза для получения детальной информации о суставе.
ЛЕЧЕНИЕ
Лечить дисплазию тазобедренных суставов у грудничков должны детские ортопеды. Метод лечения определяется тяжестью диспластического процесса. Главным принципом терапии является раннее начало функционального лечения, которое помогает нормализовать анатомическую форму тазобедренного сустава и сохранить его двигательную функцию.
Способы лечения дисплазии:

- Широкое пеленание рекомендуется при лечении самых маленьких пациентов. Между ног, согнутых под прямым углом, кладут сложенную пеленку шириной 15–20 см.
- Штаны Бекера имеют тот же принцип, что и широкое пеленание, но более удобны в использовании.
- Подушка Фрейка напоминает штаны Бекера со вшитыми ребрами жесткости.
- Фиксирующие шины-распорки – эластичные шины Виленского и Волкова, а также фиксирующие гипсовые шины.
- Стремена Павлика – это бандаж из мягкой ткани, обеспечивающий лечебное воздействие на нужную зону и не ограничивающий движений ребенка.
- Вправление вывиха с дальнейшей иммобилизацией конечности в тяжелых случаях болезни у детей, не достигших возраста 5–6 лет. Более взрослым пациентам такая процедура противопоказана.
- Скелетное вытяжение производится в сложных случаях дисплазии при лечении детей до 8 лет.
- Корригирующее оперативное вмешательство, при котором вывих вправляется в ходе открытой или эндоскопической операции. Производится в случае заведомой неэффективности консервативного лечения или при невозможности вправить вывих щадящими способами.
- Лечебная гимнастика. Упражнения направлены на сгибание, разгибание ножек, их сведение и разведение в стороны.
- Физиопроцедуры – массаж, электрофорез, парафиновые аппликации, грязелечение, озокерит и теплые ванны.
Лечение дисплазиии тазобедренного сустава у новорожденного может стать длительным и кропотливым процессом. Несмотря на это, нельзя самовольно корректировать или отменять назначения врача, так как неправильное лечение может привести к тяжелым последствиям.
ОСЛОЖНЕНИЯ
Осложнения ДТС:
- диспластический коксартроз в зрелом возрасте;
- нарушение подвижности позвоночника, ног и тазового пояса;
- сколиоз;
- плоскостопие;
- неоартроз;
- изменение осанки;
- остеохондроз;
- отмирание тканей головки бедра.
ПРОФИЛАКТИКА
Меры профилактики дисплазии:

- предупреждение любых негативных влияний на плод;
- тщательное обследование детей из группы риска в первые 3 месяца после рождения;
- полноценное питание кормящей матери или использование адаптированных смесей для кормления ребенка;
- свободное пеленание новорожденного;
- подгузники, которые не оказывают давления на таз.
- строгое соблюдение рекомендаций врача при выявлении любых стадий дисплазии.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
Дисплазия тазобедренных суставов относится к излечимым заболеваниям. При условии раннего начала терапии под контролем ортопеда и выполнении его рекомендаций возможно полное выздоровление.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Полезная статья Дисплазия тазобедренных суставов у детей
ОБЩЕЕ

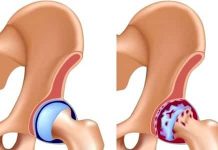
У новорожденных дисплазия тазобедренного сустава (ДТС) проявляется неправильным формированием одного из его отделов, при этом утрачивается возможность удержания головки бедра в физиологическом положении. Такое состояние в зависимости от особенностей смещения структур характеризуют как подвывих или вывих.
Статистика заболевания:
- Отклонения в развитии этой области регистрируются у младенцев довольно часто. В среднем эти показатели достигают 2–3% среди детей. В странах Скандинавии дисплазия тазобедренных суставов фиксируется несколько чаще, в то время как у южных китайцев и африканцев – редко.
- Патология чаще затрагивает девочек. Они составляют 80% пациентов с диагнозом дисплазия тазобедренных суставов.
- На факты наследственной предрасположенности указывает то, что семейные случаи заболевания фиксируются у трети больных.
- В 60% случаев диагностируется дисплазия левого тазобедренного сустава, на долю повреждения правого сустава или обоих одновременно приходится по 20%.
- Отмечена взаимосвязь между традициями тугого пеленания и повышенными показателями заболеваемости. В странах, где не принято искусственно ограничивать подвижность детей, случаи дисплазии тазобедренных суставов встречаются редко.
ПРИЧИНЫ

Самой частой причиной расстройств, возникающих при внутриутробном развитии, являются генетические отклонения (25–30% случаев), которые передаются по материнской линии. Но и другие факторы также способны отрицательно влиять на эти процессы.
Причины возникновения дисплазии тазобедренных суставов у новорожденных:
- Крупный плод подвержен анатомическому смещению костей при его аномальном расположении внутри матки.
- Влияние на плод физических факторов и химических веществ (радиация, пестициды, лекарственные препараты).
- Неправильное положение плода. В первую очередь, речь идет о ягодичном предлежании, при котором плод упирается в нижнюю часть матки не головкой, как должно быть в норме, а тазом.
- Заболевания почек у будущего ребенка.
- Генетическая предрасположенность в случае наличия этих же проблем у родителей в детстве.
- Выраженный токсикоз на начальном этапе гестациии.
- Тонус матки на протяжении вынашивания ребенка.
- Заболевания матери — болезни сердца и сосудов, печени, почек, а также авитаминозы, анемия и нарушение метаболизма.
- Вирусные инфекции, перенесенные в период беременности.
- Влияние повышенной концентрации прогестерона на последних неделях беременности способно ослабить связки будущего ребенка.
- Вредные привычки и неправильное питание будущей матери, при котором отмечается дефицит микроэлементов, витаминов группы В и Е.
- Неблагополучная окружающая среда в регионе проживания родителей становится причиной частых (с превышением в 6 раз) случаев дисплазии тазобедренных суставов.
- Традиции тугого пеленания.
КЛАССИФИКАЦИЯ
Виды анатомических нарушений при ДТС:

- Ацетабулярная дисплазия – отклонения в строении вертлужной впадины. Затрагивается хрящ лимбуса, расположенный по ее краям. Давление головки бедра вызывает его деформацию, вытеснение и заворот внутрь сустава. Происходит растяжение капсулы, окостенение хрящей и перемещение головки бедра.
- Эпифизарная. Такую дисплазию тазобедренных суставов у новорожденных определяют при тугоподвижности соединений, деформации конечностей и возникновении боли. Возможно изменение диафизарного угла в сторону увеличения или уменьшения.
- Ротационная дисплазия. Размещение костей при рассмотрении в горизонтальной плоскости неправильное, проявляется косолапостью.
Степени тяжести ДТС:
- I степень – предвывих. Отклонение развития, при котором мышцы и связки не изменены, головка находится внутри скошенной впадины сустава.
- II степень – подвывих. Внутри полости сочленения находится лишь часть головки бедра, так как наблюдается ее перемещение вверх. Связки растянуты и теряют напряженность.
- III степень – вывих. Головка бедра полностью выходит из впадины и располагается выше. Связки в напряжении и растянуты, а хрящевой ободок входит внутрь сустава.
СИМПТОМЫ
[5]Первые признаки дисплазии тазобедренных суставов у грудничков могут появиться при достижении возраста 2–3 месяцев, но диагностировать их нужно еще в условиях роддома.
Основные симптомы:

- Ограничение во время отведения нездорового бедра характерно для II и III степени дисплазии. У здоровых детей согнутые в коленях ноги легко разводятся в стороны под углом 80–90 градусов. Патологические изменения препятствуют этому, и развести их удается не более чем на 60 градусов.
- Асимметрия складок под коленями, ягодицами и в паху. В норме они симметричны и одинаковой глубины. Внимание следует обратить в том случае, если в положении лежа на животе складки с одной стороны глубже и расположены выше. Этот признак не считается объективным, так как не может указывать на проблему при двусторонней дисплазии. У многих детей картина складок выравнивается к трем месяцам.
- Симптом соскальзывания, или щелчка. Головка бедренной кости соскальзывает при движении, это сопровождается характерным щелчком при разведении или приведении ножек. Такой признак является достоверным симптомом отклонений спустя 2–3 недели после рождения ребенка. При обследовании детей другого возраста этот метод не является информативным.
- Укорочение одной ножки является достоверным признаком дисплазии и выявляется при совмещении коленных чашечек в положении лежа. Этот симптом может указывать на сформированный вывих бедра.
- Позднее вставание на ноги, неправильная ходьба могут отмечаться уже на последних этапах дисплазии тазобедренных суставов .
Выявление хотя бы одного из перечисленных признаков является поводом для обращения к детскому ортопеду.
Основные симптомы дисплазии тазобедренного сустава у новорожденных могут быть выявлены одновременно с сопутствующими признаками.
Второстепенные симптомы заболевания:
- нарушение поискового и сосательного рефлекса;
- Атрофия мышц в области поражения;
- сниженная пульсация бедренной артерии со стороны измененного сустава;
- признаки кривошеи.
ДИАГНОСТИКА
У малыша признаки дисплазии тазобедренного сустава в форме вывиха можно диагностировать еще в родильном доме. Неонатолог должен внимательно осмотреть ребенка на наличие подобных отклонений при определенных осложнениях беременности.
В группу риска попадают дети, которые относятся к категории крупных, малыши с деформированными стопами и с отягощенной по данному признаку наследственностью. Кроме того, внимание обращают на токсикозы беременности у матери и пол ребенка. Новорожденные девочки подлежат обязательному обследованию.
Методы обследования:
- Внешний осмотр и пальпация проводится с целью выявления характерных симптомов заболевания. У грудничков дисплазия тазобедренных суставов имеет признаки, как вывиха, так и подвывиха, которые клинически выявить затруднительно. Любые симптомы отклонений требуют более детального инструментального обследования.
- Ультразвуковая диагностика – это эффективный метод выявления отклонений в строении суставов у детей первых трех месяцев жизни. УЗД может проводиться многократно и допускается при обследовании новорожденных. Специалист обращает внимание на состояние хрящей, костей, сочленений, вычисляет угол углубления тазобедренного сустава.
- Рентгенограмма не уступает по достоверности ультразвуковой диагностике, но имеет ряд существенных ограничений. Тазобедренное сочленение у детей младше семи месяцев просматривается плохо в силу низкого уровня окостенения этих тканей. Детям первого года жизни не рекомендовано облучение. Кроме того, уложить подвижного малыша под аппарат с соблюдением норм симметрии проблематично.
- КТ и МРТ обеспечивает получение полной картины патологических изменений в суставах в различных проекциях. Необходимость такого обследования появляется при планировании оперативного вмешательства.
- Артроскопия, артрография проводятся в тяжелых, запущенных случаях дисплазии. Эти инвазивные методы требуют общего наркоза для получения детальной информации о суставе.
ЛЕЧЕНИЕ
Лечить дисплазию тазобедренных суставов у грудничков должны детские ортопеды. Метод лечения определяется тяжестью диспластического процесса. Главным принципом терапии является раннее начало функционального лечения, которое помогает нормализовать анатомическую форму тазобедренного сустава и сохранить его двигательную функцию.
Способы лечения дисплазии:

- Широкое пеленание рекомендуется при лечении самых маленьких пациентов. Между ног, согнутых под прямым углом, кладут сложенную пеленку шириной 15–20 см.
- Штаны Бекера имеют тот же принцип, что и широкое пеленание, но более удобны в использовании.
- Подушка Фрейка напоминает штаны Бекера со вшитыми ребрами жесткости.
- Фиксирующие шины-распорки – эластичные шины Виленского и Волкова, а также фиксирующие гипсовые шины.
- Стремена Павлика – это бандаж из мягкой ткани, обеспечивающий лечебное воздействие на нужную зону и не ограничивающий движений ребенка.
- Вправление вывиха с дальнейшей иммобилизацией конечности в тяжелых случаях болезни у детей, не достигших возраста 5–6 лет. Более взрослым пациентам такая процедура противопоказана.
- Скелетное вытяжение производится в сложных случаях дисплазии при лечении детей до 8 лет.
- Корригирующее оперативное вмешательство, при котором вывих вправляется в ходе открытой или эндоскопической операции. Производится в случае заведомой неэффективности консервативного лечения или при невозможности вправить вывих щадящими способами.
- Лечебная гимнастика. Упражнения направлены на сгибание, разгибание ножек, их сведение и разведение в стороны.
- Физиопроцедуры – массаж, электрофорез, парафиновые аппликации, грязелечение, озокерит и теплые ванны.
Лечение дисплазиии тазобедренного сустава у новорожденного может стать длительным и кропотливым процессом. Несмотря на это, нельзя самовольно корректировать или отменять назначения врача, так как неправильное лечение может привести к тяжелым последствиям.
ОСЛОЖНЕНИЯ
Осложнения ДТС:
- диспластический коксартроз в зрелом возрасте;
- нарушение подвижности позвоночника, ног и тазового пояса;
- сколиоз;
- плоскостопие;
- неоартроз;
- изменение осанки;
- остеохондроз;
- отмирание тканей головки бедра.
ПРОФИЛАКТИКА
Меры профилактики дисплазии:

- предупреждение любых негативных влияний на плод;
- тщательное обследование детей из группы риска в первые 3 месяца после рождения;
- полноценное питание кормящей матери или использование адаптированных смесей для кормления ребенка;
- свободное пеленание новорожденного;
- подгузники, которые не оказывают давления на таз.
- строгое соблюдение рекомендаций врача при выявлении любых стадий дисплазии.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
Дисплазия тазобедренных суставов относится к излечимым заболеваниям. При условии раннего начала терапии под контролем ортопеда и выполнении его рекомендаций возможно полное выздоровление.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Полезная статья Дисплазия тазобедренных суставов у детей
ОБЩЕЕ

У новорожденных дисплазия тазобедренного сустава (ДТС) проявляется неправильным формированием одного из его отделов, при этом утрачивается возможность удержания головки бедра в физиологическом положении. Такое состояние в зависимости от особенностей смещения структур характеризуют как подвывих или вывих.
Статистика заболевания:
- Отклонения в развитии этой области регистрируются у младенцев довольно часто. В среднем эти показатели достигают 2–3% среди детей. В странах Скандинавии дисплазия тазобедренных суставов фиксируется несколько чаще, в то время как у южных китайцев и африканцев – редко.
- Патология чаще затрагивает девочек. Они составляют 80% пациентов с диагнозом дисплазия тазобедренных суставов.
- На факты наследственной предрасположенности указывает то, что семейные случаи заболевания фиксируются у трети больных.
- В 60% случаев диагностируется дисплазия левого тазобедренного сустава, на долю повреждения правого сустава или обоих одновременно приходится по 20%.
- Отмечена взаимосвязь между традициями тугого пеленания и повышенными показателями заболеваемости. В странах, где не принято искусственно ограничивать подвижность детей, случаи дисплазии тазобедренных суставов встречаются редко.
ПРИЧИНЫ

Самой частой причиной расстройств, возникающих при внутриутробном развитии, являются генетические отклонения (25–30% случаев), которые передаются по материнской линии. Но и другие факторы также способны отрицательно влиять на эти процессы.
Причины возникновения дисплазии тазобедренных суставов у новорожденных:
- Крупный плод подвержен анатомическому смещению костей при его аномальном расположении внутри матки.
- Влияние на плод физических факторов и химических веществ (радиация, пестициды, лекарственные препараты).
- Неправильное положение плода. В первую очередь, речь идет о ягодичном предлежании, при котором плод упирается в нижнюю часть матки не головкой, как должно быть в норме, а тазом.
- Заболевания почек у будущего ребенка.
- Генетическая предрасположенность в случае наличия этих же проблем у родителей в детстве.
- Выраженный токсикоз на начальном этапе гестациии.
- Тонус матки на протяжении вынашивания ребенка.
- Заболевания матери — болезни сердца и сосудов, печени, почек, а также авитаминозы, анемия и нарушение метаболизма.
- Вирусные инфекции, перенесенные в период беременности.
- Влияние повышенной концентрации прогестерона на последних неделях беременности способно ослабить связки будущего ребенка.
- Вредные привычки и неправильное питание будущей матери, при котором отмечается дефицит микроэлементов, витаминов группы В и Е.
- Неблагополучная окружающая среда в регионе проживания родителей становится причиной частых (с превышением в 6 раз) случаев дисплазии тазобедренных суставов.
- Традиции тугого пеленания.
КЛАССИФИКАЦИЯ
Виды анатомических нарушений при ДТС:

- Ацетабулярная дисплазия – отклонения в строении вертлужной впадины. Затрагивается хрящ лимбуса, расположенный по ее краям. Давление головки бедра вызывает его деформацию, вытеснение и заворот внутрь сустава. Происходит растяжение капсулы, окостенение хрящей и перемещение головки бедра.
- Эпифизарная. Такую дисплазию тазобедренных суставов у новорожденных определяют при тугоподвижности соединений, деформации конечностей и возникновении боли. Возможно изменение диафизарного угла в сторону увеличения или уменьшения.
- Ротационная дисплазия. Размещение костей при рассмотрении в горизонтальной плоскости неправильное, проявляется косолапостью.
Степени тяжести ДТС:
- I степень – предвывих. Отклонение развития, при котором мышцы и связки не изменены, головка находится внутри скошенной впадины сустава.
- II степень – подвывих. Внутри полости сочленения находится лишь часть головки бедра, так как наблюдается ее перемещение вверх. Связки растянуты и теряют напряженность.
- III степень – вывих. Головка бедра полностью выходит из впадины и располагается выше. Связки в напряжении и растянуты, а хрящевой ободок входит внутрь сустава.
СИМПТОМЫ
[5]Первые признаки дисплазии тазобедренных суставов у грудничков могут появиться при достижении возраста 2–3 месяцев, но диагностировать их нужно еще в условиях роддома.
Основные симптомы:

- Ограничение во время отведения нездорового бедра характерно для II и III степени дисплазии. У здоровых детей согнутые в коленях ноги легко разводятся в стороны под углом 80–90 градусов. Патологические изменения препятствуют этому, и развести их удается не более чем на 60 градусов.
- Асимметрия складок под коленями, ягодицами и в паху. В норме они симметричны и одинаковой глубины. Внимание следует обратить в том случае, если в положении лежа на животе складки с одной стороны глубже и расположены выше. Этот признак не считается объективным, так как не может указывать на проблему при двусторонней дисплазии. У многих детей картина складок выравнивается к трем месяцам.
- Симптом соскальзывания, или щелчка. Головка бедренной кости соскальзывает при движении, это сопровождается характерным щелчком при разведении или приведении ножек. Такой признак является достоверным симптомом отклонений спустя 2–3 недели после рождения ребенка. При обследовании детей другого возраста этот метод не является информативным.
- Укорочение одной ножки является достоверным признаком дисплазии и выявляется при совмещении коленных чашечек в положении лежа. Этот симптом может указывать на сформированный вывих бедра.
- Позднее вставание на ноги, неправильная ходьба могут отмечаться уже на последних этапах дисплазии тазобедренных суставов .
Выявление хотя бы одного из перечисленных признаков является поводом для обращения к детскому ортопеду.
Основные симптомы дисплазии тазобедренного сустава у новорожденных могут быть выявлены одновременно с сопутствующими признаками.
Второстепенные симптомы заболевания:
- нарушение поискового и сосательного рефлекса;
- Атрофия мышц в области поражения;
- сниженная пульсация бедренной артерии со стороны измененного сустава;
- признаки кривошеи.
ДИАГНОСТИКА
У малыша признаки дисплазии тазобедренного сустава в форме вывиха можно диагностировать еще в родильном доме. Неонатолог должен внимательно осмотреть ребенка на наличие подобных отклонений при определенных осложнениях беременности.
В группу риска попадают дети, которые относятся к категории крупных, малыши с деформированными стопами и с отягощенной по данному признаку наследственностью. Кроме того, внимание обращают на токсикозы беременности у матери и пол ребенка. Новорожденные девочки подлежат обязательному обследованию.
Методы обследования:
- Внешний осмотр и пальпация проводится с целью выявления характерных симптомов заболевания. У грудничков дисплазия тазобедренных суставов имеет признаки, как вывиха, так и подвывиха, которые клинически выявить затруднительно. Любые симптомы отклонений требуют более детального инструментального обследования.
- Ультразвуковая диагностика – это эффективный метод выявления отклонений в строении суставов у детей первых трех месяцев жизни. УЗД может проводиться многократно и допускается при обследовании новорожденных. Специалист обращает внимание на состояние хрящей, костей, сочленений, вычисляет угол углубления тазобедренного сустава.
- Рентгенограмма не уступает по достоверности ультразвуковой диагностике, но имеет ряд существенных ограничений. Тазобедренное сочленение у детей младше семи месяцев просматривается плохо в силу низкого уровня окостенения этих тканей. Детям первого года жизни не рекомендовано облучение. Кроме того, уложить подвижного малыша под аппарат с соблюдением норм симметрии проблематично.
- КТ и МРТ обеспечивает получение полной картины патологических изменений в суставах в различных проекциях. Необходимость такого обследования появляется при планировании оперативного вмешательства.
- Артроскопия, артрография проводятся в тяжелых, запущенных случаях дисплазии. Эти инвазивные методы требуют общего наркоза для получения детальной информации о суставе.
ЛЕЧЕНИЕ
Лечить дисплазию тазобедренных суставов у грудничков должны детские ортопеды. Метод лечения определяется тяжестью диспластического процесса. Главным принципом терапии является раннее начало функционального лечения, которое помогает нормализовать анатомическую форму тазобедренного сустава и сохранить его двигательную функцию.
Способы лечения дисплазии:

- Широкое пеленание рекомендуется при лечении самых маленьких пациентов. Между ног, согнутых под прямым углом, кладут сложенную пеленку шириной 15–20 см.
- Штаны Бекера имеют тот же принцип, что и широкое пеленание, но более удобны в использовании.
- Подушка Фрейка напоминает штаны Бекера со вшитыми ребрами жесткости.
- Фиксирующие шины-распорки – эластичные шины Виленского и Волкова, а также фиксирующие гипсовые шины.
- Стремена Павлика – это бандаж из мягкой ткани, обеспечивающий лечебное воздействие на нужную зону и не ограничивающий движений ребенка.
- Вправление вывиха с дальнейшей иммобилизацией конечности в тяжелых случаях болезни у детей, не достигших возраста 5–6 лет. Более взрослым пациентам такая процедура противопоказана.
- Скелетное вытяжение производится в сложных случаях дисплазии при лечении детей до 8 лет.
- Корригирующее оперативное вмешательство, при котором вывих вправляется в ходе открытой или эндоскопической операции. Производится в случае заведомой неэффективности консервативного лечения или при невозможности вправить вывих щадящими способами.
- Лечебная гимнастика. Упражнения направлены на сгибание, разгибание ножек, их сведение и разведение в стороны.
- Физиопроцедуры – массаж, электрофорез, парафиновые аппликации, грязелечение, озокерит и теплые ванны.
Лечение дисплазиии тазобедренного сустава у новорожденного может стать длительным и кропотливым процессом. Несмотря на это, нельзя самовольно корректировать или отменять назначения врача, так как неправильное лечение может привести к тяжелым последствиям.
ОСЛОЖНЕНИЯ
Осложнения ДТС:
- диспластический коксартроз в зрелом возрасте;
- нарушение подвижности позвоночника, ног и тазового пояса;
- сколиоз;
- плоскостопие;
- неоартроз;
- изменение осанки;
- остеохондроз;
- отмирание тканей головки бедра.
ПРОФИЛАКТИКА
Меры профилактики дисплазии:

- предупреждение любых негативных влияний на плод;
- тщательное обследование детей из группы риска в первые 3 месяца после рождения;
- полноценное питание кормящей матери или использование адаптированных смесей для кормления ребенка;
- свободное пеленание новорожденного;
- подгузники, которые не оказывают давления на таз.
- строгое соблюдение рекомендаций врача при выявлении любых стадий дисплазии.
ПРОГНОЗ НА ВЫЗДОРОВЛЕНИЕ
Дисплазия тазобедренных суставов относится к излечимым заболеваниям. При условии раннего начала терапии под контролем ортопеда и выполнении его рекомендаций возможно полное выздоровление.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Полезная статья Дисплазия тазобедренных суставов у детей
| Видео (кликните для воспроизведения). |
Источники:
- Буч, Ю. И. Интеллектуальная собственность: Договорная практика (Методические материалы) / Ю. И. Буч. — М. : СПб: Санкт-Петербургский государственный электротехнический универстет, 2010. — 65 c.
- Янбаева, Х. Ревматоидный артрит: моногр. / Х. Янбаева, Т. Солиев. — Москва: Машиностроение, 2015. — 180 c.
- Сигидин, Я. А. Диффузные болезни соединительной ткани / Я. А. Сигидин, Н. Г. Гусева, М. М. Иванова. — М. : Медицина, 2012. — 544 c.
- Родионова, О. Н. Артрит. Лучшие методы восстановления и профилактики: моногр. / О. Н. Родионова. — М. : Вектор, 2013. — 160 c.
- Дормидонтов, Е. Н. Ревматоидный артрит / Е. Н. Дормидонтов, Н. И. Коршунов, Б. Н. Фризен. — М. : Медицина, 1981. — 176 c.
- Малышева, И. С. Отложение солей и подагра. Лечение и профилактика / И. С. Малышева. — М. : Вектор, 2014. — 160 c.
- Дисплазия локтевых суставов у собак. Рентгено-артроскопическая диагностика / И. Б. Самошкин и др. — М. : Лань, 2006. — 725 c.
- Гершбург, М. И. Кинезотерапия от боли в спине. Курс лечебной гимнастики для профилактики и лечения остеохондроза позвоночника / М. И. Гершбург, Г. А. Кузнецова. — М. : Эксмо, 2012. — 192 c.

Приветствую Вас на нашем ресурсе. Я Артем Постников. Я уже более 10 лет работаю травматологом. В настоящее время являюсь профессионалом в своей области, хочу подсказать всем посетителям сайта как решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны для того чтобы донести как можно доступнее всю нужную информацию. Однако чтобы применить все, описанное на сайте всегда необходима обязательная консультация у специалистов.