Содержание
- 1 Содержание диссертации автор научной статьи: кандидата педагогических наук, Калинина, Ольга Владимировна, 2002 год
- 2 Введение диссертации по педагогике, на тему «Физическая реабилитация при эндопротезировании тазобедренного сустава»
- 3 Заключение диссертации научная статья по теме «Теория и методика физического воспитания, спортивной тренировки, оздоровительной и адаптивной физической культуры»
- 4 Список литературы диссертации автор научной работы: кандидата педагогических наук, Калинина, Ольга Владимировна, Москва
На правах рукописи
КУРБАНОВ Сайбилол Хушвахтович
ИНДИВИДУАЛЬНАЯ РЕАБИЛИТАЦИЯ БОЛЬНЫХ ПОСЛЕ ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА
14.00.51- Восстановительная медицина, лечебная физкультура и спортивная медицина, курортология и физиотерапия
14.00.22 — травматология и ортопедия
Автореферат диссертации на соискание ученой степени доктора медицинских наук
Санкт-Петербург — 2009
Работа выполнена в Государственном образовательном учреждении дополнительного профессионального образования «Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию»
Научные консультанты:
доктор медицинских наук
профессор Кирьянова Вера Васильевна
доктор медицинских наук
профессор Неверов Валентин Александрович
Официальные оппоненты: доктор медицинских наук
профессор Дорничев Вячеслав Михайлович
доктор медицинских наук
профессор Куликов Александр Геннадьевич
доктор медицинских наук
профессор Машков Владимир Михайлович
Ведущая организация: Государственное образовательное учреждение высшего профессионального образования «Санкт-Петербургский государственный медицинский университет им. акад. И.П.Павлова Федерального агентства по здравоохранению и социальному развитию».
Защита состоится «Л/» £¿>¿/¿2009 года JS часов на заседании диссертационного совета Д 208. (Ш .05 при Государственном образовательном учреждении дополнительного профессионального образования «Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию» (191015, Санкт-Петербург, ул. Кирочная, д. 41).
С диссертацией можно ознакомиться в фундаментальной библиотеке ГОУ ДПО «Санкт-Петербургская медицинская академия последипломного образования Федерального агентства по здравоохранению и социальному развитию» (195196, Санкт-Петербург, Заневский пр., д. 1/82).
2009 г.
Автореферат разослан » » & С
Ученый секретарь диссертационного совета
доктор медицинских наук профессор Л^^^Кирьянова Вера Васильевна
Ul/HAJsjV’&’y
Актуальность исследования. Значительная распространенность заболеваний и травм тазобедренного сустава, стойкость нарушений функций сустава сопровождающиеся длительной утратой трудоспособности, превращает медицинскую реабилитацию при этой патологии в важнейшую проблему здравоохранения.
Количество заболеваний и повреждений тазобедренного сустава, по прогнозам ВОЗ, будет расти с увеличением продолжительности жизни и общим старением населения. В 2000 г. во всем мире количество лиц в возрасте 60 лет и старше составило 590 млн. человек, а к 2025 — превысит один миллиард. Удельный вес заболеваний и повреждений тазобедренного сустава среди патологии опорно-двигательной системы возрастет на 80%. Только в США ежегодно выявляется 300000 свежих переломов шейки бедренной кости (Biyant M.J. et al. 1993).
По данным отечественной и зарубежной литературы, дегенеративно-дистрофические поражения тазобедренного сустава занимают первое место среди аналогичных заболеваний других суставов (Корнилов Н.В. с соавт. 1997; Тихилов P.M., Шаповалов В.М.,1999, 2008; Biyant M.J. et al. 1993). Анализ статистических данных показывает, что в разных странах Европы частота коксартроза среди взрослого населения колеблется от 7 % до 25 %. Инвалидность при этом составляет 60 % (Безгодков Ю.А., 1995; Шаповалов В.М. с соавт., 1998, 2003; Тихилов P.M., Шаповалов В.М. 1999; , E.M.Lau et al., 1996). Частота заболеваний крупных суставов в Санкт-Петербурге у взрослых составляет 353,3 на 10 000 жителей, а деформирующего артроза тазобедренного сустава — 28,7 на 1000 с тенденцией к увеличению с возрастом людей (Шапиро К.И. с соавт., 1997; Москалев В Л. 1998,2001).
Согласительная конференция развития эндопротезирования, спонсируемая Национальным Институтом Здоровья США, в сентябре 1994 года (Cal-laghan JJ. et al., 1990) подвела итога эндопротезирования тазобедренного сустава со времён J.Charnley: «Тотальное эндопротезирование тазобедренного сустава является методом выбора почти для всех пациентов с его патологией, приводящей к хроническому дискомфорту и функциональной недостаточно-
ста. Большинство пациентов имеют великолепные прогаозы для долгосрочного восстановления качества жизни».
Однако, несмотря на постоянное совершенствование конструкций и техники их имплантации, функциональные исходы эндопротезирования не всегда удовлетворяют пациента и хирурга (Malchau H. et al., 1993; Kohn D., Plitz W., 1995; Siegrist H., 1995; Hukkanen M. et al., 1997; Huo M. H., 2001, 2002; Sychterz Ch. J. et al., 2002; Mahomed N. N. et al., 2003). Причина заключается в том, что развитие дегенеративно-дистрофического процесса приводит к существенным нарушениям статики и локомоции, выраженность которых зависит от давности и тяжести заболевания (Неверов В. А. с соавт., 2003, 2008; Ohneda Y. et al., 1993; Shih С. et al., 1994). При этом резко снижается сила мышц тазобедренного сустава, особенно отводящих (Пуритис Ю. П., 1992; Neumann D., 1999). Вследствие длительности заболевания в этот процесс вовлекаются и другие звенья опорно-двигательной системы с формированием сложных адаптационно-компенсаторных перестроек не только функций, но и анатомических взаимоотношений (Эпштейн Г. Г. с соавт., 1994; Агаджанян В. В. с соавт., 2002). Наступившие изменения влекут за собой, по расчетам О. JI. Белянина (2002), ограничение выполнения требований повседневной жизни на 36%, профессиональной деятельности — на 67%, социальных функций — на 25%.
Таким образом, к моменту операции у больного имеется длительно существующий комплекс костно-мышечной патологии (Коляденко JI. Г. с соавт., 1988; Белянин О. JI. с соавт., 2001, 2007; Bunning R., Materson R., 1991; Gilbey H. J. et al., 2003). Отсюда следует, что реабилитация больного, перенесшего операцию тотального эндопротезирования тазобедренного сустава, превращается в непростую задачу.
Только своевременно начатая и настойчиво проводимая восстановительная терапия позволяет закрепить результаты операции, которая является лишь этапом длительного процесса лечения (Хрыпов C.B. с соавт., 1999; Линник С.А. с соавт., 2001; Неверов В.А. с соавт., 2003,2007).
Отсутствие четких границ и преемственности в работе между лечебными и реабилитационными учреждениями, недостаточность специализиро-
ванных реабилитационных центров, обучающих программ реабилитации для врачей и пациентов, основанных на объективных параметрах и биомеханических данных, отсутствие индивидуальных реабилитационных программ после эндопротезирования — все это свидетельствует об актуальности настоящего исследования.
Цель исследования: улучшить ближайшие и отдаленные результаты эндопротезирования тазобедренного сустава посредством разработки системы реабилитационных мероприятий, основанной на индивидуальных параметрах пациента и направленной на оптимальное восстановление функции.
Задачи исследования
1. Определить анатомические, биомеханические особенности и социально-бытовые условия пациента, необходимые и достаточные для разработки системы индивидуальных реабилитационных мероприятий.
2. Предложить программный функциональный комплекс для создания индивидуальной программы реабилитации пациента после эндопротезирования тазобедренного сустава с учетом этих характеристик.
3. Установить релевантные признаки для индивидуального расчета опорно-весовой нагрузки на оперированную конечность в процессе послеоперационной реабилитации.
5. Предложить устройство, предназначенное для контроля оптимальной осевой нагрузки на нижнюю конечность.
6. Провести сравнительное изучение эффекта индивидуального и стандартного подхода к реабилитации с помощью функционально-биомеханического исследования деятельности опорно-двигательной системы.
8. Оценить влияние замещения пораженного тазобедренного сустава на качество жизни пациента.
Новизна исследования
Разработана система индивидуальных реабилитационных мероприятий, основанная на персональных особенностях пациента и направленная на оптимальное восстановление функции пораженной конечности и статико-динамической функции после тотального эндопротезирования тазобедренного сустава, выполненного по поводу его травм и заболеваний. Определены анатомические, биомеханические и социально-бытовые параметры пациента, необходимые и достаточные для создания этой системы.
Предложен программный функциональный комплекс (патент №66176) для создания индивидуальной программы реабилитации пациента после эндопротезирования тазобедренного сустава.
Сделан акцент на важность расчета оптимальной опорно-весовой нагрузки на оперированную конечность в рамках разработки индивидуальной реабилитационной системы и предложен технический комплекс (приоритетная справка (2007107201 от 26.02 2007), позволяющий полностью учесть все релевантные данные и точно определить величину опорно-весовой нагрузки в динамике реабилитации. Создано оригинальное устройство, предназначенное для контроля оптимальной осевой нагрузки на оперированную конечность (патент № 64889).
Проведено сравнительное изучение результатов индивидуального и стандартного подходов к реабилитации на основании функционально-биомеханического исследования деятельности опорно-двигательной системы, а также клинической оценки по шкале Харриса, продемонстрировавшее более высокую эффективность первого.
В качестве интегративной оценки качества жизни (КЖ) предложено среднее значение баллов по всем шкалам в сравнении с популяционной нормой, определенной для Санкт Петербурга Межнациональным центром иссле-
дования качества жизни. Для некоторого нивелирования сложности взаимосвязей шкал опросника ЗБ-Зб проведен факторный анализ в рандомизированной условно нормативной группе жителей этого города, а затем в группе больных коксартрозом Ш ст. до и после эндопротезирования (для статистической достоверности). Для целей более формализованной интегрированной оценки качества жизни разработан ортонормированный модуль (М) п-мерного радиус-вектора, построенного на найденных значениях шкал. Доказана ведущая роль в снижении интегрированных оценок КЖ и М шкалы боли и шкалы физического функционирования.
Практическая ценность исследования
Разработаны общие правила проведения реабилитационных мероприятий; определены этапы реабилитации и методика реабилитационных мероприятий на каждом из них. Использована технологическая карта восстановительного лечения пациента для обеспечения контроля и преемственности на всех этапах. Описана методика реабилитации при послеоперационных контрактурах тазобедренного сустава.
Доказана важность расчета оптимальной нагрузки на оперированную конечность для каждого пациента в динамике реабилитационного процесса, и создан технический комплекс для его осуществления. Оптимальная величина опорно-весовой нагрузки регулируется специальной стелькой с электронным датчиком, вкладываемой в обувь пациента. При избыточной нагрузке звуковой сигнал оповещает его о необходимости уменьшить силу опоры до разрешенной. Это открывает перспективу создания специальной ортопедической обуви для реабилитации больных и контроля рекомендуемой нагрузки на ногу.
При применении индивидуального подхода на каждом из этапов реабилитации с учетом индивидуальных характеристик больного происходит постепенная перестройка костной структуры соответственно изменяющимся условиям опорно-весовой нагрузки, снижается нагрузка на другие сегменты опорно-двигательной системы.
Рекомендованы основные клинические и биомеханические показатели, позволяющие сопоставить статус пациента с тяжелым дегенеративно-
дистрофическим поражением тазобедренного сустава до и после его тотального замещения. Продемонстрировано, что рассматриваемая операция обеспечивает значительное улучшение как организации позы вертикальной ортогональной стойки, ее стабильности, устойчивости к функциональным тестам, так и особенно кинематики ходьбы вследствие снятия ограничений подвижности в тазобедренном суставе, достаточности механизмов компенсации остаточных нарушений и эффективности изо- и стенолокомоторных перестроек движений в суставах при увеличении скорости локомоции. При этом использование системы индивидуальной реабилитации приводит к достоверному улучшению показателей локомоции по сравнению со стандартным восстановительным лечениЬм, существенно возрастают темп ходьбы и ее скорость.
Полученные данные свидетельствуют о целесообразности пересмотра подходов к медико-социальной экспертизе больных и инвалидов после эндо-протезирования тазобедренного сустава современными конструкциями.
Личный вклад автора
Автором определены основные идеи исследования, разработаны и внедрены индивидуальные реабилитационные мероприятия и рекомендации пациентам после операции эндопротезироваяия тазобедренного сустава, алгоритм определения индивидуальной весовой нагрузки на нижние конечности. Предложено оригинальное устройство, предназначенное для контроля оптимальной осевой нагрузки на оперированную конечность. Автором лично осуществлено ведение большинства пациентов, участвовал в хирургическом и восстановительном лечении больных. Проводил сбор, статистическую обработку и анализ полученных результатов.
Апробация работы
Основные положения работы доложены на заседаниях научно-практической секции Ассоциации травматологов-ортопедов Санкт-Петербурга (2004, 2007); региональной конференции «Высокотехнологичные виды медицинской помощи в травматологии и ортопедии» (Великий Новгород, 2005); четырех Российских национальных конгрессах с международным участием «Человек и его здоровье» (Санкг- Петербург, 2003, 2004, 2005, 2006); заседаниях ассоциации физиотерапевтов г. Санкт-Петербурга (2008,
2009); Всероссийской конференции с международным участием «Эндопро-тезирования крупных суставов» (Москва, 2009), на межкафедральном заседании кафедры травматологии и ортопедии с курсом вертебрологии и кафедры физиотерапии и курортологии ГОУ ДПО СПб МАЛО (Санкт-Петербург, 2009); проблемной комиссии ГОУ ДПО СПб МАЛО «Восстановительная медицина и смежные вопросы» (Санкт-Петербург, 2009).
Публикации
По теме диссертации опубликовано 31 работа, из них 9 в журналах по перечню ВАК России, в том числе получено 2 патента.
Практическое использование результатов исследования Результаты исследования используются в учебном процессе для профессиональной подготовки врачей на кафедрах физиотерапии и курортологии, реабилитации и спортивной медицины, травматологии и ортопедии с курсом вертебрологии ГОУ ДПО Санкт-Петербургской медицинской академии последипломного образования. Индивидуальная программа реабилитации внедрена и применяется на клинических базах кафедры травматологии и ортопедии с курсом вертебрологии: отделениях травматологии и ортопедии Санкт-Петербургской ГУЗ «Мариинской больницы», Александровской клинической больницы №17, городской больницы №28 «Махсимилиановская», городской больницы №38 им. Н.А.Семашко, клинической больницы Октябрьской железной дороги; санаторий «Сестрорецкий курорт».
Основные положения, выносимые на защиту
1. Для создания индивидуальной системы реабилитационных мероприятий необходимо учитывать параметры морфометроструктуры пациента, характер патологии, метод лечения, достигнутую функцию конечности и социально-бытовые условия.
2. Одной из важнейших составных частей системы реабилитации является индивидуальный расчет рекомендуемой опорно-весовой нагрузки на оперированную конечность в динамике реабилитационного процесса.
целом необходимо биомеханическое мониторирование в динамике с учетом исходной картины.
4. Основными клиническими характеристиками, неразрывно связанными с биомеханическими параметрами и подлежащими оценке для суждения об эффекте оперативного лечения и формировании реабилитационной программы, являются интенсивность болевого синдрома, величина двигательных ограничений в суставе, степень контрактуры, выраженность хромоты, оценка параметров качества жизни пациента.
5. Программный функциональный комплекс позволяет перейти от эмпирических, приблизительных рекомендаций о величине весовой нагрузки на оперированную конечность к ее точной дозировке, рассчитанной на основании многофакторньгх показателей каждого пациента.
6. Применение системы индивидуальной реабилитации с расчетом опорно-весовой нагрузки на оперированную конечность способствует улучшению клинических и биомеханических показателей, за счет строгой дозировки величины осевой нагрузки, снятия ограничений подвижности в пораженном суставе и оптимизации механизмов компенсации остаточных нарушений движений при увеличении скорости локомоции.
Объем и структура работы
Диссертация изложена на 247 страницах, иллюстрирована 35 рисунками и 18 таблицами. Работа состоит из введения, 7 глав, заключения, выводов, практических рекомендаций. Библиографический список использованной литературы содержит 297 источников, из них 186 — отечественных и 111 -иностранных.
Содержание работы Во введении обоснована актуальность темы, сформулированы цель и задачи исследования, освещена его научная новизна и практическая ценность, изложены основные положения, вынесенные на защиту, представлены сведения о реализации и апробации работы, а также об объеме и структуре диссертации.
В первой главе на основе изучения отечественных и зарубежных работ изложены статистические данные о частоте дегенеративно-
дистрофических заболеваний и повреждений тазобедренного сустава, биомеханические особенности тазобедренного сустава до и после эндопротезиро-вания, методы реабилитации больных после операции. Рассмотрены влияние функциональной нагрузки на костную структуру и применения различных шкал оценки результатов после эндопротезирования. Анализ изученной литературы показал, что многие вопросы реабилитации больных после эндопротезирования полностью не решены и требуют дальнейшего изучения. Существующие различия в подходах в системе восстановительной терапии после эндопротезирования и определения нагрузок на оперированную конечность требуют разработки индивидуальных программ реабилитации, основанных на многофакторных показателях пациентов. Важность решения этих вопросов определила целесообразность проведения настоящего исследования, его цель и задачи.
Во второй главе диссертации отражены материалы и методы исследования. Клинический материал включает 257 больных после эндопротезирования тазобедренного сустава. Операции были выполнены на клинических базах кафедры травматологии и ортопедии с курсом вертебрологии СПб МАЛО (11 отделение РНИИТО им. Р.Р.Вредена, отделениях травматологии и ортопедии Мариинской больницы, Александровской больницы и Дорожной клинической больницы Октябрьской железной дороги). Из 257 больных было 90 мужчин и 167 женщин.
Показания для эндопротезирования тазобедренного сустава были следующие: идиопатический коксартроз — 71 (27,6%) человек, диспластиче-ский коксартроз — 55 (21,4%), посттравматический коксартроз- 18 (7%), асептический некроз головки бедренной кости — 30 (11,7%), перелом шейки бедра — 73 (28,4%), ревматоидный артрит — 10 (3,9%) (рис.1).
С учетом того, что дегенеративно-дистрофические заболеваний (ДЦЗ) не зависимо от этиологии, в патогенезе имеют одни и те же стадии, больные с диспластическим, идиопатическим, посправматическим и асептическим некрозом головки бедренной кости были объединены в одну группу. Вторую группу составили больные с переломами шейки бедренной кости. Таким образом, больных с ДЦЗ было — 174, с переломом шейки бедра — 73. Оценку ре-
Рис. 1. Диаграмма распределения больных по нозологиям: 1-идиопатический коксартроз; 2 — диспластический коксартроз; 3 -посттравматический коксартроз; 4 — асептический некроз головки бедренной кости; 5 — перелом шейки бедра; 6 — ревматоидный артрит
Средние сроки наблюдения составили 59,2±14,97 месяцев (минимальный -14, максимальный — 84).
В зависимости от характера проведенных реабилитационных мероприятий больные были распределены на две группы: основную и контрольную. При формировании основной и контрольной группы мы подбирали больных, однотипных по основным факторам, влияющим на исход лечения. В качестве таких факторов были выбраны возраст и удельный вес больных с двусторонним поражением. В основную группу вошли 136 (52,9%) больных, которым реабилитационные мероприятия проводились индивидуально с учетом всех параметров пациента и определения опорно-весовых нагрузок на нижнюю конечность, в контрольную — 121 (47,1%) больной, которым применялись реабилитационные мероприятия без учета индивидуальных показателей.
В работе использованы клинические, рентгенологические, биомеханические и статические методы исследования. Оценка качества жизни проводили по самоопроснику MOS SF 36, который дает полное представление о функциональном и эмоциональном статусах пациента.
Всем больным до операции и в различные сроки после нее проводилось полное клиническое обследование по общепринятой схеме с учетом жалоб, анамнеза заболевания, наличия контрактур; выраженности хромоты, необходимости пользования дополнительной опорой; состояния мышечного аппарата, выраженности гипотрофии мягких тканей; укорочения конечности; ограничения амплитуды движений в пораженном тазобедренном суставе, правильности оси конечности. Полученные сведения использовали для количественной оценки функционального состояния сустава по методике, предложенной W.H.Harris (1969).
Тяжесть коксартроза оценивали по классификации Коссинской (3 степени), а асептического некроза головки бедренной кости — по классификации Михайловой и Маловой (4 степени).
На основании рентгенографии судили р правильности положения компонентов эндопротеза.
Контрольные осмотры пациентов проводили через 3, 6 и 12 месяцев после операций, а в последующем — один раз в год.
Статистическую обработку данных производили на персональном компьютере с помощью программы «Microsoft Excel». Определяли достоверность показателей и существенных их различий по критериям Стьюдента.
Биомеханические исследования были направлены на определение возможности организовать и удерживать в равновесии вертикальную позу и реализовать ходьбу по ровной поверхности в произвольном и в навязанном скоростном режиме (на тредмилле). Последнее исследование использовалось в качестве функциональной пробы для определения максимально доступной больному скорости ходьбы (VL max), а также для выявления компенсаторных возможностей его опорно-двигательной системы. Оценивалась межко-нечностная опорная асимметрия (кг) и ее распределение на стопе на пяточный (П) и носково-плюсневый (Н) отделы — коэффициент (К) Н:П, стабильность стояния, устойчивость вертикальной позы (в норме КН:П=1:1,8).
С целью исключения зрительной коррекции нарушений в опорно-двигательной системе и определения компенсирующей роли зрения все исследования проводились как с открытыми, так и с закрытыми глазами.
Исследования проведены на разностном компьютеризированном ста-билографе фирмы «МБН-Биомеханика».
По следовым меловым отпечаткам ихнограммы (на дистанции не менее Юм) замеряли длину одиночного шага, ширину одиночного шага (см) и углы разворота стоп (град). Биомеханическая оценка давала объективную оценку результатов эндопротезирования.
В третьей главе представлены характеристика эндопротеза, техника предоперационного планирования, особенности эндопротезирования тазобедренного сустава. Для объективной и статистически достоверной оценки результатов, а также с целью исключение влияния на результат конструктивных особенностей различных типов имплантатов, анализу подвергали лишь тех пациентов, которым тазобедренный сустав был замещен одним типом эндопротеза фирмы «PLUS Endoprothetik» (Швейцария). Использовали ацета-булярные компоненты двух видов: бесцементной фиксации — 271 и цементной
— 8 наблюдений. Использовали низковязкий костный цемент на основе поли-метилметакрилата той же фирмы. Бедренный компонент во всех наблюдениях установлен без использования цемента.
В процессе работы мы уделяли чрезвычайно большое внимание предоперационному планированию, так как оно является одним из наиболее важных подготовительных моментов тотальной замены тазобедренного сустава искусственным. Предоперационное планирование позволяет визуализировать, анализировать и оценивать результат операции: насколько он совпал с желаемым. Подбор компонентов эндопротеза и пространственную их ориентацию проводили с применением шаблонов.
Оперативное вмешательство у 66,7% больных осуществлялось под спинномозговой анестезией, у 24,2% — под эндотрахеальным наркозом и у 9,1% сочетали оба метода обезболивания.
Эндопротезирование тазобедренного сустава выполняли в положении пациента на здоровом боку из заднебокового доступа Кохера. Он, по нашему мнению, обладает следующими преимуществами:
— мягкие ткани меньше закрывают рану, чем при положении пациента на спине;
— не отсекаются ягодичные мышцы, что весьма существенно для восстановления функции сустава;
— доступ обеспечивает хорошую визуализацию вертлужной впадины и проксимального отдела бедренной кости;
— по линии его осуществления нет крупных кровеносных сосудов;
— в послеоперационном периоде в положении на спине под действием веса тела пациента происходит сдавление полостей вокруг имплантата и более эффективно опорожняется гематома.
Всем больным проводилась профилактика тромбоза, которая заключалась в следующем: эластическое бинтование нижних конечностей, фармакологическое воздействие на свёртывающую систему крови и ранняя активация больного после операции. У больных в качестве фармакологической профилактики использовали низкомолекулярные гепарины (фраксипарин, надропа-рин или клексан). Профилактический курс введения антибиотиков составлял 5-7 суток.
В четвертой главе представлена программа и технология послеоперационной восстановительной терапии, которая базируется в основном на двигательном режиме, физических упражнениях и физиотерапевтических процедурах.
В программе восстановительного лечения нами выделено 4 периода или этапа:
1 — предоперационный (1,5—2 недели);
2 -ранний послеоперационный (15-21 день);
3 — среднесрочный (до 3 мес. после операции);
4 — отдаленный (до года после операции).
В предоперационном периоде большое внимание уделяли психологической настроенности на операцию. В этот период боль и затруднения в самообслуживании заставляют больного психологически самостоятельно решиться на тотальное эндопротезирование, положительно отнестись к предоперационной подготовке, а цель врача — убедить в правильности этого решения положительными примерами проведенных операций. Беседа врача, обучение упражнениям, которые больной может выполнять сразу после опера-
ции, знакомство с допустимым режимом двигательной активности укрепляют веру больного в благополучный исход. В предоперационном периоде на основании комплексной оценки состоянии пациентов всем больным основной группы заполняли технологическую карту восстановительного лечения. В ней указываются место и сроки проведения реабилитационных мероприятий, начала дозированной нагрузки на нижнюю конечность.
Нами разработана и издана иллюстрированная памятка для больных, в которой даны пояснения о больном суставе, об эндопротезе, описаны и проиллюстрированы все упражнения, рекомендованные в предоперационном и послеоперационном режимах. Перед операцией все больные получали указанное пособие. Кроме того, пособие содержало подробные инструкции относительно того, как следует вставать с кровати и ложиться в нее, вставать со стула и садиться, ходить по ровной поверхности и по лестнице и т.п. Упражнения, описанные в этих памятках, должны выполняться несколько раз в день, в течение всего периода подготовки к операции и начиная с первого дня после операции. В зависимости от состояния больного после операции, врач по лечебной гимнастике добавляет или исключает те или иные упражнения. Кроме наиболее простых и основных, в динамике назначаются все более сложные и активные упражнения. Лечебная гимнастика была направлена на укрепление мышц бедра, ягодичных мышц и мышц спины.
В предоперационном периоде проводили консервативное лечение сопутствующей патологии опорно-двигательной системы (остеохондроз позвоночника, двусторонний коксартроз, деформирующий артроз коленного сустава). Учили и рекомендовали больным технику самомассажа. Самомассаж рекомендовали всем больным перед проведением физических упражнений по 5 — 10 мин.
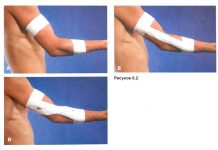
Ранний послеоперационный период начинается после операции и продолжается до выписки из стационара (15-21 д.). После операции больного укладывали на спину с разведенными ногами с соответствующей укладкой (реклинатор) оперированной конечности (рис.2).
Рис. 2. Реклинатор фиксированный на ногах.
С первого дня с участием методиста ЛФК проводили дыхательную гимнастику, пассивные движения оперированной конечности и активные -неоперированной. На вторые сутки пациенты могли сидеть в кровати до прямого угла и заниматься лечебной гимнастикой. На 4-й день разрешали сидеть, спустив ноги с кровати.
В процессе восстановительной терапии в раннем послеоперационном периоде использованы следующие упражнения и определены сроки их проведения (таб. 1).
Таблица 1
Сроки назначения упражнений
Перечень упражнений, движений и нагрузки для больных после эндопротезирования Сутки
1 2
Дыхательная гимнастика 1
Активные движения для суставов неоперированной ноги (голеностопного, коленного, тазобедренного) 1
Активная гимнастика для голеностопного сустава оперированной ноги (тыльное и подошвенное сгибания) 1
Изометрическая ЛГ для мышц оперированной ноги (ягодичных, четырехглавой, двуглавой мышц бедра, мышц голени) 1
Поднимание таза с опорой на здоровую ногу 1
Присаживание в кровати 1
Покачивание туловища в положении полусидя в кровати 1
Разработка пассивных движений в оперированном суставе в реклинаторе 1
Пассивно-активное сгибание в тазобедренном и коленном суставах оперированной конечности 1-3
1 2
Сгибание здоровой ноги в тазобедренном и коленном суставах с подтягиванием колена к животу руками 1-3
Ноги прямые, стопа в положении тыльного сгибания, производится одновременное вытягивание вниз (удлинение) одной нога и подтягивание вверх (укорочение) другой ноги 1-3
Пассивно- активное отведение- приведение оперированной конечности по скользящей плоскости 1-3
Разгибание ног в коленных суставах из положения «полусидя» 1-3
Пассивно-активное сгибание в тазобедренном суставе оперированной ноги, разгибание — с удержанием веса конечности 3-5
Вставание с кровати 4-5
Активное разгибание ноги в оперированном тазобедренном суставе (лежа на животе) 5-7
Разведение голеней из положения «лежа на животе» 5-7
Повороты на живот 5-7
Обучение ходьбе (на следующий день после подъема с кровати) 5-7
Из положения стоя — балансировка на носках с напряжением разгибателей бедер (на 2 день после начала ходьбы) 7-10
Больная нога сзади, «здоровая» нога полусогнута, напряжение разгибателей бедра оперированной ноги 7-10
Активные движения в оперированном тазобедренном суставе из положения стоя (сгибание, разгибание, отведение) 7-10
Оперированная нога на подставке (напряжение абдукторов и аддукторов) 7-10
Сгибание в оперированном тазобедренном суставе с опорой на ступеньку (подставку) 7-10
Ходьба по лестнице (через 2-4 дня после начала ходьбы) 10-12
Активное сгибание в тазобедренном суставе прямой ноги (подъем прямой ноги) 7-10
Активное разгибание в тазобедренном суставе прямой ноги 7-10
Двигательная активность на 5-ый день:
• разрешено сидение на постели с опущенными ногами с опорой;
• несколько раз в день разрешен поворот на здоровый бок обязательно с реклинатором (или валиком) между ног;
• вставание с помощью инструктора и опорой на ходунки.
На 5 — 7 сутки ходьба по палате с ходунками, затем при помощи костылей с частичной опорой на оперированную ногу.
Двигательная активность на 8 — 20 день. Ходьба по коридору до 100 м с помощью костылей. Освоение спуска и подъема на 1 пролет лестницы приставным шагом. Разрешено сидеть на стуле высотой до уровня коленного сустава.
Методики физиотерапевтических мероприятий и сроки (в послеоперационных днях), их назначения после эндопротезирования тазобедренного сустава представлены в таблице 2.
Таблица 2
Методики и сроки физиотерапевтических процедур после
эндопротезирования тазобедренного сустава
Процедура Послеоперационный день
УФО малыми эригемными дозами (от 0,5 БД до 2 БД), курс 3-8 на область послеоперационных швов. 2-3
УВЧ или машитотерапия (10-15 минут, курс 7 -10) на область оперированного сустава 2-3
Массаж спины, грудной клетки и здоровой ноги, курс 6-8 2-5
ДЦТ — электростимуляция четырехглавой и ягодичных мышц (Лб — ритм «синкопа» — 8-10 минут, курс 10-12) 14-20
Массаж оперированной ноги, курс 8-10 13-15
Среднесрочный послеоперационный период начинается с момента выписки из стационара и продолжается до 3 месяцев после операции.
Физическая реабилитация в ближайшем послеоперационном периоде включает постепенное увеличение нагрузки на оперированную конечность с целью адаптации к новому суставу с учетом индивидуальных параметров. Постепенно увеличивается продолжительность ходьбы с дополнительной опорой на костыли, увеличивая дистанцию и темп ходьбы.
Через 4-5 недель после операции назначали более энергичные водолечебные процедуры: лечебные ванны (жемчужные, углекислые) и подводный душ-массаж. Использовали подводный массаж с давлением водной струи до 2 атм (длительность процедуры составляет 10-15 мин), либо автоматический подводный массаж.
Отдаленный послеоперационный период начинается через 3 месяца и продолжается до года и более. Через 3 месяца после операции проводится контрольное рентгенологическое обследование, после чего врач-ортопед решает вопрос о возможности расширения двигательного режима. Однако, чтобы в отдаленном периоде после операции избежать целого ряда осложнений, следует знать и придерживаться ряда рекомендаций.
При отсутствии жалоб и рентгенологических признаков стабильности эндопротеза после ходьбы с костылями рекомендуется переходить на ходьбу с лыжными палками («нордическая ходьба») как лечебный элемент после костылей. Разрешается так же ходьба с опорой на трость, а в последующем, через 6-8 мес. после операции — без дополнительных средств опоры.
С целью повышения эффективности лечения и предупреждения возможных отдаленных осложнений нами был разработан программный компьютерный функциональный комплекс для реабилитации больного после эндопротезирования (патент № 66176). Полученные данные о больном поступают на исполнительное устройство системы, при этом используют данные сравнения со здоровым симметричным суставом. По этим сравнениям и имеющимся параметрам производится оперативная корректировка реабилитационных мероприятий больного после эндопротезирования тазобедренного сустава. Разработанный программный функциональный комплекс позволил перейти от эмпирических рекомендаций при проведении восстановительного лечения к реабилитационным мероприятиям, учитывая индивидуальные, многофакторные показатели пациента.
Пятая глава посвящена определению индивидуальной весовой нагрузки на нижнюю конечность после эндопротезирования. При создании индивидуальной программы реабилитации нами разработан алгоритм определения нагрузки на оперированную конечность, основанный на индивидуальных показателях пациентов. Поэтому в алгоритм расчета нагрузки включены все релевантные признаки данного больного, а также условия и факторы его социальной адаптации.
1. Информация о больном: пол, возраст, рост, масса больного.
2. Факторы, связанные с заболеванием: диагноз; болевой синдром; наличие контрактур; амплитуда движений в суставах нижних конечностей; наличие сопутствующей патологии опорно-двигательной системой; степень нарушения ее статико-динамической функции; данные рентгенографии и КТ; выбранный хирургический доступ; способы фиксации эндопротеза.
Для предупреждения осложнений в разные сроки после эндопротези-рования устанавливается оптимальная нагрузка на оперированную конечность пациента, в определении которой важную роль играет масса тела больного. Нами были определены поправочные коэффициенты (10) и произвели расчет оптимальной статической нагрузки (Р5) от массы тела пациента в зависимости от сроков (I) после операции (таблица 3). Группой независимых ортопедов-экспертов у всех больных повторно были определены 10 и произведен расчет Р8.
Таблица 3
Зависимости оптимальной статической нагрузки (Р5) от срока после опера-
ции (0 и массы тела (М)
Нагруз- Срок после % массы Коэффициент Найденный Расчетный
ка Р5 операции тела расчета К, прирост прирост (%)
(кг) (недели)
Р* 2 15 0,15 15 15,24
Рз 4 30 0,30 15
?* 6 50 0,50 20
р5 8 60 0,60 10
р« 10 75 0,75 15
Р7 12 90 0,9 15
р8 >12 100 1,0 10
Для определения допустимой динамической нагрузки на оперированную конечность в ходьбе в различном темпе в зависимости от послеоперационного срока использованы имеющиеся в литературы данные (Засиор-ский В.М., Каймин М.А. 1978), которые приведены в таблице 4.
Таблица 4
Зависимость процента динамической нагрузки (Р) от темпа ходьбы
Темп ходьбы Прирост статической на- Коэффициент Срок после опе-
(шаг/мвд) грузки (Р) в % расчетаЬ рации (недели)
0 10 0,1 2-4
30 15 0,15 4-6
40 20 0,20 6-8
50 25 0,25 8-10
60 30 0,3 10-12
70 35 0,35 >12
Таким образом, полная нагрузка в ходьбе будет рассчитываться как сумма статической и динамической нагрузки в данный срок после операции.
Например, масса тела 75 кг, срок после операции 4 нед. Тогда расчетный коэффициент К,=0,3 и статистическая нагрузка 22,5 кг. Динамическая прибавка в этот срок составит 3,37 кг. Суммарная нагрузка в ходьбе будет равна Р= 22,5+3,37=25,87 кг.
Используя динамические наблюдения больных определены поправочные коэффициенты — К2 сопряженности величины оптимальной нагрузки с полом и возрастом пациента (табл.5). [1]
Таблица 5
Поправочные коэффициенты в зависимости от пола и возраста пациента
Возраст (лет) и его группа (i) Пол
Мужской Женский
71 — 4 0,85 0,80
Кроме того, при ходьбе с увеличением роста больного возрастает длина его шага и ударная нагрузка на конечность, которая при случайных колебаниях ее величины и направления создает предпосылку к развитию нестабильности компонентов эндопротеза. Поэтому, для уменьшения отрицательного влияния этого фактора с увеличением роста больного рекомендуемая длина шага и динамическая нагрузка должна быть уменьшена. На основании экспертных оценок нами были присвоены коэффициенты К2=1,0-Ю,8 с эмпирическим дискретом 0,05 (табл. 6), отсчитываемые от 1-й
группы, где отрицательный эффект ударной нагрузки минимальный до 5-й, где он максимальный.
Таблица 6
Поправочный коэффициент нагрузки в зависимости от роста
Рост (см) 150-159 160-169 170-179 180-189 >190
Группа роста (1) 1 2 3 4 5
к2 1,00 0,95 0,90 0,85 0,80
Однако, правильная эксплуатация оперированной конечности возможна только с учетом всех основных показателей состояния опорно-двигательной системы, характера оперативного вмешательства и условий и факторов социальной адаптации больного. Для этого приведенный выше основной перечень составляющих информации о больном был развернут с необходимой степенью подробности. Также, как в предыдущих случаях для учета этих составляющих при расчете оптимальной весовой нагрузки для них нами были вычислены соответствующие поправочные коэффициенты •КЗ + К19 (табл.7 и табл.8).
Таблица 7
Поправочные коэффициенты для индивидуальных показателей пациента_
К; Дополнительные признаки, харакгеризирующие больного Коэффициенты
1 г 3
Кз Диагноз:
Идиопатический коксартроз — 1,0
Асептический некроз головки бедренной кости — 0,9
Диспластический коксартроз — 0,8
Ревматоидный артрит 0,8
К4 Степень поражения сустава:
I ст 1,0
Ист 0,9
Ш ст 0,8
Данные рентгенометрии тазобедренного сустава:
к5 Высота суставной щели:
незначительное сужение до 4 мм 1,0
умеренное сужение до 2 мм 0,9
резкое сужение, деформация суставной щели 0,8
Кб Состояние костной ткани:
склероз субхондральных пластинок 1,0
склероз субхондральных пластинок, краевые костные разрастания 0,9
выраженный склероз субхондральных пластинок, краевые костные разрастания, кистевидные изменения 0,8
1 2 3
к7 Остеопороз:
локальный 1,0
сегментарный 0,9
распространенный 0,8
к„ Наличие сопутствующей патологии в ОДС:
Остеохондроз с корешковым синдромом 1,0
поражение контралатерального сустава 0,9
деформирующий артроз смежных суставов на стороне поражения 0,8
к, Хирургический_доступ :
Передний 1,0
Доступ по Кохеру (задненаружный) 0,9
Латеральный доступ с отсечением большого вертела 0,8
кю Способы^шксации эняопротеза:
Цементная 1,0
Гибридная 0,9
Бесцементная 0,8
К» Болевой синдром:
слабые, перемежающиеся, стартовые, проходящие в процессе ходьбы 1,0
боли умеренные позволяющие выполнять некоторую работу 0,9
боли сильные, возникающие спонтанно, при ходьбе, препятствующие всякой деятельности 0,8
К12 Статико-динамическая функция конечности:
незначительное ограничение 1,0
умеренно ограничение 0,9
выраженное ограничение 0,8
к,з Ограничение подвижности в суставе:
Незначительное 1,0
Умеренное 0,9
Выраженное 0,8
К,4 Контрактура:
Легкая 1,0
Умеренная 0,9
Выраженная 0,8
Таблица 8 Поправочные коэффициенты для факторов социальной адаптации пациента
К,5 Профессиональная деятельность:
не работает 1,00
интеллектуальная работа 0,95
работа связана с умеренной ходьбой 0,90
с интенсивной ходьбой 0,85
с физической нагрузкой 0,80
к15 Наличие семьи:
живет в семье 1,0
есть возможности посторонней помощи 0,9
живет один 0,8
1 г 3
К,7 Наличие лифта:
лифт есть 1,0
Лифта нет, проживает не выше 2 этажа 0,9
Лифта нет, проживает выше 2 этажа 0,8
К,8 Транспорт:
пользуется личным транспортом 1.0
пользуется общественным транспортом 0,9
ходит пешком 0,8
К,9 Инвалидность:
не имеет 1,0
III группа 0,95
11 группа 0,90
I группа 0,80
Для того, чтобы оценки с балльной размерностью перевести в безразмерные коэффициенты, группа независимых экспертов-ортопедов производила у одного и того же больного самостоятельную повторную балльную оценку уровня нарушений в указанных градациях. Полученное множество оценок отдельных экспертов по каждому уровню сравнивалось с эталонами и степень их соответствия рассчитывалась по коэффициенту сопряженности. Полученный коэффициент принимался в качестве поправочного к данному показателю. Достоверность результатов проверена по критерию X2. Она показала их соответствие эмпирическим (р
На правах рукописи.
Казарян Гагик Мушегович
14.01.15 — травматология и ортопедия.
Автореферат диссертации на соискание ученой степени кандидата медицинских наук.
Москва 2015 г.
2 2 ш 2015
Работа выполнена в ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М.Сеченова» Минздрава России
Научный руководитель:
Доктор медицинских наук, профессор Мурылев Валерий Юрьевич
Официальные оппоненты:
Ахтямов Ильдар Фуатович, доктор медицинских наук, профессор, заведующий кафедрой травматологии, ортопедии и хирургии экстремальных состояний ГБОУ ВПО Казанский государственный медицинский университет Минздрава России
Верещагин Николай Александрович, доктор медицинских наук, профессора кафедры экстремальной хирургии и медико-социальной экспертизы ФПКВ ГБОУ ВПО Нижегородская государственная медицинская академия Минздрава России
Ведущее учреждение:
ГБУЗ Московской области «Московский областной научно-исследовательский институт им. М.Ф.Владимирского» Министерство здравоохранения Московской области
Защита диссертации состоится 2015 г. в_ часов
на заседании диссертационного совета Д. 206.040.11 при ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М.Сеченова» по адресу: 119991, г. Москва, ул. Трубецкая, д. 8, стр. 2.
С диссертацией можно ознакомиться в центральной научной медицинской библиотеке ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М.Сеченова» (119034, Москва, Зубовский бульвар, д. 37/1) и на сайте Первый МГМУ им. И.М. Ce4eHOBawww.mma.ru
Автореферат разослан« 2015 г.
Ученый секретарь Диссертационного Совета доктор медицинских наук, профессор
Тельпухов Владимир Иванович.
Актуальность исследования.
Диспластический коксартроз относится к числу наиболее тяжелых дегенеративно-дистрофических поражений тазобедренного сустава. При этом имеются выраженные изменения не только вертлужной впадины, но и деформация проксимального отдела бедренной кости, которая имеет узкую цилиндрическую форму и ротирована кнаружи с углом антеверсии, достигающим 60° и более. (1,2,5,34,46,194).
Количество больных, имеющих тяжелые деформации бедренной кости и вертлужной области, вследствие прогрессирования анатомо-функциональных врожденных изменений, а также в результате проведенных ранее корригирующих операций, неуклонно растет. Так, по статистическим данным, в Российской Федерации данная патология составляет 2-3% от всей патологии суставов. Чаще всего это пациенты среднего возраста, готовые продолжать трудовую деятельность и вести активный образ жизни, и тотальное эндопротезирование, в настоящий момент, является методом выбора для лечения данной группы больных.
По данным отечественной и зарубежной литературы эффективным методом лечения данной патологии является эндопротезирование тазобедренного сустава. Количество других операций неуклонно с каждым годом уменьшается, т. к. они проигрывают эндопротезированию в положительных отдаленных исходах и не теряют своей эффективности при выполнении их на ранних сроках развития заболевания. Поэтому тотальное эндопротезирование всё чаще осуществляется больным среднего возраста и даже молодым для того, чтобы не только облегчить им существование на хорошем бытовом уровне, но и интегрировать их в трудовую деятельность.
В отличие от «обычного» первичного эндопротезирования оперативные вмешательства, выполняемые у пациентов с диспластическим коксартрозом, имеют существенные качественные отличия. Они заключаются в особенности предоперационной подготовки, в необходимости более длительного времени выполнения операции, в высоком риске кровотечения и послеоперационных
осложнений, в особенностях послеоперационного ведения больных.
Технические трудности эндопротезирования при диспластическом коксартрозе обусловлены наличием сегментарных дефектов вертлужной впадины, анатомическими изменениями проксимального отдела бедренной кости, укорочением конечности.
Учитывая трудность эндопротезирование у больных с диспласгическим коксартрозом, применение компьютерной навигации, которая позволяет анатомически точно установить компоненты эндопротеза, и тем самым улучшить качество эндопротезирования, является актуальной проблемой не только в научном плане, но и для практического здравоохранения.
Целью исследования
Задачи исследования:
1. Определить показания и изучить возможности компьютерной навигации при эндопротезировании тазобедренного сустава.
2. Разработать методику предоперационного планирования у больных с диспластическим коксартрозом.
3. Определить конструктивные особенности тотального эндопротеза тазобедренного сустава при компьютерной навигации;
4. Уточнить технику эндопротезирования тазобедренного сустава при компьютерной навигации;
5. Дать сравнительный анализ ближайших и отдаленных результатов эндопротезирования при диспластическом коксартрозе с использованием компьютерной навигации и традиционной методики.
Научная новизна.
1. Впервые доказано, что при тяжелых формах диспластичсского коксартро-за показано тотальное эндопротезирование тазобедренного сустава с применением компьютерной навигации, которая позволяет выполнить установку компонентов с высокой точностью.
2. Впервые использованы вертлужные компоненты с современным покрытием и узлом трения с меньшей степенью износа;
3. Впервые доказана целесообразность использования ножки Вагнера при диспластическом коксартрозе;
4. При компьютерной навигации достигается более точная установка всех компонентов эпдопротеза;
5. Впервые проведен сравнительный анализ результатов тотального эндопро-тезирования тазобедренного сустава при диспластическом коксартрозе с применением компьютерной навигации и при использовании стандартного метода.
Практическая значимость.
1. Применение навигационной технологии позволяет непосредственно перед операцией с помощью специальных датчиков определить анатомические особенностей тазобедренного сустава с определением его центра и переднезадней оси, центра вращения головки бедра и других компонентов конечности;
2. Сумма полученпых данных отображается на компьютере в виде диалогового окна и является первичной оценкой кинематики, позволяющей оценить исходное состояние сустава по отношению к механической оси конечности;
3. Необходимый опил бедренной кости и глубину удаления вертлужной впадины выполняются под контролем компьютерной навигации, который подсказывает результирующую правильную ориентацию компонентов;
4. Навигационная компьютерная технология позволяет проверить каждый этап операции, своевременно при необходимости скоррегировать его и оставить в памяти компьютера;
Использование навигации позволяет повысить качество эндопротезирования, что способствует улучшению результатов лечения.
Основные положения, выносимые на защиту.
1. Показанием к навигационному эндопротезированию является диспла-стический коксартроз 3 степени с тяжелой деформацией сустава, возникших в результате прогрессирования основного процесса и перенесенных ранее операций;
2. Компьютерная навигация позволяет при предоперационном планировании учесть порочное положение суставных кондов, что важно в последующем для оптимальной установки имплантата;
3. Принимая во внимание неизбежные при диспластическом коксартрозе выраженные анатомо-функциональные изменения, основной частью верт-лужного компонента эндопротеза являются чашки RM, Trilogy с узлом трения, имеющим меньшую степень износа, а бедренного компонента — коническая ножка Вагнера из биосовместимого титанового сплава, разработанная для бесцементной фиксации, конусообразная форма которой создает благоприятные биомеханические условия для равномерного распределения нагрузок на проксимальный отдел бедренной кости;
4. При выраженном остеопорозе бедренный компонент устанавливаем на размер больше, а при хорошем качестве кости устанавливаем ножку эндопротеза «размер в размер»;
| Видео (кликните для воспроизведения). |
5. Компьютерная навигация позволяет оптимизировать опилы костей и достичь адекватного баланса связок, что позволяет достичь стабильности сустава, уменьшить болевой синдром и начать более раннюю по сравнению со стандартной методикой активизацию пациента;
6. Применение при эндопротезированин тазобедренного сустава компьютерной навигации позволяет получить положительный отдаленный результат в 96.1% случаев (по сравнению с 90% у больных контрольной группы), что позволяет нам рекомендовать данную методику к применению в специализированных отделениях.
Личный вклад соискателя
Усовершенствование оперативного вмешательства при эндопротезированин тазобедренного сустава с использованием компьютерной навигации, а также в анализе результатов проведенного лечения. Предложенное им устройство позволяет максимально точно выполнить установку вертлужного компонента, что повышает качество эндопротезирования.
Апробация работы.
Основные положения диссертации включены в материалы в Всероссийском научно-практическом конференции с международным участием (Казань, 2013 год).
Работа апробирована на совместном заседании сотрудников кафедры травматологии, ортопедии и хирургии катастроф ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М.Сеченова» и клиники травматологии-ортопедии ГКБ № 67 г. Москвы 25.10.2013 г.
Внедрение в практику. Разработанные и усовершенствованные в диссертации методики используются в работе ортопедо-травматологических отделений ГКБ им. СЛ.Боткина, ГКБ № 67 г. Москвы.
Материалы исследования использованы в преподавании цикла травматологии и ортопедии студентам и клиническим ординаторам, проходящим обучение в ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М.Сеченова»
Соответствие диссертации паспорту научной специальности
Диссертация соответствует шифру специальности: 14.01.15. Травматология и ортопедия; формуле специальности: Травматология и ортопедия — область науки, занимающаяся методами диагностики, лечения и профилактики повреждений, их последствий, врожденных и приобретенных заболеваний опорно-двигательной системы (позвоночника, грудной клетки и конечностей). Совершенствование методов профилактики, диагностики и лечения заболеваний и повреждений опорно- двигательной системы будет способствовать сохранению здоровья населения, восстановлению трудоспособности, сокращению продолжительности лечения и улучшению его качества; области исследований согласно пунктам 3,4; отрасли наук: медицинские науки
Публикации.
По материалам диссертации опубликованы 5 печатных работ, из которых 4 в журналах, рекомендуемых ВАК, 1 авторское свидетельство, которые полностью отражают содержание диссертации.
Изобретение.
Патент РФ на полезную модель «Измеритель глубины рассверливания вертлужной впадины» № 131291 Зарегистрировано в Государственном реестре полезных моделей Российской Федерации 20.08.2013 г.
Структура и объем работы.
содержащего 207 источников, из которых 122 — зарубежных авторов. Работа иллюстрирована 78 рисунками и 13 таблицами.
Содержание диссертации.
В клинике травматологии-ортопедии и в Центре эндопротезирования костей и суставов на базе больницы им. С.П.Боткина в период с 2010 по 2013 годы были под нашим наблюдением 69 больных с диспластичсским коксартрозом 3 степени, которым произведены операции эндопротезирования тазобедренного сустава с использованием компьютерной навигационной технологии, составивших основную группу. Для сравнения полученных данных была создана контрольная группа, включающая 40 больных с аналогичной патологией. Принимая во внимание, что больные обеих групп были идентичны по возрасту, анамнезу заболевания и клинической картине, мы сочли возможным при статистической обработке объединить их, доведя общее количество наших больных до 109 человек. Из них у 41 пациента имелось двусторонне поражение тазобедренных суставов.
Женщин было 92 (84,3%), мужчин — 17 (15,7%), в возрасте от 26 до 79
лет.
В процессе изучении клинического материала были использованы: клинико-лабораторные и лучевые (рентгенография, КТ) методы исследования.
При поступлении пациентов в стационар выясняли жалобы больных, производили тщательный сбор анамнеза, обращая внимание на сопутствующие заболевания с целью соответствующей терапии з период предоперационной подготовки.
Статистическая обработка полученного материала с целью объективизации данных проводилась методом определения средних величин с использованием понятий взвешенной средней арифметической,
дисперсии, среднего квадратического отклонения, средней ошибки средней арифметической. Достоверность различий между показателями оценивалась с помощью коэффициентов Стыодента (t).
При оценке исходной функции тазобедренного сустава при поступлении в клинику по шкале Hariss отличная или хорошая функция не были зафиксированы ни в одном случае. Удовлетворительная функциональная оценка с набором более 70 баллов (средний балл 73,3 ±2,3) имелась у 8 больных (8,3%). У остальных 101 больного (91,7%) функциональные результаты были плохими с оценкой в среднем в пределах 51 балла (51,9 ±11,6).
Успех «стандартного» эндопротезирования складывается из нескольких составляющих, которые включают предоперационное планирование, правильное использование шаблонов в ходе операции, опыт хирурга, и т.д. Тем не менее, при этом могут возникнуть сложности с правильной ориентацией компонентов эндопротеза относительно механической оси конечности, с полноценной компенсацией вальгусной (или варусной) деформации, анте- или ретроверсии, с соблюдением угла правильной ротации при установке компонентов. Всего этого можно избежать при использовании навигационной технологии.
Хорошие функциональные результаты могут быть достигнуты только при правильном выборе системы эндопротеза и точном восстановлении физиологически нормальной анатомии тазобедренного сустава. Сложность предоперационного планирования у больных с диспластическим коксартрозом заключается в наличии у них патологических изменений как в вертлужной впадине, так и в проксимальном отделе бедра.
Исходя из этого, целью предоперационного планирования является определение типа протеза и размеров всех его компонентов, а также определение ориентации чашки по отношению к вертлужной впадине, определение положения ножки в костномозговом канале и коррекция длины конечности.
Важное значение приобретают предварительные рентгенологические исследования, с помощью которых определялись линейные и объемные величины для выбора типа и размеров составных частей эндопротеза. При необходимости получения более полной информации подсчет длины можно произвести с использованием КТ.
При планировании установки вертлужного компонента используются шаблоны, которые сопоставляются с рентгеновскими снимками. Производится наложение нескольких шаблонов на рентгенограмму таза под углом абдукции примерно в 40 градусов, чтобы выбрать оптимальный размер вертлужного импланта.
Задачами шаблонирования бедренного компонента является определение размера того импланта, который будет использоваться, а также оптимального места для остеотомии шейки бедра. Предоперационное планирование имплантации бедренного компонента включает в себя как минимум два рентгеновских снимка, включающих снимок таза в прямой проекции, центрованный по симфизу, и боковой снимок отведенной нижней конечности. Для определения реальных масштабов рентгеновского снимка могут быть использованы маркеры масштабирования. Этот прием позволяет более точно прогнозировать размеры компонента импланта.
Для подсчета оптимальной длины шейки бедра определяют величину отклонения по срединной оси, а также линейные параметры. На рентгенограмме маркируются размеры вертлужной впадины и ее положения, а также центр вращения.
В процессе планирования, особенно с послеоперационными деформациями вертлужной впадины и проксимального отдела бедренной кости, когда обычная рентгенограмма иногда бывает мало информативна, мы
используем данные компьютерной томографии.
Всем нашим больным имплантировался бесцементный тотальный эндопротез с чашкой и ножкой Вагнера.
Ножка эндопротеза Вагнера разработанная для бесцементной фиксации, изготовлена из биосовместимого титанового сплава. Характерной особенностью ножки является пескоструйная обработка поверхности. Ножка имеет сужение под углом 5° и наличие 8 острых ребер, расположенных равномерно по периметру. Такая форма ножки обеспечивает стабильную её фиксацию в костномозговом канале, в том числе, ротационную, и позволяют выполнять интраоперационную корректировку антеверсии. Конусообразная форма создает благоприятные биомеханические условия для равномерного распределения нагрузок на проксимальный отдел бедренной кости и создает прочную фиксацию методом заклинивания, обеспечивая при этом жесткую медиолатералъную стабильность. Ножка используется со стандартным и расширенным офсетами, что обеспечивает идеальную посадку с учетом особенностей пациента.
Операция эндопротезирования с использованием навигации начинается с установки специальных датчиков, с помощью которых вводятся данные пациента и производится расчет положения анатомических костных структур, определение осей бедра и костей таза, центра тазобедренного сустава. Определяются также параметры центра вращения головки бедра, балансировку движений (сгибание-разгибание) и шаблоны опила кости с правильной ориентацией всех компонентов.
Доступ к тазобедренному суставу осуществлялся по стандартной методике переднелатеральным или заднелатеральным доступами. Чаще использовали переднелатеральный доступ, т.к. у большой части наших больных большой вертел был смещен кзади вследствие перенесенных в прошлом корригирующих операций. Это определяло задний доступ, как более технически трудный.
После послойного обнажения капсулы сустава она рассекается, и за
счет сгибания, приведения и наружной ротации вывихивается головка бедренной кости. Намечаем линию спила и производим опил шейки бедра согласно предоперационному планированию. При обнаружении экзостозов их удаляли.
Компьютерная оценка дна вертлужной впадины производится для определения глубины римера при её навигационной подготовке. Для этого, размещая шуп пойнтера в ямке, начинаем оцифровку нажатием кнопки «SELECT» и медленно перемещая щуп по поверхности ямки. При этом убеждаемся, что самая медиальная часть ямки включена. Затем специальным сконструированным нами инструментом, на который который получен патент на изобретение № 131291 от 20.08.2013 года, измеряем глубину рассверливания, необходимую для погружения вертлужного компонента.
Центр тазобедренного сустава и диаметр вертлужной впадины рассчи-вываются по оцифровке суставной поверхности щупом пойнтера. Вертлужная губа служит в качестве визуального расширения при навигационной подготовке вертлужной впадины. При этом, помещая щуп пойнтера на губу, начинаем оцифровку, медленно продвигая пойнтер вдоль губы.
Важно перед обработкой вертлужной впадины убедиться, что настройки диаметра римера программного обеспечения установлены согласно размеру используемого римера. Для этого пойнтером проводим по вертлужной впадине для регистрации размеров суставной поверхности на компьютере. При необходимости осуществляем коррекцию путем нажатия кнопок «+» или «-« («плюс-минус»). Расположив ример в вертлужной впадине, выравнивая его наклон и поворот кпереди, начинаем рассверливание с удалением суставного хряща. При этом тщательно следим за глубиной ямки и изменением центра тазобедренного сустава. После этого к инструменту прикладывается второй трекер для точного определения углов антеверсии и инклинации, необходимых для данного пациента.
Под контролем навигации производили рассверливание вертлужной впадины шаровидными или коническими фрезами нарастающих размеров, избегая повреждения четырехсторонней пластинки. Далее располагаем импактор чашки, совместив наклон и поворот кпереди и начинаем вбивание с антеверсией от 15 до 30 градусов.
Во время вбивания чашки необходимо контролировать глубину вставки. Опорный показатель глубины вставки представляет собой записанное окончательное положение римера, который показан на мониторе синей прозрачной полусферой.
Перед установкой ножки эндопротеза важным является определение длины конечности. Для этого конечность устанавливаем в нейтральное положение и помещаем щуп пойнтера на дистальный кожный маркер и, нажимая на кнопку SELECT пойнтера, осуществляем запись. Для установки бедренного компонента трекер фиксируем проксимально внутри главного разреза.
В положении больных на боку путем наружной ротации вывихивается бедро. При этом., интерфейс трекера располагается под углом 45° кпереди от фронтальной плоскости бедренной кости. Приводим ногу в нейтральное положение и фиксируем его пойнтером для записи положения.
Для установки правильной оси конечности определяем среднюю точку ахиллого сухожилия, сгибая голеиь до угла 90°, и фиксируем его положение кнопкой «SELECT», прикасаясь пойнтером к центру средней точки ахиллова сухожилия.
Навигация ножки эндопротеза и расширенного вправления требует оцифровки нескольких бедренных опознавательных точек для определения правильного положения в сагиттальной плоскости, для определения опорных значений движений кпереди, положения варуса-вальгуса и сгибания-разгибания.
Навигацию ножки эндопротеза осуществляется диалогом «Model Verification» («Проверка модели») с включением оцифрованной бедренной
кости и численного отображения выравнивания длины конечности.
Вскрываем костномозговой канал окончатым долотом. Точку введения долота определяли измерением расстояния от наружного края большого вертела, рассчитанного при предоперационном планировании для избегания вальгусной или варусной установки ножки эндопротеза.
После формирования костномозгового канала присоединяем трекер и ножку эндопротеза к специальному устройству введения ножки. На мониторе фиксируем выбранное положение.
Производим обработку ложа эндопротеза модульными рашпилями до необходимого размера, и устанавливаем бедренный компонент в положении антеторсия, как правило, под углом в 5-10 градусов.
Для окончательного вправление требуется повторная оцифровка центра тазобедренного сустава с размещенными имплантатами для чего, нажимая кнопку «SELECT» трекера бедренной кости, медленно вращаем бедро, изменяя радиус. При этом длина конечности и смещение тазобедренного сустава рассчитываются автоматически. Нажатием клавишей «да» или «нет» подтверждаем изменения или оставляем конфигурацию текущего имплантата с окончательной фиксацией результата.
В заключении сустав промывается раствором антисептика, производится послойное ушивание раны с установкой дренажей.
Для объективизации полученных данных были изучены в сравнительном аспекте особенности операции с использованием навигационной техники и эндопротезированияем, выполненным стандартным методом. Проведя сравнительный анализ этапов операций, мы отметили уменьшение травматичности операции при навигационной технологии. Навигация позволила оптимизировать экономное удаление пораженной части вертлужной впадины, произвести оптимальную резекцию проксимального суставного конца бедренной кости с положительным
балансом связок. Это позволило имплантировать эндопротез с соблюдением всех необходимых осей и углов, что способствовало уменьшению болевого синдрома.
Мы не отмечали каких-либо воспалительных явлений в области проведения стержней-пинов. И хотя введение стержней в кость несколько увеличивало продолжительность операции, но это позволило имплантировать эндопротез с соблюдением всех осей и углов.
При использовании стандартной методики были отмечены интраопе-рационные ошибки в виде неправильно проведенной ножки эндопротеза (в 2 случаях), некорректно присоединения треккера к стержню (в 1 случае), неправильно взятых анатомических ориентиров (в 4 случаях). Данные проблемы при навигации решались одномоментно. В случае, например, ошибок в анатомнических ориентирах выполнялось повторное сканирование ориентиров. Всё это объективно указывает на преимущества навигационной технологии в процессе самой операции.
В раннем послеоперационном периоде потребности в аналгетиках для купирования болевого синдрома были сходными для основной и контрольной групп. Однако в последующем отмечен более быстрый регресс болевого синдрома у больных после эндопротезирования с использованием навигационной технологии. Мы связываем это с тем, что навигация позволила добиться более точной установки оси конечности и оптимального баланса связок. Правильное соотношение связочного аппарата способствует уменьшению болевого синдрома, что объясняет большее число больных основной группы с лучшим мышечным тонусом, лучшими движениями в оперированном суставе со сгибанием до 90 градусов уже на 2-ой день по сравнению с больными контрольной группы (соответственно 82 человека или 79,5% в основной и 8 человек или 26,6% — в контрольной группе). И в дальнейшем реабилитация шла быстрее у больных основной группы.
Для предотвращения избыточного приведения оперированной конечности между ног пациента укладывается клиновидный валик. Со 2-3-го дня после
операции осуществлялась пассивная мобилизация тазобедренного сустава методистом ЛФК для ускорения ликвидации отека и обеспечения раннего включения мышц. Для улучшения микроциркуляции назначался курс магнитотерапии.
В течение 6-ти недельного периода на оперированную ногу давалась 30% нагрузка с использованием ходунков или костылей. По окончанию данного срока пациенты переходили на трость. Полную нагрузку разрешали через 4,5 месяца.
Для определения степени восстановления функции тазобедренного сустава обследовали и тестировали больных, используя 100-бальную шкалу Харриса (Harris W.H., 1971 г.).
Оценка исходов лечения проводилась по 4-х балльной системе. При этом отличный результат оценивался в 90 — 100 баллов, хороший — в 80 -89 баллов, удовлетворительный — в 70 — 79 баллов, неудовлетворительный — в менее 70 баллов.
1. Под отличным результатом подразумевается исход лечения, при котором больные вели активный образ жизни, передвигались без дополнительной опоры при отсутствии болевого синдрома;
2. Под хорошим результатом подразумевается исход лечения, при котором больные вели активный образ жизни, передвигались без дополнительной опоры при отсутствии болевого синдрома, но допускается небольшие анатомическими нарушениями, существенно не влияющими на функцию конечности ввидс укорочения конечности в пределах 1-1,5 см, ограничение движений в тазобедренном суставах в пределах не более 10 градусов;
3. При удовлетворительном результате опорность конечности сохранена. Однако отмечаются периодически возникающие боли после длительной нагрузки. При клиническом обследовании ось конечности сохранена, но имеются укорочение конечности в пределах 2 см, контрактура в тазобедренном суставе более 15 градусов;
4. При неудовлетворительном результате имеется выраженный болевой синдром, укорочение конечности более 2 см, опорная функция конечности нарушена.
Анализ функциональных результатов через 1 месяц лосле проведенной операции демонстрирует лучший результат у больных, где применялось компьютерное обеспечение. В основной группе 96 (93,2%) больных активно передвигались и могли прогуливаться в течение более 30 минут без болевого синдрома. В контрольной группе аналогичный эффект получен у 24 (80%) больных.
Ближайшие результаты лечения в сроки до 0,5 года после операции изучены у всех наших больных (таблица 1). При этом установлено
Таблица 1.
Сравнительная характеристика ближайших результатов лечения больных основной и контрольной групп с учетом шкалы Харриса.
Оценка Основная Контрольная
результатов Абсолюта В% Абсолюта. В%
Отличный (90 и >баллов) 52 76 16 40
Хороший (80-89 баллов) 15 21 20 50
Удовлетвор. (70-79 баллов) 2 3 4 10
Итого: 69 100 40 100
отсутствие разницы в функциональных результатах в обеих группах. В том числе, нет признаков нестабильности эндопротеза, нет разницы при ходьбе «на дальность» и в объеме движений в оперированном коленном суставе.
Отдаленных результатов в сроки от 1 до 2 лет после операции изучены у 62 (89,8%) больных основной и у 34 (85%) больных контрольной групп. При изучении главное внимание обращали на бытовую и производственную активность и опорную функцию конечности. Хороший результат отмечен в 96,1% случаев у больных основной и в 90% у больных контрольной группы
(таблица 2).
Анализ сравнительных данных показал, что большой разницы в результатах лечения больных основной и контрольной групп в отдаленном периоде нет. Основное преимущество навигационной технологии заключается в
Таблица 2.
Сравнительная оценка отдаленных результатов лечения больных основной и контрольной групп.
.Результат Количество больных
Основная группа Контрольная группа
Абсолюта. В% Абсолюта. В%
Отлично 52 83,8 27 79,5
Хорошо 9 14,6 4 11,7
Удовлетворительно 1 1,6 3 8,8
Итого: 62 100 34 100
математически точном расчете направлений и объема удаления вертлужной впадины и резекции суставного конца бедра, в исправлении всех видов деформаций, в создании точной механической анатомической оси конечности путем оптимальной установки компонентов имплантата. Всё это способствует уменьшению болевого синдрома, повышению стабильности эндопротеза и более ранней активизации больных по сравнению с пациентами контрольной группы.
Выводы
1. Показанием к навигационному эндопротезированию является диспластиче-ский коксартроз 3 степени, осложненный тяжелой деформацией сустава в результате прогрессирования основного патологического процесса и перенесенных ранее операций;
2. Предоперационное планирование позволяет рассчитать идеальное положение вертлужного компонента на основании рентгенограмм и КТ, что в свою очс-
редь позволяет при помощи компьютерной навигации установить данный компонент в идеальном положении.
3. Вертлужный компонент может быть установлен обычный полусферический, а бедренный — коническая ножка Вагнера бесцементной фиксации, конусообразная форма которой создает благоприятные биомеханические условия для равномерного распределения нагрузок на проксимальный отдел бедренной кости и позволяет ее имплантировать не зависимо от ротационной деформации бедренной кости;
4. Целесообразна установка вертлужного компонента под навигацией и оценка длины конечности. Установка конической ножки Вагнера при помощи компьютерной навигации нецелесообразна.
5. Навигация позволяет достичь высокоточной установки эндопротеза, что способствует стабильности сустава и его более правильной функции.
6. Применение при эндопротезировании тазобедренного сустава компьютерной навигации позволяет получить положительный отдаленный результат в 98,4% случаев (по сравнению с 91,2% у больных контрольной группы), что позволяет нам рекомендовать данную методику к применению в специализированных отделениях.
Практические рекомендации
1. Подготовительный этап эндопротезирования тазобедренного сустава с использованием навигационной технологии начинается в операционной с установки датчиков на кости таза и бедро для обеспечения связи компьютера с анатомическими костными структурами и согласования компьютерной программы;
2. Производится оценка анатомических данных особенностей тазобедренного, коленного, голеностопного суставов, сумма которых является первичной оценкой кинематики, позво.ляющей оценить исходное состояние по отноше-
нию к механической оси, которое отображается на компьютере в виде диалогового окна;
4. Под контролем навигации чашка эндопротеза устанавливается, с учетом инклинации от 40 до 50 градусов, а антеверсии от 15 до 30 градусов;
5. Под контролем навигации с помощью буров и модульных рашпилей формируется костномозговой канал необходимых размеров и устанавливается ножка эндопротеза. Необходимо отметить, что коническая форма ножки позволяет выбрать оптимальный угол торсии шейки эндопротеза. Антеторсия бедренного компонента, как правило, устанавливалась в 5-10 градусов;
6. При выраженном остеопорозе бедренный компонент устанавливаем на размер больше, а при хорошем качестве кости устанавливаем ножку эндопротеза, соответствующую последнему римеру;
7. После вправления эндопротеза под контролем программного обеспечения при помощи пойнтера измеряем длину конечности, проверяем углы между шейкой и вертлужным компонентом эндопротеза, проверяем потенциальный зазор, объем движений и фиксируем полученные данные;
8. При положительных результатах компьютерной навигации производим окончательную установку компонентов эндопротеза с навигационной и клинической оценкой результатов.
Список публикаций по теме диссертации:
1. Мурылев В.Ю., Елизаров П.М., Рукин ЯЛ., Казаряи Г.М., Музыченков A.B., Калинский Б.М. Ксарелто в профилактике тромбоэмболии у пациентов с венозной патологией при эндопротезировании // «Врач». Москва, 2011, №12. С. 55-59
2. Мурылев В.Ю., Холодаев М.Ю., Елизаров П.М., Рукин Я.А., Казарян
Г.М. Эндопротезирование коленного сустава при его массивных деструкциях у ортопедических больных // «Врач». Москва, 2012, №2. С. 74-81
3. Мурылев В.Ю., Казарян Г.М., Елизаров П.М., Жучков А.Г., Рукин Я.А. Тотальное эндопротезирование тазобедренного сустава с использованием конических ножек // «Врач». Москва, 2013; №7. С. 52-54
4. Мурылев В.Ю., Терентьев Д.И., Елизаров П.М., Рукин ЯА., Казарян Г.М. Тотальное эндопротезирование тазобедренного сустава с использованием танталовых конструкции // «Вестник травматологии и ортопедии имени II,Н. Приорова. Москва, 2012; №1. С.24-29
5. Мурылев В.Ю., Жучков А.Г., Холодаев М.Ю., Рукин Я.А., Казарян Г.М. Принципы планирования и подборка компонентов эндопротеза при диспластическом коксартрозе // Сборник тезисов Всероссийской научно-практической конференции с международным участием. Казань, 5-7 сентября 2013. С 84.
6. Кавалерский Г.М., Мурылев В.Ю., Рукин Я.А., Казарян Г.М., Рубин Г.Г. Патент на полезную модель №131291 «Измеритель глубины рассверливания вертлужной впадины». Заявка № 2012156014. Приоритет от 24.12.2012 года. Зарегистрировано в Государственном реестре полезных моделей Российской Федерации 20.08.2013. Москва, 2012
Подписано в печать:
06.07.2015
Заказ № 10825 Тираж — 100 экз. Печать трафаретная. Типография «11-й ФОРМАТ» ИНН 7726330900 115230, Москва, Варшавское ш., 36 (499) 788-78-56 www.autoreferat.ru
Содержание диссертации автор научной статьи: кандидата педагогических наук, Калинина, Ольга Владимировна, 2002 год
ВВЕДЕНИЕ.
ГЛАВА I. АНАЛИТИЧЕСКИЙ ОБЗОР ЛИТЕРАТУРЫ ПО
ПРОБЛЕМАТИКЕ ИССЛЕДОВАНИЯ.
1.1. Эпидемиология остеоартроза.
1.2. Этиопатогенез остеоартроза.
1.3. Лечение остеоартроза.
1.3.1. Оперативное лечение. к 1.3.2. Физическая реабилитация больных при эндопротезировании тазобедренного сустава.
1.3.2.1. Физические упражнения при эндопротезировании тазобедренного сустава.
1.3.2.2. Физические упражнения в воде при эндопротезировании тазобедренного сустава.
1.3.2.3. Применение массажа при эндопротезировании
4 тазобедренного сустава.
Введение диссертации по педагогике, на тему «Физическая реабилитация при эндопротезировании тазобедренного сустава»
Актуальность работы. Артрозы имеют значительный удельный вес в общей структуре заболеваемости населения (до 12 %) и занимают первое место среди поражений суставов (до 80 %). Наиболее распространенной формой дегенеративно-дистрофического поражения (ДДП) является деформирующий коксартроз, который в связи с тяжелым клиническим течением чаще приводит к инвалидности, по сравнению с артрозами другой локализации /42, 69, 70,71,81, 190/.
Консервативное лечение больных деформирующим коксартрозом эффективно только лишь на короткое время при начальных формах заболевания вследствие неустраненных биомеханических нарушений в суставе. Длительное воздержание от хирургических вмешательств влечет за собой грубые изменения в суставе и значительно ухудшает прогноз лечения /77/.
В последние годы широко применяются различные ортопедо-хирургические вмешательства в зависимости от стадии болезни и анатомических изменений /6, 22, 81, 114, 119/. При выборе метода хирургического вмешательства при III и IV стадии коксартроза большинство хирургов отдают предпочтение эндопротезированию /5, 6, 36, 93, 100, 111, 154, 192, 198/.
После такого радикального вмешательства не менее важной задачей является восстановление функции вновь созданного звена опорно-двигательного аппарата (ОДА) и наиболее полная репарация травмированных тканей, определяющих в целом функциональную полноценность оперированного сустава/62, 82, 96, 99, 186, 192/.
В литературе имеются лишь указания о положительном влиянии физических средств реабилитации на клиническое течение коксартроза и после эндопротезирования тазобедренного сустава как в первые недели после операции, так и в более поздние сроки /65, 66,136, 162, 164, 167, 200/.
Несмотря на то, что проблемы восстановления больных при эндопроте-зировании тазобедренного сустава (ТС) привлекают внимание многих специалистов различного профиля, вопросы их физической реабилитации разработаны недостаточно. В частности неясно, как, в связи с длительностью процесса физической реабилитации, его организовать, какие средства и методы использовать в различные периоды и для восстановления функции ходьбы.
Поэтому, мы считаем, что разработка научно-обоснованной методики предоперационной подготовки и послеоперационного ведения больных будет способствовать улучшению результатов хирургического лечения при эндо-протезировании тазобедренного сустава.
Цель работы. Целью настоящей работы является разработка и научное обоснование методики физической реабилитации больных при эндопротези-» ровании тазобедренного сустава по поводу коксартроза III и IV степени.
Научная новизна. Впервые разработана и научно обоснована комплексная этапно-курсовая программа физической реабилитации для больных при эндопротезировании тазобедренного сустава, оперируемых по поводу коксартроза III и IV степени, включающая стационарные и амбулаторные этапы, пребывание дома, комплекс различных средств и методов реабилитации, последовательность их применения по периодам. ^ Определены периодизация и задачи по периодам, основные средства восстановления опороспособности оперированной конечности, статического и динамического равновесия, функции передвижения с дополнительной опорой и навыки правильной ходьбы.
Рабочая гипотеза. Мы предполагаем, что разработанная нами программа физической реабилитации при эндопротезировании тазобедренного сустава по поводу коксартроза III-IV степени будет способствовать скорей-тему восстановлению функций тазобедренного сустава, ходьбы и повышению физической подготовленности больных.
Объект исследования. Система физической реабилитации больных при эндопротезировании тазобедренного сустава.
Предмет исследования. Средства и методы физической реабилитации и эффективность их воздействия на функциональные показатели оперированной конечности больных при эндопротезировании тазобедренного сустава.
Практическая значимость. Разработанная комплексная этапно-курсовая программа физической реабилитации при эндопротезировании тазобедренного сустава существенно повышает функциональные показатели и опороспособность оперированной конечности, в значительной степени восстанавливает навыки правильной ходьбы. Все это позволяет рекомендовать разработанную программу физической реабилитации для широкого исполь-% зования в лечебно-практических учреждениях.
На защиту выносятся следующие положения:
1. Организационная структура этапно-курсовой физической реабилитации больных при эндопротезировании тазобедренного сустава.
2. Комплексная программа физической реабилитации для больных при эндопротезировании тазобедренного сустава.
3. Средства и методы физической реабилитации больных по периодам й при эндопротезировании тазобедренного сустава.
Заключение диссертации научная статья по теме «Теория и методика физического воспитания, спортивной тренировки, оздоровительной и адаптивной физической культуры»
9. Результаты исследования свидетельствуют о том, что разработанная программа физической реабилитации при эндопротезировании ТС является достаточно эффективной, так как у представителей основной группы, полностью выполнившей программу, значительно и достоверно (по сравнению с контрольной группой) улучшились функциональные показатели оперированной конечности, двигательных тестов, выработался устойчивый навык правильной ходьбы без дополнительной опоры, улучшились основные количественные показатели ходьбы. Менее выраженные положительные результаты реабилитации у представителей контрольной группы были связаны с тем, что, начиная с восстановительного периода, они выполнили менее 50 % объема установленных средств восстановления.
10. К концу адаптационного периода выносливость мышц нижних конечностей к ходьбе все еще остается сниженной, так как у представителей обеих групп, особенно контрольной, наблюдается значительная утомляемость при ходьбе в течение дня на 3-4 км. Это требует применения в последующее время периодического прохождения курса физической реабилитации амбулаторно или в стационаре, а также самостоятельного выполнения специальных физических упражнений для поддержания и укрепления мышц таза и пояса нижних конечностей.
Практические рекомендации
1. Комплексная этапно-курсовая программа физической реабилитации для больных при эндопротезировании ТС должна включать стационарные и амбулаторные этапы, пребывание дома, комплекс различных средств и методов реабилитации, последовательность их применения по периодам, основные средства восстановления опороспособности оперированной конечности, статического и динамического равновесия, функции передвижения с дополнительной опорой и навыки правильной ходьбы.
2. Весь восстановительный процесс больных при эндопротезировании ТС следует разделить на 6 периодов этапно-курсовой реабилитации: предоперационный период (1,5 — 2 недели до оперативного вмешательства); ранний послеоперационный период (до 5-7 дней после операции); щадящий период (от 5-7 до 17-21 дня после операции); восстановительный период (с 17-21 дня до 10-12 недели после операции); тренировочный период (с 10-12 недели после операции до 4-4,5 месяцев); адаптационный период (с 4-4,5 до 8-10 месяцев после операции).
3. В предоперационный период средства и методы физической реабилитации направлены на: повышение эмоционального тонуса, максимально возможное улучшение функционального состояния мышечных групп нижних и верхних конечностей, а также поясничного отдела позвоночника, стимуляцию мышц тазового пояса, обучение упражнениям раннего послеоперационного периода, навыкам по самообслуживанию, расслабление приводящих мышц и сгибателей бедра, улучшение кровообращения в конечности. Все это способствует уменьшению боли и улучшению трофики сустава.
В программу физической реабилитации предоперационного периода рекомендуется включать физические упражнения (общеукрепляющие и специальные упражнения, упражнения на внимание, координацию, на растягивание мышц, статические и динамические дыхательные упражнения, рекомендуется выполнять свободные динамические упражнения в голеностопном суставе, кратковременные изометрические напряжения ягодичной группы мышц), массаж, тренажеры (велопедаль и тредбан), физиотерапию (курс лазерной терапии или лекарственного электрофореза назначается для ликвидации болевого синдрома).
4. Физическая реабилитация раннего послеоперационного периода проводится с целью разработки движений в ТС, улучшения трофики тканей оперированного ТС, укрепления мышц нижних конечностей и плечевого пояса, обучения больного ходьбе с костылями. Применяются щадящие упражнения для ТС и общетонизирующие упражнения для здоровых частей тела. Наряду с этим следует применять упражнения для всех суставов здоровой конечности и мелких суставов оперированной. Во избежание послеоперационных осложнений упражнения для ТС в положении лежа как здоровой, так и оперированной конечностью выполнять в облегченных условиях (использовать балканские рамы, полированные поверхности).
Основной особенностью является ранняя разработка функции сустава при поздней осевой нагрузке на него и ранняя изометрическая тренировка мышц, стабилизирующих сустав. К вышесказанному рекомендуется массаж и физиотерапия (для ликвидации остаточных явлений воспаления и улучшения трофических процессов в конечности).
5. В щадящий период физической реабилитации для повышения общего психо-эмоционального тонуса больного, профилактики возможных послеоперационных осложнений со стороны сердечно-сосудистой и дыхательной систем, желудочно-кишечного тракта, пролежней, создания покоя для зоны операции, профилактики ротационной контрактуры проводится дальнейшее расширение методики за счет введения исходного положения стоя, обучения больного ходьбе на костылях, включения отягощений при упражнениях на укрепление мышц плечевого пояса, увеличения упражнений для всех суставов оперированной конечности в облегченных условиях и проведения активно-пассивных движений в оперированном ТС. Проводится массаж и конечные сеансы физиотерапии.
При прохождении первого курса задачами физической реабилитации являются: восстановление функции ТС, нормализация трофики тканей ТС, укрепление мышц тазового пояса, улучшение функционального состояния стоп, а также укрепление мышечных групп как оперированной, так и здоровой конечности, восстановление их выносливости к длительным статическим и динамическим нагрузкам с целью разгрузки и стабилизации оперированного сустава, профилактика или коррекция сопутствующих нарушений ОДА. Рекомендуется использовать упражнения для мышц спины, ягодиц, плечевого пояса. Упражнения в оперированной конечности к концу курса целесообразно выполнять по всем осям. Наиболее эффективным является применение специальных физических упражнений в сочетании с дозированной тренировкой ягодичной группы мышц (ЭМГ-БОС), начиная с пятой недели. Далее следует подключить массаж.
Основные задачи физической реабилитации второго курса направлены на регенерацию костной ткани, тренировку мышечного аппарата поврежденной конечности, формирование временной компенсации (ходьба с помощью костылей). Рекомендуется использовать упражнения для всех суставов ног с преодолением веса конечностей. Большинство упражнений проводится в разгрузке: лежа на спине, животе, на здоровом боку. Большое внимание следует уделять восстановлению силы и выносливости мышц оперированной конечности и, особенно, четырехглавой мышце бедра. Для больных с поражением обоих ТС физические нагрузки в вертикальном положении планируются в меньших количествах. Использование в этом курсе гидромассажа, физических упражнений в воде и плавания, ЭМГ-БОС способствует быстрейшему восстановлению функции сустава.
7. Задачами физической реабилитации тренировочного периода направлены на улучшение состояния ОДА, восстановление навыков правильной ходьбы без дополнительной опоры, адаптацию к некоторым силовым и скоростным напряжениям, а также к длительным статическим и динамическим нагрузкам в повседневной жизни.
На начальном этапе тренировочного периода упражнения должны способствовать развитию и закреплению у больного стойкого равновесия. При решении данной задачи необходимо начинать с тренировки статического равновесия, т.е. с выполнения специальных, развивающих равновесие упражнений при обычном стоянии занимающегося. После чего переходить к закреплению динамической устойчивости за счет целенаправленных упражнений, выполняемых во время передвижения. С 12-ой недели после операции рекомендуется обучать больных переносу веса тела на оперированную конечность. Рекомендуется использование тренажеров, физических упражнений в воде, плавания, ЭМГ-БОС.
8. Одной из основных задач физической реабилитации в тренировочном периоде является обучение больных правильной локомоции ходьбы.
Весь процесс обучения ходьбе целесообразно разделить на 3 этапа. На первом этапе основное внимание уделять обучению стоянию с опорой на обе конечности; второй этап — является переходным от стояния к ходьбе, где разучивают и закрепляют элементы шага; третий этап направлен на воспитание ритмичной, плавной, равномерной ходьбы, приближающейся к ходьбе здорового человека. На первых 2-3 занятиях необходимо использовать дополнительную опору.
9. В адаптационном периоде главными задачами физической реабилитации являются: дальнейшее восстановление правильной локомоции ходьбы, поддержание силы и выносливости мышц нижних конечностей, расширение бытовых возможностей, полная социальная адаптация. Больным рекомендуется пройти один полный курс физической реабилитации в амбулаторных или стационарных условиях, а также выполнять дома рекомендованные комплексы физических упражнений.
10. На отдаленных этапах физической реабилитации главным является применение реабилитационных мероприятий в домашних условиях, включающих в себя: самостоятельно выполняемые комплексы физических упражнений, дозированную ходьбу, а также прохождение 2 раза в год полных курсов физической реабилитации в стационарных условиях с применением всех рекомендуемых средств и форм реабилитации.
11. В процессе физической реабилитации необходимо проводить педагогические наблюдения за больными, а также контролировать воздействие физических нагрузок методом пульсометрии. Оценивать эффективность реабилитационных мероприятий целесообразно с помощью динамометрии, гониометрии, ЭМГ с БОС. Но наиболее важной является оценка качества функции ходьбы и проходимой дистанции.
12. На основании результатов проведенных исследований предложенной нами программы физической реабилитации при эндопротезировании ТС можно заключить, что больным с эндопротезом или эндопротезами можно рекомендовать физические упражнения в зале и бассейне, плавание, гидромассаж, различные тренажеры, а также ЭМГ с БОС.
Программа физической реабилитации, которая должна внедряться в клиники и реабилитационные центры предусматривает главные принципы реабилитации: постепенности, дозированности и доступности. Разработанную и практически апробированную программу физической реабилитации можно применять не только больным после эндопротезирования ТС, но и страдающим коксартрозом I и II степени.
Список литературы диссертации автор научной работы: кандидата педагогических наук, Калинина, Ольга Владимировна, Москва
2. Агабабова Э.Р., Дуляпин В.А. Основные вопросы диагностики и лечения первичного деформирующего остеоартроза // Вопросы ревматологии. -1971. № 4. — С. 31-37.
3. Агабабова Э.Р., Алекберова З.С., Астапенко М.Г. / Справочник по ревматологии. М.: Медицина, 1995. — 272 с.
4. Агаджанян В.В., Пак В.П., Синица Н.С. Значение тотального эндопротезирования в хирургическом лечении больных с коксартрозом // Материалы второго пленума Ассоциации травматологов и ортопедов России,-Ростов на-Дону: 1996. С. 99-101.
6. Арчинова М.И., Родская Н. Л. Влияние сернистого душа-массажа на сердечно-сосудистую систему больных полиартритом / Сборник трудовпрактических врачей лечебных учреждений. Пятигорск: ПНИИКиФ.- 1959.-том 3. — С. 143-152.
7. Аскаров А.Ф. О роли регионарного кровообращения в патогенезе деформирующего артроза // Ревматология. 1985. — № 1. — С. 27.
8. Астапенко М.Г. Клиническая ревматология: Руководство. М.: Медицина, 1989.-581 с.
9. Бахарева A.A. Лечебный массаж при повреждениях и заболеваниях ОДА: Метод разработки для студентов базового ф-та академии по специальности ЛФК, массаж, реабилитация. М.: РИО РГАФК, 1995. — 21 с.
10. Белая H.A. Руководство по лечебному массажу. М.: Медицина, 1983.-287 с.
11. Белая Н.Л., Лебедева И.П. Физические факторы / Спортивная медицина. М.: Медицина, 1984. — С. 178-187.
12. Бердяев А.Ф. Болезни и повреждения суставов и костей. М.: Мед-гиз, 1956.-243 с.
13. Берман А.И. Патологическая анатомия деформирующего артроза тазобедренного сустава / Материалы докладов пленума по вопросам поликлинического обслуживания населения травм, и ортопед, помощью. М.: Медицина, 1965. С. 28-30.
14. Бирюков A.A. Баня и массаж. Минск: Полымя, 1996. — 304 с.
15. Бирюков A.A. Массаж для всех (Справочное пособие). М.: Ариадна, 1996. — 430 с.
16. Бирюков A.A. Массаж для всех. М.: Лукоморье, 1999. — 430 с.
17. Богданов Ф.Р., Рокитянский В.И., Финогенов С.И. Физические методы лечения в травм, и ортоп. Киев: Здоров’я, 1970. — 196 с.
18. Бржозовский А.Г. Обезображивающий артроз // Курс частной хирургии. М.: Медгиз, 1948. — С. 630-632.
19. Быховский З.Е. Лечение болезней суставов. М.: Медгиз, 1951. -156 с.
20. Быховский З.Е. Санаторно-курортное лечение больных с заболеваниями органов движения // Основы курортологии. М.: Медгиз, 1958. — С. 383-397.
21. Быховский З.Е. Ревматические и неревматические заболевания суставов и их санаторно-курортное лечение. М.: Медгиз, 1962. — 338 с.
23. Вельяминов H.A. Учения о болезнях суставов с клинической точки зрения. Л.: Гос. издат, 1924. — 433 с.
24. Виноградова Т.П. Диагностика костно-суставной патологии по биопсиям. М.: Медицина, 1964. — 117 с.
25. Витензон A.C. Закономерности нормальной и патологической ходьбы человека. М.: ЦНИИИПП, 1998. — 271 с.
26. Восстановительное лечение и медицинская реабилитация // Сб. науч. тр. вып.1. — Новокузнецк: НОЦРИ, 1993. — 146 с.
28. Гаврилова H.A. Применение подводного душа-массажа при ожирении и сопутствующих артрозах и артралгиях / Вопросы курортологии, физиотерапии и лечебной физкультуры. 1969. — № 5. С. 440-441.
29. Гамбаров Г.Г. К вопросу о климактерических артритах // Клиническая медицина. 1934. — № 7. — С.10-17.
30. Ганькин A.B. Коксартроз у подростков и лиц молодого возраста: Автореф. дис. . д-ра мед. наук. С-Пб., 1993. — 36 с.
31. Голубева И.В. Деформирующий артроз тазобедренного сустава // Материалы докладов пленума по вопросам поликлинического обеспечения населения ортопедической и травматологической помощью. М.: Медгиз, 1965.-С. 29-31.
32. Гордиенко М.В., Белоус A.M., Моисеева К.Н. Регенерация костной ткани у молодых и старых животных / Проблемы геронтологии и гериатрии в ортопедии и травматологии. Киев: Здоров’ я, 1966. — С. 217-219.
33. Готовцев П.И. Лечебная физическая культура и массаж. М.: Медицина, 1987. -304 с.
35. Гринвальд И.М. Восстановительное лечение при травматических и ортопедических заболеваниях / Сб. научн. тр. JL: ГНИИТО, 1978. — С. 91-95.
36. Турин Г. Реабилитация при заболеваниях опорно-двигательного аппарата у шахтеров // Ортопедия, травматология, протезирование. -1973. № 10.-С. 38-41.
37. Гурьев В.Н. Коксартроз и его оперативное лечение. Таллин: Валгус, 1984. 342 с.
38. Давиденкова С.Ф., Либерман И.С., Мельникова В.П. Показатели ли-пидного обмена и системы перекисного окисления липидов у лиц с различными типами поражений сосудов нижних конечностей // Клиническая медицина. 1992. — № 5-6. — С. 39-42.
39. Джапаридзе Э.Г. Эффективность включения массажа в комплексном лечение артрозов // Материалы научной конференции молодых ученых медиков. Тбилиси: 1976. — С. 59-61.
41. Дитерихс М.М. Введение в клинику заболеваний суставов. М.: Медгиз. — 1937. — 376 с.
42. Дрейер А.Л., Гольдблат В.И., Юрьев П.В. Основные принципы консервативного восстановительного лечения больных с деформирующим артрозом тазобедренного сустава // Сб. науч. трудов «Артрозы крупных суставов». Л.: ЛНИИТО, 1977. — С.69-78.
43. Дубров Я.Г., Голубева М.В. Лечение деформирующего артроза тазобедренного сустава / Труды РИТО. 1971. — том 2. — С. 271-272.
44. Дубров Я.Г., Голуб И.В. Исходы лечения деформирующих артрозов тазобедренного сустава. Л.: ЛНИИТО, 1977. — С. 81-82
45. Дубровский В.И. Все виды массажа. М.: Молодая Гвардия, 1992. -428 с.
46. Дубровский В.И. Изменения мышечного и венозного кровотока под влиянием массажа // Теория и практика физ. культуры. 1982. — № 4. — С. 5657.
47. Дубровский В.И. ЛФК: Учебное пособие для студентов ВУЗов. М.: Владос, 1999. — 608 с.
48. Дубровский В.И., Дубровская Н.М. Практическое пособие по маесажу. М.: Шаг, 1993. — 448 с.
50. Ежов Ю.И. Реконструктивно-восстановительные операции при дегенеративно-дистрофический заболеваниях тазобедренного сустава: Авто-реф. дис. . д-ра мед. наук. М., 1989. — 30 с.
51. Емец Г.Л. Вопросы травматологии и ортопедии. Харьков: 1958. -С. 18-21.
52. Ефимов В.Н., Тимошенков В.М., Николаевский JI.B. Способ комплексного восстановления функции тазобедренного сустава у больных с двусторонним коксартрозом / Восстановительное лечение при последствиях травм ОДА- Л.: Медгиз, 1984. — С. 134-140.
53. Журавлева А.И., Граевская Н.Д. Спортивная медицина и лечебная физкультура: Руководство для врачей. М.: Медицина, 1993. — 432 с.
54. Журавлева А.И. Основные направления научных исследований по лечебной физкультуре и спортивной медицине в 1996-1999 гг.: Обзоры и лекции // Вестник спортивной медицины России. 1999. — №1 (22). — С. 27-31.
55. Зедгенидзе Г.А. Старческие дегенеративно-дистрофические изменения костно-суставной системы человека / Проблемы геронтологии и гериатрии в травматологии и ортопедии. Киев: Здоров’я, 1966. — С. 78-81.
56. Изуткин М.А. Функционально-восстановительные операции при коксартрозе 3 стадии: Автореф. дис. .канд. мед. наук. Нижний Новгород, 1998. — 23 с.
57. Камранов А.Ю. Клинико-физиологическое обоснование применения классического и сегментарного массажа в комплексном лечении больных деформирующим остеоартрозом: Автореф. дис. . канд. мед. наук. М., 1986. -22 с.
58. Каниболоцкая В.П. Комплексное лечение артритов у лиц пожилого и старческого возраста в санаторных условиях / Лечение нарушений опорно-двигательного аппарата. Одесса: ОУН, 1966. — С. 201-203
59. Каптелин А.Ф. Восстановительное лечение (лечебная физкультура, массаж и трудотерапия) при травмах и деформациях опорно-двигательного аппарата. М.: Медицина, 1969. — 404 с.
60. Каптелин А.Ф., Коростылева И.С. Опыт применения физических упражнений в воде и подводного массажа при лечении повреждений коленного сустава // Вопросы курортологии, физиотерапии и ЛФК. 1968. — № 6. -С. 492-494.[2]
61. Клионер И.Л. Старческие и дегенеративные изменения в суставах и позвоночнике. М.: Медгиз,1962. — 178 с.
62. Климов А.Н., Чазов Е.И. Дислипопротеидемия и ИБС. М.: Медицина, 1980. — 308 с.
63. Корнилов Н.В., Войтович A.B., Машков В.М., Эпштейн Г.Г. Хирургическое лечение дегенеративно-дистрофических поражений тазобедренного сустава. С-Пб.: С-ПбНИИТО, 1997. — 291 с.
64. Косинская Н.С. Связь дегенеративно-дистрофических процессов суставов с функциональной нагрузкой / Экспертиза трудоспособности и трудоустройства инвалидов. Л.: Медгиз. — вып.2. -1959. — 317 с.
65. Косинская Н.С. Дегенеративно-дистрофический процесс костно-суставного аппарата. М.: Медгиз, 1961. — 287 с.
66. Котульский И.В., Пелипенко В.П., Теребицкий В.А. Комплексное лечение коксартроза у лиц пожилого возраста / Ортопедия, травматология и протезирование. К.: Здоров’я, 1978. — вып. 8. — С. 56-58.
67. Кочубинский В.М. Профилактика острой послеоперационной пневмонии у ортопедо-травматологических больных / Сборник, статей: Восстановительное лечение в травматологии и ортопедии. Кишинев: Штиинца, 1978. — С. 95-98.
68. Кравченко Л.Ф., Горбач А.К. Клинико-лабораторная характеристика первичного деформирующего артроза // Вопросы ревматологии. 1975. -№ 3. — С. 66-67.
69. Краснов А.Ф. Ортопедия. М.: Медицина, 1998. — 477 с.
70. Крисюк А.П. Деформирующий коксартроз у детей и подростков. Киев: Вища школа, 1982. 213 с.
71. Кузнецов В.Р. Восстановительное хирургическое лечение больных с несросшимися переломами и ложными суставами шейки бедренной кости: Автореф. дис. . канд. мед. наук. М., 1992. — 18 с.
72. Кузьменко В.В., Надгериев В.М., Умяров Г.А. Оперативное лечение деформирующего артроза тазобедренных и коленных суставов // 4-ый Все-союзн. съезд ортопедов-травматологов. М.: ЦНИИТО, 1982. — ч.2. — С. 295296.
73. Кулиш Н.И., Танькут В.А. Гиперпластический коксартроз (Клиника, диагностика, лечение) // Ортопедия, травматология и протезирование. -1990.-№9.-С. 60-64.
74. Кулиш Н.И., Жигун А.И., Танькут В.А. Коксартроз: клиника, диагностика, лечение // Вестник РАМН. М.: Медицина, 1992. — № 5. — С. 31-33.
75. Ларкина В.А. Курортное лечение заболеваний суставов и позвоночника. Пятигорск: ПНИИКиФ, 1982. — С. 72-76.
76. Ларкина В.А. Эффективность комплексного курортного лечения больных коксартрозом после эндопротезирования тазобедренных суставов: Автореф. дисс. .канд. мед. наук. Сочи, 1983. — 14 с.
77. Лечебная физическая культура / Под ред. В.К. Добровольского. Л.: Медгиз, 1960.-350 с.
78. Лечебная физкультура и врачебный контроль / Учебник для студентов мед. ин-тов / Под ред. В.А. Епифанова и Г.Л. Апанасенко. М.: Медицина, 1990. — 368 с.
79. Лечебная физическая культура в системе медицинской реабилитации: Руководство для врачей / Под ред. А.Ф.Каптелина, И.П. Лебедевой. М.: Медицина, 1995. — 400 с.
80. Лечебная физкультура в ортопедии и травматологии: Учебное пособие. Куйбышев: КМИ, 1989. — 69 с.
81. Лоцова Е.И. Физические и функциональные методы восстановительного лечения больных коксартрозом после оперативных вмешательств / Труды РИТО. 1971.-том 10.-С. 137-138.
82. Людвинская П.Ф. Курортные и физические факторы в лечении заболеваний суставов / Научная сессия ЦНИИКиФ. 1985. — том 12. — С. 157-162.
83. Мануальная терапия болевых контрактур в комплексном лечении заболеваний и повреждений тазобедренного сустава // Восстановительная травматология и ортопедия. Казань: ВКНЦ, 1991. — 14 с.
84. Маринич А.С. Комплексное, консервативное, амбулаторное лечение больных пожилого возрасте, страдающих деформирующим артрозом / Проблемы геронтологии и гериатрии в ортопедии и травматологии. Киев: Здо-ров’я, 1968.-С. 230-232.
85. Машков В.М. Хирургическое лечение диспластического коксартроза (Клинико-экспериментальное исследование): Автореф, дис. . д-ра мед. наук. С-Пб., 1993.-82 с.
86. Миронов С.П., Цыкунов М.Б. Основы реабилитации спортсменов и артистов балета при повреждениях и заболеваниях опорно-двигательного аппарата. М.: НИВЦ, 1998. — С. 14-23.
87. Мирянов И.А. Патогенез травматического деформирующего артроза и его активная профилактика // Ортопедия, травматология. 1969. — № 6. — С. 29-34.
88. Михельман М.Д. Коксартроз у пожилых людей и его хирургическое лечение // Ортопедия, травматология. 1969. — № 6. — С. 34-37.
89. Мовшович И.А. Оперативная ортопедия: Руководство для врачей. -М.: Медицина, 1994. 445 с.
92. Мякотина Л.И., Спиридонов Г.Г. Некоторые вегетативные нарушения при деформирующем артрозе // Вопросы восстановительной хирургии, травматологии и ортопедии. Свердловск: Обл. изд-во, 1962. — том 8. -С. 8185.
93. Найдина С.И. Лечебная гимнастика при подготовке к протезированию и обучение ходьбе на протезе бедра: Метод, рекомендации. М.: ЦНИ-ИПП, 1973.- 59 с.
94. Насонова В.А., Астапенко М.Г. Клиническая ревматология. М.: Медицина, 1989. С. 432-475.
95. Неверов В.А., Захари С.М. Ревизионное протезирование тазобедренного сустава / Материалы второго пленума Ассоциации травматологов и ортопедов России. Ростов-на-Дону: РНИИТО, 1996. — С. 180-195.
96. Нестерова О.И., Дуляпин В.А. Влияние сульфидной терапии на состояние синовиальной оболочки у больных остеоартрозом / Труды ЦНИИ-КиФ, 1971. том 19. — С. 147-180.
97. Никитюк Б.А. Старение скелета / Проблемы геронтологии и гериатрии в травматологии и ортопедии. Киев: Здоров’ я, 1966. — С. 105-108.
99. Озеров А.Х. Капсула и ее изменения при деформирующем артрозе / Научная сессия РИТО. 1965. — С. 151-153.
100. Озеров А.Х. Этиология, патогенез, принципы лечения артрозов нижних конечностей у пожилых / Проблемы геронтологии и гериатрии в ортопедии и травматологии. Киев: Здоров’я, 1966. — С. 233-236.
102. Ортопедическое лечение поражений нижних конечностей у больных ревматоидным артритом: Метод, рекомендации. М.: ЦИТО, 1987.- 23 с.
103. Ошибки, опасности и осложнения при эндонротезировании тазобедренного сустава и их предупреждение: Метод, реком. / Сост. Н.В. Корнилов, В.И. Карпцов и др. С-Пб.: ППМИ, 1995. — 28 с.
104. Павлов В.П., Артемьева J1.C. Локальная терапия ревматоидного артрита // Сов. медицина. 1979. — № 9. — С. 111-115.
105. Пассик А.Ю. Тотальное эндопротезирование при дегенеративно-дистрофическом коксартрозе с кистовидной перестройкой: Автореф. дис. . канд. мед. наук. М., 1989. — 25 с.[3]
106. Петров B.C. Структурные изменения в суставных хрящах эпифизов, менисках, связочном аппарате и капсуле сустава после нарушения периферической иннервации / Ортопедия и травматология. -1957. № 6. — С. 11-14.
107. Подрушняк Е.П. Некоторые дискуссионные вопросы развития дегенеративно-дистрофических изменений тканей опорно-двигательного аппарата / Проблемы геронтологии и гериатрии в травматологии и ортопедии,-Киев: Здоров’ я, 1966. С. 15-20.
108. Подчалимова В.В. Распространенность остеоартроза и некоторые факторы риска по данным эпидемиологический исследований: Автореф. дис. . канд. мед. наук. М., 1985. — 25 с.
109. Пучиньян Д.М., Сисакян М.С. Роль гемореологических сдвигов в тромбогенезе у больных деформирующим артрозом тазобедренного сустава // Гематология и трансфузиология. 1995. — № 6. — С. 21-23.
110. Ракитина Р.И. Физиологическая характеристика влияния массажа как метода восстановления работоспособности / Физическая культура в режиме труда и отдыха. Киев: Здоров’я, 1971. — С. 277-279.
111. Ревматические болезни: Руководство для врачей. / Под редакцией В.А. Насоновой, Н.В. Бунчука. М.: Медицина, 1997. — 520 с.
112. Романов К.П. Многофакторная оценка восстановления двигательной активности у больных с поражением крупных суставов в процессе занятий ЛФК // Восстановительная травматология и ортопедия. Казань: НИЦТ, 1995.- С. 23.
113. Руководство по протезированию. М.: Медицина, 1988. — 542 с.
114. Саркизов-Серазини И.М., Дешин Д.Ф. Врачебный контроль и лечебная физкультура. М.: Физкультура и спорт, 1961. С. 86-96.
115. Свешникова Н.В., Власенко Е.В. Изменение в костной ткани в пожилом и старческом возрасте / Проблемы геронтологии и гериатрии в травматологии и ортопедии. Киев: Здоров’ я, 1966. — С. 146-148.
116. Сергеев C.B., Жмотова Е.А., Киммельфелд И.М. Эволюция коксар-троза в свете экспертизы трудоспособности // Вестник травматологии и ортопедии. 1996. — № 2. — С. 3-10.
117. Сергеев C.B., Шариффулин В.А., Золотухин И.Г. Посттравматическое дегенеративно-дистрофическое поражение тазобедренного сустава. Диагностика, лечение / Актуальные проблемы травматологии и ортопедии. -1995.-С. 161-164.
118. Сименач Б.И. Об артрозе // Ортопедия, травматология и протезирование. 1990. — №1. — С. 67-70.
119. Старикова М.Н., Медведовский Н.П. Применение некоторых физических факторов больным после операции металлоостеосинтеза и эндопроте-зирования тазобедренного сустава / Труды ЦНИИКиФ.- М.: ЦНИИКиФ, том 25. 1973. — С. 183-186.
120. Стецула В.И., Хильченко Е.А. Изучение внутрикостного кровообращения при гипо- гиперфункции конечностей // Ортопедия и травматология.- 1974.-№7.-С. 66-67.
121. Суслова О.Я., Антипова A.A., Науменко H.A. К вопросу о дегенеративно-дистрофическом поражении тазобедренного сустава // Ортопедия, травматология и протезирование. -1986. № 4. — С. 4-7.
122. Талантов В.А. К вопросу патогенеза деформирующего артроза
123. Труды 2-го Всерос. съезда травматологов-ортопедов. Д.: ЛНИИТО, 1971. -С. 34-37.
124. Топышев О.П., Сами Аль-Баштави. Динамический уровень физической подготовленности волейболистов в годичном цикле // Теория и практика физ. культуры. 1997. — № 4. — С. 58.
125. Усманходжаев Т.С., Акзамов A.A., Урунбаев A.M. Влияние массажа на восстановление мышечной работоспособности / Физкультура в режиме труда и отдыха. Киев: Здоров’я, 1971. — С. 280-281.
126. Федоров B.JL, Наумова A.A. Электрофизиологический анализ влияния вибрационного массажа на нервно-мышечную систему спортсмена: Материалы сектора физиологии спорта / ЦИФК. М.: ЦИФК, 1966. — С. 123-128.
127. Федорова Г.С. Массаж в клинике внутренних болезней: Учебное телевидение. М.: Медицина, 1972. — 16 с.
128. Физическая реабилитация: Учебник для академий и институтов физической культуры / Под общей редакцией С.Н. Попова. Ростов на-Дону: Феникс, 1999.-608 с.
129. Фонарев М.И., Фонарева Т.А. Лечебная физическая культура при детских заболеваниях. Л.: Медицина, 1981. — С. 28-39.
130. Фурманец А.И. Идиопатический коксартроз и его лечение / Сборник: Ортопедия, травматология и протезирование. Киев: Здоров’я, вып. 8. -1978.-С. 61-63.
131. Хабиров Ф.А., Гиммерфарб А.Л., Валеев Е.К. Лечение контрактур тазобедренного сустава при коксартрозе методами мануального воздействия. // Травматология и ортопедия: Вопросы теории и практики: Тез. докл. Казань: НИЦТ «ВТО», 1995. — С. 56-58.
132. Церлюк Б.М., Лапса Ю.Ю., Янсонс Э.Я. Трофические изменения в костях нижних конечностей при остеохондрозе поясничного отдела позвоночника / Актуальные вопросы травматологии и ортопедии. Рига: РНИИТО, 1973.-С. 142-144.
133. Чаклин В.Д. Деформирующие артрозы тазобедренных суставов / Ортопедия. М.: Медгиз, 1957. — С. 616-618.
134. Чаклин В.Д. Деформирующий и анкилозирующий артроз тазобедренного сустава / Основы оперативной ортопедии и травматологии. М.: Медицина, 1964. — С. 422-429.
135. Шапиро К.И. Социально-гигиеническая характеристика больных с заболеваниями тазобедренного сустава. J1.: Медицина, 1983. — С. 62-64.
136. Шапиро К.И., Москалев В.П., Корнилов Н.В. Стандарты объема мед. помощи при хирургическом лечении дегенеративно-дис-трофических заболеваний суставов // Травматология и ортопедия России. 1998. — № 4. -С. 70-72.
137. Шацилло О.И., Белянин O.J1. Ранняя реабилитация больных после восстановительных операций на тазобедренном суставе / Тезисы докладов научно-практич. конф. ЦНИИПП-50. — СПб. НИИП-75. — М., 1994. — С. 106.
138. Шильников В.А. Анатомо-функциональное обоснование индивидуального эндопротезирования тазобедренного сустава: Автореф. дис. . канд. мед. наук. С.-Пб., 1995. — 22 с.
140. Юмашев Г.С. Травматология и ортопедия: Учебник для студентов мед. ин-тов. М.: Медицина, 1990. — 576 с.
142. Юмашев Г.С., РенкерК. Основы реабилитации. М.: Медицина, 1973.-230 с.
143. Abelanet R. Des aspects anatomo-cliniques de coxapathies destruertries rapides, propos de 172 observations. Arch. Anat. Path., 1974. 22, 3. — P. 165-182.
144. Arnoldi C.C. Vascular aspects of degenerative joint disorders. A synthesis // Acta Orthop. Scand. 1994. — V. 65. — Suppl. 261. — 82 p.
145. Baacke M. at. al. Secondary displasia of the hip joint following arthrodesis of the opposite hip in abduction. Z. Orthop., 1974. — 112, P. 78-95.
146. Barrack R.L., Mulroy R.D., Harris W.H. Improved cementing techniques and femoral component loosening in young patient with hip arthroplasty. A 12-year radiographic review // J. Bone Joint Surg. 1992. — V. 74-B. — (3). — P. 385389.
147. Basset G.S., Apel D.M., Wintersteen V. G., Tolo V.T. Measurement of femoral head microcirculation by laser Doppler flowmetry / J. Pediatr. Orthop.-1991.-V. 11.-P. 307-311.
148. Bernadski J. Wyniki balneorehabilitacyi chorych pozlamaniach SZ yjki kosci udowej leczonich endoprotezoplastikei metaloma. Balneol. Polsk., 1975. -20, 1-2, P. 169-176.
149. Booth R.E. The closing circle: limitations of total joint arthroplasty //Int. Orthop. 1994. — V. 17. — P. 757-759.
150. Bourne R.B., Hunter G.A., Korabeck C.H. A six-year follow-up of infected total hip replacements managet by Girollestone’s arthroplasty // J. Bone Joint Surg. 1984. — V. 66-B (3). — P. 340-343.
151. Bozdech Z. et.el. The problems of total protheses in severe changes of the hip joint. Acta Chir. Orthop. Traumatol. Cech. — 1974. — 41. — 1. — P. 5-12.
152. Brav E. A. Traumatic dislocation of the hip: army experience clinical results over a twelwe-year period // J. Bone Joint Surg. 1962. — V. 44 — A.- P. 1115-1134.
153. Costaldi D. et.el. Changes in the mucopolysacharides content of the matrix of articular cartilage. Chir. Organ. Mov., 1975. 62, 6, P. 605-615.
154. Dumresa C. Untersuchungen zur Kreislaufwirkung der Bindegeweb-smassage. Diss. Dr med. Hamburg, 1972. — 39 p.
155. Glaser O., Dalicho A.V. Segmentmassage. Leipzig: 1972.
156. Goldin P.H., McAdam L., Louie J. Clinical and Kadiological Survey of the Incidence of Osteoarthrosis. Among Obese Patient.
157. Hackel F. Significance of the segmental massage technic for angiology. Effect of lumbar and cervicothoracic segmental massage on the blood supply of extremities on renal hemodynamics. Z. Physiother., 1973. — 25,1, P. 15-25.
158. Havelin E.I., Espehang B., Vollset S.E. e.a. Early failures among 14000 cemented and 1326 uncemented prostheses for primary coxarthrosis // Acta Orthop. Scand. 1994. — V. 65. — P. 1-6.
159. Heipertz W. Uber die Grundlagen der Bindegewebs-massage. -Krankengymnastik, 1969. -21,9, P. 418-419.
160. Heliovaara M., Makela M., Impivaara O. Association of overweight, trauma and workload with coxarthrosis. A health survey of 7, 217 persons //Acta Orthop. Scand. 1993, Oct. -№ 64 (5). — P. 513-518.
161. Hernandez J.R., Keating E.M., Faris P.M. e.a. Polyethylene wear in uncemented acetabular components // J. Bone Joint Surg. 1994. — V. 76-B. — (2). -P. 263-266.
162. Holmberg S., Dalen N. Intracapsular pressure and caput circulation in mondisplaced bemoral neck fractures // Clin. Orthop. 1987. — V. 219. — P. 124126.
163. Hougard K., Thomsen P. V. Coxarthrosis following traumatic posterior dislocation of the hip // J. Bone Joint Surg. 1987. — V. 69-A. — P. 679-683.
164. Jasty M.J., Maloney W.J., Bragdon C.R. e.a. Histomorphological studies of the long-term skeletal responses to well fixed cemented femoral components
165. J. Bone Joints Surg .- 1990. V. 72-A, Sept. — P. 1220-1229.
166. Kaiser G. Traumatic osteoarthrites of the hip joint and its treatment. Zbl. Chir., 1976.- 101, 19, P. 1156-1164.
167. Kaufmann L. Coxarthrosis after luxation fractures. Z. Unfallmed. Berufskr., 1974. 67, 4, P. 233-239.
168. KiblerM. Sefrnent Therapies.- Stuttgart: 1953.
169. Krause D. et.el. Results of physical therapy of peripheral arterial cercu-latory disorders. Munch. Med. Wschr., 1974. — 116, 4, P. 2131-2136.
170. Leguesne M., Azorin M., Lamotte J. Post-traumatic coxarthrosis. Medicolegal conditions of the likelihood of fractures, luxation or contusions // Rev. Rhum. Ed. Fr. 1993. — V. 60. — P.814-832.
171. Lutomski B. et.al. Comprehensive treatment of 100 patient following insertion of metallic hip joint prosthesis in coxarthrosis. Pol. Tyg. Lek., 1974. 29, P. 1083-1085.
172. Macus J.R., Bullough P.G., Wilson P.D. Coxarthrosis. A study of the natural history based on a correlation of clinical, radiographic and pathologic findings. Seminars Arthr. Rheum., 1980. — 10,1, P. 66-80.
173. Malkhan H., Herberts P., Ahnfelt L. Prognosis of total hip replacement in Sweden // Acta Orthop. Scand. -1993. V.64. — P. 497-506.
174. Malonoy W.J., Jasty M., Rosenberg A. e.a. Bone lysis in well-fixed cemented femoral components // J. Bone Joint Surg. 1990. — V. 72-B, (6). — P. 966970.
175. Millis M.B., Murphy S.B. Use of computed tomographic reconstruction in planning osteotomies of the hip // Clin. Orthop. 1992. — V.274. — P.154-159.
176. Mulray W.F., Estok O.M., Harris W.H. Total hip arthroplasty with use of so-called second generation cementing techniques // J. Bone Joint Surg. 1995. — V. 11 A, Dec.-P. 131-135.
177. Pearse M.F., Bande S. The Exeter bipolar prosthesis in the active elderly patient // Int. Orthop. 1992. — V. 16, № 4. — P.344-349.
178. Radin E.L. Osteoarthrosis. What is know about prevention? // Clin. Orthop. 1987. — V. 222. — P. 60-65.
179. Retpen J.P., Varmarken J.E., Rock N.D. e.a. Unsatisfactory results afterrepeated revision of hip arthroplasty //Acta Orthop. Scand. 1992. — V. 63. — P. 120-127.
180. Ruesch P.P., Holdener H., Ciaramitaro M., Mast J. A prospective study of surgically treated acetabular fractures // Clin. Orthop. 1994. — V. 305. — P. 3846.
181. Sarmiento A., Ebramzadeh E., Gogan W.S. e.a. Total hip arthroplasty with cement. A long-term radiographic analysis in patient who older than fifty and younger than fifty years //J. Bone Joint Surg. 1990. — V. 72-A, Dec. — P. 14701476.
182. Schlegel K.F. Die Arthrose ein polyetiologishes Leiden.-Therapiewoche, 1976. 26,43, P. 6882-6889.
183. Sillar P. et.al. Comparative study of senile degenerative changes of the hip and schoulder joints. Magy Traumatol. Orthop., 1974, 17, P.67-74.
184. Seyfarth H. Post-traumatic changes in the hip joint. Zbl. Chir., 1975,**, P. 149-662.
185. Schoger G. A. Die Rehabilitation der degenerativen Gelenk-und Wirbelsau lenenkrankugen, Heilbad u.Kurort. 1977. — 29, 5, P. 130-133.
186. Sullivan P.M., Johnston R.C., Kelley S.S. Late infection after total hip replacement, caused by on oral organism after dental manipulation a case report // J. Bone Joint Surg. 1990. — V. 72-A. — Jan. — P. 121 -123.
187. Szanto L., Gorgenyi F. Pajzsmirige betegsegek es a locomotos systema. // Kheum. Balneol. Allergol. 1974. — 4, P. 217-224.
188. Vignon G., Vignon E. Etionathogenie de L’arthrose. Syon. Med. 1976. -235, 1, P. 43-51.
189. Vignon G., Vignon E. Traitement medical de L’arthrose.- Rhumatol., 1976.-28,8, P. 237-242.
190. Vitaus M. Klinico znacenje starosnih i degenerativnih promjena u vezivnom tkivi. Revmatism. — 1974. -17,2, P. 48-52.
191. Ziller R. Die Huftarthrodese Behandlungserdebnisse und indikation swandel // Beitr. Orthop. — 1983. — Bd. 30, H. 3. — S. 117-122.
| Видео (кликните для воспроизведения). |
Источники:
- Ржевская, Ж. А. Артриты и артрозы. Диагностика, профилактика, лечение / Ж. А. Ржевская, Е. А. Романова. — М. : Мир Книги Ритейл, 2011. — 160 c.
- Кармазановский, Г. Г. Магнитно-резонансно-томографическая диагностика остеомиелита: моногр. / Г. Г. Кармазановский, А. Б. Шуракова. — М. : Видар-М, 2011. — 382 c.
- Романовская, Н. В. Лечение остеохондроза позвоночника: моногр. / Н. В. Романовская. — М. : Аверсэв, 1999. — 208 c.
- Блаженов, В. В. Маски остеохондроза / В. В. Блаженов. — М. : Триада-X, 2012. — 208 c.
Приветствую Вас на нашем ресурсе. Я Артем Постников. Я уже более 10 лет работаю травматологом. В настоящее время являюсь профессионалом в своей области, хочу подсказать всем посетителям сайта как решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны для того чтобы донести как можно доступнее всю нужную информацию. Однако чтобы применить все, описанное на сайте всегда необходима обязательная консультация у специалистов.