Содержание
- 1 Что такое дисплазия тазобедренного сустава
- 2 Симптомы и диагностика
- 3 Причины и формы заболевания
- 4 Методы лечения детской дисплазии
- 5 Лечебный и профилактический массаж
- 6 Последствия и возможные осложнения дисплазии
- 7 Говорят врачи
- 8 Классификация дисплазии суставов
- 9 Основные причины, провоцирующие развитие болезни
- 10 Симптоматика
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
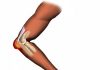
Дисплазия тазобедренного сустава – это нарушение развития всех компонентов сустава, которое происходит у плода, а затем и во время жизни человека. Дисплазия приводит к нарушению конфигурации сустава, которое становитсяa причиной нарушения соответствия головки бедра и суставной впадины на костях таза — формируется врожденный вывих тазобедренного сустава.
В среднем распространенность патологии составляет 2 – 4%, она отличается в разных странах. Так, в Северной Европе дисплазия тазобедренного сустава встречается у 4% детей, в Центральной Европе – у 2%. В США – 1%, причем, среди белого населения болезнь распространена больше, чем среди афроамериканцев. В России дисплазией тазобедренного сустава страдает 2 – 4% детей, в экологически неблагоприятных районах – до 12%.
Анатомия тазобедренного сустава
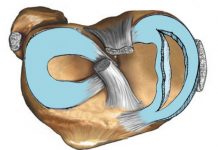
Тазобедренный сустав образован вертлужной впадиной таза и головкой бедренной кости.
Вертлужная впадина имеет вид полукруглой чаши. По ее краю проходит хрящ в виде ободка, который дополняет ее и ограничивает движения в суставе. Таким образом, сустав составляет 2/3 шара. Хрящевой ободок, который дополняет вертлужную падину, покрыт изнутри суставным хрящом. Сама костная впадина заполнена жировой тканью.
Головка бедренной кости также покрыта суставным хрящом. Она имеет шарообразную форму и соединяется с телом кости при помощи шейки бедра, имеющей небольшую толщину.
Суставная капсула прикрепляется по краю вертлужной впадины, а на бедре покрывает головку и шейку.
Внутри сустава находится связка. Она начинается от самой верхушки головки бедра и присоединяется к краю суставной впадины.
Она называется связкой головки бедра и выполняет две функции:
- амортизация нагрузок на бедренную кость во время ходьбы, бега, прыжков травм;
- в ней проходят сосуды, которые питают головку бедренной кости.
За счет того, что тазобедренный сустав имеет чашеобразную конфигурацию, в нем возможны все типы движений:
- сгибание и разгибание;
- приведение и отведение;
- повороты внутрь и наружу.
В норме эти движения возможны с небольшой амплитудой, так как их ограничивает хрящевой ободок и связка головки бедра. Также вокруг сустава находится большое количество связок и прочных мышц, которые также ограничивают подвижность.
Признаки дисплазии тазобедренного сустава у ребенка
Факторы риска дисплазии тазобедренного сустава у новорожденных детей :
- тазовое предлежание плода (плод находится в утробе матери не головкой к выходу из матки, тазом);
- плод крупных размеров;
- наличие дисплазии тазобедренного сустава у родителей ребенка;
- токсикоз беременности у будущей матери, особенно если беременность наступила в очень молодом возрасте.
Для выявления дисплазии тазобедренного сустава ребенок должен быть осмотрен ортопедом. Явки к этому специалисту в поликлинику на первом году жизни ребенка являются обязательными в определенные сроки.
В кабинете, где будет проводиться осмотр, должно быть тепло. Ребенка полностью раздевают и укладывают на столик.
Основные симптомы дисплазии тазобедренного сустава, которые выявляются при осмотре:
- Нарушение расположения и глубины складок на коже. Врач осматривает складки, которые находятся под правой и левой ягодицами, в подколенных впадинах, паховые складки. В норме они одинаковые справа и слева, находятся на одном уровне. Если с одной стороны они глубже и расположены не на том уровне, то можно заподозрить дисплазию тазобедренного сустава. Этот признак ненадежен, так как у половины новорожденных складки немного отличаются. Обычно они выравниваются к возрасту 2 – 3 месяца. Если дисплазия имеется с двух сторон, то асимметрия также не будет выявлена.
- Укорочение одной ноги по сравнению с другой. Это более достоверный признак, но он встречается только при тяжелой форме дисплазии, когда уже сформировался вывих бедра. Головка бедренной кости смещена кзади, поэтому конечность укорачивается. Для того чтобы проверить этот симптом, врач вытягивает ножки ребенка и сравнивает уровни расположения коленных чашечек.
- Симптом «щелчка» (симптом Маркса-Ортолани, симптом соскальзывания). Самый надежный и достоверный способ выявления дисплазии тазобедренного сустава. Ребенка укладывают на спину. Врач берет в руки его ножки так, чтобы захватить их большими пальцами изнутри, а всеми остальными – снаружи. Затем он пытается развести их в стороны. В норме, если конфигурация суставов не нарушена, бедра ребенка можно практически уложить на поверхность стола, то есть развести на 80 — 90°. При дисплазии на стороне бедро на стороне поражения отводится только до определенного момента, после чего рука врача ощущает своеобразный щелчок, соответствующий вправлению головки бедра. Если после этого отпустить ножку, то она снова станет возвращаться в исходное положение, и в определенный момент времени совершит резкое движение – снова произойдет вывих. Симптом «щелчка» информативен только до возраста ребенка 2 – 3 недели.
- Ограничение отведения бедра. Симптом, который выявляется у детей после 2 – 3-недельного возраста. Проверяется так же, как и симптом соскальзывания. На здоровой стороне ногу ребенка можно опустить на стол почти до конца. На стороне поражения этого не удается сделать.
При сохранении дисплазии тазобедренного сустава и врожденного вывиха бедра в старшем возрасте отмечается нарушение походки. Когда ребенок находится в вертикальном положении, заметна асимметрия ягодичных, паховых, подколенных складок.
Виды и степени дисплазии
Анатомические нарушения, которые имеют место при дисплазии тазобедренного сустава:
- неправильное развитие вертлужной впадины, она частично утрачивает свою шарообразную форму и становится более плоской, имеет меньшие размеры;
- недоразвитие хрящевого ободка, который окружает вертлужную впадину;
- слабость связок тазобедренного сустава.
- Степени дисплазии тазобедренного сустава
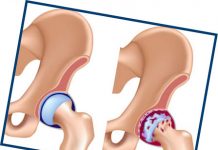
- Собственно дисплазия. Имеет место неправильное развитие и неполноценность тазобедренного сустава. Но его конфигурация пока еще не изменена. В данном случае выявить патологию при осмотре ребенка сложно, это можно сделать только при помощи дополнительных методов диагностики. Ранее эту степень дисплазии не считали заболеванием, не диагностировали и не назначали лечение. Сегодня такой диагноз существует. Относительно часто происходит гипердиагностика, когда врачи «выявляют» дисплазию у здорового ребенка.
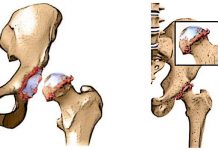
- Предвывих. Капсула тазобедренного сустава растянута. Головка бедренной кости несколько смещена, но она легко «встает» обратно на место. В дальнейшем предвывих трансформируется в подвывих и вывих.
- Подвывих бедра. Головка тазобедренного сустава частично смещена относительно суставной впадины. Она отгибает хрящевой ободок вертлужной впадины, смещает его вверх. Связка головки бедра (см. выше) становится напряженной и растянутой
- Вывих бедра. При этом головка бедренной кости полностью смещается относительно вертлужной впадины. Она находится за пределами впадины, выше и кнаружи. Верхний край хрящевого ободка вертлужной впадины прижат головкой бедра и загнут внутрь сустава. Суставная капсула и связка головки бедра растянуты и напряжены.
Виды дисплазии тазобедренного сустава
- Ацетабулярная дисплазия. Патология, которая связана с нарушением развития только вертлужной впадины. Она более плоская, уменьшена в размерах. Хрящевой ободок недоразвит.
- Дисплазия бедренной кости. В норме шейка бедра сочленяется с его телом под определенным углом. Нарушение этого угла (уменьшение — coxa vara или увеличение — coxa valga) является механизмом развития дисплазии тазобедренного сустава.
- Ротационная дисплазия. Связана с нарушением конфигурации анатомических образования в горизонтальной плоскости. В норме оси, вокруг которых происходит движение всех суставов нижней конечности, не совпадают. Если несовпадение осей выходит за пределы нормальной величины, то расположение головки бедренной кости по отношению к вертлужной впадине нарушается.
Рентгенологическая диагностика дисплазии тазобедренного сустава
У детей младшего возраста пока еще не произошло окостенение некоторых частей бедренной и тазовой костей. На их месте находятся хрящи, которые не видны на рентгеновских снимках. Поэтому для того, чтобы оценить правильность конфигурации анатомических структур тазобедренного сустава, применяются специальные схемы. Делают снимки в прямой проекции (анфас), на которых проводят условные вспомогательные линии.
Дополнительные линии, которые помогают в диагностике дисплазии тазобедренного сустава по рентгенограммам:
- срединная линия – вертикальная линия, которая проходит через середину крестца;
- линия Хильгенрейнера – горизонтальная линия, которая проводится через самые нижние точки подвздошных костей;
- линия Перкина – вертикальная линия, которая проходит через верхненаружный край вертлужной впадины справа и слева;
- линия Шентона – это линия, которая мысленно продолжает край запирательного отверстия тазовой кости и шейки бедренной кости.
Важный показатель состояния тазобедренного сустава у детей младшего возраста, который определяют на рентгенограммах – ацетабулярный угол. Это угол, образованный линией Хильгенрейнера и касательной линией, проведенной через край вертлужной впадины.
Нормальные показатели ацетабулярного угла у детей разных возрастов:
- у новорожденных – 25 — 29°;
- 1 год жизни – 18,5°(у мальчиков) — 20°(у девочек);
- 5 лет — 15° у обоих полов.
Величина
h .
Величина h – это еще один важный показатель, который характеризует вертикальное смещение головки бедра по отношению к тазовым костям. Он равен расстоянию от линии Хильгенрейнера до середины головки бедра. В норме у детей младшего возраста величина h составляет 9 – 12 мм. На наличие дисплазии указывает увеличение или асимметрия.
Величина d. Это показатель, который характеризует смещение головки бедренной кости кнаружи от суставной впадины. Он равен расстоянию от дна суставной впадины до вертикальной линии h.
Ультразвуковая диагностика дисплазии тазобедренного сустава
Ультрасонография (ультразвуковая диагностика) дисплазии тазобедренного сустава является методом выбора у детей в возрасте до 1 года.
Главное преимущество УЗИ как диагностического метода состоит в том, что оно является достаточно точным, не причиняет вреда для организма ребенка и практически не имеет противопоказаний.Показания к проведению ультрасонографии у детей младшего возраста:
- наличие у ребенка факторов, которые позволяют отнести его к группе риска по дисплазии тазобедренного сустава;
- выявление признаков, характерных для заболевания, во время осмотра ребенка врачом.
Во время проведения ультразвуковой диагностики можно сделать снимок в виде среза, который напоминает рентгенографию в переднезадней проекции.
Показатели, которые оцениваются во время УЗИ-диагностики дисплазии тазобедренного сустава:
- альфа-угол – показатель, который помогает оценить степень развитости и угол наклона костной части вертлужной впадины;
- бета-угол – показатель, который помогает оценить степень развитости и угол наклона хрящевой части вертлужной впадины.
Для детей младшего возраста предпочтительным видом исследования при подозрении на дисплазию тазобедренного сустава и врожденный вывих бедра является именно ультразвуковая диагностика за счет своей высокой информативности и безопасности. Несмотря на это, в большинстве случаев в поликлиниках применяется рентгенография, так как она является более простым и быстрым методом диагностики.
Типы тазобедренных суставов, которые выделяют в зависимости от картины, полученной во время проведения ультразвукового исследования:
| Тип сустава |
Норма |
Дисплазия тазобедренного сустава |
Подвывих |
Вывих |
|||||||
| Классификация внутри типа |
A |
B |
A |
B |
C |
A |
B |
||||
| Форма края вертлужной впадины, который расположен выше головки бедра |
В виде прямоугольника |
В виде полукруга |
Скошенная |
Скошенная |
|||||||
| Положение края вертлужной впадины, который расположен выше головки бедра |
Расположена горизонтально. |
Расположена горизонтально, но укорочена |
Слегка подогнута внутрь полости сустава. |
Сильно подогнута внутрь полости сустава. |
|||||||
| Хрящ, охватывающий головку бедра |
Нормально охватывает головку бедренной кости |
Нормально охватывает головку бедренной кости |
Укорочен, его форма изменена |
Укорочен, деформирован. Не полностью покрывает головку бедренной кости. Подвернут внутрь тазобедренного сустава. |
|||||||
| Структурных изменений нет. |
Имеются структурные изменения. |
||||||||||
| альфа-угол |
> 60° |
50-59° |
43-49° |
> 43° |
43° |
||||||
| бета-угол | < 55° |
> 55° |
70-77° |
> 77° |
> 770 |
||||||
| Положение головки бедра: в состоянии покоя; во время движения. |
Находится в нормальном положении;
Находится в нормальном положении. |
Находится в нормальном положении; | Отклонена кнаружи; Отклонена кнаружи. |
Отклонена кнаружи; Отклонена кнаружи. |
|||||||
| Находится в нормальном положении. | Немного отклонена кнаружи. | ||||||||||
Лечение дисплазии тазобедренного сустава Широкое пеленание ребенка
Показания к широкому пеленанию:
- ребенок относится к группе риска по дисплазии тазобедренного сустава;
- во время УЗИ у новорожденного ребенка выявлена незрелость тазобедренного сустава;
- имеется дисплазия тазобедренного сустава, при этом другие методы лечения невозможны по тем или иным причинам.
Техника широкого пеленания :
- ребенка укладывают на спину;
- между ножек прокладывают две пеленки, которые будут ограничивать сведение ножек вместе;
- эти две пеленки фиксируют на поясе ребенка третьей.
Свободное пеленание позволяет удерживать ножки ребенка в разведенном состоянии примерно на 60 — 80°.
Ношение ортопедических конструкций
Стремена Павлика — ортопедическая конструкция, разработанная чешским врачом Арнольдом Павликом в 1946 году. До этого в основном применялись жесткие конструкции, которые плохо переносились маленькими детьми и проводили к осложнению в виде асептического некроза головки бедренной кости.
Стремена Павлика – мягкая конструкция. Она позволяет ребенку осуществлять более свободные движения в тазобедренных суставах.
Строение стремян Павлика:
- грудной бандаж, который крепится при помощи перекидывающихся через плечи ребенка лямок;
- бандажики на голени;
- штрипки, соединяющие бандажи на груди и голенях: два задних разводят голени в стороны, а два передних, сгибают ноги в коленных суставах.
Все части современных стремян Павлика изготавливают из мягкой ткани.
Повязка Фрейка (шина Фрейка, абдукционные трусики Фрейка)
Трусики Фрейка работают по принципу широкого пеленания. Они изготовлены из плотного материала и обеспечивают постоянное разведение ножек ребенка на 90° и более.
Показания к ношению шины Фрейка:
- дисплазия тазобедренного сустава без вывиха;
- подвывих бедра.
Для того чтобы определить размер шины Фрейда для ребенка, нужно развести его ножки и измерить расстояние между подколенными ямками.
Шина Виленского
– это ортопедическая конструкция, которая состоит из двух кожаных ремней со шнуровкой и металлической распорки между ними.Первое одевание Шины Виленского на ребенка осуществляется на приеме у врача-ортопеда.
Правильное одевание шины Виленского на ребенка:
- уложить ребенка на спину;
- развести ножки в стороны так, как было показано врачом на приеме;
- просунуть одну ногу в кожаный ремень на соответствующей стороне шины, надежно зашнуровать;
- просунуть вторую ногу в другой ремень, зашнуровать.
Размеры шин Виленского :
| Разновидность шины | Возраст ребенка | Степень разведения ног |
| Малая. | До 3 месяцев. | 160 – 230 мм. |
| Средняя | 3 месяца – 1 год. | 210 – 330 мм. |
| Большая | От 1 года | 295 мм – 495 мм. |
Основные правила ношения шины Виленского :
- Тщательное шнурование. Если ремни зашнурованы правильно и достаточно туго, то они не должны соскальзывать.
- Постоянное ношение. Обычно шины Виленского назначаются на 4 – 6 месяцев. Их нельзя снимать в течение всего данного времени. Это допускается только на время купания ребенка.
- Четко отрегулированная длина распорки. Регулировку осуществляет врач при помощи специального колесика. Во время игры ребенок может сдвинуть его. Для того чтобы это предотвратить, нужно фиксировать колесико изолентой.
- Шину нельзя снимать даже во время переодевания ребенка. Для удобства нужно использовать специальную одежду с кнопочками.
Шина ЦИТО
Шина (ортез) Тюбингера
Можно рассматривать как комбинацию шины Виленского и стремян Павлика.
Устройство шины Тюбингера:
- две седловидные распорки для ног, соединенные между собой металлическим стержнем;
- наплечники;
- «жемчужные нити», которые соединяют распорки с наплечниками спереди и сзади, имеют регулируемую длину и позволяют изменять степень сгибания в тазобедренных суставах;
- специальная липучка, при помощи которой происходит фиксация ортеза.
Размеры шины Тюбингера:
- для возраста 1 мес. с длиной распорки 95-130 мм;
- для возраста 2 – 6 мес. с длиной распорки 95-130 мм;
- для возраста 6 – 12 мес. с длиной распорки 110-160 мм.
Шина Волкова Шина Волкова – ортопедическая конструкция, которая в настоящее время практически не используется. Она изготовлена из полиэтилена и состоит из четырех частей:
- кроватка, которая подкладывается под спину ребенка;
- верхняя часть, которая находится на животике;
- боковые части, в которые помещаются голени и бедра.
Шина Волкова может использоваться у детей в возрасте до 3 лет. Предусмотрено 4 размера.
Недостатки шины Волкова:
- очень сложно подобрать по размеру для конкретного ребенка;
- бедра зафиксированы только в одном положении: его нельзя изменять в зависимости от изменения конфигурации тазобедренного сустава на рентгенограммах;
- конструкция достаточно сильно ограничивает движения ребенка;
- высокая стоимость.
Выше были перечислены лишь наиболее распространенные ортопедические конструкции, которые применяются для лечения дисплазии тазобедренного сустава. На самом деле их существует намного больше. Регулярно появляются новые. В разных клиниках отдается предпочтение различным конструкциям. Сложно сказать, какая из них является самой лучшей. Скорее, такое большое разнообразие свидетельствует о том, что лучшего варианта не существует. Каждый имеет собственные преимущества и недостатки. Родителям ребенка лучше ориентироваться на назначения, которые дает врач-ортопед.
Массаж при дисплазии тазобедренного сустава
Массаж при дисплазии тазобедренного сустава осуществляется только по назначению врача-ортопеда, который руководствуется результатами осмотра и данными рентгенографии, УЗИ. Массаж можно проводить при наличии ортопедических конструкций (шин, см. выше), не снимая их.
- Ребенка необходимо уложить на твердую ровную поверхность. Лучше всего подходит пеленальный столик.
- Во время массажа под ребенка подкладывают клеенку, так как поглаживание животика и другие действия массажиста могут спровоцировать мочеиспускание.
- Курс массажа обычно состоит из 10 – 15 сеансов.
- Массаж проводится один раз в день.
- Для сеанса нужно выбирать время, когда ребенок выспался и не голоден. Оптимально проводить процедуры в первой половине дня.
- Для того чтобы стал заметен эффект, нужно провести не менее 2 – 3 курсов лечебного массажа.
- Перерыв между курсами – 1 – 1,5 месяца. Это обязательное условие, так как массаж представляет собой достаточно высокую нагрузку для детей первого года жизни.
Для проведения массажа у детей с дисплазией тазобедренного сустава нужно пользоваться услугами массажиста, который имеет опыт и специализируется на заболеваниях детей младшего возраста. Самостоятельно родители могут ежедневно, перед сном, выполнять ребенку общий расслабляющий массаж.
Примерная схема массажа для ребенка с дисплазией тазобедренного сустава
| Исходное положение | Манипуляции |
| Лежа на спине. | Общий массаж: поглаживания и легкое растирание животика, груди, рук, ног (бедер, голеней, стоп, подошв). |
| Лежа на животе с разведенными и согнутыми в коленях ногами. |
|
| Лежа на спине с разведенными ногами. |
|
Массаж у детей в возрасте до года включает также элементы гимнастики, которые также приведены в таблице.
Лечебная гимнастика при дисплазии тазобедренного сустава
Цели лечебной гимнастики при дисплазии тазобедренного сустава:
- способствовать нормальному формированию тазобедренного сустава, восстановить его правильную конфигурацию;
- укрепить мышцы бедра, которые будут поддерживать головку бедренной кости в правильном положении относительно вертлужной впадины;
- обеспечить нормальную физическую активность ребенка;
- способствовать нормальному физическому развитию ребенка, страдающего дисплазией тазобедренного сустава;
- обеспечить нормальное кровоснабжение и питание тазобедренного сустава, предотвратить осложнения, например, асептический некроз головки бедра.
У детей до года лечебная гимнастика проводится пассивно. Она входит в состав комплекса лечебного массажа (см. выше).
Физическая активность, необходимая для нормального формирования тазобедренного сустава детям до 3 лет:
- сгибание бедер в разведенном состоянии в положении лежа на спине;
- самостоятельные переходы из положения лежа в положение сидя;
- ползание;
- переход из положения сидя в положение стоя;
- ходьба;
- формирование навыка метания;
- комплекс упражнений для мышц ног;
- комплекс упражнений для мышц брюшного пресса;
- комплекс дыхательных упражнений.
Комплекс упражнений после проведения вправления вывиха или хирургического вмешательства разрабатывается индивидуально для каждого больного.
Физиотерапия при дисплазии тазобедренного сустава
| Процедура | Описание | Применение |
Электрофорез:
|
Лекарственное вещество вводится непосредственно через кожу в сустав при помощи слабого постоянного электрического тока. Кальций и фосфор способствуют укреплению, правильному формированию сустава. |
|
| Аппликации с озокеритом | Озокерит – это смесь парафинов, смол, сероводорода, углекислого газа, минеральных масел. В подогретом виде (примерно 50°C) обладает свойством улучшать кровообращение и питание тканей, ускорять восстановление. | При дисплазии тазобедренного сустава применяют озокерит, подогретый до 40 — 45°C. Делают аппликации: наносят на кожу кусок материи, пропитанной озокеритом, затем укрывают целлофаном и слоем ваты или чем-нибудь теплым. |
| Пресные теплые ванны | Теплая вода действует практически так же, как озокерит: она улучшает кровообращение, питание тканей и ускоряет восстановительные процессы. | Ребенок принимает теплые ванны по 8 – 10 минут при температуре 37°C. |
| УФО-терапия | Ультрафиолетовые лучи проникают в кожу на глубину 1 мм, стимулируя защитные силы, регенеративные процессы, улучшая кровообращение. | УФО-терапия проводится по схеме, которая подбирается индивидуально для каждого ребенка, в зависимости от возраста, общего состояния, сопутствующих заболеваний и других факторов. |
Вправление врожденного вывиха бедра
Впервые закрытое бескровное вправление врожденного вывиха бедра было проведено в 1896 году врачом Адольфом Лоренцом.
Показания к вправлению врожденного вывиха бедра:
- Наличие сформировавшегося вывиха бедра, который определяется при проведении рентгенографии и/или УЗИ.
- Возраст ребенка более 1 года. До этого вывих относительно легко вправляется при помощи функциональных методик (шины и ортезы, см. выше). Но единого однозначного алгоритма не существует. Иногда вывих после 3-месячного возраста уже не удается вправить никакими способами, кроме хирургического вмешательства.
- Возраст ребенка не более 5 лет. В более старшем возрасте обычно приходится прибегать к операции.
Противопоказания к закрытому вправлению врожденного вывиха бедра :
- сильное смещение головки бедренной кости, заворот суставной капсулы в полость сустава;
- выраженное недоразвитие вертлужной впадины.
Суть метода Закрытое вправление при врожденном вывихе бедра производится под наркозом. Врач, руководствуясь данными рентгенографии и УЗИ, осуществляет вправление – возврат головки бедра в правильное положение. Затем на 6 месяцев накладывается кокситная (на таз и нижние конечности) гипсовая повязка, которая фиксирует ноги ребенка в разведенном положении. После снятия повязки проводят массаж, лечебную гимнастику, физиопроцедуры.
Прогноз У части детей после закрытого вправления врожденного вывиха бедра развивается рецидив. Чем старше ребенок, тем больше вероятность того, что в конечном итоге все равно придется прибегнуть к хирургическому вмешательству.
Хирургическое лечение врожденного вывиха бедра
Виды хирургических вмешательств при врожденном вывихе бедра :
- Открытое вправление вывиха. Во время операции врач рассекает ткани, достигает тазобедренного сустава, рассекает суставную капсулу и вправляет головку бедренной кости на ее привычное место. Иногда предварительно углубляют вертлужную впадину при помощи фрезы. После хирургического вмешательства накладывают гипсовую повязку на 2 – 3 недели.
- Операции на бедренной кости. Производится остеотомия – рассечение кости с целью придать проксимальному (ближайшему к тазу) концу бедренной кости правильную конфигурацию.
- Операции на костях таза. Существует несколько вариантов таких оперативных вмешательств. Их основная суть состоит в том, чтобы создать над головкой бедра упор, который помешает ее смещению вверх.
- Паллиативные операции. Применяются в тех случаях, когда исправление конфигурации тазобедренного сустава невозможно. Направлены на улучшение общего состояния пациента, восстановление его работоспособности.
Показания к хирургическому вмешательству при врожденном вывихе бедра :
- Вывих у ребенка впервые диагностирован в возрасте 2 лет.
- Анатомические дефекты, которые делают закрытое вправление вывиха невозможным: ущемление суставной капсулы внутри полости тазобедренного сустава, недоразвитие бедренной кости и костей таза и пр.
- Защемление суставного хряща в полости сустава.
- Сильное смещение головки бедренной кости, которое не может быть вправлено закрытым способом.
Осложнения после хирургического лечения врожденного вывиха бедра:
- шоковое состояние в результате потери большого количества крови;
- остеомиелит (гнойное воспаление) бедренной кости и костей таза;
- нагноение в области хирургического вмешательства;
- асептический некроз (омертвение) головки бедренной кости – достаточно распространенное поражение в связи с тем, что головка бедренной кости имеет некоторые особенности кровоснабжения (единственный сосуд проходит в связке головки бедра, и его легко повредить);
- повреждение нервов, развитие парезов (ограничение движений) и параличей (утрата движений);
- травмы во время операции: перелом шейки бедра, продавливание дна вертлужной впадины и проникновение головки бедренной кости в полость таза.
Резюме: проблемы лечения дисплазии тазобедренного сустава
Современные методы диагностики и лечения дисплазии тазобедренного сустава пока далеки от совершенства. В амбулаторных учреждениях (поликлиниках) до сих пор распространены случаи гиподиагностики (диагноз не ставится во время при существующей патологии) и гипердиагностики (диагноз ставится здоровым детям).
Предложено много ортопедических конструкций и вариантов хирургического лечения. Но ни один из них нельзя назвать полностью совершенным. Всегда имеется определенный риск рецидивов и осложнений.
Иногда дисплазия тазобедренного сустава и врожденный вывих бедра выявляются во взрослом возрасте. Большинство видов операций можно применять до 30 лет, пока не начали развиваться признаки артроза.
Прогноз
Многие люди живут с дисплазией тазобедренного сустава всю жизнь, не испытывая никаких проблем. Если данное состояние было выявлено случайно во время проведения рентгенографии, то пациент должен постоянно наблюдаться у ортопеда, являться на осмотры не реже, чем раз в год.
Осложнения дисплазии тазобедренного сустава
Нарушения со стороны позвоночного столба и нижних конечностейПри дисплазии тазобедренного сустава нарушена моторика позвоночного столба, тазового пояса, ног. Со временем это приводит к развитию нарушения осанки, сколиоза, остеохондроза, плоскостопия.
Диспластический коксартроз
Диспластический коксартроз – дегенеративное быстро прогрессирующее заболевание тазобедренного сустава, которое развивается, как правило, в возрасте 25 – 55 лет у людей с дисплазией.
Факторы, которые провоцируют развитие диспластического коксартроза:
- гормональная перестройка организма (например, во время менопаузы);
- прекращение занятий спортом;
- избыточная масса тела;
- низкая физическая активность;
- беременность и роды;
- травмы.
Симптомы диспластического коксартроза :
- чувство дискомфорта и неприятные ощущения в области тазобедренного сустава;
- затруднение поворотов бедра и его отведения в сторону;
- боли в области тазобедренного сустава;
- затруднение подвижности в тазобедренном суставе, вплоть до ее полной потери;
- в конечном итоге бедро сгибается, приводится и поворачивается наружу, фиксируясь в таком положении.
Если диспластический коксартроз сопровождается выраженными болями и значительным нарушением подвижности, то проводится эндопротезирование (замещение на искусственную конструкцию) тазобедренного сустава.
Неоартроз
Вертлужная впадина уменьшается в размерах. Там, где головка бедра упирается в бедренную кость, образуется новая суставная поверхность и формируется новый сустав. Он вполне способен обеспечивать различные движения, и в некоторой степени такое состояние можно рассматривать как самоизлечение.
Бедренная кость на стороне поражения укорачивается. Но это нарушение может быть компенсировано, пациент способен ходить и сохранять работоспособность.
Асептический некроз головки бедра
Асептический некроз головки бедренной кости развивается из-за повреждения кровеносных сосудов, которые проходят в связке головки бедра (см. выше). Чаще всего эта патология является осложнением хирургических вмешательств при дисплазии тазобедренного сустава.
В результате нарушения кровообращения головка бедра разрушается, движения в суставе становятся невозможными. Чем старше пациент, тем тяжелее протекает заболевание, тем сложнее оно поддается лечению.
Лечение асептического некроза головки бедра – хирургическое эндопротезирование.
Почему развивается дисплазия тазобедренных суставов? Причины развития дисплазии тазобедренных суставов остаются до конца не установленными. Ортопеды не могут объяснить, почему при равных условиях у одних детей развивается эта патология, а у других нет. Современная медицина выдвигает несколько версий.
1. Воздействие гормона релаксина. Он выделяется в организме женщины непосредственно перед родами. Его функция – сделать связки более эластичными, чтобы в момент родов ребенок мог покинуть таз. Этот гормон проникает в кровь плода, воздействуя на тазобедренный сустав и его связки, которые растягиваются и не могут надежно фиксировать головку тазобедренной кости. В связи с тем, что женский организм более восприимчив к воздействию релаксина, у девочек дисплазия наблюдается в 7 раз чаще.
2. Тазовое предлежание плода. Когда ребенок длительно пребывает в таком положении на поздних сроках
беременности
, его тазобедренный сустав испытывает сильное давление.
Матка
напоминает перевернутый треугольник и в нижней ее части меньше места, чем под диафрагмой, поэтому движения ребенка ограничены. Это ухудшает кровообращение и созревание компонентов тазобедренного сустава, поэтому у таких детей риск патологий тазобедренного сустава выше в 10 раз. Роды при таком положении плода считаются патологическими из-за высокого риска повреждения тазобедренного сустава.
3. Маловодие. Если в третьем триместре количество околоплодных вод менее 1-го литра, то это затрудняет движения плода и грозит патологиями развития опорно-двигательной системы.
4. Токсикоз. Его развитие связывают с формированием центра беременности в головном мозге. Перестройка в гормональной, пищеварительной и нервной системе осложняет протекание беременности и сказывается на формировании плода.
6. Первые роды младше 18 лет. У первородящих женщин наиболее высок уровень гормона релаксина.
7. Возраст матери старше 35 лет. В этом возрасте женщины часто имеют хронические заболевания, страдают от нарушения кровообращения в малом тазу и более подвержены токсикозу,
8. Инфекционные заболевания , перенесенные в период беременности, повышают риск патологий развития плода.
9. Патологии щитовидной железы негативно влияют на формирование суставов у плода.
10. Наследственность – дисплазия тазобедренных суставов у родственников в 10-12 раз повышает риск развития дисплазии у ребенка.
11. Внешние воздействия – радиация, рентгеновское излучение, прием лекарств и алкоголя оказывают негативное влияние на формирование суставов во внутриутробный период и их созревание после родов.
Как предотвратить дисплазию тазобедренного сустава?
Созревание и формирование тазобедренного сустава происходит на протяжении нескольких месяцев после рождения. Исходя из этого, Американской Академией Педиатрии были разработаны рекомендации, помогающие предотвратить дисплазию тазобедренного сустава.
- Ранняя диагностика направлена на выявление врожденных патологий.
- Обследование ортопедом в роддоме;
- Всем девочкам, находившимся в тазовом или ягодичном предлежании, в 6 недель после рождения рекомендовано сделать УЗИ;
- Также УЗИ выполняют детям, у которых есть другие располагающие факторы (щелчки в суставе, дисплазия у родственников, вес при рождении свыше 4 кг, врожденная кривошея и деформации стоп, возраст матери старше 35 лет);
- Рентгеновский снимок выполняется при необходимости контроля в возрасте 4-х месяцев и старше.
- Свободное пеленание. Избегайте тугого пеленания, при котором ноги ребенка выпрямлены и прижаты друг к другу. Необходимо, чтобы после пеленания ноги младенца оставались в том положении, что и после рождения – согнуты в бедрах и коленях, и разведены в стороны.
- Ношение ребенка в слинге на боку или в позе «наездника» на спине матери. Такие положения, когда его ноги охватывают талию матери, являются наиболее физиологичными. Именно по этой причине у жителей Африки самый низкий процент детей с дисплазией. При разведении ног ребенка сокращается капсула тазобедренного сустава, что обеспечивает его надежную фиксацию в дальнейшем.
- Подгузники на 1-2 размера больше. Подгузники не дают ребенку возможности свести ноги, и действуют как «отводящие штанишки», которые в прошлом использовались ортопедами для правильного формирования тазобедренных суставов. Особенно важно придерживаться этого правила в первые недели после родов, пока гормоны матери не покинули организм ребенка и связки, поддерживающие сустав, не окрепли.
- Массаж и гимнастика курсами по 10-15 массажей с интервалом в 1 месяц + общий массаж ежедневно. Массаж и гимнастика укрепляют мышцы, которые ограничивают движения в суставе и обеспечивают его стабильность.
Как распознать дисплазию тазобедренных суставов у новорожденных?
Врожденный подвывих или вывих – это тяжелые стадии дисплазии, которые требуют срочного лечения. Обычно их диагностируют еще в роддоме во время осмотра педиатра-ортопеда. Родители также должны знать, как распознать дисплазию тазобедренных суставов у новорожденных, так как раннее выявление патологии и своевременное лечение обеспечивают полное выздоровление на протяжении 3-6 месяцев.Признаки дисплазии у новорожденных
- Симптом щелчка – один из самых достоверных признаков дисплазии. Выявляется на протяжении первой недели и может сохраняться до 3-х месяцев. Суть метода: ребенок лежит на спине, ноги согнуты в тазобедренных и коленных суставах под прямым углом. Руки специалиста лежат на коленных суставах: большие пальцы охватывают внутреннюю поверхность сустава, остальные лежат на наружной поверхности бедра. Колени сведены к средней линии. Врач медленно разводит их в стороны, при этом чувствуется, а иногда слышен щелчок с больной стороны – это головка бедра занимает свое место. Следующий этап: врач сводит бедра ребенка, на этом этапе вновь чувствуется щелчок – это головка бедра покидает вертлужную впадину. Щелчок объясняется соскальзыванием пояснично-крестцовой мышцы с передней поверхности головки бедра, если есть вывих и головка не входит в вертлужную впадину.
- Укорочение одной ноги. Ребенок лежит на спине, его ноги сгибают в коленях и ставят на стопы. Если при этом одна коленка находится выше другой, то высока вероятность врожденного вывиха бедра.
- Асимметричное расположение кожных складок, их увеличенное количество. Складки у ребенка проверяют с выпрямленными ногами спереди и сзади.
- Ограничение отведения бедра. Однако у некоторых детей этот симптом развивается только на 3-4-й неделе. У здоровых детей колени без усилия укладываются на поверхность стола до 4-хмесячного возраста.
Осмотр новорожденного обязательно проводят после кормления в теплом помещении, когда ребенок расслаблен. Во время крика или плача мышцы ребенка напряжены и зажаты, в такой ситуации новорожденный поджимает ноги и не дает развести бедра.
Косвенные симптомы, которые свидетельствуют о патологии опорно-двигательной системы и часто сопровождают дисплазию. Само по себе их обнаружение не свидетельствует о проблемах с тазобедренным суставом, но должно стать поводом для тщательного обследования ребенка.
- Кривошея;
- Мягкость костей черепа (краниотабес);
- Полидактилия – большее, чем в норме количество пальцев;
- Плоскостопие и смещение оси стопы;
- Нарушение рефлексов, характерных для новорожденных (поисковый, сосательный, шейнотонический).
Если во время осмотра у врача возникли сомнения на счет здоровья сустава, то в течение 3-х недель необходимо показать ребенка квалифицированному детскому ортопеду. Учитывая сложности диагностики дисплазии, в сомнительных случаях родителям рекомендуют получить консультацию 3-х независимых специалистов.
- Вертлужная впадина становится более плоской и не в состоянии зафиксировать головку бедренной кости;
- Крыша отстает в развитии;
- Растяжение капсулы сустава.
| Видео (кликните для воспроизведения). |
С каждым месяцем эти изменения становятся все более выражены и тяжелее поддаются лечению. Если у детей до 6-ти месяцев применяются мягкие стремена и шины-распорки, то на втором полугодии уже нужны полужесткие шины-кроватки (шина Волкова, шина-кроватка Полонского). К тому же чем младше ребенок, тем легче он переносит лечение и быстрее к нему привыкает.
Можно ли лечить дисплазию без стремян?
Лечение дисплазии без стремян допустимо на ранней стадии заболевания, когда строение сустава не нарушено, а лишь замедленно его созревание и есть задержка окостенения головок тазовых костей. Для лечения используют разнообразные методики, которые улучшают кровообращение, снимают мышечный спазм, насыщают минералами, что ускоряет окостенение ядер и нарастание крыши сустава.
- Широкое пеленание – его цель максимально развести бедра ребенка, используя для этого пеленки или подгузники на 1-2 размера больше. Между ног ребенка кладут многослойную накрахмаленную пеленку. Она должна быть такой ширины, что при разведенных ногах ее края находились бы в подколенных впадинах.
- Массаж и лечебная физкультура — укрепляют мышцы и связки, фиксирующие сустав, способствуют скорейшему созреванию сустава. Желательно, чтобы массаж делал специалист. Так как неумелое его выполнение может навредить ребенку и замедлить развитие сустава. Рекомендовано упражнение бабочка: согнутые в бедрах и в коленях ноги разводят в стороны по 100-300 раз в день.
- Физиотерапия: теплые ванны, аппликации парафина улучшают кровоснабжение сустава, устраняют мышечный спазм. Электрофорез с кальцием и фосфором способствует насыщению сустава минералами, которые необходимы для его формирования.
- Гомеопатические средства (Рост-норма совместно с витамином D, Остеогенон). Препараты, содержащие кальций и фосфор, назначают для ускорения созревания ядер окостенения тазовых костей.
- Фитбол, игрушки или качели на которых ребенок сидит с широко расставленными ногами.
- Плавание или аквааэробика по 3 раза в неделю. Плавание на животе. Для старших детей рекомендовано плавание в ластах, не сгибая ног в коленях.
- Ограничение вертикальной нагрузки на суставы. Максимально долго не позволяйте ребенку стоять и ходить. Активно поощряйте игры на животе и ползанье.
- Ношение в слинге в позе на бедре. В таком положении головка плотно стыкуется с суставной впадиной, занимая правильное физиологическое положение.
Практикующими врачами данные методы рассматриваются, скорее как профилактика развития осложнений на ранних стадиях дисплазии, а не как лечение в запущенных стадиях. Поэтому, если ребенку поставили диагноз подвывих или вывих, то без стремян не обойтись.
Динамическая гимнастика, которая некоторыми авторами включается в комплекс лечения, противопоказана при любых стадиях дисплазии тазобедренного сустава.
Внимание! Большое количество мануальных терапевтов и народных целителей обещают избавление от дисплазии без стремян. Большинство их пациентов потом оказываются в отделениях ортопедии и вынуждены от 6 до 12 месяцев находиться в жестких стременах или аппарате Гневковского. Если ребенку поставлен диагноз подвывих или вывих, это означает, что слабые мышцы и связки не в состоянии удерживать головку тазовой кости в вертлужной впадине. Поэтому когда с помощью мануальной терапии сустав вправят, то головка не будет зафиксирована и вывих произойдет повторно через несколько часов. На сокращение связочного аппарата требуется длительное время, поэтому при предвывихе, подвывихе и вывихе без стремян не обойтись.
Как проявляется дисплазия тазобедренных суставов у взрослых?
Взрослые страдают от проблем с тазобедренным суставом, если в детстве им неправильно пролечили дисплазию в стадии вывиха или подвывиха. В таком случае несоответствие поверхностей головки бедренной кости и вертлужной впадины приводит к быстрому изнашиванию сустава и воспалению хряща – развивается
диспластический коксартроз . Обычно
дисплазия тазобедренных суставов у взрослых появляется во время беременности,
гормональных нарушений
, резкого уменьшения физических нагрузок. Как правило, начало болезни острое и состояние больных быстро ухудшается.
Проявления дисплазии тазобедренных суставов у взрослых
- Чувство неустойчивости тазобедренного сустава, которое появляется после длительной ходьбы.
- Боль в суставе, которая более выражена по утрам. Ее появление объясняется заполнением суставной капсулы воспалительным экссудатом. Также характерна «стартовая» боль, которая возникает в начале движений. Боль уменьшается после разминки, когда сустав «разогрет».
- Усталость в ноге появляется после длительной ходьбы.
- Тугоподвижность тазобедренного сустава связана с низкой эластичностью хряща. Люди отмечают, что больная нога движется с меньшей амплитудой. Возникают трудности при отведении бедра в сторону.
- Контрактура – при попытке пассивного отведения бедра в сторону заметно ограничение подвижности бедра.
- Хромота. У больных с двусторонним повреждением суставов формируется «утиная» походка.
- Изменения на рентгене:
- Участки окостенения в крыше сустава;
- Угол наклона плоскости входа во впадину свыше 45 градусов;
- Нарушение центрации головки бедренной кости.
Лечение последствий дисплазии тазобедренного сустава у взрослых
- Хондропротекторы (Стекловидное тело, Румалон, Остеохондрин, Артепарон) вводятся непосредственно в сустав или в виде внутримышечных инъекций курсами 2 раза в год.
- Нестероидные противовоспалительные препараты (Диклофенак, Кетопрофен) снимают боль и уменьшают воспаление.
- Лечебная физкультура направленная на укрепление мышц в области тазобедренного сустава: мышцы брюшного пресса, ягодичные мышцы, 4-хглавую мышцу бедра, мышцы разгибатели спины. Подходят плавание, ходьба на лыжах, йога.
- Исключить нагрузки на сустав: поднятие тяжестей, бег, прыжки, парашютный спорт.
- Хирургическое лечение необходимо в тяжелых случаях. Эндопротезирование тазобедренного сустава – замена головки и шейки бедра, а в некоторых случаях и вертлужной впадины, на металлические протезы.
Рентгенологическое исследование является одним из основных диагностических методов для распознавания дисплазии тазобедренного сустава и контроля результатов лечения. До настоящего времени нет единого мнения о сроках проведения первичной рентгенографии тазобедренных суставов. Одни авторы предлагают проводить рентгенографию всем детям, другие лишь, когда есть основания ожидать наличия порока развития тазобедренных суставов (отягощенная наследственность, при ягодичном и ножном предлежании, наличия врожденных пороков развития). Третьи рекомендуют производить рентгенографию тазобедренных суставов в двух или трехмесячном возрасте и то в сомнительных случаях (Г.Л. Горбунова, И.П. Елизарова, А.Г. Осьмина 1976, Е.П. Межинина, Я.Б. Куценок 1981, Г.М. Тер — Егизаров, Г.П. Юкина, Р.Ю. Османов 1982.).
При трактовке рентгенограмм могут быть допущены диагностические ошибки, зависящие от правильности укладки ребенка и качества рентгенограмм. Укладка ребёнка должна быть строго симметричной. Передне-верхние ости подвздошной кости должны находиться на одном уровне и в одной фронтальной плоскости, чтобы вытянутые ноги ребёнка лежали параллельно одна другой, надколенники должны быть обращены кверху, а таз плотно прижат к кассете. Экспозиция должна быть минимальной, так как даже малейшее шевеление ребёнка делает рентгенограммы непригодной для правильной оценки. Рентгеновские снимки производят в переднезадней проекции. Обязательно применение защитных прокладок. При производстве рентгенограммы необходимо участие двух помощников или родителей: один плотно прижимает плечи и грудную клетку ребёнка, второй удерживает ноги ребенка, сгибает в коленном суставе до 90 градусов на краю стола. Центральный луч необходимо направить через лонное сочленение.
При правильно сделанной рентгенограмме отмечается одинаковая форма и величина запирательных отверстий, седалищных и лонных костей, симметричность половин тазовых костей. Продолжение продольной оси позвоночника проходит в центре лонного сочленения. Рентгенограммы, выполненные без соблюдения всех вышеуказанных условий, дают неправильное представление о патологии тазобедренных суставов и тем самым дезориентируют врача.
Интерпретация рентгенограмм новорожденных и детей до 3-6 месяцев затруднена, так как часть скелета и головка бедренной кости представлены нерентгеноконтрастной хрящевой тканью, а контуры костного скелета дают только косвенные признаки дисплазии тазобедренного сустава. На рентгенограмме тазобедренных суставов в прямой проекции у новорождённых видны окостеневшие части подвздошной, лобковой, седалищной, бедренной костей и вертлужная впадина. Соединяющиеся хрящевые поверхности не рентгеноконтрастны и поэтому на рентгенограмме не видны, что создает впечатление об отсутствии соединения костей.
Подвздошная кость образует верхнюю часть вертлужной впадины. Нижнюю часть вертлужной впадины составляют седалищная и лобковая кости, которые сливаясь между собой, образуют запирательное отверстие. Светлое пространство между костями, составляющими верхнюю и нижнюю часть вертлужной впадины соответствует V-образному хрящу. В вертлужной впадине различают дно и крышу, которая составляет опору для головки бедренной кости. У новорождённых крыша вертлужной впадины имеет фасетку полулунной формы, свидетельствующую о конгруэнтности суставных поверхностей и указывающую на имеющийся контакт хрящевой головки бедренной кости с крышей вертлужной впадины. У нижнего края вертлужной впадины видна «фигура слезинки», которая тянет
ся от V-образного хряща до запнрательоного отверстия и образуется в результате наслоения тени дна и нижнего сегмента вертлужной впадины на седалищную кость (В.Я. Виленский,1971).
Рентгенодиагностика дисплазии тазобедренных суставов особенно у новорожденных детей и грудного возраста достаточно сложна, поэтому поиск наиболее достоверных рентгенологических признаков дисплазии, их сочетание является главной задачей ортопедов и рентгенологов. Известны схемы для чтения рентгенограмм тазобедренных суставов у детей первого полугодия жизни (Ombredaime, 1924; Helgenreiner, 1925; Putti, 1927; Perkins, 1928; Чижин И.М., 1934, Kopits 1939, Erlacker, 1955; Рейнберг С.A. 1964). Кроме вышеперечисленных схем, существует еще много рентгенометрических измерений предложенных различными авторами для чтения рентгеновских снимков тазобедренных суставов и улучшения диагностики дисплазий.
Основными ориентирами являются:
- Угол а — ацетобулярный индекс, определяющий скошенность крыши вертлужной впадины, образованной горизонтальной линией (Келлера), проведённой через центры вертлужных впадин, V- образные хрящи по касательной линией, проведённой по контуру подвздошной кости, образующей крышу вертлужной впадины. Величина угла в норме по данным разных авторов колеблется от 20 до 30° (рис. 18.). Ацетобулярный угол у девочек на 2-3° больше, чем у мальчиков. Разница в пределах 5- 7° справа и слева может наблюдаться и в здоровых суставах у одного и того же ребёнка. При патологии данный показатель свыше 30° (Рис. 19.).
Схема определения ацетабулярного индекса
ц
Рис. 19. Патология
- Высота h — перпендикуляр, восстановленный от центра шейки бедра до линии Келлера. Определяет степень смещения проксимального отдела бедра кверху (Рис. 20.). Нормальная величина этого показателя 10 мм. При патологии данная величина уменьшается.
- Величина d — линия Эрлахера, соединяющая медиально-проксимальный контур шейки бедра с седалищной костью, определяет смещение проксимального отдела бедра кнаружи (латеропозицию). Нормальная величина показателя не более 5мм (Рис.21 а.) При патологии увеличивается (Рис.21 б.).
- Величина С — от центра дна вертлужной впадины (V-образного хряща), до перпендикуляра h определяет латеропозицию проксимального отдела бедра. Нормальная величина показателя не более 15 мм (Рис. 22.а, б).
а. норма
б. патология
Рис. 22. Определения величины С (латеропозиция проксимального отдела бедра)
Соотношения между головкой бедренной кости и вертлужной впадиной может быть определено линией Шентона, линией Кальве.
Линия Шентона проводится по нижнему контуру бедренной кости, переходя на нижний контур горизонтальной ветви лобковой кости в запирательном отверстии, образуя дугообразную линию (Рис 23 а). При дисплазии определяется излом этой линии. (Рис. 23 б).
б. Нарушение линии Шентона
Линия Омбредана-Перкинса — проводится вертикально из верхне-наружной точки вертлужной впадины перпендикулярно линии Келлера (через центр вертлужной впадины) и продолженной продольной оси диафиза бедра. В нормальном тазобедренном суставе проксимальный эпифиз бедра находится кнутри от этой линии (Рис. 25 а). При дисплазии тазобедренных суставов отмечается смещение проксимального метаэпифиза бедра кнаружи от вертикальной линии (Рис. 25 б), причем смещение кнаружи более выражено у тех детей, клинические проявления у которых более значительны.
Рис. 25
Хрящевая головка бедренной кости у новорожденных на рентгенограмме не видна. Существуют значительные индивидуальные особенности в сроках её оссификации и развитии, что связано с климатическими, природными условиями, заболеваниями матери и ребенка, витаминным балансом, наследственностью, весом ребенка. Оссификация эпифиза, как правило, начинается с центра. Обычно ядра окостенения имеют одинаковую шаровидную форму, с ровными контурами и однородной структурой. Однако в ряде случаев наблюдается нечеткость контуров, фестончатость, неправильная форма и в правильно развивающемся тазобедренном суставе. С ростом ребенка происходит равномерное увеличение размеров ядер окостенение эпифизов.
По мнению большинства авторов, задержка в сроках появления ядер окостенения, уменьшение их величины по сравнению с возрастной нормой, ассиметрия может служить основанием для постановки диагноза дисплазии только при наличии клинических симптомов. В диспластически измененных суставах отмечается более значительное уменьшение вертикального размера головки, при относительно меньшем её отставании от горизонтального размера.
Одним из признаков дисплазии тазобедренного сустава является скошенность крыши вертлужной впадины, характеризуется увеличением угла наклона к горизонтальной плоскости (ацетобулярный индекс). При дисплазии величина ацетобулярного индекса превышает 30°. Однако высокая степень скошенности крыши вертлужной впадины не всегда может служить признаком ее неполноценности, так как хрящевая часть крыши может быть совершенно нормальной. О дисплазии можно судить по замедленной оссификации крыши, отсутствии контактной фасетки.
В диспластическом суставе отмечается нарушение центрации головки бедренной кости, несоответствие её формы и величины размерам суставной впадины. Неравномерная нагрузка на крышу вертлужной впадины отрицательно сказывается на процессы оссификации и дальнейшее развитие диспластического сустава.
Следует отметить, что не у всех детей высокий ацетобулярный индекс соответствует тяжести клинических проявлений, также как и низкий ацетобулярный индекс не всегда свидетельствует о легких степенях дисплазии тазобедренного сустава. Основным признаком дисплазии тазобедренного сустава, по мнению Р.Л.Горбуновой с соавт. 1976, является смещение проксимального конца бедра кнаружи от вертельной линии Омбердана-Перкинса. Следует отметить, что смещение проксимального отдела бедра кнаружи всегда более выражено у тех детей, клинические проявления дисплазии у которых были более выражены.
Смещение метафиза проксимального отдела бедра вверх, что есть уменьшение величины h менее
- мм, указывает на наличие подвывиха и вывиха бедра. По мнению многих авторов смещение головки бедренной кости кверху в большинстве случаев наступает после 6-ти месяцев, когда ребенок начинает становиться на ноги. В.И. Садофьева (1965), для диагностики дисплазии тазобедренного сустава предложила восстанавливать два перпендикуляра из медиального и латерального концов поверхности метафиза бедренной кости, считая, что при нормально развивающемся тазобедренном суставе латеральный перпендикуляр не выходит за край крыши вертлужной впадины (Рис. 26 а). При наличии подвывиха латеральный перпендикуляр проходит вне наружного края крыши, а медиальный проходит внутри впадины (Рис. 26 б). При вывихе оба перпендикуляра проходят вне впадины (Рис. 26 в).
а. Норма б. Подвывих в. Вывих
Рис. 26. Схема определения патологии тазобедренного сустава по Садофъевой
Нами разработано более простой и информативный способ выявления патологии тазобедренного сустава у новорожденных для определения центрации хрящевой головки бедренной кости по отношению к вертлужной впадине, так как центр хрящевой головки бедренной кости пересекается с одной линией проведенной перпендикулярно метафизу бедренной кости (Рис. 27 а, б, в).
а. Норма б. Подвывих в. Вывих
Рис. 27. Схема определения патологии тазобедренного сустава у новорожденных
по нашей методике
Многочисленные измерения, в том числе и изучение повторных рентгенограмм тазобедренных суставов у детей через 3 месяца в сочетании с клиническими проявлениями показали, что при нормально развивающемся тазобедренном суставе перпендикуляр пересекает крышу вертлужной впадины в центре. В случаях же, когда он проходит через край вертлужной впадины можно думать о подвывихе и если же он проходит за пределы края вертлужной впадины следует говорить о вывихе бед-
ра.
По мнению большинства авторов, применение линии Шентона, Кальве, основанных на изучении соотношений контуров костей таза и бедренной кости не достаточно обоснованно. Нарушение непрерывности одной из указанных линий без клинических признаков вывиха нельзя ставить диагноз дисплазия тазобедренных суставов, так как в значительной степени зависят от укладки ребенка во время рентгенографии. Кроме того, в период новорождённости контуры костей на рентгенограмме не отчетливы и смещение бедренной кости кверху сравнительно незначительно.
По мере роста ребенка линии Шентона и Кальве могут принять правильную форму. Учитывая вышеизложенное, линии Шентона и Кальве в диагностике дисплазии тазобедренного сустава могут иметь только относительное значение.
По мнению большинства авторов наиболее удобной схемой для ранней диагностики врожденной патологии тазобедренного сустава является схема Hilgenreiner Н 1925, 1940, — дополненная линией Омбредана-Перкинса, которая позволяет наиболее точно определить у новорождённых недоразвитие тазобедренного сустава и выявить даже незначительные смещения проксимального отдела бедренной кости кнаружи и кверху (рис 28).
Рис. 28. Схема Хилъгенрейнера Омбридана Паркенса
По этой схеме вначале проводится горизонтальная линия, проходящая через V- образные хрящи, соединяющая нижние точки костной части подвздошной кости (1). Затем проводится касательная линия по верхнему краю костной части вертлужной впадины (2). Эта линия, пересекаясь с горизонтальной, образует ацетобулярный угол а (ацетобулярный индекс), который показывает скошенность крыши вертлужной впадины (3). Для определения степени смещения проксимального отдела бедренной кости кверху определяется расстояние h — перпендикуляр восстановленный от наивысшей точки проксимального метафиза бедренной кости (точка Хоффа) до горизонтальной линии, кроме того определяется величина С — расстояние, измеряемое по горизонтальной линии от центра дна вертлужной впадины (Y- образного хряща) до вертикальной линии, соединяющей горизонтальную линию с наивысшей точкой проксимального конца бедра (высота h) определяет смещение бедра кнаружи (латеропозицию). Для подтверждения смещения бедра кнаружи целесообразно дополнить схе
му Хильгенрейнера линией Erlacher Pf. 1955, соединяющей медиальную точку метафиза бедренной кости с нижним краем вертлужной впадины (наружная поверхность седалищной кости)-расстояние а
Линия Омбредана-Перкинса проводится вертикально, касаясь наружного края вертлужной впадины, пересекает горизонтальную линию и продолжается вдоль диафиза бедра. Таким образом, тазобедренный сустав разделяется на четыре квадранта — верхний и нижний латеральные, верхний и нижний медиальные. В нормально развивающемся суставе ядро окостенения эпифиза бедренной кости располагается в верхне-внутреннем квадранте. При дисплазии, подвывивах и вывихах центр ядра окостенения определяется в наружных квадрантах.
При отсутствии ядра окостенения необходимо обращать внимание на положение проксимального метафиза бедренной кости по отношению к вертикальной линии. В нормально развивающемся тазо- бедреном суставе линия Омбредана-Перкинса пересекает середину верхнего контура метафиза бедренной кости. При дисплазии тазобедренного сустава отмечается смещение проксимального отдела бедра кнаружи от вертикальной линии.
Таким образом, для рентгенологической диагностики дисплазии и тазобедренных суставов следует использовать рабочую схему, в основе которой, лежит схема Хильгенрейнера, дополненная линиями Омбредана-Перкинса, Эрлахера и линией определяющей центр головки бедренной кости. Ведущим рентгенологическим признаком дисплазии тазобедренного сустава у новорожденных является смещение проксимального конца бедренной кости кнаружи. Позднее появление ядер окостенения головок бедренной кости не является диагностическим признаком дисплазии, но несимметричность ядер окостенения указывает на патологию тазобедренного сустава. Величина ацетобулярного индекса в период новорожденности весьма вариабельна, но увеличение ацетобулярного индекса более 30° в возрасте 3 месяцев и старше требует ортопедического лечения. Линия Шентона, Кальве имеют лишь вспомогательное значение.
Определение. Врожденное нарушение развития костнохрящевых, связочно-капсульных и мышечных структур тазобедренного сустава, приводящее к стойкому смещению его суставных концов сочленяющихся костей.
-
Этиология и патогенез. Врожденный вывих бедра связан с задержкой его развития в эмбриональной стадии. Признаки дисплазии тазобедренного сустава отмечаются уже при рождении. По мере роста ребенка дисплазия сустава прогрессирует, что приводит к смещению головки бедренной кости кнаружи и кверху, уплощению вертлужной впадины. Задерживаются развитие ядра, окостенение головки бедренной кости, которая вместе с шейкой деформируется. Суставная сумка значительно растягивается.
-
Классификация.
-
Предвывих характеризуется сохранением соотношений головки бедренной кости и вертлужной впадины, однако дисплазия связочно-капсульных структур сустава способствует вывихиванию головки бедренной кости из вертлужной впадины с последующим ее легким вправлением.
-
Подвывих характеризуется смещением головки бедренной кости вверх, не выходя за пределы вертлужной впадины, при этом вертлужная впадина уплощена и вытянута в длину.
-
Вывих сопровождается растяжением связочно-капсульных структур сустава с уплощением вертлужной впадины и смещением головки бедренной кости за пределы вертлужной впадины.
-
Клинические проявления.
-
Симптом соскальзывания головки бедренной кости (вывихивание и вправление) свидетельствует о неустойчивости тазобедренного сустава и выявляется в периоде новорожденности. Симптом выявляется при отведении и тракции бедер в дистальном на-
-
Симптом ограничения отведения бедер. Симптом выявляется в положении ребенка на спине с разведением бедер в стороны. Ножки должны быть согнуты в коленных и тазобедренных суставах. В норме бедра отводятся до горизонтальной плоскости, при этом их наружные поверхности касаются пеленального столика. При наличии врожденного вывиха отмечается ограничение отведения бедра на стороне поражения.
-
Симптом асимметрии кожных складок бедер. В положении ребенка на спине и полностью разогнутых ножках проверяют расположение кожных складок по передневнутренней поверхности бедер. При врожденном вывихе бедра отмечается асимметричное расположение кожных складок со смещением на стороне вывиха проксимально. При положении на животе отмечается смещение ягодичной складки выше на стороне вывиха бедра.
-
Симптом укорочения конечности. Определяется в положении ребенка на спине с согнутыми ножками в тазобедренном и коленном суставах. Стопы строго располагаются на поверхности столика. Укорочение конечности определяют по уровню расположения коленных суставов. На стороне вывиха бедра коленный сустав располагается ниже.
-
У детей старше 1 года отмечаются неустойчивая походка, хромота или раскачивающаяся «утиная» походка при двустороннем вывихе.
-
Диагностика.
-
УЗИ тазобедренных суставов (R. Grat):
тип 1А — нормальный тазобедренный сустав. Костная ткань крыши вертлужной впадины хорошо визуализируется. Край вертлужной ■ впадины отличается узостью, проецируется лате- рально от головки бедренной кости и имеет нормальный угол наклона. Наружный край вертлужной впадины закруглен. Угол между базовой линией (через латеральные отделы подвздошной кости) и ацетабулярной линией (линия от нижней точки костной части вертлужной впадины к ее верхнему костному краю) составляет более 60°, а угол между базовой линией и инклинаци- онной линией (линия через медиальные отделы края вертлуж ной впадины и наружный костный выступ вертлужной впадины) составляет менее 55°;
-
тип 1Б — транзиторная форма строения тазобедренного сустава. Хрящевая часть крыши вертлужной впадины проецируется на более коротком расстоянии над головкой бедренной кости. Наблюдается расширение и укорочение края вертлужной впадины;
-
тип — задержка развития тазобедренного сустава. Соотношение между хрящевой и костной частями вертлужной впадины изменяется в сторону хрящевого компонента. Хрящевая часть крыши вертлужной впадины расширена, кость часто дифференцируется нечетко. Угол между базовой и ацетабулярной линиями уменьшается до 43°, а угол между базовой и инклинационной линиями увеличивается до 77°;
-
тип 2А — замедленное формирование тазобедренного сустава;
-
тип 2Б — дисплазия сустава, требующая ортопедического лечения. Выявляется в возрасте после 3 мес;
-
тип 2В — небольшая децентрация головки бедренной кости, выявляемая при проведении функциональных проб;
-
тип 3 — тяжелая задержка развития тазобедренного сустава с выраженным уплощением крыши вертлужной впадины. Децентрация головки бедренной кости с оттеснением края вертлужной впадины кнаружи;
-
тип ЗА — отсутствуют структурные изменения крыши вертлужной впадины;
-
тип ЗБ — структурные изменения хрящевой части крыши вертлужной впадины;
-
тип 4 — тяжелая задержка развития сустава с вывихом. Головка бедренной кости вне полости сустава, край вертлужной впадины не визуализируется или деформирован.[1]
-
Рентгенологическое исследование, которое выполняют в прямой проекции в положении ребенка на спине с симметрично расположенным тазом и приведенными ногами, разогнутыми в тазобедренных и коленных суставах. Позволяет диагностировать состояние предвывиха, подвывиха или вывиха бедра.
-
Лечение.
Дисплазия тазобедренного сустава лечится широким пеленанием с помощью нескольких слоев пеленки, укладываемой на область промежности. Важно создать положение, при котором ножки новорожденного будут находиться в состоянии отведения и сгибания в тазобедренных суставах. Рекомендуют массаж и лечебную гимнастику.
-
Для лечения подвывиха бедер используют шины-распорки, которые позволяют в течение 3-4 нед добиться центрации головки бедренной кости на вертлужную впадину. Сроки фиксации конечностей в шине-распорке до 5 мес.
-
Врожденный вывих, диагностированный в периоде новорожденности, лечат шинами-распорками до 6-месячного возраста. В случае позднего диагноза (после 6 мес) используют комбинированный метод лечения, включающий отводящие шины-распорки и гипсовые повязки для вправления вывиха и удержания головки бедренной кости в вертлужной впадине.
-
У детей в возрасте 1 года вправление врожденного вывиха осуществляется с использованием ортопедических одномоментных вправлений с последующим наложением гипсовых повязок.
У2 – 229 + И
К 370
Педиатры и детские врачи-ортопеды отмечают тот факт, что количество диагностированной дисплазии тазобедренного сустава у младенцев и новорожденных увеличивается ежегодно. Степень тяжести заболевания варьируется от незрелости сустава до тяжелой патологии. Практически двадцать процентов детей рождаются с односторонней дисплазией тазобедренного сустава. Даже профилактические осмотры неонатологов в роддоме не выявляют и половины случаев патологии, а родители зачастую обнаруживают ее у ребенка, когда упущено время, и проводить лечение дисплазии тазобедренных суставов у детей консервативными методами уже слишком поздно.
Что такое дисплазия тазобедренного сустава
Дисплазия – это неполноценность развития сустава, приводящая к нарушению его функции.
Тазобедренное сочленение у новорожденного состоит преимущественно из хрящевой ткани, которая по мере роста малыша постепенно преобразуется в костную.
Чрезмерная эластичность связок у новорожденного, способность к избыточному растяжению может легко привести к смещению головки бедренной кости. Это может произойти как во время родов, так и в период младенчества.
Симптомы и диагностика
Основными симптомами, характеризующими наличие у новорожденного ребенка дисплазии тазобедренного сустава, обычно являются:
- нарушение подвижности сустава.
Новорожденный плачет при попытке развести его согнутые ножки в стороны; - укорочение одной конечности;
- асимметрия складочек на ягодицах и бедрах.
На стороне подвывиха складочки гораздо глубже, располагаются на ином уровне, чем на здоровой стороне, и отличаются по форме.
Столь явная симптоматика свидетельствует о средней или тяжелой форме подвывиха, которая нуждается в длительном лечении. Но чаще всего родители даже не замечают каких-то симптомов дисплазии тазобедренного сустава у младенца, пока он не начинает ползать, пытаться становиться на ножки. Возросшая нагрузка на пострадавший тазобедренный сустав ускоряет его деформацию, усугубляет подвывих.
Если малыш принадлежит к группе риска, ему делают УЗИ сустава в роддоме, затем в возрасте один месяц, после – в три месяца и в полгода. Хрящевая ткань позволяет получать информацию о состоянии тазобедренного сустава, не прибегая к рентгенографическому исследованию.
Кроме инструментальных исследований, врач может провести осмотр суставов ребенка, используя специальные тестирующие методики, но без данных УЗИ или рентгена диагностировать дисплазию тазобедренного сустава у детей невозможно.
Причины и формы заболевания
По форме тазобедренная дисплазия подразделяется на:
- предвывих – незрелость сустава, которая при неправильном уходе может прогрессировать и перерасти в дисплазию;
- подвывих – неполное смещение головки бедренной кости, поддается лечению при своевременной диагностике;
- вывих тазобедренного сустава – серьезная патология, лечить которую предстоит долго. Возможно потребуется хирургическое вмешательство.
- Наследственный фактор.
Основной, так как статистика показывает, что в семьях, где у одного из родителей диагностировалась дисплазия, риск заболевания детей существенно возрастает. - Гендерный фактор.
Девочки страдают этой патологией в пять раз чаще, чем мальчики. Объясняется это влиянием на бедренные мышцы плода окситоцина – гормона, накапливающегося в крови матери в предродовый период беременности. - Сложные роды.
Фактор ягодичного предлежания играет большую роль в возникновении дисплазии. Особенно большой риск подвывиха или вывиха бедра возникает при полном ягодичном предлежании, когда ножки малыша выпрямлены в коленях и ступни располагаются возле плеч. Такое положение приводит к сильному растяжению тазобедренных связок и деформации слабой хрящевой ткани сустава. - При пограничном состоянии.
При предвывихе бедра или функциональной незрелости сустава риск возникновения дисплазии присутствует при неправильном уходе за новорожденным ребенком.
Тугое пеленание младенца, казалось бы с благой целью, чтобы ножки ребенка становились ровными и красивыми, приводит к неправильному формированию тазобедренного сустава.
Методы лечения детской дисплазии
Лечение дисплазии тазобедренного сустава у новорожденных детей и младенцев производится путем фиксации сустава в правильном положении. Для этого врач в зависимости от степени заболевания предлагает следующие способы:
- Широкое пеленание – используется при функциональной незрелости сустава. Ребенку надевают подгузник, поверх него фиксируют сложенную вчетверо пеленку, положенную между ног младенца. Это позволяет придать физиологически нормальное расположение суставу, не нарушая подвижности ног ребенка. Широкое пеленание практикуется на протяжении месяца или двух, после чего врач проводит ультразвуковое исследование суставов.
- При подвывихе, даже не подтвержденном инструментальным исследованием, врач может назначить ношение мягких разводящих шин или ортезов, которые находятся на младенце круглосуточно. Они обеспечивают свободу движений и не мешают ребенку.
- Если дисплазия не поддается лечению мягкими шинами, ребенку надевается жесткая фиксирующая повязка из гипса или жесткие ортезы. Постепенное вытяжение позволяет обеспечить центрирование головки бедра в суставе и создание условий для формирования правильной вертлужной впадины для дальнейшего полноценного развития сустава.
Поэтапное лечение дисплазии тазобедренного сустава у детей занимает несколько месяцев и требует терпения и настойчивости в выполнении всех рекомендаций врача, и оно является наиболее эффективным и безопасным для малыша. Зафиксированный сустав развивается нормально, не происходит вмешательство в полость, ребенок не испытывает влияния наркоза, длительного восстановительного периода. Хирургическое лечение рекомендуется только в случае запущенной дисплазии.
Лечебный и профилактический массаж
Для формирования правильных суставных поверхностей обязательно используют массаж и гимнастику. Манипуляции несложные, и после консультации со специалистом, мама ребенка вполне может выполнять их самостоятельно.
Сначала делается массаж ножек: нежные поглаживания подушечками пальцев, а затем чуть более глубокие движения – растирания. Начинать следует от пальцев ступни, поднимаясь вверх по голени, и заканчивать наружной поверхностью бедра.
В домашних условия можно делать следующие гимнастические упражнения:
Исходное положение – лежа на спине. Взявшись за голени, согните максимально ножки в коленных и тазобедренных суставах, затем полностью выпрямите. Исходное положение – то же. Согнув ножки ребенка в коленях и тазобедренных суставах, разведите бедра и совершайте осторожные вращательные движения внутрь, сближая колени и отводя в стороны голени. Для удобства вращения можно совершать отдельно для каждой ноги, фиксируя при этом тазобедренный сустав второй рукой. Исходное положение – то же. Слегка согнув ножки ребенка, соединяйте ступни между собой, выполняя ими всем известные «ладушки». Положите ребенка на животик. Слегка согнув ноги малыша, создайте ему под ступни своими ладонями опору. Это упражнение тренирует опорную функцию стопы, позволяет укрепить мышцы и связки ног.
Делать гимнастику нужно два-три раза в день, каждое упражнение повторяя от 10 до 15 раз.
Старайтесь обойтись без резких движений!
Нельзя допускать, чтобы ребенок ощущал боль.
Упражнения должны доставлять радость малышу, а не формировать негативную реакцию на процедуры.
Последствия и возможные осложнения дисплазии
От нормально функционирующего тазобедренного сустава зависит правильное развитие позвоночника, внутренних органов — возможность нормально двигаться, вести полноценную жизнь. Ребенок, страдающий от несвоевременно выявленной или не леченной дисплазии, вынужден постоянно ограничивать себя в движении. Хромота, неоднократные операции, а значит, боль, физические и моральные страдания – все это ухудшает жизнь малыша, лишает его радости настоящего детства.
Взрослые женщины, у которых дисплазия полностью не излечена, испытывают трудности в вынашивании ребенка, так как беременность приводит к возрастанию нагрузки. С возрастом, после операций на тазобедренном суставе, часто диагностируется коксартроз или иные дегенеративные заболевания сустава.
Вовремя диагностированная дисплазия позволяет исправить патологию простым лечением положением, то есть без операций и медикаментов. Такая терапия проводится под строгим контролем ортопеда, и после длительного лечения ребенок остается на диспансерном учете еще несколько лет.
Обычно вылеченная в младенчестве дисплазия не оказывает никакого влияния на качество жизни ребенка, так как растущий сустав формируется правильно.
Говорят врачи
Об авторе :
Соколова Лейла Александровна, старшая медсестра хирургического отделения. Стаж 11 лет.
Дистрофия костно-хрящевой ткани в период эмбриогенеза провоцируют развитие дисплазии. Это врожденная аномалия, регистрирующаяся у пациентов разных возрастных категорий. В педиатрии дисплазия тазобедренных суставов (дисгенезия, ДТС) — одна из самых распространенных патологий. Приблизительно в 60% в случаев выявляется дисплазия левого тазобедренного сустава. С чем это связано?
Дело в том, что левая конечность плода, как правило, прижата к стенке матки. Дисгенезия правого сустава диагностируется примерно в 20% случаев. Двухсторонняя дисплазия у взрослых – очень редкое явление. Женский пол более восприимчив к развитию болезни.
Как правило, дисплазия тазобедренных суставов — врожденная аномалия, однако, иногда этот недуг может проявить себя не только у детей, но и у взрослых. На фоне развития заболевания наблюдается ограничение функций пораженной конечности.
Если малышу поставлен диагноз дисплазия тазобедренных суставов, не отчаивайтесь — все еще можно изменить. Помните, что только раннее выявление и грамотное лечение помогут избежать осложнений!
Детская дисплазия опасна тем, что при неграмотном или несвоевременном лечении формируются вторичные симптомы недуга, а именно:
- искривление позвоночника (лордоз, кифоз);
- нарушение анатомической формы таза;
- остеохондроз;
- подвывихи и вывихи противоположного сустава;
- диспластический коксартроз.
Все вышеперечисленные осложнения могут привести пациента к инвалидности.
Классификация дисплазии суставов
С учетом анатомической структуры поврежденного органа, различают следующие виды ТДС:
- эпифизарная (Майера);
- ацетабулярная (суставной ямки);
- ротационная.
Дисгенезия Майера
Эпифизарная дисплазия характеризуется точечным окостенением хрящевых тканей. Дистрофические процессы провоцируют развитие боли и деформации ног. Патологические изменения выявляются в проксимальной части бедра. Эпифизарная ТДС классифицируется на несколько типов:
- тип І Файрбенка;
- множественная, тип ІІ;
- множественная, тип ІІІ;
- множественная, тип Уолкотта-Ралшсона;
- множественная с миопией и кондуктивной тугоухостью;
- семейная эпифизарная типа Бейкес;
- макроэпифизарная с остеопорозом;
- эпифизарная гемимелическая.
Дисгенезия вертлужной ямки
Ацетабулярная тазобедренная дисплазия поражает суставную впадину. Патология проявляется в несколько стадий. Сначала развивается предвывих, в котором бедренная кость отставлена от вертлужной ямки на незначительное расстояние. Далее, развивается подвывих, в этом случае расстояние увеличивается, и, наконец, вывих – тут эпифизарная часть бедра уже полностью выходит из суставной ямки.
Остаточная детская дисплазия наблюдается при непроизвольном самостоятельном вправлении вывихнутого сустава. Такое явление иногда регистрируется у взрослых пациентов, у женщин в качестве катализатора указанного процесса могут выступать беременность или роды.
Ротационная дисгенезия
Наблюдается отклонение от нормы в расположении кости относительно суставной ямки. Все вышеперечисленные факторы провоцируют развитие косолапости. Различают три степени поражения суставов:
- предвывих (І степень);
- подвывих (ІІ степень);
- вывих (ІІІ степень).
Легкая форма
Для врожденного предвывиха характерно недоразвитие хрящевой, а также костной ткани. Стоит отметить, что связочно-мышечный аппарат в патологический процесс не вовлекается. Это позволяет ему надежно фиксировать эпифиз бедра в анатомически правильном положении, то есть в суставной впадине.
Средняя форма
Тяжелая форма
Серьезная патология, характеризующаяся полным выпадением эпифиза бедра из суставной впадины. Без соответствующей терапии патология прогрессирует, что приводит к значительному растяжению капсулы сустава, полость вертлужной ямки постепенно заполняется жировой и соединительной тканью. Таким образом, формируется так называемый псевдо или ложный сустав.
Основные причины, провоцирующие развитие болезни
В народе бытует мнение, что дисплазия — результат халатности медработников, принимающих роды (гинекологи, акушеры, санитары), в ходе которых они могли допустить травмирование конечностей новорожденного малыша. Это не правильное мнение, ведь дисплазия суставов — полиэтиологичсекая врожденная патология, поэтому ее развитие могут спровоцировать разнообразные эндо- и экзогенные факторы. К основным из них можно отнести следующее:
- роды в пожилом возрасте;
- инфекционные патологии матери в период беременности;
- генетическая предрасположенность;
- дисфункция желез внутренней секреции у матери;
- родовые и послеродовые травмы;
- вредные условия труда матери;
- затяжные роды;
- крупные размеры плода;
- техногенная зона (неблагоприятная экологическая обстановка);
- медикаментозное сохранение ребенка при угрозе выкидыша;
- стремительные роды;
- прием некоторых препаратов в период вынашивания малыша;
- внутриутробное обвитие пуповиной и тазовое предлежание плода;
- повышенный уровень гормона прогестерона в ІІІ триместре беременности;
- гинекологические патологии у беременной;
- вес родившегося малыша до 2500 г;
- множественные роды;
- недоразвитость спинного мозга и позвоночного столба;
- резкое «выдергивание» младенца при кесаревом сечении;
- гестоз первой половины беременности.
Существует ряд предопределяющих факторов, провоцирующих развитие болезни:
- недостаток минеральных элементов (фосфор, селен, магний, кальций, железо, йод, цинк, кобальт, марганец) и витаминов (токоферол, ретинол, тиамин, рибофлавин) в рационе матери;
- маловодие и гипертонус миометрия;
- женский пол малыша.
В некоторых случаях детская дисгенезия сочетается с другими патологиями развития эмбриона (миелодисплазия, гидроцефалия и т. д.).
Симптоматика
Дисплазия у малышей обнаруживается в перинатальный период. Самый ранний признак детской дисгенезии — ограничение отведения бедра. Указанную патологию сможет диагностировать только высококвалифицированный специалист. Если малыш здоров, то отведение суставов будет полным. Асимметрия складок на бедрах малыша – второй симптом болезни, на который необходимо обратить внимание. К явным проявлениям болезни также можно отнести симптом укорочения одной конечности малыша по отношению к другой.
При осмотре ребенка также может выявляться симптом «щелчка», когда эпифизарная часть бедра выскакивает из суставной впадины. Дисплазия у новорожденных должна диагностироваться на ранних стадиях ее развития. При своевременной терапии это заболевание проходит к 6-8 месяцам. К дополнительным симптомам ТДС можно отнести:
- кривошея;
- безусловные рефлексы слабо выражены;
- мягкость костей черепа;
- варусная или вальгусная постановка стопы.
Характерными признаками болезни у детей старше года являются:
- хромота на больную ногу;
- «утиная» походка;
- увеличение поясничного лордоза;
- клинические проявления, выявленные в постэмбриональный период, проявляются более четко.
При обнаружении вышеперечисленных симптомов, ребенка обязательно нужно показать квалифицированному доктору.
Методы диагностики
На основании лишь вышеуказанных клинических проявлений, нельзя поставить точный диагноз дисплазия тазобедренных суставов. Для этого необходимо провести дополнительные методы исследования: рентгенографию, ультрасонографию, компьютерную, магнитно-резонансную томографию. Диагностировать выше представленную патологию у малышей старше трехмесячного возраста несколько сложнее, так как единственным явным симптомом может быть лишь меньшая подвижность пораженного сустава.
Сонография — базовый метод диагностики детской дисгенезии. Рентгендиагностика используется реже. С помощью УЗИ можно контролировать эффективность лечения. Магнитно-резонансная или компьютерная томография используется в том случае, когда стоит вопрос о проведении операции. Дает более полную, структурированную картину. Артрография и артроскопия относятся к инвазивным методам диагностики, поэтому они не столь популярны в наши дни.
Как дифференцировать дисгенезию
ТДС необходимо дифференцировать от следующих патологий:
- английская болезнь (рахит);
- травмы и переломы;
- врожденная вирусная деформация шеек бедра;
- патологический и паралитический вывих бедра после паралича;
- артрогрипоз;
- опухоли шейки бедра;
- хондродистрофия;
- остеомиелит;
- физиологический и спастический гипертонус мышц бедра;
- хондродисплазия и эпифизеолизы головки бедра различной этиологии;
- деформация после болезни Пертеса;
- эпифизарные остеодисплазии.
Опасные последствия патологии
Вовремя не диагностированная или не вылеченная дисплазия тазобедренных суставов у грудничка способна доставить пациенту множество проблем и во взрослой жизни. Как правило, у пациентов с такой патологией развивается коксартроз тазобедренного сустава. Эта болезнь сопровождается развитием некротических процессов в эпифизе бедра, атрофией сустава, невыносимыми болями, локализующимися в области суставов. В конечном итоге болезнь для пациента часто заканчивается инвалидностью.
Терапевтические методы устранения недуга
Если доктор подтверждает диагноз детская дисгенезия тазобедренных суставов, к лечению приступают незамедлительно. При недостаточности терапевтических мероприятий с ростом ребенка наблюдается прогрессирование болезни. Со временем легкая форма дисплазии осложняется подвывихом и вывихом. Родителям придется быть терпеливыми, поскольку лечение детской дисгенезии — это довольно длительный и изнурительный процесс. Эффективность терапии во многом зависит от степени поражения органа, и, конечно же, возраста самого пациента.
Консервативные методы терапии
На ранних стадиях развития болезни врачи назначают широкое пеленание, физиотерапию и лечебную физкультуру. Комплекс оздоровительной гимнастики способствует постепенному формированию суставной ямки. Как видим, терапия направлена на фиксацию суставов в анатомически правильном положении. Помимо этого, педиатры также рекомендуют проводить ЛФК. Полезно плавание на животе. Физзарядку нужно осуществлять не в кроватке, а на твердой поверхности.
Неплохих результатов достигают при назначении малышу:
- грязетерапии;
- амплипульстерапии;
- гипербарической оксигенации;
- ультразвука;
- акупунктуры;
- мануальной терапии;
- массажа;
- электрофореза;
- магнитно-лазерной терапии.
Раньше с целью коррекции дисплазии использовали гипсовые повязки, а также жесткие ортопедические конструкции. При лечении детей первых месяцев жизни применяются только мягкие эластические конструкции. Современная медицина для лечения детской дисгенезии рекомендует использование разнообразных ортопедических приемов и приспособлений: штанишки Бекера, отводящие шины Волкова, Виленского, подушки Фрейка, стремена Павлика.
Правильно выбранная тактика функционального лечения дисплазии в неонатальном и грудном возрасте позволяет существенно сократить сроки лечения, избежать возможных осложнений и адаптировать ребенка к ранней осевой нагрузке.
Оперативные методы лечения патологии
Оперативное вмешательство показано в следующих случаях:
- малоэффективное консервативное лечение;
- поздняя диагностика заболевания (в этом случае малоинвазивные методы лечения вряд ли принесут пользу).
Выбор оперативного вмешательства зависит от множества факторов. Осуществляют открытое вправление вывиха, реконструкцию вертлужной впадины, тенотомию, остеотомию таза. Чем позже осуществляется хирургическое вмешательство, тем больше риск инвалидизации, и меньше вероятность 100% излечения.
Прогноз
При своевременно назначенной терапии (дети до 3 месяцев), прогноз — условно благоприятный. Достичь 100 процентного выздоровления без осуществления оперативного вмешательства удается в большинстве случаев.
Правильность удерживания новорожденного малыша на руках — очень важный момент. Малютка должна обхватывать ножками взрослого. Медработники не рекомендуют переносить малыша боком. Для обеспечения правильного положения ребенка можно приобрести специальное устройство — слинг-переноску.
В процессе произведения смены белья малютке нужно выполнять короткие сеансы оздоровительной физкультуры. До и после упражнений нужно выполнять легкий релаксирующий массаж.
Дома можно выполнять следующие физупражнения:
- разведение нижних конечностей в положении лежа;
- вращение бедрами малыша с легким надавливанием на колени;
- отведение согнутых ног.
Профилактика дисплазии
Профилактика дисгенезии суставов направлена на предотвращение тяжелых беременностей, так как поражения, связанные с нарушениями раннего внутриутробного развития, хуже всего поддаются терапевтическому воздействию. В связи с этим будущая мама в период вынашивания ребенка должна следить за рационом и уделять повышенное внимание своему здоровью. Очень важно прислушиваться к советам и рекомендациям гинеколога, который будет вести беременность и планировать роды.
В период беременности будущая мама должна включить в свой рацион продукты, богатые на минералы и витамины (фрукты, овощи, диетическое мясо, орехи, творог, капуста, сыр, яйца, рыба).
Женщинам с врожденной патологией суставов, рекомендовано проводить кесарево сечение, то есть роды должны проходить в максимально щадящем режиме.
Для оптимального развития опорно-двигательного аппарата ортопеды не рекомендуют пеленать новорожденных. В странах (Германия, Соединенные Штаты Америки, Франция, Африка, Великобритания, Италия и т. д.), в которых не принято производить тугое пеленание врожденные аномалии суставов практически не регистрируются.
| Видео (кликните для воспроизведения). |
Источники:
- Григорьев, В. Ю. Жизнь без боли в спине. Лечение сколиоза, остеопороза, остеохондроза, межпозвонковой грыжи без операции / В. Ю. Григорьев. — М. : Книжный клуб «Клуб семейного досуга». Белгород, Книжный клуб «Клуб семейного досуга». Харьков, 2015. — 384 c.
- Сустав. Морфология, клиника, диагностика, лечение / В. Н. Павлова и др. — М. : Медицинское информационное агентство, 2011. — 552 c.
Здравствуйте! Представляюсь на нашем сайте. Меня зовут Иван Жаров. Я уже более 11 лет работаю ортопедом. В настоящее время являюсь специалистом в этом направлении, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все данные для сайта собраны и тщательно переработаны с целью донести в доступном виде всю нужную информацию. Перед применением описанного на сайте всегда необходима обязательная консультация у специалистов.