Содержание
Контрактурой называется ограничение подвижности, возникающее вследствие нарушений в самом суставе либо околосуставных тканях. При этом происходит уменьшение амплитуды и объема как пассивных, так и активных движений. Тугоподвижность сустава чаще всего носит приобретенный характер, но нередки и врожденные случаи.
Разновидности
Контрактуры могут иметь различное происхождение. Это зависит от тех тканей, в которых происходят изменения, приводящие к ограничению функции суставов. Поэтому клинически и морфологически различают такие виды контрактур:
- Кожные – при заживлении больших кожных дефектов от обширных ожогов и ран.
- Суставные – после переломов и болезней костно-суставного аппарата.
- Мышечные – в результате воспалительных и других патологических процессов в мышцах.
- Сухожильные – при повреждении сухожилий.
- Десмогенные – после поражения суставной сумки, связок и фасций.
- Нейрогенные – когда первичный очаг находится в структурах центральной и периферической нервной системе.
Причины
Развитие тугоподвижности в суставах опосредовано различными патологическими процессами. Как правило, развитие мышечной контрактуры является осложнением основного заболевания, а в ряде случаев может быть следствием неправильного лечения. Необходимо помнить из-за чего может возникнуть такое состояние:
- Врожденные аномалии – косолапость, кривошея, кожные перепонки между пальцами.
- Механические повреждения – травмы, ожоги, ранения, операции.
- Воспалительные заболевания суставов, костей и мягких тканей.
- Инсульты, поражения спинного мозга.
Разнообразие причин заболевания ставит на первое место выяснение именно этиологии контрактур. Хотя эта патология и является следствием и осложнением многих состояний, однако, не устранив первичного фактора, нельзя говорить об эффективном лечении болезни.
Симптомы
Поскольку локализация и происхождение контрактуры могут быть совершенно разными, то и характерные признаки будут закономерно отличаться. Рассмотрим наиболее частые случаи.
Плечевой сустав
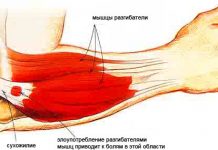
Благодаря сложному устройству сустава и участии в его функции многих мышц, обеспечивается разнообразие движений, необходимых в повседневной и трудовой деятельности человека. Часто мышечные контрактуры плеча развиваются при плечелопаточном периартрите и бурситах, а также после травм и артрозо-артритов.
Как правило, пациенты приходят к врачу с жалобами на боль в области плеча, которая может быть острой или постоянной, усиливающейся при нагрузке.
Наблюдается ограничение сгибания-разгибания, а также отведения и вращения. Контрактура плечевого сустава доставляет немало неприятностей пациенту, особенно если его работа связана с функцией руки.
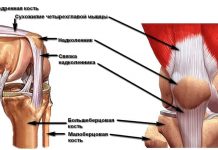
Коленный сустав
В основном клинические симптомы тугоподвижности коленного сустава зависят от основного заболевания. Пациент будет жаловаться на боль в колене при ходьбе и нагрузке. Характерным является нарушение функции сгибания (сгибательная контрактура) или разгибания при исследовании активных и пассивных движений. Визуально заметна деформация сустава, отечность, возможно укорочение нижней конечности.
Коленный сустав выполняет важную роль в движении.
В случае его длительного обездвиживания могут возникать артрозные изменения в хрящевой ткани.
При развитии контрактуры колена будет страдать функция опоры и ходьбы, поэтому часто оформляется инвалидность.
Тазобедренный сустав
Обратиться за медицинской помощью пациента заставляют боли в пораженном суставе при движениях или в положении стоя. Ощущается ограниченная подвижность, которая по мере прогрессирования патологии возрастает вплоть до полной обездвиженности и формирования костных анкилозов. Страдают все виды движений в суставе: сгибание и разгибание, отведение и приведение, вращение.
При осмотре нередко можно заметить изменение длины пораженной конечности, мышечные атрофии.
При запущенных случаях контрактуры тазобедренного сустава пациент не может самостоятельно передвигаться, выполнять повседневные виды работы.
Голеностопный сустав
Поражение голеностопа также начинается с боли при движениях, которая будет носить упорный характер. Развивается отечность лодыжек, деформация околосуставной области, присоединяется ограничение ротации, сгибания и разгибания стопы.
Контрактура голеностопного сустава заставляет пациентов не нагружать пораженный отдел конечности, ходить с тростью.
Грудные импланты
Особым случаем является капсулярная контрактура, которая является частым осложнением реконструктивных и пластических операций на груди с постановкой имплантов. Это обусловлено образованием соединительной ткани вокруг данных образований вследствие их инородности для организма. Наиболее часто послеоперационная капсулярная контрактура имеет место в таких случаях:
- Развитие воспаления опреационной раны.
- Большие размеры грудных имплантов, наличие гладкой поверхности.
- Скопление крови (гематома) или серозной жидкости (серома).
- Подкожное расположение импланта.
- Разрыв оболочки с выходом содержимого под кожу.
- 1 стадия не имеет специфических проявлений. Послеоперационный период протекает типично – внешне нет отличий от здоровой груди.
- 2 стадия характеризуется уплотнением кожи над имплантом, который четко прощупывается и имеет неизмененную структуру.
- 3 стадия капсулярной контрактуры становится более выраженной – уже отмечается деформация груди, отмечаются неприятные ощущения и боль в этой области.
- 4 стадия завершается формированием твердых и болезненных фиброзных структур вокруг имплантов, асимметрией бюста.
Образование капсулярной контрактуры – один из наиболее серьезных рисков оперативных вмешательств на груди.
Лечение
При лечении тугоподвижности в суставах основное внимание должно уделяться ликвидации патологического процесса, ставшего причиной развития такого состояния. После этого проводят ликвидацию самой контрактуры.
Восстановление двигательной активности – важный компонент терапии любой патологии опорно-двигательного аппарата. Тугоподвижность в суставах требует лечения, основанного на комплексном подходе, активности и длительности. В его структуру входят такие компоненты:
- Медикаментозная терапия.
- Физиолечение.
- Лечебная физкультура.
- Массаж и мануальная терапия.
- Оперативное лечение.
Независимо от выраженности патологического процесса, применение того или иного метода должно проводиться в соответствии с врачебными рекомендациями. Даже стойкие контрактуры можно вылечить при своевременности и адекватности терапевтического воздействия.
Медикаментозное лечение
Применение лекарственных средств в лечении контрактур призвано обеспечить быстрое обезболивание, снятие воспаления, расслабление мышц. Для этого применяют анальгетики, нестероидные противовоспалительные средства, миорелаксанты, нейрорегуляторы и витамины. Их использование обосновано в виде инъекций, а также в таблетках и мазях.
При стойких симптомах можно применять внутрисуставные блокады с местными анестетиками (новокаин, лидокаин).
Физиотерапия
Методы физического лечения хорошо сочетать с препаратами для достижения более быстрого результата, особенно при контрактуре суставов. При этом происходит суммация эффектов и обеспечивается стойкое обезболивание, мышечная релаксация, рассасываются отеки, улучшается кровообращение, воспалительный процесс переходит в ремиссию. Так происходит подготовка суставов и мышц к реабилитационным мероприятиям.
Комплекс физиопроцедур при контрактурах включает:
- Электрофорез лекарственных средств.
- Магнитотерапию.
- Лазерное лечение.
- УВЧ-терапию.
- Парафино- и грязелечение.
- Бальнеотерапию.
Назначить определенную процедуру может только физиотерапевт на основании ее показаний и противопоказаний.
Лечебная гимнастика
Лечение движениями имеет большую историю и доказательную базу. Только с помощью физических упражнений можно восстановить функцию пораженного сустава или конечности. Этому способствует широкий спектр позитивного воздействия лечебной физкультуры на опорно-двигательную систему человека:
- Увеличиваются объем и амплитуда пассивных и активных движений.
- Расслабляются спазмированные мышцы, а ослабленные – укрепляются.
- Связки и сухожилия становятся более эластичными и прочными.
- Стабилизируются анатомические соотношения структур.
- Присутствует дополнительный анальгетический и противовоспалительный эффект.
- Улучшается циркуляция крови в пораженной области.
В комплексном лечении могут применяться и специальные медицинские аппараты. Они позволяют провести вытяжение, удлинить мышцы и связки. При контрактурах нужно как можно быстрее разрабатывать поврежденные суставы, поскольку при длительном обездвиживании в мышцах развиваются атрофические процессы.
Упражнения
Для каждой области тела существует свой комплекс упражнений. Как пример, можно рассмотреть лечебную физкультуру при поражении плеча, как наиболее существенном в общей структуре патологии. При контрактуре плечевого сустава лечение будет включать такие упражнения:
- Находясь лежа, сгибать руки в локтевых суставах, дотягиваясь до плеча.
- Поочередно поднимать прямые руки вверх.
- Сидя на стуле, проводить махи руками, согнутыми в локтях.
- Завести руку за спину, пытаясь коснуться противоположной лопатки.
- Положив кисти на плечевые суставы, дотягиваться локтями до поднятого колена.
- Стоя вращать прямыми руками вперед и назад.
- Махи руками вдоль туловища, как при ходьбе.
Проводить любые упражнения вначале нужно под наблюдением врача ЛФК, чтобы обеспечить их правильное выполнение.
Массаж
Отдается предпочтение техникам растирания, разминания, поглаживания.
Оперативное лечение
При отсутствии эффекта от консервативных методов, прибегают к операции. В зависимости от пораженных структур, проводят иссечение рубцов, фиброзных тяжей, рассечение суставной капсулы, удлинение мышечных пучков и сухожилий, пластику тканей.
В случае запущенной капсулярной контрактуры проводят удаление фиброзных тканей и самих имплантов. Повторная их установка может быть опасна рецидивами заболевания, поэтому чаще всего ее не проводят. Однако, на ранних стадиях грудные импланты сохраняют, осуществляя эндоскопическую капсулотомию.
Чтобы добиться наилучшего эффекта при лечении контрактур, нужно соблюдать все указания врача, проявить настойчивость и стойкость в достижении цели.
Массаж руки и локтевого сустава 00008,
Консервативное лечение
Больному с артрозом голеностопного сустава, особенно на начальных стадиях, необходимо проведение консервативного или безоперационного лечения. Консервативное лечение включает в себя назначение противовоспалительных и обезболивающих препаратов. Также пациенту необходимо изменить свою повседневную физическую активность. Следует ограничить осевую нагрузку на сустав, особенно связанную с бегом и прыжками. Это поможет уменьшить болезненность в области сустава. Также важно подобрать пациенту удобную ортопедическую обувь, изготовить индивидуальные стельки и зафиксировать голеностопный сустав специальной ортезной повязкой.
Все эти несложные процедуры позволят разгрузить голеностопный сустав при ходьбе и уменьшить проявления артроза. Применение внутрисуставных инъекций препаратов гиалуроновой кислоты, введение в полость сустава обогащённой тромбоцитами плазмы (PRP), особенно на начальных стадиях артроза, может облегчить симптомы поражения голеностопного сустава.
При сильном воспалении допускается введение в полость сустава глюкокортикоидов. Глюкокортикоиды способны значительно уменьшить воспаление и боль в голеностопном суставе.
Хирургическое лечение
На голеностопном суставе при определенных стадиях артроза могут выполняться малоинвазивные оперативные вмешательства с применением метода артроскопии.
Как говорилось ранее, при артрозе голеностопного сустава по краям костей формируются костные шипы или остеофиты. Крупные остеофиты при движениях в стопе и голеностопе могут соударяться друг с другом и вызвать болевой синдром у пациента. Подобные остеофиты обычно образуются по передней поверхности сустава.
Современное оборудование позволяет нам через прокол кожи ввести в полость голеностопа небольшую видеокамеру и осмотреть сустав изнутри. При выявлении костных разрастаний, остеофитов, с помощью специального костного микро-бора так же через проколы кожи врачи могут удалить лишнюю костную ткань.
Во время операции из полости сустава удаляются свободные хрящевые и костные тела, которые образуются в голеностопном суставе при артрозе и вызывают боли и периодические блокады при движениях.
Проведение санационной артроскопии голеностопного сустава в комбинации с последующим введением в его полость препаратов гиалуроновой кислоты может облегчить состояние пациента с артрозом на срок вплоть до 3-5 лет. Операция очень хорошо переносится пациентом и практически не требует нахождения пациента в стационаре.
При тотальном поражении хряща голеностопного сустава (артрозе четвертой стадии), нередко сопровождающимся сильной деформацией сустава, приходится прибегать к операции по артродезу сустава.
Преимуществом артродеза голеностопного сустава является возможность значительного уменьшения выраженности болевого синдрома при артрозе с возвращением больного к нормальной повседневной жизни.
Недостатком артродеза голеностопного сустава является потеря подвижности в нем. Функция голеностопного сустава после артродеза переносится на другие суставы стопы.
В общем, даже несмотря на то, что голеностопный сустав в результате операции замыкается, долгосрочные результаты подобного хирургического вмешательства, согласно современным исследованиям, более чем хорошие.
Ранее операция по артродезу голеностопного сустава выполнялась открыто, с использованием широких кожных разрезов, иногда даже нескольких, и сопровождалась сильным болевым и отечным синдромом в послеоперационном периоде. Эволюция хирургических технологий закономерно привела к тому, что сегодня операция по артодезированию голеностопного сустава может выполняться малоинвазивно, или артроскопически, через небольшие проколы кожи.
Преимущества артроскопического артродеза голеностопного сустава очевидны. Это и менее выраженный болевой синдром после операции, и более приемлемые, с косметической точки зрения, разрезы, и относительно меньшая травма здоровых мягких тканей во время операции.
Однако артроскопический артродез по сравнению с открытой операцией является гораздо более сложным, с технической точки зрения, вмешательством и требует высокой квалификации хирурга.
После операции пациенту рекомендуется возвышенное положение конечности и фиксация стопы и нижней трети голени в специальном бандаже. Нагрузка на конечность исключается в течение 8-10 недель.
Больше информации о лечении артроза голеностопного сустава.
Связки. Костные структуры голеностопного сустава соединены тремя группами связок. Внутренняя коллатеральная, или дельтовидная, связка представляет собой толстую треугольную ленту, которая обеспечивает фиксацию голеностопного сустава с медиальной стороны. Связка имеет поверхностный и глубокий слои волокон, берущие начало от широкой, короткой и прочной медиальной лодыжки. Поверхностный слой проходит в сагиттальной плоскости и прикрепляется к ладьевидной и таранной костям, а глубокий слой идет более горизонтально и крепится к медиальной поверхности таранной кости.
Голеностопный сустав снаружи укреплен передней и задней таранно-малоберцовыми связками, а также пяточно-малоберцовой связкой. Проходя вдоль наружной лодыжки, эти связки препятствуют боковому смещению таранной кости.
В нижней трети голени берцовые кости соединены друг с другом синдесмозом, передними и задними межберцовыми связками и задней поперечной связкой. Передние и задние межберцовые связки содержат волокна, проходящие между краями берцовых костей спереди и сзади. Нижняя поперечная связка представляет собой группу волокон, поддерживающих задненижнюю часть голеностопного сустава. И, наконец, межкостная связка представляет собой просто нижнюю часть межкостной мембраны. Она обеспечивает прочность межберцового соединения.
Мышцы. В области голеностопного сустава имеется четыре сухожильно-мышечных футляра. В переднем большеберцовом футляре располагаются длинный разгибатель пальцев и длинный разгибатель большого пальца, которые проходят над голеностопным суставом и способствуют тыльному сгибанию в нем. В средней части (средний большеберцовый футляр) длинный сгибатель пальцев и длинный сгибатель большого пальца проходят позади медиальной лодыжки и способствуют повороту стопы. Находящиеся в заднем футляре камбаловидная и икроножная мышцы обеспечивают подошвенное сгибание. Латеральный футляр содержит длинную и короткую малоберцовые мышцы, проходящие позади наружной лодыжки и участвующие в подошвенном сгибании и отведении стопы.
Нервы и кровеносные сосуды. Кровоснабжение области голеностопного сустава и стопы осуществляется сосудами из бассейна наружной подвздошной артерии — передней и задней большеберцовыми и малоберцовой артериями. Иннервация осуществляются ветвями седалищного нерва.
В заключение следует отметить, что голеностопный сустав представляет собой кольцо, составленное берцовыми и таранной костями, соединенными между собой тремя большими группами связок. Все повреждения голеностопного сустава определяются патологическим смещением таранной кости, заключенной в суставной вилке. Смещение таранной кости оказывает прямое или опосредованное воздействие на лодыжки или нижний отдел большеберцовой кости, в результате чего и происходят повреждения. Если это простой разрыв кольца, то перемещения таранной кости может не произойти, так как сустав удерживается связками. Повреждения связочного аппарата или переломы лодыжек могут сопровождаться смещением таранной кости. Знание этих анатомических взаимоотношений важно для оценки стабильности при любом повреждении голеностопного сустава.
Повреждение связок составляют около 75% всех травм. В зависимости от механизма травмы повреждаются различные связочные компоненты голеностопного сустава. Так, например, наружные боковые связки повреждаются при супинации и инверсии стопы, а дельтовидная и межберцовые связки могут пострадать при пронации и эверсии. По тяжести повреждения следует различать надрывы (растяжения связок) и разрывы связок. Если надрывы связок не являются тяжелой травмой и обычно заканчиваются полным выздоровлением пострадавших, то разрывы связочного аппарата, особенно неправильно леченные, нередко могут вызывать стойкое нарушение функции поврежденной конечности и надолго выводить из строя. Учитывая все эти обстоятельства, необходимо проводить тщательную дифференциальную диагностику различных по тяжести повреждений связок голеностопного сустава.
В поврежденной конечности в периоде иммобилизации посттравматическая болезнь проявляется в виде изменений, среди которых ведущее место занимают мышечные атрофии и контрактуры суставов. При этом указанные изменения прогрессивно нарастают по мере увеличения срока иммобилизации.
В механизме развития иммобилизационных контрактур и мышечных атрофий ведущую роль играют нарушения тормозно-возбудительных процессов в ЦНС, возникающие в связи с обездвижением конечности. Выполнение физических упражнений мышцами иммобилизованной конечности (изометрические напряжения, воображаемые движения), а также в суставах, свободных от иммобилизации, в значительной степени способствует нормализации течения основных нервных процессов и тем самым предупреждает образование мышечных атрофий и контрактур суставов.
Длительное пребывание конечности в состоянии иммобилизации приводит также к остеопорозу (разряженность костной структуры) и замедленному сращению костных отломков. Физические упражнения, повышая обменные процессы, стимулируют и местный тканевой обмен, предупреждая тем самым развитие остеопороза, и способствуют регенерации костной ткани.
Основная задача адаптивной реабилитации заключается в формировании адекватных психических реакций на то или иное заболевание, ориентации их на использование естественных, экологически оправданных средств, стимулирующих скорейшее восстановление организма; Цель этапа реабилитации — максимально полное восстановление утраченных двигательных функций, исходя из сложившейся после травмы анатомической ситуации.
Важно, чтобы перед началом любой программы реабилитации, у вас было твердое понимание о своем диагнозе. Те, кто имеют стойкие симптомы после растяжения связок лодыжки, должны быть обследованы врачом, чтобы в дальнейшем это не перешло в более серьезную травму.
На первом этапе восстановления основной задачей является улучшение кровообращения и регенерации процессов в области стопы и повышения общего тонуса организма.
Представленные упражнения помогут уменьшить тугоподвижность и увеличить объем движений в голеностопном суставе:Приседание с мячом за спиной. Стоим, придавливая поясницей к стене большой тренировочный мяч (фитбол). При этом стопы должны быть чуть впереди коленей, то есть пациент стоит, слегка наклонившись назад. Выполняют приседания такой глубины, которая возможна, но желательно, чтобы сгибание в колене было до 90 градусов. По крайней мере, к этому надо стремиться, и если так глубоко присесть не получается, это получится позже – надо только поработать. Приседая, удерживают мяч, который перекатывается по спине.
Тренировка баланса стоя на платформе BOSU. Стоим тренируемой ногой на качающейся платформе, здоровая нога слегка согнута в колене и отставлена в сторону. В руках тяжела палка, перекладываем ее из руки в руку. Упражнение тренирует согласованную работу мышц и способность балансировать.
Тренировка баланса стоя на платформе BOSU. Стоим тренируемой ногой на качающейся платформе, здоровая нога слегка согнута в колене и отставлена назад. В руках тяжела палка, перекладываем ее из руки в руку. Упражнение тренирует согласованную работу мышц и способность балансировать.
Прыжки на одной ноге. Это упражнение одновременно является и тестом. На полу чертят прямую линию, позволяющую оценить дальность прыжка. Прыгаем на одной ноге, каждый раз приземляясь по разные стороны от линии. Упражнение тренирует координацию движений, чувство баланса и силу мышц бедра. По расстоянию можно судить об эффективности реабилитационной программы.
Динамическая тренировка баланса с эластичной лентой на здоровой ноге. Свободные концы эластичной ленты длиной около 2 метров привязывают к неподвижному объекту примерно на 20 см выше пола (например, к перекладине шведской стенки). Таким образом, получают петлю длиной около 1 метра. Стоя на больной ноге, одеваем эту петлю на здоровую ногу так, чтобы петля располагалась на уровне лодыжек (щиколоток). При этом пациент должен стоять примерно в 60-70 сантиметрах от стены. Стоять нужно так, чтобы колени были слегка согнуты, но туловище нужно держать прямо. Здоровой ногой (на которую надета петля из эластичной ленты) начинают махи в сторону. Это упражнение тренирует мышцы обеих ног, но прежде всего тренируется согласованная работа мышц – так называемая тренировка баланса.
Ходьба приставным шагом с сопротивлением. Надеваем на обе ноги на уровне щиколоток петлю из эластичной ленты. Длина ленты должна быть такой, чтобы она вплотную могла обнять бедра пациента. Затем пациент слегка сгибает ноги в коленях, так чтобы он находился в позе неглубокого приседания. Держа туловище прямо начинают идти вбок приставными шагами, растягивая при этом эластичную ленту. Необходимо делать как минимум по 20 шагов вбок по 5-6 подходов. Вариантно петля может быть надета не на уровне щиколоток, а на сами стопы . Такое расположение эластичной петли дополнительно тренирует мышцы, стабилизирующие стопу.
Изокинетическое подошвенное и тыльное сгибание стопы с резиной. Сидим и выполняем тыльное и подошвенное сгибание стопы. Упражнение тренирует силу мышц, а показатели позволяют оценить эффективность реабилитационной программы.
| Видео (кликните для воспроизведения). |
Изокинетическое подошвенное и тыльное сгибание стопы в тренажере. Сидим и выполняеь тыльное и подошвенное сгибание стопы. Упражнение тренирует силу мышц, а показатели позволяют оценить эффективность реабилитационной программы.
Тренировка баланса, приседания на платформе BOSU.
Плиометрические прыжки по квадратам. Плиометрический метод (работа в уступающем режиме двигательной деятельности) подразумевает работу мышц по погашению кинематической энергии тела или системы тело-снаряд при движении вниз. Прыжки с и на плиометрический бокс, многоскоки по лестнице, приседания со снарядом – вот типичные упражнения, гда работа мышц стабилизирует тело во время приземления. При этом происходит быстрый цикл сокращение-растяжение мышцы, хорошо оттачивающий проприоцепцию и функцию мышечного комплекса. Важно, чтобы перед началом плиометрических упражнений у пациента была полная амплитуда и свобода движений, а также достаточная сила для того, чтобы безбоязненно и безболезненно выполнять эти упражнения. Плиометрическую тренировку следует начинать с простых прыжков вбок на обеих ногах и затем усложнять до прыжков по квадратам на расчерченной поверхности по типу детской игры «в классики» (пациент прыгает по часовой стрелке по расчерченной поверхности, а затем – против часовой стрелки), или на плиометрическом боксе. В некоторых случаях рекомендуются плиометрические упражнения с отягощением (со снарядом).
Плиометрические прыжки на степ. ЗапрыгиваеЬ на степ обеими ногами, стараясь, чтобы приземление было мягким и равномерным. Высоту степа постепенно увеличивают.
Боковые плиометрические прыжки. Запрыгиваеь боком на степ, и затем спрыгивает с него в другую сторону. Упражнение повторяют в обратном порядке. Нужно стараться, чтобы приземление было мягким и равномерным. Высоту степа постепенно увеличивают.
Прыжок на одной ноге. Пациент старается прыгнуть максимально далеко, оттолкнувшись одной ногой и приземлившись на ту же ногу. Показатели здоровой и больной ноги сравнивают, что позволяет оценить эффективность реабилитационной программы и принять решение о возможности увеличения сложности тренировок.
Бег или ходьба приставными шагами с сопротивлением. Пациент одевает на талию петлю длинной эластичной ленты, другой конец которой закреплен к стене. Выполняют бег вбок приставными шагами, растягивая ленту. Возвращаются в исходное положение такими же приставными шагами.
Подъем на носке одной ноги с эластичной лентой. Петлю эластичной ленты, закрепленную на стене примерно в 20 сантиметрах выше пола, одевают на стопу на уровне подтаранного сустава или на талию (более сложный вариант). Пациент стоит боком к стене. Здоровая нога слегка согнута в колене и не касается пола. Приподнимаясь на носке тренируемой ноги тянут ленту, при этом тяга ленты стремится сместить стопу наружу. Пациент при этом старается сохранить равновесие. По мере прогресса расстояние от стены увеличивают.
Проприоцепция. Проприоцепция является способность вашего тела, обеспечивающая обратную связь от мышцы к мозгу. Больному предлагают в течение 30 — 60 с производить статические сокращения мышц или мысленно посылать импульсы для сокращения (волевые сокращения). Эти упражнения, особенно выполняемые во время процедуры массажа, улучшают кровообращение в мышцах, способствуют образованию костной мозоли при переломах.
Растяжение связок голеностопаПравить
Под растяжением связок голеностопа понимают повреждение (частичный разрыв) одной или нескольких связок в этой области, как правило, на внешней ее стороне. Связки представляют собой соединительнотканные тяжи, которые соединяют одну кость с другой, делая сустав «стабильным». В голеностопном суставе связки обеспечивают стабильность или ограничение движений в стороны.
Некоторые случаи растяжения голеностопа довольно сложны в оценке. Тяжесть травмы зависит от количества травмированных сухожилий и количества разорванных волокон в каждом сухожилии. Растяжение связок голеностопа отличается от других растяжений тем, что здесь повреждаются только связки, но никогда не происходит разрывов мышц.
ПричиныПравить
Частичный разрыв сухожилий часто происходит в результате падения, внезапного поворота или удара. При полном разрыве связок голеностопный сустав выходит из своего нормального положения — это состояние носит название вывих. Травмы чаще всего случаются во время участия в спортивных соревнованиях, при ношении неудобной обуви или ходьбе либо беге по неровной поверхности.
Иногда растяжение связок происходит из-за того, что человек рождается уже со слабыми сухожилиями в этой области. Предыдущая травма голеностопа или ступни может также способствовать ослаблению связок и приводить к их растяжению.
СимптомыПравить
Внешние симптомы надрыва — отечность и кровоподтек
Симптомы надрыва связок голеностопа включают в себя:
- Боль или болезненные ощущения
- Опухание
- Кровоподтек
- Трудности при ходьбе
- Тугоподвижность сустава
- Нестабильность в суставе
Эти симптомы могут варьироваться по интенсивности в зависимости от тяжести надрыва. Иногда боль и припухлость отсутствует у людей, которые уже имели надрыв связок голеностопа. Вместо этого, они могут просто чувствовать, что голеностопный сустав нестабилен или находится не в нормальном положении при ходьбе. Даже в легких случаях, если нет боли, припухлости и других симптомов — лечение и диагностика требуются в обязательном порядке.
Лечение и медицинская помощьПравить
Существуют четыре основные причины, почему травма голеностопа требует особого медицинского внимания:
- отсутствие своевременного лечения может привести к хронической нестабильности голеностопного сустава, что будет вызывать постоянный дискомфорт.
- более тяжелые травмы голеностопа могут иметь место совместно с растяжением. Это может выражаться в серьезных разрушениях кости, что при отсутствии должного лечения может привести к серьезным осложнениям.
- частичный разрыв сухожилий может сопровождаться травмой ступни, что может остаться незамеченным.
- восстановление травмированных связок необходимо начинать сразу же. Если реабилитации задерживается, могут возникнуть проблемы с эффективным и правильным восстановлением.
ДиагностикаПравить
При оценке полученной травмы голеностопного сустава травматолог подробно расспрашивает больного о механизме повреждения, тщательно анализирует все симптомы и осматривает ногу. Степень травмы может определить только МРТ, УЗИ и рентген не дадут никакого результата
ЛечениеПравить
Повязка на голеностопный сустав
Если у вас есть растяжение связок, то необходимо в обязательном порядке пройти реабилитацию. Фактически, именно с нее и начинается лечение. Для восстановления связок голеностопа врач рекомендует следующие варианты лечения:
- Покой. Старайтесь щадить больную ногу, меньше нагружать во время ходьбы. Меньше ходите пешком — это может вызвать большее повреждение. Покой требуется только в первые дни после травмы.
- Лед. Приложите пакет со льдом к поврежденной области, при этом оберните лед в тонкое полотенце. Прикладывайте лед в течение 15 минут, а затем уберите его на 1 час, после чего повторите процедуру.
- Повязка. Эластичный бинт может быть рекомендован для стабилизации сустава и уменьшения отечности. Как правильно накладывать повязку показано в видеоролике.
- Возвышенное положение. Голеностоп должен быть приподнят выше уровня сердца, чтобы уменьшить отечность и боль. Для этого используйте подушки, стулья и другие подручные предметы, с помощью которых можно придать возвышенное положение ноге.
- Лечебная физкультура. Начинайте выполнять разминочные упражнения (вращения в разных направлениях, сгибания и разгибания) на 2-4 день заболевания, в зависимости от тяжести травмы. Включайте сустав в работу, если позволяет боль. Не выполняйте разминку сустава и упражнения, если это вызывает дискомфорт (боль). Врач должен составить для вас программу реабилитации, чтобы ускорить заживление и восстановить объем движений.
- Лекарства. Нестероидные противовоспалительные препараты, такие как ибупрофен, могут быть рекомендованы для уменьшения боли и воспаления. В некоторых случаях, отпускаемые по рецепту болеутоляющие лекарства также необходимы. Также для лечения голеностопа используются добавки для связок и суставов.
ОперацияПравить
В более тяжелых случаях может быть необходима операция. Хирургическое вмешательство, как правило, включает в себя восстановление поврежденных сухожилий. При растяжении связок голеностопного сустава врач выбирает ту хирургическую процедуру, которая лучше всего подходит для конкретного случая, что зависит от типа и тяжести полученной травмы, а также уровня активности пациента.
После операции реабилитация является очень важным фактором для восстановления нормальной функции голеностопа. Правильно составленная программа реабилитации имеет решающее значение для достижения успешного результата. Необходимо регулярно ходить на прием к врачу, чтобы лечение происходило правильно и функции голеностопа быстрее восстанавливались.
Читайте такжеПравить
Голеностопные суставы человека связывают между собой кости стопы и голени. Они позволяют выдерживать вес всего тела и перемещать его в пространстве. Любые травмы или болезни этой области ноги неизбежно ведут к сильнейшему болевому синдрому и ограничению двигательных функций. Наиболее опасны патологии, имеющие прогрессирующий и часто необратимый характер, к которым несомненно относится артроз. Знание симптомов болезни, факторов, способствующих ее развитию, поможет остановить развитие артроза голеностопного сустава, облегчить состояние больного и построить грамотную программу лечения.
Причины развития артроза голеностопа
Артроз (остеоартроз) – это хроническое заболевание, при котором постепенно разрушаются все составляющие части сустава: хрящи, синовиальная оболочка и суставная капсула, связки и даже кости. При этой патологии, сопровождаемой сильными болевыми симптомами, пораженное сочленение постепенно утрачивает свою функциональность, а в запущенных случаях может разрушиться полностью.
- механические травмы голеностопа;
- воспалительные заболевания голеностопного сустава;
- эндокринные патологии и нарушения обмена веществ;
- нарушение кровоснабжения тканей (варикоз, атеросклероз, облитерирующий эндартериит – сужение сосудов, приводящее к их закупорке и омертвению лишенных кровоснабжения тканей);
- постоянная высокая и избыточная нагрузка на ноги.
Вследствие механических повреждений, воспалительных явлений в суставных тканях, либо нарушения их питания и кровоснабжения происходит постепенное истончение и деформация суставных хрящей, отложение на их рабочих поверхностях солей кальция, разрастание костной ткани – образование остеофитов.
Больше прочих рискуют заработать артроз голеностопных суставов люди из следующих категорий:
- профессиональные спортсмены и танцоры, чей род деятельности предполагает постоянную высокую нагрузку на голеностопы;
- женщины, которые постоянно носят обувь на высоких каблуках;
- страдающие избыточным весом и ожирением;
- пациенты, в чьей истории болезни можно встретить упоминания о травмах голеностопных суставов (вывихи, переломы, растяжения связок) или их воспалительных заболеваниях (артрит);
- люди, страдающие сахарным диабетом, подагрой, болезнями щитовидной железы;
- больные с вертеброгенной люмбоишиалгией, имеющие хронические боли в спине, вызванные ущемлением нервных окончаний в поясничном и крестцовом отделах позвоночника;
- те, у кого диагностировано плоскостопие или врожденные суставные патологии нижних конечностей (например, дисплазия суставов).
Симптомы и стадии болезни
Основными признаками остеоартроза являются болевые ощущения в голеностопе, неестественные звуки при движениях стопы (хруст, пощелкивание). Больной может отмечать, что его ноги стали быстрее уставать, а голеностопный сустав описывается им как напряженный.
Важно отметить, что в
отличие от артритных болей
, симптомом артроза голеностопного сустава является боль именно во время движения (в начале движения или при усилении нагрузки).
Со временем клиническая картина усугубляется появлением новых симптомов и обострением уже имеющихся, что позволяет выделить и описать 3 степени артроза голеностопных суставов.[5]
1 степень
Начальная стадия заболевания – артроз голеностопа 1 степени с характерными симптомами:
- боль в суставной области выражена незначительно, в основном только при начале движения;
- двигательные функции слегка затруднены;
- так как человек при движении бессознательно оберегает свою больную ногу от нагрузок, у него может незначительно измениться походка, а на стопе появляются натоптыши и мозоли, несимметричные таким же на здоровой ноге.
Прогноз
: благоприятный, если не откладывать лечение «в долгий ящик».
2 степень
В отсутствии лечения на начальной стадии заболевания развивается артроз голеностопного сустава 2 степени со следующими характерными симптомами:
- боль усиливается, отмечается дискомфорт на протяжении всего движения, а не только в его начале;
- сустав скован, его подвижность ограничена;
- сочленение может скрипеть, хрустеть и издавать прочие неестественные звуки;
- может начаться атрофия близлежащих мышц и деформация костей, признаком чего является видоизменение внешнего вида голени (искривление, утончение);
- больной может жаловаться на частые подворачивания ноги, вывихи или подвывихи, причиной чему служит ослабление связок;
- иногда на больном голеностопе возникает отек, который не спадает долгое время.
Прогноз
: требуется незамедлительное лечение, но суставные хрящи в большинстве случаев деформированы уже практически необратимо.
При 2 степени артроза можно лишь уменьшить симптомы болезни, с помощью лечения остановить дальнейшее разрушение голеностопного сустава и не допустить полной потери трудоспособности.
3 степень
Характерные симптомы:
- боль интенсивная и постоянная;
- место соединения голени и стопы отекает и утрачивает свою подвижность;
- человек не может ходить самостоятельно – ему требуется трость или палка;
- голень выглядит деформированной и даже укороченной по сравнению со здоровой ногой.
Прогноз
Диагностика заболевания
При наличии любых симптомов, характерных для первой стадии артроза голеностопного сустава, необходимо обратиться к врачу ортопеду-травматологу или хирургу.
Диагноз ставится на основании изучения истории болезни и жалоб больного, осмотра, результатов лабораторных и инструментальных методов исследования. Необходимо исключить артрит и бурсит голеностопа.
Как правило при подозрении на артроз врач рекомендует:
- Сделать рентгенографию сочленения в 2 проекциях. Это самый надежный способ диагностики остеоартроза. Заметить признаки патологии можно уже на 1 стадии болезни. Распознать артроз голеностопного сустава 2 и 3 степени не представляет труда даже для малоопытного врача: на рентгенограмме четко прослеживается сужение суставной щели, наличие кальциевых отложений, деформация сустава и костей.
- Сдать анализ крови (биохимический и клинический) – для выявления признаков воспалительного процесса и нарушений обмена веществ.
- Иногда для уточнения диагноза могут понадобиться дополнительные исследования: магнитно-резонансная томография, реовазография (оценка состояния кровообращения в ногах), аспирация и анализ синовиальной (внутрисуставной) жидкости.
Подагрический артрит – болезнь, уродующая суставы рук и ног, приносящая сильные боли и страдания человеку. О причинах развития подагры, лечении и способах профилактики обострений читайте в нашей
статье
.
Методы лечения голеностопного сустава при артрозе
Хирургическое лечение
Сейчас возможны несколько видов операций на суставах.
- Санационная артроскопия – показана при артрозе 2 степени, сопровождающемся сильной болью в суставе.
При этом врач-хирург удаляет из полости сустава костные выросты и части разрушенного хряща. Эффект от операции длится несколько лет. - Артродез – удаление голеностопного сустава.
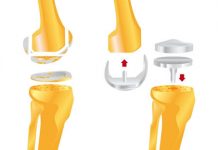
При этом кости стопы и голени как бы сращиваются между собой. После операции подвижность соединения будет сильно ограничена. - Эндопротезирование – замена сустава протезом.
Подвижность голеностопа после операции восстанавливается полностью.
Консервативное
Лечение артроза голеностопного сустава прежде всего преследует такие цели:
- снятие болевых ощущений;
- регенерация суставных тканей в максимально возможном объеме;
- предупреждение потери двигательных функций.
| Коррекция двигательной активности |
|
| Медикаментозная терапия |
|
| Физиотерапия |
|
| Лечение сопутствующих заболеваний и состояний |
|
Консервативное лечение артроза весьма длительное. И если болевые симптомы можно снять практически мгновенно, особенно с применением внутрисуставных инъекций кортикостероидов, то восстановление хрящевой ткани займет не один месяц. Все это время надо четко следовать инструкциям своего лечащего врача, ибо расплатой за легкомыслие может стать инвалидность.
Народные способы лечения
Не нужно пытаться лечить артроз голеностопного сустава самостоятельно.
Средства народной медицины могут быть лишь вспомогательным инструментом в борьбе с недугом. Согласовывать с врачом возможные альтернативные способы лечения надо всегда!
Некоторые народные способы для снятия острых симптомов и лечения артроза голеностопного сустава можно использовать в домашних условиях. Например, это:
- прогревания больной части ноги солью, песком, морской солью;
- компрессы из мела и простокваши;
- питье отвара из лаврового листа;
- употребление настоя из календулы, крапивы, ивовых и березовых листьев.
Не стоит оставлять без внимания любые тревожные симптомы, а сразу обращаться со своими опасениями к врачу. Пусть лучше специалист развеет все сомнения и улыбнется мнительности пациента, чем артроз даст о себе знать на поздней стадии, когда эффективное лечение уже практически невозможно.
Об авторе :
Соколова Лейла Александровна, старшая медсестра хирургического отделения. Стаж 11 лет.
| Видео (кликните для воспроизведения). |
Источники:
- Татьяна, Абрамова und Сергей Абрамов Нейроиммунологическая характеристика больных ревматоидным артритом: моногр. / Татьяна Абрамова und Сергей Абрамов. — М. : Palmarium Academic Publishing, 2012. — 220 c.
- Татьяна, Алексеевна Раскина Проблема остеопороза у мужчин с ревматоидным артритом: моногр. / Татьяна Алексеевна Раскина, Ирина Степановна Дыдыкина und Марина Васильевна Летаева. — М. : LAP Lambert Academic Publishing, 2012. — 112 c.
- Рассел, Джесси Реактивный артрит / Джесси Рассел. — М. : VSD, 2012. — 402 c.
- Дмитрий, Иванов Частные феномены системного воспаления при спондилоартритах / Иванов Дмитрий , Евгений Гусев und Людмила Соколова. — М. : LAP Lambert Academic Publishing, 2013. — 192 c.
- Рудницкая, Людмила Артрит и артроз. Профилактика и лечение / Людмила Рудницкая. — М. : Питер, 2012. — 224 c.
Приветствую вас! на нашем ресурсе. Я Сергей Кондратов. Я уже более 8 лет работаю травматологом. Я считаю, что являюсь специалистом в этом направлении, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Перед применением описанного на сайте всегда необходима обязательная консультация у специалистов.