Содержание
Плечелопаточный периартрит является заболеванием, которое связано с патологическим процессом в тканях, окружающие плечевые суставы. При этом гиалиновые хрящи суставов, головки плечевых костей и суставные поверхности не подвергаются воспалительному процессу, в то время как суставные капсулы, связки и сухожилия в области плечевого сустава подвергаются воздействию периартрита.
Если сравнивать с артрозом, синдром плечелопаточного периартрита не повреждает глубокие внутренние структуры и хрящи. Основным симптомом при неврологическом осложнении выступают боли в плечах.
Синдром периартрита плечевых суставов имеет характерные признаки:
- боли в суставах, которые могут проявляться без видимых причин;
- болевые ощущения в ночной период, которые отдают в область шеи и руки;
- боль, которая максимально усиливается, если отвести руку, а особенно, если заложить ее за спину.
Симптомы заболевания
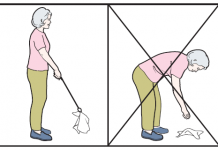
- Небольшой дискомфорт обычно ощущается, если человек двигает определенные движения руками. Например, пациент может ощущать трудность при поднятии руки вверх или отведении ее за спину, ему проблематично касаться при помощи костяшек пальцев области позвоночника. Между тем подобные симптомы часто исчезают самостоятельно и пациенту даже не приходится прибегать к лечению.
- При острой форме заболевания может развиться хронический плечелопаточный периартрит, синдром периартрита. Особенно высокий риск существует при повторном травмировании поврежденного плеча или излишней перегрузке верхней конечности. В этот момент ощущается резко нарастающая боль, отдающаяся в область руки и шеи. Поврежденная рука при этом не может делать даже элементарные движения, вращаться, двигаться из стороны в сторону.
- При нарушении плечевого сустава пациент обычно держит поврежденную руку в согнутом состоянии, прижимая ее к груди. Заболевание сопровождается ухудшением общего состояния здоровья. В ночное время человек ощущает сильные боли, из-за чего не может полноценно спать. Иногда наблюдается повышение общей температуры тела.
- При хронической форме заболевания у пациента ощущается умеренная ноющая боль в плече, которая может обостряться, если делать неаккуратные движения руками. Особенно сильно плечо ломает в утренние часы, из-за чего пациент долго не может найти удобного положения, чтобы заснуть.
В тридцати процентах случаев плечелопаточный периартрит, синдром периартрита хронической формы приобретает в анкилозирующую стадию болезни. Также такую форму называют «замороженным плечом», блокадой или капсулитом.
Подобная стадия является самой тяжелой, при котором любые движения руками вызывают резкие боли. В некоторых случаях болевые ощущения могут полностью отсутствовать, однако плечевой сустав и верхние конечности находятся в закрепощенном состоянии.
Иногда признаки периартрита могут указывать на наличие внутренних проблем в организме пациента. Если плечелопаточный периартрит, синдром периартрита развивается с левой стороны, это может быть следствием перенесения инфаркта миокарда.
При спазмах и отмирании некоторых кровеносных сосудов происходит нарушение циркуляции крови в области левого плеча. Из-за отсутствия качественного снабжения кровью волокна сухожилий приобретают хрупкость, ломкость, при разрыве происходит воспаление и отекание.
Область правого плеча может быть подвержена воспалительному процессу в случае заболевания печени.
Как протекает заболевание
Длительность протекания заболевания зависит от того, какие клинические признаки проявляются. Болезнь может исчезнуть через несколько недель, если плечелопаточный периартрит, синдром периартрита имеет раннюю стадию заболевания. В случае хронической болезни она может длиться несколько лет в виде рецидивов.
Чаще всего заболевание развивается постепенно медленными темпами, постепенно нарастает и начинает прогрессировать через некоторое время.
Плечевые суставы поражаются с двух сторон, а второй сустав может страдать от механических перегрузок, выполняя функции обеих верхних конечностей.
Если вовремя обнаружить признаки заболевания и вовремя начать терапию, болезнь лечится относительно быстро. Для этого используются следующие методики:
- Иммобилизация поврежденных конечностей;
- Физиопроцедуры и занятие лечебной гимнастикой;
- Прием необходимых лекарственных средств;
- Проведение хирургической операции;
- Использование народных методов лечения.
Иммобилизация поврежденных конечностей
После установления диагноза необходимо предпринять все меры для снятия нагрузки на область плечелопаточного сустава. Для этого используется иммобилизация пораженных конечностей.
Пациенту накладывается проволочная шина или подвешивающая марлевая повязка. Повязка не снимается до тех пор, пока не будут устранены все явные признаки воспалительного процесса.
Использование медикаментов при лечении
Применение необходимых медикаментов разрешается только после согласования с врачом – ортопедом или травматологом.
Чаще всего основные признаки заболевания быстро и эффективно снимаются болеутоляющими и противовоспалительными средствами – нестероидными анальгетиками. Подобные лекарственные средства могут использоваться в виде мазей, гелей, кремов, а также инъекций и таблеток.
При сильных болевых ощущениях делается блокада раствором анестетика околосуставной ткани в области плеча. В том числе вводятся глюкокортикоидные гормональные средства, обладающие сильными противовоспалительными свойствами.
Анестетики, обволакивающие плечевой сустав, не допускают развития боли, позволяют руке двигаться в разные стороны. Такая инъекция вводится через каждые пять-десять дней, до полного стихания боли.
В некоторых случаях гормональные средства принимаются пероральным путем. Если плечелопаточный периартрит, синдром периартрита развился из-за нарушения снабжения кровью, назначаются лекарства, которые улучшают микроциркуляцию крови в ткани и ангиопротекторы.
Физиотерапевтическое лечение заболевания
Заболевание эффективно и быстро лечится при помощи всевозможных физиопроцедур.
- Применение ударно-волновой терапии позволяет ускорить регенерацию нарушенных тканей. Уменьшить отечность и усилить кровоснабжение.
- При помощи ультразвуковых волн низких и высоких частот снижаются боли в плечелопаточных суставах. Ультразвуковые колебания переходят на воспаленные ткани и сосуды, расслабляют их. Путем локального нагревания происходит улучшение кровоснабжения и восстанавливаются околосуставные ткани.
- Использование лазеротерапии и магнитотерапии позволяет уменьшить боли, ускорить регенерацию тканей и повысить иммунитет.
- При помощи электростимуляции уменьшаются признаки воспалительного процесса, снижаются боли. Этот метод позволяет прервать проведение болевого импульса из капсул плечевых суставов к основанию нервных волокон.
- Применение мануальной терапии уменьшает нагрузку на область околосуставных тканей, высвобождает зажатые нервные окончания и кровеносные сосуды, улучшает подвижность конечности. Это наиболее эффективный способ терапии при заболевании, который рекомендуется совмещать с мягким массажем.
Также лечение эффективно проводится при помощи иглоукалывания, точечного массажа, электрофореза, грязевых аппликаций, кварцевого облучения. Врачи рекомендуют периодические делать горячий согревающий компресс на место повреждения.
При восстановлении обычно назначаются сероводородные и радоновые ванны.
Проведение хирургической операции
Если заболевание находится в тяжелой стадии и запущено, врач назначает проведение хирургической операции. Ее проводят, если пациент ощущает длительные боли, полностью не может двигать плечом и воспалительный процесс не останавливается.
Операция заключается в субакромиальной декомпрессии, то есть врачом удаляется небольшая часть отростка лопатки или акромион и одна из связок. В результате окружающие травмы не травмируются во время движения, из-за чего болевые ощущения исчезают.
Капсула сустава рассекается при развитии фиброзной контрактуры. После подобного хирургического вмешательства пациент может заново свободно двигать плечом, функционирование плечевых суставов практически полностью восстанавливается.
После операции врач назначает курс восстановительного лечения, который длится не менее трех месяцев. Основу этого лечения составляет лечебная гимнастика.
Использование народных средств
Народные средства используются в основном в виде горячих согревающих компрессов, растираний, примочек с добавление целебных растений и трав. Настои и отвары укрепляют иммунную систему и останавливают воспалительный процесс.
- Для приготовления отвара необходимы ромашка, листья подорожника, мята перечная, корни лопуха. Каждая из трав берется в одинаковом количестве, смешивается и отваривается на медленном огне. При помощи полученного отвара растирается место поражения мягкими массирующими движениями рук.
- Из свежесобранных листьев лопуха делается эффективный компресс. Листья нагреваются на пару, прикладываются к плечевому суставу два раза в день.
- При помощи настойки из календулы растирают область плеча. Такая настойка продается в аптеке, также ее можно приготовить своими силами. Для этого понадобится 50 грамм цветков календулы, 0,5 литров водки. Цветы заливаются водкой и настаиваются на протяжении двух недель.
- Хрен используется для приготовления лечебной кашицы, которая нагревается, заворачивается в чистую марлю, а после этого прикладывается в пораженному плечевому суставу два раза в день.
- Не менее известным способом является лечение пиявками. Их устанавливают на места, где наблюдается воспаление. Такой метод рекомендован практически всем, за исключением людней, у которых наблюдается аллергическая реакция.
Импинджмент синдром представляет собой состояние, при котором возникает соударение костей, образующих сустав. Это ограничивает движения в конечности и происходит по причине нарушения анатомических соотношений между суставными поверхностями.
Наиболее часто подобная патология встречается в плечевом, тазобедренном и голеностопном суставе, что обусловлено особенностями их строения. Несмотря на значительные нагрузки, синдром соударения коленного сустава практически не встречается. Такое заболевание может приводить к стойкому ухудшению качества жизни пациентов, что предполагает активные врачебные вмешательства.
Причины и механизм развития
Нормальный объем и амплитуда движений обеспечиваются благодаря правильной форме суставных поверхностей. Если на одной из них формируется костный нарост – это будет изменять моторную функцию сустава, что выявляется, как правило, в крайних положениях конечности. Наиболее частыми причинами такого состояния могут быть:
- Аномалии и особенности строения костей.
- Травмы конечностей.
- Неправильно сросшиеся переломы.
- Повышенная нагрузка на суставы.
- Воспалительный процесс (артриты).
- Образование остеофитов при артрозе.
Поскольку при синдроме соударения возрастает давление на хрящ, то повышается риск артроза, происходит разрастание мягких тканей. Может наблюдаться ущемление суставной капсулы, связок, менисков. Формируется замкнутый круг, при котором амплитуда движений со временем становится все меньше.
Важно не допустить развития заболевания, обратив внимание на факторы риска, так как лечить его будет гораздо сложнее.
Симптомы
Проявления импинджмент синдрома зависят от того, какой сустав вовлечен в патологический процесс. Степень воздействия неблагоприятных факторов зачастую определяет выраженность и длительность симптоматики, а также восприимчивость к терапии. Общими симптомами при соударении суставных поверхностей будут:
- Боль в крайнем положении конечности.
- Невозможность совершить движение в полном объеме.
- Щелчки в суставе.
Чем больше времени прошло с момента появления первых симптомов, тем интенсивнее будет лечение. Поэтому необходимо вовремя обращаться к врачу.
Плечевой сустав
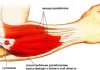
Одним из наиболее распространенных является импинджмент синдром плечевого сустава. Это происходит при уменьшении высоты субакромиального пространства и истончении так называемой вращательной (ротаторной) манжеты, которая образована сухожилиями подлопаточной, надостной и подостной мышц.
Развитие синдрома соударения сопровождается разлитой ноющей болью в области плеча, которая усиливается при подъеме руки. Иногда патология сопровождается острым болевым синдромом, особенно при заведении кисти за спину в направлении ягодичной области.
Далее формируется тугоподвижность сустава, усиливающаяся при прогрессировании болезни. Если пациент испытывает слабость в мышцах при поднятии руки – это может говорить о повреждении сухожилий ротаторной манжеты.
Тазобедренный сустав
При импинджмент синдроме тазобедренного сустава происходит соударение края вертлужной впадины с головкой или шейкой бедра. Это сопровождается болью в паху с распространением по наружной поверхности до коленного сустава. Проявления особенно заметны в крайних положениях бедренной кости.
В зависимости от расположения костных разрастаний, могут страдать отдельные движения: сгибание, разгибание, отведение, ротация. Во время осмотра врач определит вид патологии и поставит предварительный диагноз.
Схожие проявления могут наблюдаться и при других заболеваниях, поэтому важно четко дифференцировать патологию.
Голеностопный сустав
Определив, в каком положении стопы наблюдается соударение костей – крайнем разгибании или сгибании – говорят о переднем или заднем импинджмент синдроме. При этом наблюдается нарушение соотношения между различными участками большеберцовой и таранной кости.
Синдром переднего соударения характеризуется болью при крайнем разгибании стопы, а задний импинджмент проявляется затруднением сгибания. В обоих случаях ограничение движений может принимать стойкий характер, если заболевание не было распознано вовремя. При врачебном осмотре пациента просят сесть на корточки или стать на носочки. Возникновение боли в одном из положений говорит о виде соударения.
Диагностика
- Рентгенографии.
- Компьютерной томографии.
- Магнитно-резонансной томографии.
- УЗИ суставов.
- Артроскопии.
Такие методы играют большую роль в дифференциальной диагностике заболеваний костно-суставного аппарата, что немаловажно при импинджмент синдроме.
Лечение
Лечить синдром соударения начинают с консервативных методов, постепенно наращивая их интенсивность. И только в случае их малой эффективности предлагают хирургический путь решения проблемы. В комплексе лечебных мероприятий присутствуют:
- Медикаментозная терапия.
- Физиопроцедуры.
- Массаж.
- Лечебная гимнастика.
- Оперативное лечение.
Выбор терапевтической стратегии – задача врача. Нельзя доверяться непрофессионалам, и, тем более заниматься самолечением.
Медикаментозное лечение
Лекарственные средства назначаются с целью купирования острых симптомов, снятия воспаления, улучшения микроциркуляции в пораженной области. Для достижения выраженного эффекта сначала применяют препараты в инъекциях, а затем переходят на прием таблеток или использование мазей. Применяют такие группы препаратов:
- Обезболивающие и противовоспалительные.
- Гормоны.
- Средства, улучшающие кровообращение.
- Хондропротекторы.
Дозировку и курс приема определяет лечащий врач. Во избежание ухудшения состояния и нежелательных эффектов настоятельно рекомендуется воздержаться от самостоятельного применения медикаментов.
Физиотерапия
Использование средств физического воздействия в комбинации с препаратами позволяет достичь более стойкого и выраженного лечебного эффекта. Правда, нужно помнить, что многие из процедур имеют свои противопоказания, особенно для людей с сопутствующими заболеваниями. К наиболее распространенным при синдроме соударения относят такие методы:
- Электрофорез лекарств.
- Магнитотерапия.
- Лазерное лечение.
- Ударно-волновая терапия.
- Парафино- и грязелечение.
Опытный физиотерапевт поможет подобрать комплекс процедур, которые помогут быстрее избавиться от мучительных проявлений болезни.
Массаж
Использование различных техник массажа позволяет улучшить кровообращение в тканях, оказывает согревающий и успокаивающий эффект. Такое воздействие хорошо комбинируется с другими реабилитационными мероприятиями. Используют такие элементы массажа:
- Поглаживание.
- Растирание.
- Разминание.
- Валяние.
- Вакуумные техники.
В зависимости от локализации импинджмент синдрома, возможны определенные особенности выполнения тех или иных массажных движений. Однако, общие правила массажа остаются прежними.
Лечебная гимнастика
Большое значение в лечении синдрома соударения в суставах занимают упражнения лечебной гимнастики. Они должны выполняться только после стихания острых проявлений болезни. Вначале упражнения проводятся под контролем врача, а далее можно приступать и к домашним тренировкам.
При поражении плеча рекомендуют:
- Покачивание рукой в стороны.
- Держа в руках натянутое полотенце, поднимать рук вверх, в стороны.
- Стоя у гимнастической стенки, пытаться достать руками максимально высокую ступеньку.
- Изометрические упражнения с гантелями для укрепления мышц вращательной манжеты.
При поражении тазобедренного сустава проводят такие упражнения:
- Лежать на спине с согнутыми ногами в коленных суставах, не отрывая стопы от поверхности пола. Отводить и приводить бедра, постепенно увеличивая амплитуду.
- Лежать на спине с прямыми ногами, одну из которых приподнять, совершая покачивающие движения в стороны с максимальной амплитудой.
- Сидя на стуле, наклониться вперед, коснувшись пальцами рук стопы.
- Стоя и удерживаясь за спинку стула, совершать взмахи ногой вперед-назад с увеличением амплитуды.
Лечебная гимнастика должна проводиться регулярно и длительно – только так можно рассчитывать на успех реабилитационных мероприятий.
Операция
Если результат консервативных методов неудовлетворителен, лечение импинджмент синдрома проводят хирургическим путем. Широкой популярностью пользуются артроскопические операции. Они малоинвазивны, а потому имеют низкий риск нежелательных эффектов, обеспечивают более быстрое восстановление и возврат пациента к активной жизни.
С помощью микрохирургических инструментов проводится резекция остеофитов и патологически измененных тканей. Операция проводится под рентген-контролем. После успешного хирургического лечения пациенты ощущают увеличение объема движений и исчезновение боли.
Синдром соударения нуждается в своевременном и качественном лечении. Только так можно сохранить двигательную активность и качество жизни.
Кинезиотейпирование при импичмент-синдроме плечевого сустава.
Болит плечо. Причина импиджмент синдром
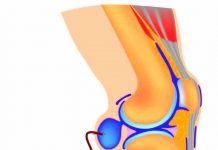
Импиджмент синдром – это состояние, при котором во время движения в плечевом суставе происходит ущемление сухожилий ротаторной манжеты и бицепса между головкой плеча и акромионом. Головка плечевой кости при каждом поднятии руки соударяется об акромион, зажимая при этом находящиеся между ними сухожилия. Импиджмент синдром характеризуется значительной болью и приводит к постепенному ограничению движений в плечевом суставе.
Но боль при этом синдроме не самое страшное, гораздо хуже, что в следствии импиджмента развивается дегенерация сухожилий ротаторной манжеты, что в последующем приводит к их разрыву. В этой статье мы расскажем об импиджмент синдроме, о его видах и способах диагностики. Детально рассмотрим современные малоинвазивные хирургические методы лечения импиджмент синдрома. Остановимся на роли консервативных безоперационных методах лечения этого заболевания. Поговорим о последствиях, к которым может привести неадекватное лечение импиджмент синдрома или, как еще его называют, синдрома соударения.
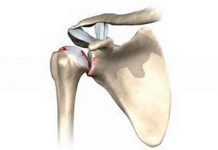
Анатомия плечевого сустава
+
Плечевой сустав образуют три кости: лопатка, плечевая кость и ключица. Верхний край лопатки называется акромион, он как козырек или крыша нависает над плечевым суставом. Пространство между акромионом и головкой плечевой кости называется субакромиальным пространством.
Ширина этого пространства у всех людей разная и зависит от формы акромиона. Если акромион по форме плоский, то субакромиальное пространство шире, при изогнутом акромионе пространство под ним значительно уже.
Слизистые сумки расположены во многих местах в организме человека, в основном там, где имеется повышенная подвижность между различными анатомическими образованиями. В подакромиальном пространстве слизистая сумка заполнена синовиальной жидкостью. Ее основное предназначение — это снижение трения между движущимися сухожилиями ротаторной манжеты и костью акромиона.
Ширина субакромиального пространства изменяется при движениях рукой. Например, при поднятии руки над головой размеры субакромиального пространства уменьшаются почти в два раза.
Причины импиджмент синдрома
+
Импиджмент чаще всего встречается у мужчин после 40-45 лет. Большое распространение импиджмент синдрома среди мужчин вероятно связано с тем, что представители мужского пола больше заняты физическим трудом. Импиджмент в плечевом суставе встречается среди маляров, строителей, теннисистов, гимнастов и представителей других профессий и видов спорта, связанных с поднятием руки и действиями выше головы. При импиджмент-синдроме головка плечевой кости сталкивается с акромионом во время движений рукой.
В момент соударения головки плеча с акромионом происходит сдавление между ними сухожилий ротаторной манжеты. Постоянное столкновение в плечевом суставе в течение многих лет приводят к травматизации, дегенерации сухожилий манжеты и в последствие к их разрыву.
Воспалительный процесс в субакромиальном пространстве стимулирует разрастание костей (остеофитов) на поверхности
Акромиона, что еще больше уменьшает пространство, в котором движется ротаторная манжета. Острые остеофиты механически повреждают ротаторную манжету, способствуя ее разрыву.
Симптомы импиджмент синдрома
+
Импиджмент синдром в плечевом суставе в основном проявляется болью. На начальных стадиях заболевания боль не выражена, отмечается только кратковременный дискомфорт. По мере развития болезни появляется боль сначала при поднятии руки выше головы, а в дальнейшем и при всех движениях в плечевом суставе. Бурса в субакромиальном пространстве при импиджмете также воспаляется.
Воспаление бурсы называется в медицине бурситом. Боль при бурсите сопровождает все виды движений в плече, может сочетаться с хрустом и щелчками в суставе. Иногда болевой синдром при бурсите проявляется ночью. Кроме боли пациенты отмечают ограничение подвижности в суставе, а также снижение силы мышц в области плеча.
Диагностика
Диагностикой и лечением импиджмент синдрома плечевого сустава занимается врач травматолог-ортопед. В начале консультации врач выясняет историю заболевания. Обычно врач расспрашивает пациента о времени начала болей в суставе, их интенсивности, наличии ранее перенесенных травм плеча и хронических заболеваний. Далее специалист переходит к клиническом осмотру. При осмотре, для диагностики импиджмента врач применяет специальные нагрузочные тесты.
Рентгенологическое исследование при импиджмент-синдроме является не очень информативным. Однако по рентгенограммам можно оценить степень сужения субакромиального пространства, увидеть кальцификаты в манжете, и костные разрастания (остеофиты) в области лопатки и ключицы.
Эта информация заставляет врача заподозрить, что в суставе, возможно, происходит соударение головки плеча и акромиона, и имеет место компрессия и повреждение ротаторной манжеты. Компьютерная томография (КТ) позволяет более точно оценить состояние костей в суставе. При КТ исследовании можно смоделировать плечевой сустав в трехмерном пространстве и осмотреть его со всех ракурсов. Томография позволяет выявить деформацию акромиона и измерить ширину субакромиального пространства с точностью до 0,5 мм.
Магнитно-резонансная томография позволяет визуализировать мягкотканые образования в области плеча, такие как ротаторная манжета, суставная губа, сухожилия бицепса и другие. На МРТ возможно выявить даже небольшие дефекты манжеты, частичные разрывы бицепса, дегенерацию мышц, а также признаки воспаления в суставе. Точность МРТ, при оценке повреждений плечевого сустава, составляет до 86 процентов.
Лечение импиджмента плеча
+
Начальные проявления импиджмент синдрома можно и нужно лечить консервативно. Основным является исключение нагрузок, которые вызывают боль, также необходимо избегать таких движений рукой, при которых сдавливается ротаторная манжета. В лечении начальных стадий импиджмента плеча хорошо помогает физиолечение. Эффективным также может быть правильно подобранный курс противовоспалительных препаратов и инъекции гормональных препаратов в субакромиальное пространство.
Если все описанные мероприятия оказываются неэффективными, у пациента сохраняется болевой синдром, движения в суставе ограничены, есть признаки повреждения ротаторной манжеты, то необходима операция.
При импиджмент синдроме плечевого сустава в настоящее время проводят операции методом артроскопии, то есть без разрезов через проколы кожи.
Преимуществами артроскопии является небольшая операционная травма мягких тканей, быстрая реабилитация пациентов после операции и отличный косметический результат.
При импиджмент синдроме производят акромиопластику и субакромиальную декомпрессию. В ходе операции выполняется резекция костных разрастаний в области нижней поверхности акромиона и корректируется его форма.
| Видео (кликните для воспроизведения). |
После операции увеличивается расстояние между головкой плеча и краем акромиона, в связи с чем, ротаторная манжета не ущемляется при движениях. Во время операции можно также осмотреть ротаторную манжету со всех сторон и диагностировать как полнослойные, так и частичные ее разрывы. При выявлении разрывов и повреждений также артроскопически возможно восстановить целостность вращательной манжеты. Воспаленная бурса или слизистая сумка в субакромиальном пространстве также является источником боли, поэтому также удаляется во время артроскопии.
Результаты аротросокпических вмешательств, при импиджменте плеча, в основном хорошие и отличные. Купирования боль в суставе и увеличения подвижности в плече удается добиться у 85 процентов пациентов.
Продолжительность реабилитации после операций при импиджменте в среднем около 3 недель. В первую неделю пациент носит косыночный ортез, который снимет во время занятиями лечебной физкультурой. После операции процесс восстановления ротаторной манжеты несколько длиннее. Швы снимают через 12-14 дней после операции.
ПОЧЕМУ ВАМ НЕОБХОДИМО ЛЕЧИТЬСЯ У НАС
+
В нашей клинике применяются все современные способы диагностики и лечения заболеваний плечевого сустава. Использование малоинвазивных эндоскопических методов лечения позволяют добиться не только отличного лечебного результата, но также, что считаем немаловажным, и косметического эффекта. Использование малоинвазивных артроскопических методов лечения суставов приоритетное направление деятельности нашей клинки.
Программа обследования и лечения подбирается каждому пациенту индивидуально во время консультации, на которую Вы можете записаться по телефону или он-лайн на сайте. Советуем обращаться за консультацией к врачу травматологу-ортопеду при любых проявлениях боли и нарушении движений в суставах. Существует простая закономерность, чем раньше пациент обратился за помощью к врачу, тем менее инвазивный и травматичный метод лечения необходим для его лечения. Специализация на лечении суставов, профессиональные врачи, детальная диагностика, большой арсенал современных методик, новейшее оборудование позволяют проводить лечение на высоком мировом уровне.
Врачи клиники участвуют в международных конференциях и мастер классах, повышают свой профессиональный уровень в лучших клиниках Европы. Клиника успешно работает в течение многих лет, имеет реальный практический опыт и дорожит своей репутацией.
Видео о нашей клинике травматологии и ортопедии
ПРИМЕРЫ АРТРОСКОПИЧЕСКИХ ОПЕРАЦИЙ ВЫПОЛНЕННЫХ В НАШЕЙ КЛИНИКЕ
+
Первичная консультация врача травматолога-ортопеда, к.м.н. — 1500 рублей
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Внутри- и околосуставное введение, «блокады» глюкокортикоидами (без стоимости препарата) — 1000 рублей
- Местная анестезия
- Локальное введение расствора глюкокортикоида (Дипроспан)
Артроскопическая операция на плечевом суставе — 49000 рублей
- Пребывание в клинике
- Анестезия
- Операция: Артроскопия плечевого сустава
- Расходные материалы
* Анализы для операции в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Лечение и восстановление после перелома голеностопного сустава
Голеностоп состоит из латеральной и медиальной лодыжек. Он соединяет ступню с голенью, выполняет работу разгибания-сгибания…
Почему болят суставы при беременности и как избавиться от болевого синдрома
Как быстро вылечить бурсит локтевого сустава в домашних условиях?
Бурсит локтевого сустава — заболевание, заключающееся в воспалении суставной сумки. Чаще всего патология диагностируется…
Причины артрита коленей и методы лечения паталогии
Артрит коленных суставов часто встречается не только у пожилых людей. Все чаще данным видом заболевания страдают дети и молодые…
Распространенность
болевого
синдрома в
плечелопаточной
области среди взрослого населения составляет 4–7%, увеличиваясь до 15–20% в возрасте 60–70 лет. Количество впервые выявляемых случаев в год на 1000 взрослого населения составляет 4–6 в возрасте 40–45 лет и 8–10 в возрасте 50–65 лет, с некоторым преобладанием у женщин.
На сегодняшний день
плечелопаточныйболевой
синдром принято считать симптомокомплексом полиэтиологического типа. Его клинические проявления могут быть обусловлены поражением связочно–мышечного аппарата, окружающего плечевой сустав, самого плечевого сустава (артрит), а также патологическими изменениями на уровне шейного отдела позвоночника (шейный остеохондроз и спондилоартроз).
Термин «Плечелопаточный периартрит» не является этиологическим диагнозом. Однако он может рассматриваться как ориентировочный, обобщающий термин, требующий, по возможности, уточнения, которое достигается с достаточной степенью надежности не сразу, да и не всегда.
Наиболее частой причиной острой, подострой и хронической боли в
области плеча являются дегенеративно–воспалительные поражения сухожилий глубоких мышц плеча. В этой связи выделяют поражение мышц, окружающих сустав (дегенерация, кальцификация, частичные или полные разрывы, воспаление), патологию ключично–акромиального сустава, поражения капсулы сустава, субакромиальной сумки и комплексное поражение структур, расположенных под акромионом (субакромиальный
синдром ).
В Международной классификации болезней 10–го пересмотра (1995 г.) все периартикулярные поражения
Эту классификацию в дальнейшем разными авторами предлагалось пополнить такими терминами, как «синдромом столкновения плеча», «синдром сдавления ротаторов плеча, или супраспинальный
синдром» ; и др. Многие из этих названий могут рассматриваться как следствие комплексных поражений плечевого сустава, обычно возникающих при нарушении биомеханики его тканей, прилежащих к субакромиальной сумке. Последнее обстоятельство позволило объединить их под названием «субакромиальный
синдром» ;.
Следует отметить, что в данную классификацию вошли далеко не все состояния, проявляющиеся болью в
области плеча. Что касается связи
плечелопаточного синдрома с патологией позвоночных структур, то на сегодняшний день здесь нет единого мнения. Большинство зарубежных исследователей признают самостоятельность и локальность процессов в плечевом поясе, считая их лишь совпадающими по времени с прогрессированием остеохондроза. Отечественными неврологами рассматривается возможность неврогенной этиологии
плечелопаточного синдрома и предлагается следующий механизм его развития: поражение спинномозговых корешков в позвоночнике и нервных стволиков в капсуле плечевого сустава вызывают формирование очагов нейроостеофиброза по рефлекторным механизмам. В качестве доказательства правомочности этой теории свидетельствуют следующие аргументы: данный синдром развивается на фоне уже имеющихся симптомов шейного остеохондроза или спондилоартроза; в некоторых случаях наблюдается развитие двухстороннего процесса (с вовлечением плечевых суставов); дерецепция пораженного диска купирует проявления
плечелопаточного синдрома. Ряд авторов высказывают мнение, что, возможно, имеет место сочетание двигательной дисфункции в шейном отделе позвоночника и болей в нем с плечелопаточной патологией, обусловленной мышечно–тоническим и миофасциальным синдромами плечевого пояса.
Помимо вышеуказанных нужно иметь в виду и другие, различные по этиологии и патогенезу причины
болевых проявлений и двигательных расстройств в плечевом суставе и в шейном отделе позвоночника. Среди них – различные варианты поражения плечевого сплетения, отдельных сосудисто–нервных пучков, как это бывает при тоннельных синдромах, развитие дегенеративных и деструктивных процессов, в основе которых могут быть общие сосудистые заболевания, ведущие к локальным гемодинамическим нарушениям, а также неопластические процессы.
Клиническая картина и топическая
диагностика периартикулярных поражений
области плеча
Наиболее частой причиной боли и ограничения движений в плечевом суставе признается дегенеративно–воспалительное поражение сухожилий глубоких мышц, участвующих в движениях плеча – тендиниты. Это обусловлено анатомическими особенностями строения плечевого сустава – с прохождением сухожилий в узких анатомических каналах, и с большой нагрузкой, приходящейся на эти мышцы. К этиологическим факторам тендинитов относят микротравматизацию, кальцификацию, нарушения обменных процессов. Нередко имеет место сочетание нескольких факторов, из которых трудно выделить главный. Так, дегенеративные изменения сухожилий вращательной манжеты плеча, с одной стороны, могут быть проявлением естественного процесса инволюции, с другой – результатом микротравм, последствия которых накапливаются в течение всей жизни Появление боли при поражении сухожилий области плечевого сустава в большинстве случаев связано с присоединением к первичному дегенеративному процессу воспалительной реакции.
Микроскопические изменения в тканях при тендинитах. На начальных стадиях выявляются очаговый некроз или частичные разрывы сухожильных волокон, асептическое воспаление сухожилий и серозных сумок. На поздних стадиях – фиброзные изменения, ведущие к развитию контрактур. При кальцифицирующем периартрите в околосуставных тканях определяются отложения солей кальция, чаще гидроксиапатита.
Тендинит мышц вращающей манжетки плеча. Для тендинита мышц вращающей манжетки плеча характерна боль в верхне–наружном отделе плеча, иногда иррадиирущая в локоть. Боль, как правило, возникает после значительных и непривычных физических нагрузок, например, после работы с высоко поднятыми руками.
Тендинит сухожилия длинной головки двуглавой мышцы плеча (бицепса). При этом состоянии возникает боль в верхне–передних отделах плеча. Боль проявляется после физических нагрузок, связанных с перенапряжением двуглавой мышцы (поднятие тяжестей). При пальпации определяется болезненность в межбугорковой борозде. Отведение и ротация плеча, как правило, не нарушены. Для выявления поражения сухожилия бицепса проводят тест сопротивления активной супинации кисти. Положение руки больного такое же, как при исследовании вращающей манжеты (плечо прижато к туловищу). Врач обеими руками обхватывает кисть больного и просит его совершить активную супинацию кисти, а сам оказывает сопротивление этому движению. При поражении длинной головки двуглавой мышцы плеча возникает боль.
Для поражения сухожилия надостной мышцы или ткани субакромиальной сумки характерна боль в среднем секторе верхней дуги плечевого сустава, а также боль при сопротивлении активному отведению плеча, но его маятникообразные движения вперед и назад при этом остаются безболезненными.
При поражении подостной и малой круглой мышц положительна проба сопротивления активной наружной ротации плеча. Во время ее проведения больной сгибает руку в локтевом суставе на 90 градусов. Врач одной рукой прижимает локоть больного к туловищу, другой рукой фиксирует предплечье, и просит больного отводить плечо, оказывая сопротивление этому движению. У больного при этом затруднено причесывание головы. В момент выполнения пробы возникает боль в верхнем отделе плеча.
При поражении подлопаточной мышцы положительна проба сопротивления активной внутренней ротации. Производится при положении руки больного в позиции аналогично той же, что и при проведении описанной выше пробы, только в этом случае боль возникает при внутренней ротации плеча, например, при попытке завести руку за спину. Иногда определяется болезненность при пальпации места проекции поврежденных сухожилий. Пальпация проводится следующим образом: больного просят положить руку на противоположное плечо. Врач под выступающим участком акромиона по направлению к большому бугорку последовательно пальпирует сухожилия надостной, подостной, малой круглой мышц. Затем больной заводит руку за спину, а врач под передним отделом акромиального отростка по направлению к малому бугорку плечевой кости пальпирует сухожилие подлопаточной мышцы.
Для вовлечения в патологический процесс ключично–акромиального сустава выявляется ограничение максимального отведения руки (более, чем на 90 градусов) из–за
болевого синдрома. Пальпаторная болезненность в проекции ключично–акромиального сустава подтверждает диагноз.
Ретрактильный капсулит (РК) или «замороженое плечо» рассматривают как проявление синдрома симпатической рефлекторной дистрофии. В патогенезе данного синдрома основную роль играет регионарное нарушение нейротрофической функции вегетативной нервной системы. От тендинитов РК отличается отсутствием дегенеративного и воспалительного компонентов. РК характеризуется диффузным фиброзным поражением капсулы плечевого сустава и вовлечением костных структур (регионарный остеопороз). Главной клинической особенностью РК является ограничение объема пассивных движений в плечевом суставе во всех плоскостях. При этом плечо фиксировано в состоянии приведения, невозможны отведение плеча и заведение руки за спину. При ротации плеча кнутри (феномен «застегивания подтяжек») боль усиливается. В некоторых случаях отмечается снижение чувствительности (гипалгезия) на наружной поверхности плеча, возможны отек и цианоз кисти, снижение кожной температуры. Топическая
диагностика поражения структур плечевой области на основании клинических проявлений представлена в таблице 2.
Среди заболеваний, которые нередко проявляются болями в тканях плечевого пояса, особое место занимает шейный остеохондроз и вторичная вертеброгенная радикулопатия. Дегенеративные изменения в межпозвонковых дисках (МПД) чаще встречаются в нижнешейном отделе позвоночника (С5, С6, С7). Вертеброгенная радикулопатия С4–С6 корешков проявляется болью в области шеи, надплечья и лопатки, иррадиирущей вниз по наружному краю плеча. Наблюдаются слабость и гипотрофия дельтовидной и двуглавой мышц плеча. Снижается или отсутствует рефлекс с бицепса. Выявляется гипалгезия кожи в области лопатки, на наружной поверхности плеча и парестезии в области 1 пальца кисти. При шейном остеохондрозе с явлениями радикалгии или шейного радикулита, наряду с рефлекторной мышечно–тонической реакций нередко возникают вегетативно–трофические расстройства. Они могут проявляться, в частности, в форме плечелопаточного синдрома или синдрома плечелопаточного периартрита. Плечелопаточный синдром в сочетании с отеком и другими вегетативно–трофическими изменениями в области кисти и лучезапястного сустава известен как синдром «плечо–кисть» (синдром Штайнброкера). При этом синдроме кожа отечной кисти напряжена, цианотична. Со временем в ней возникают мышечные атрофии, сгибательная контрактура пальцев. Расценивается как нейродистрофический и вегетативнососудистый синдром при шейном остеохондрозе.
Нередко при шейном остеохондрозе, цервикалгии и шейном радикулите возникает ночная дизестезия рук – брахиалгия Вартенберга или ночная брахиалгия Путмена–Шультца. Для этого синдрома характерны боль, дизестезии, парестезии, возникающие в зоне С6– С8 дерматомов во время сна, ведущие к пробуждению и исчезающие обычно при активных движениях руками. Расценивается как следствие растяжения плечевого сплетения или вторичных гемодинамических расстройств в нем. Чаще проявляется у женщин в период менопаузы.
Синдром передней и средней лестничных мышц, мышцы, поднимающей лопатку, малой грудной мышцы также проявляются болью в области плечевого пояса. Их
диагностика базируется на данных пальпации мышц, выявлении характерных триггерных точек и двигательных расстройств. Пациентов нередко больше беспокоит боль, чем ограничение движений. Особенностью клинической картины синдрома передней лестничной мышцы, помимо наличия болей в плече, надплечье, иногда – в кисти, являются признаки компрессии нервно–мышечного пучка в межлестничном промежутке. Характерны разной степени выраженности сенсорные и вазомоторные расстройства, а также усиление болей при наклоне головы в здоровую сторону, отведении и ротации плеча.
Современные принципы
лечения Начиная
лечение больного с плечелопаточным болевым синдромом, следует помнить о том, что результаты
лечения во многом зависят от правильного представления больного о своем заболевании и от его активного участия в реабилитационном процессе. Консервативное
лечение включает в себя отдых и прекращение воздействия провоцирующих факторов. В первую очередь необходимо ограничить нагрузку на пораженный сустав. Критерием является боль: пациенту разрешаются движения, которые не вызывают усиления боли. Покой, иммобилизация конечности (ношение руки в «косыночной» повязке) рекомендуется только при очень сильной боли, и то лишь в течение несколько часов в день. Длительная иммобилизация усиливает в дальнейшем функциональную недостаточность сустава и ведет к стойкому ограничению движений. ЛФК назначается при регрессии
болевого синдрома. Она направлена на укрепление мышц плечевого с целью предотвращения будущих обострений. Рекомендуемые движения для мышц плечевого пояса: внутреннее вращение, внешнее вращение и отведение. Широкое распространение в лечении плечелопаточного синдрома и цервикалгий получили различные методы рефлекторной терапии (физиотерапии, иглотерапии, сегментно–точечный массаж и т.д.). Имеется большой опыт при
лечении цервикалгии и болевого синдрома плечелопаточной локализации применения электрофореза 0,5% или 2% раствора новокаина. Хороший терапевтический эффект оказывают синосуидальные моделированные токи (СМТ), в том числе СМТ–форез лекарственных препаратов, с последующим переходом на грязевые аппликации, общие сульфидные ванны. Описываются хорошие результаты при сочетанном применении ультразвуковой терапии (УЗ) и СМТ. При мышечных и туннельных синдромах в области плечевого пояса показано сочетанное применение дециметровых волн, электростимуляции, электрофореза лекарственных веществ, магнитотерапии. Хорошие результаты достигаются при сочетании СВЧ–терапии с интерференционными токами. Следует отметить, что при капсулите физиотерапевтические методы мало эффективны.
Медикаментозное лечение. Медикаментозное лечение при плечелопаточном синдроме, в первую очередь, направлено на уменьшение боли, отека тканей, снятие мышечного спазма и увеличение функционального состояния плечевого сустава. Однако
современные представления о преимущественно дегенеративном характере поражения сухожильно–связочных структур при плечелопаточном синдроме, предполагают возможность повышения эффективности терапии за счет использования препаратов, способных повлиять на процесс дегенерации.
Блокады и другие инъекционные методы. Важное место в лечении болевого синдрома при плечелопаточной или шейной его локализации занимает местная блокада триггерных и болезненных точек 0,5–2% раствором новокаина или 1–2% раствором лидокаина. С той же целью можно пользоваться одним их этих растворов с добавлением на 10–20 мл раствора 75–100 мг гидрокортизона и 200–500 мкг витамина В12. У больных с поражением тканей, расположенных вблизи плечевого сустава, целесообразно локальное лечение глюкокортикостероидами (ГКС). При субакромиальном бурсите ГКС вводят непосредственно в субакромиальную сумку, например, 4 мг бетаметазона (0,5 мл). Как правило, в этом случае может быть достаточным однократное введение препарата. При тендинитах показано введение ГКС в сухожилие пораженной мышцы. Для определения места инъекции ориентируются на наиболее болезненные точки. Препарат, например, бетаметазон вводят в дозе 2–4 мг в сочетании с 0,5 мл 2% новокаина, иногда такие инъекции вводят в несколько точек. При тендините длинной головки бицепса кортикостероиды вводят в межбугорковую борозду. При отсутствии у больного противопоказаний нет смысла медлить с проведением данного метода лечения. При капсулите эффективно внутрисуставное введение ГКС. Необходимо проводить введение ГКС именно в пораженный сустав, а не «обкалывание» периартикулярных тканей, которое если и оказывает действие, то только за счет системного действия препарата. Раннее проведение внутрисуставной инъекции ГКС позволяет купировать болевой синдром, сокращая естественную длительность болевой фазы.
Системная противовоспалительная и обезболивающая терапия. Для купирования болей в плечелопаточной области широко применяются простые аналгетики (парацетамол), нестероидные противовоспалительные препараты (НПВП) и мышечные релаксанты. В классическом варианте используют как неселективные (диклофенак 100–150 мг/сут., ибупрофен 1200 мг/сут. и т.д.), так и селективные (мелоксикам до 15 мг/сут, целекоксиб 100–200 мг/сут.) НПВП. При выраженном болевом синдроме в некоторых случаях приходится прибегать к применению наркотических анальгетиков – трамадола или его сочетания с парацетамолом. При мышечно–тоническом синдроме эффективно использование мышечных релаксантов (тизанидин 6–12 мг/сут., толперизон 150–300 мг/сут.). Миорелаксанты снижают патологическое мышечное напряжение, уменьшают боль и облегчают движения в позвоночнике и суставах. Доказано, что при болевом синдроме, возникающем вследствие мышечного спазма, сочетанное применение НПВП и миорелаксантов приводит к более быстрому регрессу боли и восстановлению функциональных способностей. НПВП назначаются на срок не более, чем 1–2 недели. Длительное проведение противовоспалительной терапии не рекомендуется в связи с возможностью развития нежелательных эффектов, в первую очередь, со стороны желудочно–кишечного тракта. Определенный лечебный эффект можно ожидать и от применения локальных лекарственных средств, содержащих обезболивающие и противовоспалительные средства в виде мазей, геля, кремов и т.д. Они удобны тем, что в случае их применения существенно сокращается вероятность развития побочных эффектов от применения НПВП.
Терапия, направленная на улучшение регенеративных процессов в структурах опорно–двигательного аппарата. В большинстве случаев в основе клинических проявлений плечелопаточного синдрома лежит поражение связочно–сухожильного аппарата, преимущественно дегенеративного характера. В то же время, одним из важнейших факторов, предопределяющих вероятность хронического течения боли при плечелопаточном болевом синдроме, могут быть нарастающие в степени выраженности дегенеративные процессы в хрящевой ткани различных структур позвоночника.
Как известно, связки и сухожилия представляют собой плотную специализированную соединительную ткань, состоящую из матрикса (фибриллы коллагена I типа, эластин, протеогликаны – кератан сульфат, хондроитин сульфат) и клеток – фиброцитов (фиброциты сухожильных пучков называются сухожильными клетками – тендиноцитами). Клетки тканей связок/сухожилий имеют одинаковое происхождение с суставными хондроцитами, демонстрируют одинаковые возрастные изменения метаболических процессов и механических свойств, способны поддерживать нормальный процесс ремоделирования, но в меньшей степени реагируют на стимулирование восстановления. «Патогенез дегенеративной патологии сухожилий схож с патогенезом остеоартроза и связан с нарушением равновесия между нагрузкой, испытываемой конкретной соединительнотканной структурой (однократно или в течение длительного периода) и репаративными возможностями фибробластов, клеток, обеспечивающих гомеостаз сухожильной ткани ».
Таким образом, в комплексном лечении плечелопаточного синдрома целесообразно применение фармакологических средств, стимулирующих продукцию составляющих соединительной ткани (тканей сухожильно–связочного аппарата) и хрящевой ткани (в том числе структур позвоночника), замедляющих их разрушение, и тем самым препятствующих прогрессированию дегенеративных заболеваний всех структур опорно–двигательного аппарата.
В настоящее время к таким веществам относят медленно действующие противовоспалительные или структурно–модифицирующие средства, так называемые «хондропротекторы». К ним, в первую очередь, относят хондроитина сульфат (ХС) и глюкозамин (Г). ХС принимает участие в формировании костной ткани, связок, поддерживает упругость и эластичность сосудистой стенки. По химической структуре ХС является сульфатированным глюкозоаминогликаном с молекулярной массой 14000 дальтон, выделяемым из хрящей птиц и крупного рогатого скота. Г является природным аминомоносахаридом. Источником его получения служит хитин, выделенный из панциря ракоообразных. Г синтезируется в организме в виде глюкозамин–6–фосфата. В суставах и в межпозвонковых дисках он входит в структуру молекул гликозамингликанов, гепарансульфата, кератан сульфата и гиалуронана. Г необходим для биосинтеза гликолипидов, гликопротеинов, глюкозаминогликанов (мукополисахаридов), гиалуроната и протеогликанов.
Большинство клинических исследований ХС и Г, проведенных в мире, связано с изучением их действия при остеоартрозе периферических суставов. Эффективность ХС и Г в отношении подавляющего влияния на дегенерацию суставного хряща, а также наличие у них достоверного противовоспалительного эффекта, подтверждены в исследованиях на моделях ОА у животных и в клинической практике. В двойных слепых плацебоконтролируемых исследованиях доказано, что при остеоартрозе ХС и Г способствуют более быстрому купированию болевого синдрома, восстанавливают подвижность пораженных суставов, а также способны предупреждать повторные обострения и улучшать состояние суставного хряща, обеспечивая существенное замедление дальнейшего развития дегенеративного процесса. Имеется целый ряд работ как зарубежных, так и отечественных авторов, посвященных исследованиям эффективности ХС, Г и их комбинации при остеохондрозе и спондилоартрозе. По этим данным ХС и Г оказывают положительное влияние на обмен в хрящевой ткани МПД и межпозвонковых суставов, способствуя замедлению прогрессирования остеохондроза и спондилоартроза.
Исследования in vivo и in vitro продемонстрировали наличие синергических отношений между ХС и Г, связанных с улучшением регуляции синтеза матричных протеогликанов и деактивацией активности металлопротеаз, что свидетельствует о целесообразности их совместного применения для получения более достоверного лечебного эффекта. Более высокий лечебный эффект комбинации ХС и Г на болевой синдром при остеоартрозе коленных суставов подтвержден в двойном слепом плацебо контролируемом исследовании, проведенном в 2003–2005 гг. на базе нескольких научно–клинических центрах США.
Что же касается изучения влияния ХС и Г на сухожилия и связки, то количество публикаций по этому вопросу ограничено. Так как коллаген является основным компонентом связочного аппарата, то можно предположить, что регуляция его синтеза с помощью комбинации Г и ХС также может улучшить восстановление околосуставных тканей. В этом отношении интерес представляет работа Louis Lippiello и соавт., которой исследователи продемонстрировали эффективность действия комбинации ХС и ГА на синтез коллагена в культуре теноцитов, клетках связок и хондроцитах с помощью меченого радиоактивного пролина. Через 48 часов воздействия комбинацией «5?g ml–1ГЛЮКОЗАМИН+4?g ml–1 ХС» меченный гидроксипролин вырос на 132% в клетках связок, на 27% в теноцитах и на 49% в клетках сухожилий. Таким образом, эти данные с высокой вероятностью свидетельствуют о терапевтической эффективности комбинации ХС и Г при лечении дегенеративной патологии мягких тканей сустава (сухожильно–связочного аппарата).
Учитывая выше изложенное, представляется целесообразным включение в комплексную терапию «плечелопаточного периартрита» комбинированных препаратов ХС и Г.
Комбинированный хондропротектор АРТРА (500 мг хондроитина сульфата и 500 мг глюкозамина гидрохлорида) уже в течение нескольких лет успешно применяется в лечении дегенеративных заболеваний опорно–двигательного аппарата. Клинические исследования, проведенные в ведущих медицинских центрах России, показали, что препарат АРТРА оказывает достоверное обезболивающее и противовоспалительное действие (уменьшает боль и скованность в пораженных суставах и позвоночнике (рис. 1, 2), улучшает функциональное состояние суставов и позвоночника, позволяет снизить дозу или полностью отменить принимаемые больным НПВП. Эффективность АРТРА с клинической точки зрения подтверждена данными МРТ, которое выявило на фоне лечения АРТРА увеличение площади суставной поверхности и высоты хряща в исследуемых точках у пациентов с ОА коленных суставов. АРТРА обладает прекрасной переносимостью и высокой безопасностью. На фоне приема АРТРА в два раза снижается частота НПВП–гастропатий и снижается риск обострений заболеваний сердечно–сосудистой системы (АГ, ИБС).
Таким образом, включение препаратов ХС и Г (АРТРА) в схемы лечения больных с плечелопаточным болевым синдромом, обусловленным дегенеративными изменениями (тендиниты сухожилий глубоких мышц плеча, в том числе на фоне травмы, поражение ключично–акромиального сустава, остеохондроз шейного отдела позвоночника и т.д.), позволит позитивно повлиять на болевой синдром, уменьшить дегенеративные изменения во всех тканях плечелопаточной области и ускорить их восстановление.
| Видео (кликните для воспроизведения). |
Источники:
Приветствую вас! на нашем ресурсе. Я Сергей Кондратов. Я уже более 8 лет работаю травматологом. Я считаю, что являюсь специалистом в этом направлении, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Перед применением описанного на сайте всегда необходима обязательная консультация у специалистов.