Содержание
- 1 Показания для проведения МРТ
- 2 Преимущества метода магнитно-резонансной томографии
- 3 РТ-артграфия
- 4 Принцип работы аппарата МРТ
- 5 Правила проведения МРТ и подготовка к исследованию
- 6 Противопоказания МРТ
- 7 История болезни пациента с двухсторонним плечелопаточным периартериитом
- 8 Протокол рентгенологического исследования
- 9 Повторный осмотр травматолога
- 10 Осмотр невролога
Плечевой сустав – один из самых подвижных в опорно-двигательной системе организма. Нагрузка на него велика: даже самые незначительные манипуляции руками задействуют плечевой сустав.
Магнитно-резонансная томография позволяет обнаружить серьезные нарушения в структуре плечевого сустава на ранних стадиях. Раннее выявление проблем обеспечивает своевременный выбор методики лечения и сохранения функции сустава.
Показания для проведения МРТ
Сделать МРТ плечевого сустава врач-специалист предложит при следующих состояниях:
- Воспалительные заболевания плечевого сустава (хронические артриты, бурситы, артрозы), связок плечевого сустава, сухожилий, мышц
- Травмы плеча: спортивные, производственные, бытовые (вывихи, ушибы, растяжения связок плечевого сустава)
- Защемление сухожилий и нервов (остеохондроз, миозит)
- Подозрение на наличие опухолей (доброкачественных и злокачественных)
- Хронические боли невыясненной этиологии (причину иногда можно обнаружить только на МРТ)
- Предоперационная диагностика и послеоперационный контроль
- Противопоказания для проведения рентгенографии или неинформативность данного метода.
МРТ дает понять причину болей в плечевом суставе.
Что показывает этот метод диагностики? Для врача он дает точную картину процесса, протекающего в суставе пациента. Это важно для дифференциации заболевания, потому что разные болезни часто дают схожую симптоматику.
Преимущества метода магнитно-резонансной томографии
- МРТ плечевого сустава дает точную и полную картину заболевания.
- Вся область пораженного сустава, костных и мягких тканей, хрящей и связок плечевого сустава рассматривается в объемном изображении (метод 3D-проекции: аксиальная, косые коронарная и сагиттальная плоскости).
- МРТ может показать то, что не обнаруживается при проведении других исследований: рентгена, компьютерной томографии, УЗИ.
- Серия тонких срезов (от 1 мм до 5 мм) дает врачу четкие изображения различных участков сустава и его структуры, позволяет определить локализацию и масштабы воспаления, опухоли.
Данный метод исследования используется как для взрослых, так и для детей.
Процедура МРТ абсолютно безболезненна и безопасна для здоровья пациента. Действие томографа основано на импульсах радиоволновой энергии и воздействии магнитного поля. Отсутствует вредное для организма излучение.
Единственный недостаток этого метода – относительно высокая стоимость процедуры (от 3500 до 7-9 тысяч рублей). Цена на резонансную томографию будет зависеть от объема, метода (с контрастным веществом или без) исследования и используемого оборудования.
РТ-артграфия
Для непрямой РТ –артграфии (ее чаще всего назначают при заболеваниях и травмах плечевого сустава) в вену пациента вводят контрастное вещество (Омниксан, Гадовист).
Далее пациент дает нагрузку больному плечу, выполняя в течение 20 минут физические упражнения на плечевой пояс. После этого выполняют обследование.
Что можно обнаружить при помощи контрастирования? Такой метод позволяет более точно определить внутрисуставные повреждения или изменения, повреждения и/или отрыв суставной губы.
- МРТ с контрастным веществом не проводится, если есть аллергия на эти лекарственные препараты. Если подобное обследование проводится впервые, перед ним делают тест на наличие аллергии на контрастное вещество.
- Контраст не используется при почечной и сердечной недостаточности, анемии.
- Из организма препарат выводится через 1-2 суток.
Принцип работы аппарата МРТ
Сам метод был разработан в 70-х годах прошлого столетия. В основе диагностики — физическое явление ядерно- магнитного резонанса, основанное на свойствах протонов — атомных ядер. Радиочастотный импульс в электромагнитном поле вызывает резонанс в теле пациента — излучение энергии. Компьютер фиксирует эту энергию, обрабатывает полученную информацию.
Прибор выглядит как тоннель или капсула с выдвижным столом. Во время работы аппарата больной слышит звуки различной частоты и громкости. Система вентиляции и освещения делает процедуру безопасной и комфортной. Мощность современных аппаратов от 1,5 до 3 Тесла. От мощности зависит время и точность сканирования.
Правила проведения МРТ и подготовка к исследованию
На процедуру магнитно-резонансной томографии попасть можно по направлению врача. Имея направление, нужно заранее записаться на МРТ и выбрать время обследования. Это можно сделать по телефону поликлиники или больницы. Сразу можно проконсультироваться, как подготовиться к обследованию, что принести.
- Никакая специальная подготовка к МРТ плечевого сустава не требуется. Сеанс томографии занимает от 15 до 45 минут. перед ним лучше опорожнить мочевой пузырь.
- Поесть необходимо часа за два до диагностики.
- Одежду на сеанс лучше одеть из натуральных тканей без металлической фурнитуры (пуговицы, крючки, булавки) и в этот день не пользоваться косметикой. Металлические украшения лучше оставить дома или в комнате (иногда в них бывают шкафчики-сейфы), в которой вам предложат снять обувь и оставить вещи.
- Перед томографией нужно будет предъявить паспорт и медицинскую карту, заполнить необходимые документы, договор на оказание медицинских услуг.
Наличие хронического артрита может стать причиной МРТ.
Для исследования необходимо лечь на выдвижную кушетку. Для фиксации тела используются различные валики и ремни (не всегда и не всем!). В руки пациенту дают сигнальную кнопку, с помощью которой он может сообщить о возникших проблемах и процедура будет остановлена.
МРТ — процедура шумная, поэтому пациенту могут предложить наушники. Через встроенную видеокамеру врач наблюдает за состоянием больного.
Томография правого или левого плеча проводится лежа на спине, основное условие — неподвижность больного. При ярко выраженном болевом синдроме может понадобиться анестезия или обезболивающие препараты.
Результаты готовы через 1-2 часа. Снимок и описание выдают на руки, их обязательно нужно показать лечащему врачу.
Противопоказания МРТ
Как любая медицинская процедура, магнитно-резонансная томография имеет свои противопоказания. Их необходимо обсудить с лечащим врачом.
Клаустрофобия
Наличие в теле пациента металлических имплантатов
Кардиостимуляторы, искусственные суставы, шунты, сердечные клапаны, нейростимуляторы, слуховые импланты, любой магнитный сплав (осколки) в теле пациента — причина отказа от этого исследования. В ходе процедуры сложные электронные аппараты, вживленные в организм, могут выйти из строя. Врач обязан спросить, а пациент предоставить информацию об их наличии.
Наличие зубных протезов, зубных имплантатов, брекетов в ротовой полости не является противопоказанием к проведению магнитно-резонансной томографии. Но о них врача тоже лучше предупредить, потому что они металл может создавать помехи и влиять на качество снимков.
Беременность и лактация
В 1 триместр беременности процедура противопоказана, во 2 и 3 триместрах исследование проводится строго по назначению врача, который сможет объективно оценить необходимость и возможный вред МРТ.
Грудное вскармливание не препятствует проведению обследования.
Лишний вес
Многие аппараты рассчитаны на вес пациента не более 100-130 кг. Если вес больше, врач порекомендует и направит на томограф открытого типа бе ограничения по весу.
Несмотря на противопоказания МРТ — безболезненный, информативный, надежный метод, позволяющий получить четкую достоверную информацию о суставе, мышечных тканях, костной структуре. Бояться проведения процедуры не стоит. Она совершенна безопасна и не причиняет болезненных ощущений. Проходить эту процедуру необходимо после консультации с врачом!
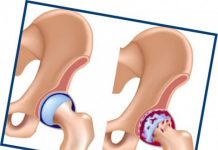
Рентгенограммы плечевых суставов (прямая проекция) при акромиально-ключичном артрозе
История болезни пациента с двухсторонним плечелопаточным периартериитом
Осмотр травматолога
Жалобы на боли в правом и левом плечевом суставе.
Анамнез: болеет длительно, травму отрицает.
Объективный осмотр: отека, деформации правого и левого плечевого сустава нет. Пальпация области правого АКС и большого бугорка плеча болезненна. Пальпация левого плечевого сустава безболезненна. Движения в плечевых суставах в полном объеме. болезненны. Сила в руках. 4 балла.
Назначено: r-грамма правого и левого плечевого сустава.
Протокол рентгенологического исследования
Вид исследования: Рентгенография плечевого сустава.
На представленной рентгенограмме визуализируются краевые разрастания с сужением суставных щелей в проекции обоих акромиально-ключичных сочленений.[2]
Заключение: рентген признаки артроза акромиально-ключичного сочленения с обеих сторон.
Повторный осмотр травматолога
Жалобы на боли в правом и левом плечевом суставе.
На основании заключения рентгенографии плечевых суставов выставлен диагноз: M19 Артрозы плечевых и АКС обеих рук.
Осмотр невролога
Анамнез: болеет несколько лет, обострение неделю.
Объективно: умеренный дефанс мышц в шейно-грудном отделе позвоночника. Движения в шейно-грудном отделе позвоночника умеренно ограничены. Пальпация паравертебральных точек шеи, левой лопаточной области, плечевого сустава слева, наружного надмыщелка плеча слева болезненна. Симптомы натяжения положительны.
Диагноз: M53.1. Хроническая вертеброгенная цервикобрахиалгия слева умеренная, I67.2A. Дисциркуляторная энцефалопатия 2 степени сложного генеза.
Лечение:
- С греющим эффектом мазь вечером (капсикам, финалгон, найз,аналгос);
- Гель без греющего эффекта днем (фастум гель, топогель, напроксеновая мазь, диклофенак);
- Таблетки Нимесулид 0.1 – 1т. 2 р. в день до 10 дней после еды;
- Таблетки Мидокалм 150 мг – 1т. 2 р. в день 10 дней;
- Капсулы Омепразол – 1капсула 2 раза в день утром за 30минут до еды и на ночь;
- Магнитный матрас №10;
- Лазеротерапия №10 на левую руку.
При диспансеризации рекомендовано:
- Sol. Винпоцетин 2.0 + Преднизолон 30мг. Внутривенно капельно на физиологическом растворе 250.0 №5;
- Sol.Диклофенак 3.0 вм ежедневно 1р. в день 5дней;
- Sol. Витамин В12 500 внутримышечно ежедневно 1р. в день 5дней;
- Капс. Омепразол – 1к.2р. в день утром за 30мин. до еды и на ночь.
А.В.Смирнов
ГУ Институт ревматологии РАМН, Москва
Боль в плечевом суставе является одной из наиболее частых причин, с которой пациенты обращаются к врачам различного профиля. Врачи должны отдифференцировать поражение самого плечевого сустава или периартикулярных мягких тканей и другие внесуставные поражения, вызывающие иррадиирующие боли в плечевом суставе. К таким заболеваниям можно отнести изменения органов грудной клетки, неврологические и сосудистые заболевания, метастатические поражения костей и мягких тканей. Плечевые суставы могут быть местами начальных проявлений многих системных воспалительных ревматических заболеваний. Патологические изменения в плечевых суставах можно разделить на заболевания, поражающие костно-хрящевые структуры сустава, и на заболевания, которые проявляются изменениями в связках и периартикулярных мягких тканях. К наиболее частым заболеваниям плечевого сустава можно отнести системные воспалительные артриты, артрозы, асептические некрозы плечевых головок, септические артриты, подвывихи плечевых суставов. К заболеваниям, связанным с поражением периартикулярных мягких тканей, относят плечелопаточные периартриты (ПЛП), различные виды тендинитов, в том числе кальцифицированные тендиниты и бурситы, разрывы манжеты ротаторов плечевой кости, поражение акромиально-ключичного и клювовидно-ключичного сочленений.
Рентгенологическая диагностика ПЛП
Рентгенологическая диагностика ПЛП складывается из признаков поражения проксимального отдела плечевой кости и периартикулярных мягких тканей, окружающих плечевой сустав.
К рентгенологическим симптомам поражения плечевой кости относятся остеосклероз, неровность и/или нечеткость контура кости, деформация, остеофиты в местах прикрепления связок к большому бугорку (рис. 1). Локальный, в области большого бугорка, или околосуставной остеопороз, единичные или множественные кистовидные просветления костной ткани в области большого бугорка и плечевой головки могут дополнять общую картину поражения костей. Согласно данным Р.А.Зулкарнеева остеопороз и кисты сочетаются у 75% больных ПЛП. Остеопороз участка кости, прилегающего к большому бугорку, относится к местным патологическим процессам, характеризующим локальные изменения в области большого бугорка. Околосуставной остеопороз плечевой головки или распространенный остеопороз плечевой кости и лопатки можно расценить как проявление системных изменений в скелете, связанных с ПЛП или с другими заболеваниями. К этим заболеваниям можно отнести остеохондроз шейного отдела позвоночника с признаками шейного радикулита и поражением вегетативной нервной системы и стойкое ограничение подвижности плечевого сустава – “замороженное плечо”. Кистовидные просветления костной ткани могут быть различными по форме и размерам, со склеротическим ободком, отделяющим кисту от окружающих костных тканей. Кисты на фоне остеопороза определяются наиболее четко.
Вторым видом патологических изменений при ПЛП является отложение солей кальция в мягкие ткани плечевого сустава. Наиболее часто кальцификаты определяются в толще сухожилия надостной мышцы. На рентгенограмме при этом обызвествления будут видны рядом с большим бугорком или несколько выше его (рис. 2). При поражении сухожилия подостной мышцы тень кальцификата располагается несколько ниже большого бугорка, а если кнаружи от него, тогда можно говорить о поражении слизистой оболочки сумки плечевого сустава. Кроме этих основных мест, где определяются кальцификаты, соли кальция также откладываются в мышцах, в коракоакромиальной и коракоключичной связках. Cоли кальция чаще всего откладываются в толще сухожилий наружных ротаторов плеча. Кальцификаты способны мигрировать в толще мягких тканей плеча из сухожилий наружных ротаторов плеча кнаружи, в сторону субакромиальной сумки или кнутри, в полость плечевого сустава. Характерным признаком является отсутствие параллелизма между клиническими симптомами и рентгенологической картиной ПЛП. Крупные кальцификаты в мягких тканях, выявляемые на рентгенограммах, могут протекать бессимптомно, в то время как небольшие и слабовыраженные кальцификаты протекают с выраженным болевым синдромом и резким ограничением подвижности в суставе. Кальцификация может быть двусторонней, при том что боли и ограничение движений определяются только в одном суставе. Кальцификаты в мягких тканях имеют разнообразную форму и размеры. Они могут быть в виде нечетких линейных теней или мелких округлых образований в области большого бугорка или достигать крупных размеров (до 3–4 см в длину и 1–2 см в ширину), с четкими, ровными или неровными контурами, гомогенной структуры и высокой плотности, сопоставимой с плотностью кортикальной кости. Часто отложения кальция не представляют собой гомогенную массу, где сочетаются как участки повышенной, так и пониженной плотности.
Рис. 1. Больная Я., 68 лет. Диагноз: плечелопаточный периатрит. Множественные остеофиты в месте прикрепления связок к большому бугорку плечевой кости. Кальцификат в мягких тканях линейной формы под акромиальным отростком лопатки. Линейный кальцификат ниже суставного отростка лопатки. Крупное кистовидное просветление в области большого бугорка. Остеофиты на краях суставных поверхностей в акромиально-ключичном сочленении.
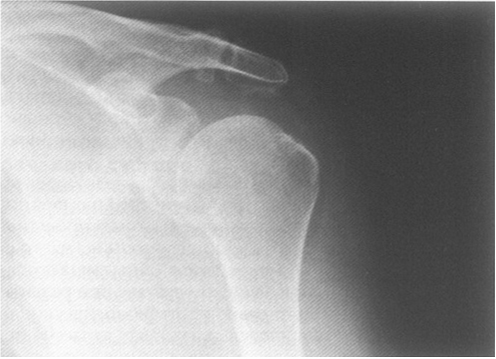
Рис. 2. Больная П., 45 лет. Диагноз: плечелопаточный периартрит. “Каменный” бурсит. В мягких тканях над большим бугорком плечевой головки определяется овальной формы кальцификат гомогенной костной плотности.
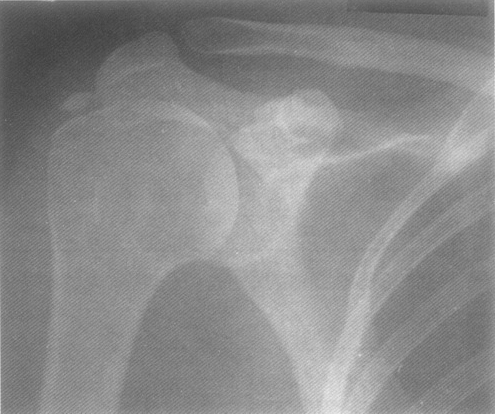
Рис. 3. Больная В., 31 год. Диагноз:ревматоидный артрит. Резко сужена щель сустава. Множественные кисты в плечевой головке. Эрозии суставных поверхностей. Субхондральный остеосклероз. Подвывих плечевой кости кверху. Остеофиты на краях суставных поверхностей.
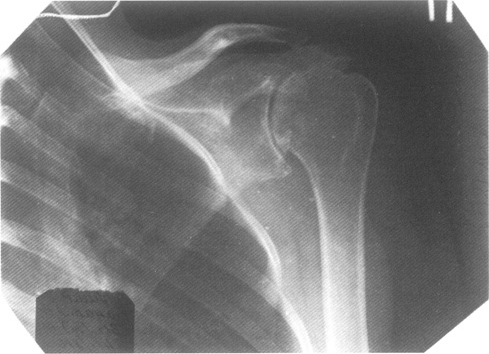
Рис. 4. Та же больная, что и на рис. 3. Отрицательная динамика рентгенологических изменений через 9 мес.
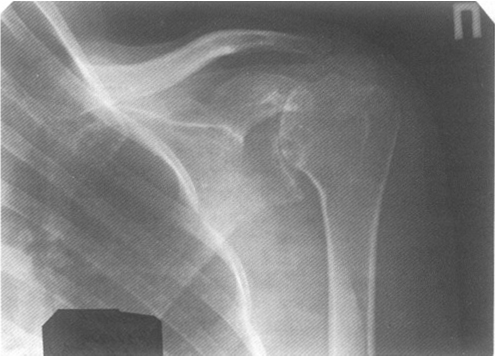
Рис. 5. Больная К., 23 года. Диагноз: системная красная волчанка. Асептический некроз левой плечевой головки. Щель плечевого сустава не сужена. Уплощение и неровность контура суставной поверхности, уменьшение в объеме плечевой головки. Выраженный субхондральный остеосклероз. Кальцификаты в мягких тканях. Остеофиты на краях суставных поверхностей.
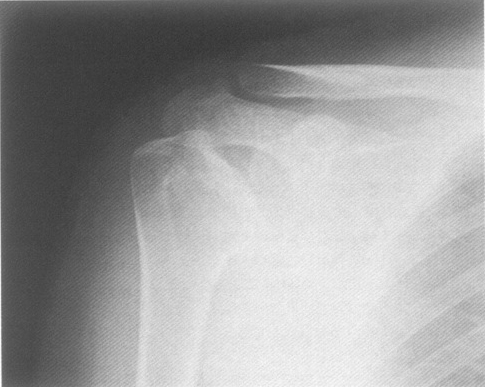
Рис. 6. Больная Н., 38 лет. Диагноз: системная красная волчанка. Асептический некроз левой плечевой головки. Щель плечевого сустава не сужена. Суставная поверхность плечевой головки неровная. Деформация плечевой головки. Субхондральный остеосклероз. Кистовидная перестройка костной структуры. Кальцификаты в мягких тканях под акромиальным отростком лопатки.
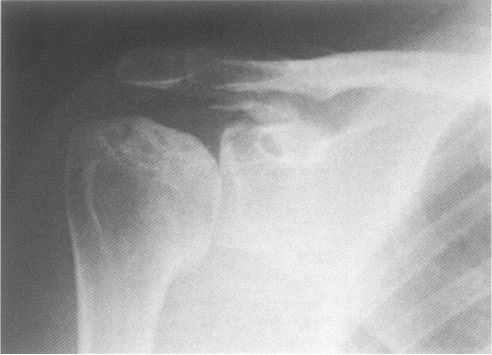
При описании рентгенограмм плечевых суставов у больных с ПЛП обращают в основном внимание на костные изменения в области большого бугорка и часто не замечают патологических изменений в области вершины акромиального отростка лопатки, по нижней поверхности которого можно увидеть аналогичные бугорковым поражения кости: остеосклероз, неровность поверхности кости, остеофиты. Предлагается рассматривать эти изменения как единое целое при ПЛП и пользоваться терминами “акромиобугорковый артроз” или “артроз субакромиального сустава” .
Рентгенологические проявления ПЛП часто сочетаются с признаками деформирующего артроза акромиально-ключичного сочленения, основными симптомами которого являются сужение суставной щели, остеофиты на краях суставных поверхностей, неровность суставных поверхностей и субхондральный остеосклероз. В области верхнего или нижнего края суставной щели могут быть обнаружены небольшие кальцинаты в мягких тканях.
В комплекс рентгенологического обследования при ПЛП необходимо включать рентгенографию шейного отдела позвоночника в двух стандартных проекциях. Остеохондроз шейного отдела позвоночника часто сочетается с ПЛП, но не менее часто обнаруживаются и иррадиирующие боли в плечевом суставе при развитии шейного плексита. Отсутствие рентгенологических изменений при болях в плечевых суставах является прямым показанием к обследованию шейного отдела позвоночника.
При стандартной рентгенографии плечевых суставов в прямой проекции можно не обнаружить известковых теней в мягких тканях, так как кальцификаты могут быть расположены позади большого бугорка. В этом случае необходимо производить многопроекционное исследование сустава в положении внутренней и наружной ротации плечевого сустава. При “замороженном плече” можно менять положение рентгеновской трубки относительно плечевого сустава. В наиболее сложных случаях ПЛП необходимо расширять методы диагностики, включая компьютерную томографию и магнитно-резонансную томографию области плечевого сустава.
Рентгенологическая диагностика артрита плечевого сустава
Артрит плечевого сустава достаточно часто обнаруживается у больных с ревматическими заболеваниями.
Наиболее часто артрит плечевого сустава развивается у больных с ревматоидным артритом (РА). На обзорной рентгенограмме плечевого сустава в начале заболевания определяется околосуставной остеопороз, единичные или множественные кистовидные просветления костной ткани, расположенные в субхондральном отделе плечевой головки и плечевого отростка лопатки или в центральных отделах плечевой головки (рис. 3). Кистовидные просветления могут чередоваться с участками остеосклероза. На более поздних стадиях артрита плечевого сустава прогрессирующая деструкция суставного хряща плечевой головки и суставного отростка лопатки приводит к распространенному и выраженному сужению суставной щели (рис. 4). Эта стадия артрита сочетается с формированием крупных кистовидных просветлений костной ткани и появлением небольшого субхондрального остеосклероза на сочленяющихся суставных поверхностях костей. Эрозии суставных поверхностей могут быть единичными или множественными, распространяющиеся на всем протяжении суставных поверхностей плечевой головки и суставной поверхности плечевого отростка лопатки. Типичным для РА является крупная эрозия в области верхнего края суставной поверхности плечевой головки на границе с большим бугорком, которая может быть причиной перелома с передним смещением плечевой кости. Дальнейшая деструкция костей и суставных поверхностей плечевого сустава приводит к расширению и углублению существующих эрозий и появлению новых эрозий на значительном протяжении поверхности костей. На этом фоне появляются выраженные деформации костей с подвывихами и вывихами плечевых головок.
Артрит плечевого сустава протекает без формирования выраженных остеосклеротических изменений в области сочленяющихся суставных поверхностей и без образования крупных остеофитов на краях суставных поверхностей. Небольшие остеофиты на краях суставов выявляются у больных с длительно протекающим артритом плечевых суставов и указывают на развитие в этом суставе вторичного остеоартроза.
РА плечевого сустава часто сочетается с поражением периартикулярных мягких тканей. К ним можно отнести подакромиальный бурсит, тендиниты и разрывы манжеты ротаторов плечевой кости. Атрофия манжеты ротаторов плеча или их разрывы – часто выявляемые изменения при длительно протекающем РА вследствие поражения паннусом связочного аппарата плечевых суставов. Эти изменения на рентгенограммах проявляются значительным смещением плечевой головки относительно суставного отростка лопатки, сужением пространства между верхней частью плечевой головки и нижней частью акромиального отростка лопатки, остеосклерозом и формированием кист. Данные рентгенологические изменения также могут быть обнаружены и у больных с другими воспалительными и невоспалительными заболеваниями, но комбинация переднего подвывиха плечевой головки по отношению к суставному отростку лопатки и диффузного сужения суставной щели плечевого сустава является типичной для РА. В отдельных случаях РА плечевого сустава могут формироваться одна синовиальная киста или более в окружающих мягких тканях, которые лучше диагностируются при ультразвуковом исследовании сустава или магнитно-резонансной томографии (МРТ).
Наряду с поражением плечевого сустава можно выявить артрит в акромиально-ключичном сочленении, рентгенологические изменения в котором будут сходными с изменениями в плечевом суставе, при этом изменения в этих суставах взаимосвязаны. При РА в акромиально-ключичных сочленениях могут быть обнаружены как односторонние, так и двусторонние изменения. Утолщение мягких тканей в переднем отделе сустава, околосуставной остеопороз и эрозии суставных поверхностей, которые вначале появляются в области суставной поверхности ключицы, являются ранними симптомами артрита. В дальнейшем могут появляться крупные эрозии суставной поверхности ключицы и менее часто в акромиальном отростке лопатки. Эрозированная поверхность ключицы имеет неровные контуры и может быть равномерно суженной в области суставного конца. Суставная поверхность акромиального отростка чаще подвержена остеолитическим изменениям костей. По нижнему краю акромиального отростка лопатки могут выявляться периоститы и неровность костного контура, что является влиянием воспаленной синовиальной оболочки в субакромиальной (субдельтовидной) слизистой оболочке сумки. Изменения синовиальной оболочки в суставах и их заворотах могут быть выявлены при МРТ и артрографии плечевого сустава. Артрит в акромиально-ключичном сочленении может сопровождаться разрывом связок, капсулы и подвывихом в суставе, суставная щель при этом расширяется.
При РА эрозии могут быть обнаружены вдоль нижней поверхности дистальной части ключицы. Обычно эти изменения выявляются на 2–4 см от суставной поверхности ключицы и связаны с изменениями в области клювовидного отростка лопатки.
Плечевой сустав является вторым по значимости периферическим суставом, наиболее часто вовлекающимся в патологический процесс при анкилозирующем спондилоартрите (АС) . Двустороннее поражение плечевых суставов также относится к частым проявлениям АС. Основными рентгенологическими симптомами артрита плечевого сустава при АС являются пороз костей, сужение суставной щели, эрозии суставных поверхностей сочленяющихся костей, разрывы манжеты ротаторов плеча. Множественные деструктивные изменения суставной поверхности плечевой головки, особенно в верхненаружном отделе в сочетании с периартикулярными изменениями и небольшим подвывихом плечевой кости кверху приводят к появлению симптома “топорика” проксимального отдела плечевой кости. Атрофия или разрыв манжеты ротаторов плеча приводят к подвывихам плечевых костей кверху.
Поражения акромиально-ключичных сочленений при болезни Бехтерева (ББ) чаще двусторонние и сходны по своим патологическим проявления с изменениями при РА. При ББ может быть обнаружена резорбция дистального конца ключицы. Поражение клювовидно-ключичного сустава связано с энтезопатией в месте прикрепления связки, воспалением в синовиальной сумке или поражением самого сустава. Отличительным свойством рентгенологических изменений при ББ является сочетание эрозивных и пролиферативных изменений в суставах и местах прикрепления связок, что дает возможность проведения дифференциального диагноза с другими воспалительными и невоспалительными заболеваниями и постановки правильного диагноза.
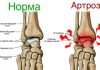
Рентгенологическая диагностика артроза плечевого сустава
Плечевой сустав не относится к типичным для развития первичного остеоартроза (ОА) суставам. Наличие рентгенологических симптомов артроза в суставе указывает на вторичный характер изменений, которые являются следствием в первую очередь травматических повреждений как в костно-хрящевой части сустава, так и при поражениях периартикулярных мягких тканей (микротравматизация тканей при длительной тяжелой физической нагрузке на сустав, некоторых профессиональных заболеваниях, спортивной травме, при задних подвывихах плечевой кости), после хирургических вмешательств, а также воспалительных и невоспалительных изменений в плечевом суставе. К последним можно отнести РА, ББ, группу микрокристаллических артритов, охроноз, дисплазию костей плечевого сустава, изменения при отдельных неврологических и гематологических заболеваниях. К основным рентгенологическим симптомам ОА относятся остеофиты на краях суставных поверхностей, незначительное сужение суставной щели, единичные кистовидные просветления костной ткани со склеротическим ободком, в разной степени выраженности остеосклерозом субхондрального отдела костей. Истончение суставного хряща в первую очередь происходит в центральном отделе плечевой головки, в месте наибольшего соприкосновения с суставной поверхностью лопатки. Кистовидные просветления костной ткани обнаруживаются в субхондральном отделе сочленяющихся поверхностей костей. Краевые остеофиты чаще выявляются на нижнем крае суставной поверхности плечевой головки. Внутрисуставные включения для ОА плечевых суставов не характерны. Дегенеративные изменения в плечевом суставе могут быть связаны с подакромиальной “шпорой” или остеофитом.
ОА плечевых суставов развивается при разрыве манжеты ротаторов плеча. Основными рентгенологическими симптомами являются смещение плечевой головки кверху относительно суставной поверхности суставного отростка лопатки, при этом уменьшается расстояние между плечевой головкой и акромиальным отростком лопатки, развиваются остеосклероз и кистовидные просветления костной ткани сочленяющихся поверхностей костей.
ОА акромиально-ключичного сустава наиболее часто обнаруживаются у людей пожилого возраста и могут быть причиной неясных болей в плече. Рентгенологические изменения характеризуются сужением суставной щели, уплотнением костной ткани в субхондральном отделе костей, формированием остеофитов на краях суставных поверхностей ключицы и акромиального отростка лопатки. Также могут выявляться гипертрофия костей, смещение книзу акромиального конца лопатки, костные пролиферации на верхнем крае акромиона, вовлечение в патологический процесс связок, окружающих акромиально-ключичный сустав.
Рентгенологическая диагностика асептического некроза (остеонекроза) плечевой головки
Остеонекроз в основном развивается в плечевой головке и является следствием различных заболеваний.
Наиболее частой причиной асептического некроза (АН) плечевой головки является аваскулярный некроз кости вследствие перелома в области анатомической шейки плечевой головки . Перелом плечевой кости в этой зоне разрывает внутрикостные сосуды и сосуды капсулы плечевого сустава, которые питают плечевую головку, что и является причиной развития АН.
Другой причиной АН является терапия глюкокортикоидными гормонами (ГК), которые длительно и в больших дозах принимаются больными системной красной волчанкой, дерматомиозитом и некоторыми другими заболеваниями. Механизм развития АН на фоне приема ГК до настоящего времени остается до конца не изученным. При этом рассматриваются гипотезы, касающиеся взаимосвязи АН с васкулитом, характерным для многих ревматических заболеваний , а также с остеопорозом, сопровождающим хроническое воспаление и прием ГК, влекущим за собой микропереломы кости, что приводит к компрессии сосудов и нарушению микроциркуляции. Также обсуждается врожденная предрасположенность к развитию остеонекроза у этой группы больных. В отдельных случаях АН появляется рано, в самом начале приема ГК, хотя симптомы заболевания могут проявляться в более отдаленные периоды болезни. Патогенез АН на фоне приема ГК, по данным R.Ficat и J.Arect , объясняется повышенным содержанием свободных жирных кислот, которые тромбируют внутрикостные сосуды на фоне системного васкулита, связанного с основным заболеванием. Закупорка питающих сосудов поднимает внутрикостное давление в плечевой головке, приводит вначале к ишемии участка кости и в дальнейшем к АН плечевой головки.
Стадиями АН являются резорбция, секвестрация, репарация, склерозирование и ремоделирование плечевой головки.
В начальной стадии АН рентгенологические изменения в костной ткани могут отсутствовать, поэтому для ранней диагностики патологических изменений необходимо применение МРТ. При наличии в анамнезе факторов риска развития АН (например, травмы), своевременно выявленные симптомы АН способствуют более раннему началу проведения лечебных мероприятий, направленных на устранение причин, и выбору правильной тактики лечения больных.
Начальными рентгенологическими проявлениями АН плечевой головки на стадии резорбции костной ткани следует считать повышение рентгенопрозрачности и разрежение трабекулярной костной структуры в субхондральном отделе кости с формированием либо линейной зоны просветления костной ткани, идущей вдоль суставной поверхности плечевой головки, либо это могут быть участок кистовидного просветления костной ткани или множественные мелкие кисты, чередующиеся с небольшими зонами уплотнения костной ткани округлой или линейной формы, так же как и в первом случае, расположенными субхондрально. В этой стадии заболевания плечевая головка может сохранять свою округлую, шаровидную форму, четкие, ровные контуры суставной поверхности и нормальную ширину суставной щели.
В стадии секвестрации в зоне АН на рентгенограмме плечевого сустава четко визуализируются некротический участок кости и зона сохранившейся здоровой костной ткани. Участок некроза определяется в виде округлой, овальной или неправильной формы плотной тени. Она часто локализуется в центральном отделе плечевой головки. Очаг некроза может быть окружен линейной зоной просветления. В основании зоны некроза обнаруживается участок остеосклероза, являющийся компенсаторной реакцией кости, отграничивающей зону поражения от здоровой кости . Суставная щель на этой стадии заболевания может быть расширена в наибольшей степени над областью некроза. Суставная поверхность плечевой головки теряет свои правильные округлые очертания, уплощается, плечевая головка в целом деформируется (рис. 5, 6).
В дальнейшем, по мере усиления рассасывания некротизированной костной ткани, начинают нарастать репаративные процессы со стороны здоровой костной ткани. Рентгенологические изменения этой стадии характеризуются появлением вторичного деформирующего артроза плечевого сустава в виде формирования остеофитов на краях суставных поверхностей плечевой головки и суставного отростка лопатки, сужением суставной щели на всем протяжении, нерастанием остеосклеротических изменений в плечевой головке, выраженных деформационных изменений костей, в отдельных случаях подвывиха плечевой кости кверху.
Стадии АН плечевой головки по своим рентгенологическим проявлениям схожи с изменениями, обнаруживаемыми при АН бедренной головки у больных с ревматическими заболеваниями. Рентгенологические стадии АН бедренных головок можно использовать при описании АН плечевых головок .
Компьютерная томография и МРТ
Стандартная компьютерная томография (КТ) или в комбинации с артрографией является одним из основных диагностических методов исследования для оценки мышечно-скелетной системы плечевого сустава. КТ является методом выбора при различных травматических повреждениях плечевого сустава, позволяет оценивать костные, хрящевые и мягкотканные постравматические изменения, определяет свободные тела в полости сустава M.Rafii и соавт. сообщают о высокой точности (до 95%) в определении повреждений проксимального отдела плечевой кости, суставных поверхностей плечевой головки и суставного отростка лопатки. КТ также является уникальным методом диагностики при исследовании подвывихов, вывихов и для определения толщины манжеты ротаторов плечевой кости, что необходимо для решения относительно хирургического вмешательства на плечевом суставе.
МРТ является уникальным, позволяющим полностью визуализировать все структуры сустава, методом исследования, и включает оценку костных тканей и костного мозга, суставного хряща, менисков, синовиальной оболочки сустава и внутрисуставной жидкости, внутрисуставных связок, жировой ткани, капсулы сустава, периартикулярных мышц и связок.
МРТ используется для исследования структуры периартикулярных мягких тканей, чтобы диагностировать частичный или полный разрыв манжеты ротаторов плечевого сустава, синовит, повреждения суставного хряща и хрящевой суставной губы лопатки, а также при подвывихах или вывихах плечевой головки . При РА МРТ является более чувствительным диагностическим методом, чем прямая рентгенография плечевого сустава, в определении изменений в мягких тканях и костных изменений в плечевой головке и суставном отростке лопатки.
Литература
1. Зулкарнеев Р.А. “Болезненное плечо”, плечелопаточный периартрит и синдром “плечо-кисть”. Казань: Казанский университет, 1979; 309 с.
2. Третьякова Г.А. Автореф. дисс. … канд. мед. наук. Л., 1967.
3. Resnick D. Radiology 1977; 110: 523.
4. Neer CS. In: Rockwoods C. and Green D. (eds). Fractures. Philadelphia, J.B.Lippincott Company, 1975.
5. Олюнин Ю.А. Ишемические некрозы костей. Ревматические болезни. Под ред. В.А.Насоновой, Н.В.Бунчука. М.: Медицина, 1997.
6. Klippel J, Dieppe P. Rheumatology 1997; 2: 6–8.
7. Stinberg M, Stinberg D. Osteonecrosis. Textbook of Rheumatology. 1993; P. 1628–50.
8. Ficat RP, Arlet J. Ischemia and Necrosis of the Bone. Baltimore, Williams and Wilkins, 1980.
9. Михайлова Н.М., Малова М.Н. Идиопатический асептический некроз головки бедренной кости у взрослых. М.: Медицина, 1982; 134 с.
10. Смирнов А.В. Consilium medicum 2003; 5 (8): 442–6.
11. Rafii M, Minkoff J, Bonano J et al. Am J Sport Med 1988; 16 (4): 352.
12. Zlatkin M, Reicher M, Kellerhouse L et al. J Comput Assist Tomogr 1988; 12 (6): 995.
13. Seeger L, Gold R, Bassett L. Radiology 1988; 168 (3): 696.
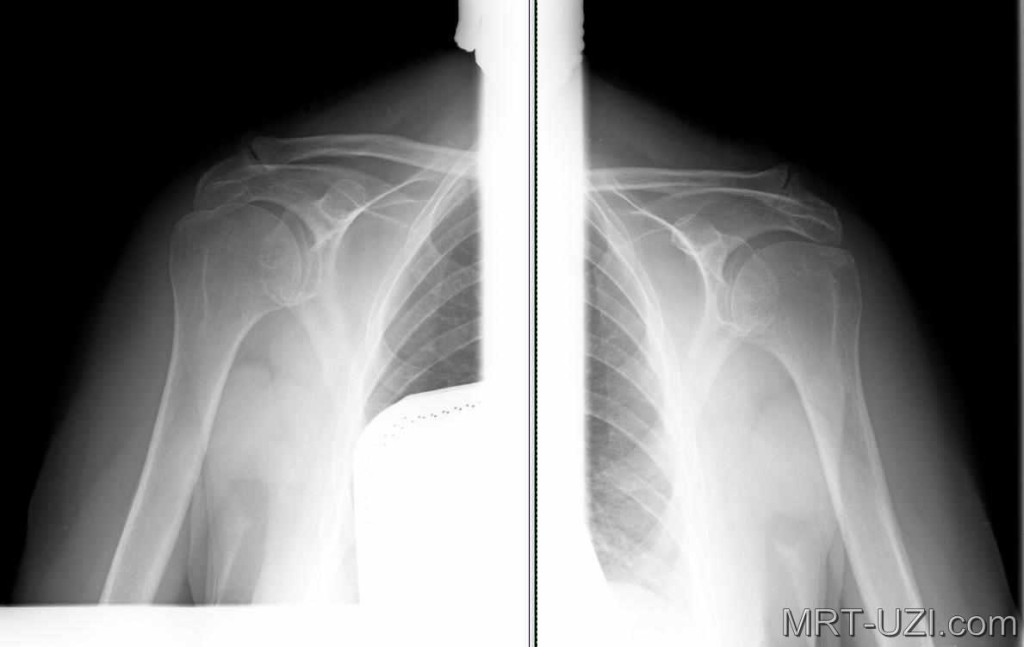
Рентгенограммы плечевых суставов (прямая проекция) при акромиально-ключичном артрозе
История болезни пациента с двухсторонним плечелопаточным периартериитом
Осмотр травматолога
Жалобы на боли в правом и левом плечевом суставе.
Анамнез: болеет длительно, травму отрицает.
Объективный осмотр: отека, деформации правого и левого плечевого сустава нет. Пальпация области правого АКС и большого бугорка плеча болезненна. Пальпация левого плечевого сустава безболезненна. Движения в плечевых суставах в полном объеме. болезненны. Сила в руках. 4 балла.
Назначено: r-грамма правого и левого плечевого сустава.
Протокол рентгенологического исследования
Вид исследования: Рентгенография плечевого сустава.
На представленной рентгенограмме визуализируются краевые разрастания с сужением суставных щелей в проекции обоих акромиально-ключичных сочленений.[2]
Заключение: рентген признаки артроза акромиально-ключичного сочленения с обеих сторон.
Повторный осмотр травматолога
Жалобы на боли в правом и левом плечевом суставе.
На основании заключения рентгенографии плечевых суставов выставлен диагноз: M19 Артрозы плечевых и АКС обеих рук.
Осмотр невролога
Анамнез: болеет несколько лет, обострение неделю.
Объективно: умеренный дефанс мышц в шейно-грудном отделе позвоночника. Движения в шейно-грудном отделе позвоночника умеренно ограничены. Пальпация паравертебральных точек шеи, левой лопаточной области, плечевого сустава слева, наружного надмыщелка плеча слева болезненна. Симптомы натяжения положительны.
Диагноз: M53.1. Хроническая вертеброгенная цервикобрахиалгия слева умеренная, I67.2A. Дисциркуляторная энцефалопатия 2 степени сложного генеза.
Лечение:
- С греющим эффектом мазь вечером (капсикам, финалгон, найз,аналгос);
- Гель без греющего эффекта днем (фастум гель, топогель, напроксеновая мазь, диклофенак);
- Таблетки Нимесулид 0.1 – 1т. 2 р. в день до 10 дней после еды;
- Таблетки Мидокалм 150 мг – 1т. 2 р. в день 10 дней;
- Капсулы Омепразол – 1капсула 2 раза в день утром за 30минут до еды и на ночь;
- Магнитный матрас №10;
- Лазеротерапия №10 на левую руку.
При диспансеризации рекомендовано:
- Sol. Винпоцетин 2.0 + Преднизолон 30мг. Внутривенно капельно на физиологическом растворе 250.0 №5;
- Sol.Диклофенак 3.0 вм ежедневно 1р. в день 5дней;
- Sol. Витамин В12 500 внутримышечно ежедневно 1р. в день 5дней;
- Капс. Омепразол – 1к.2р. в день утром за 30мин. до еды и на ночь.
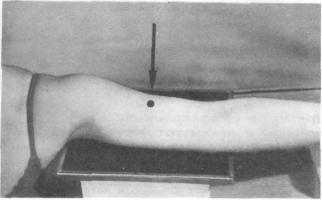
При невозможности отвести руку в плечевом суставе для выполнения аксиального снимка, а также при переломах проксимального отдела плечевой кости, когда отведение в плечевом суставе противопоказано из-завозможности еще большего смещения отломков, боковые снимки вполне могут заменить собой снимки в аксиальной проекции. Наиболее щадящим для больного является выполнение трансторакального снимка плечевого сустава, при котором никаких движений в плечевом суставе не производят.
УКЛАДКИ ДЛЯ РЕНТГЕНОГРАФИИ ПЛЕЧА
СНИМОК ПЛЕЧА
ВПРЯМОЙ ЗАДНЕЙ ПРОЕКЦИИ
| Видео (кликните для воспроизведения). |
•Назначение снимка. Снимок в данной укладке выполняют при травмах
ф Укладка больного для выполнения снимка. Больной сидит боком к столу. Рука вытянута, располагается на столе либо на подставках. Кисть находится в положении супинации (ладонью вверх). Ось плеча располагается параллельно плоскости стола. Кассету размером 18X24 или 24X30 см в зависимости от роста больного подкладывают под область снимаемого плеча. Край ее находится в подмышечной впадине. Пучок рентгеновского излучения направляют отвесно в центр кассеты (рис. 324).
Снимок в данной проекции может быть получен и при горизонтальном положении больного на спине. Рука вытянута вдоль туловища, кисть в положении супинации. Расположение кассеты и центрация пучка рентгеновского излучения те же.
9 Информативность снимка. На рентгенограмме плеча в задней проекции определяются медиальный и латеральный края плечевой кости. По латеральному краю имеется шероховатость, а иногда и выступ в месте прикрепления дельтовидной мышцы. Медиальный край гладкий. В диафизе хорошо дифференцируются мозговая полость и корковое вещество (рис. 325, 326).
Рис. 324. Укладка для рентгенографии плеча в прямой задней проекции.
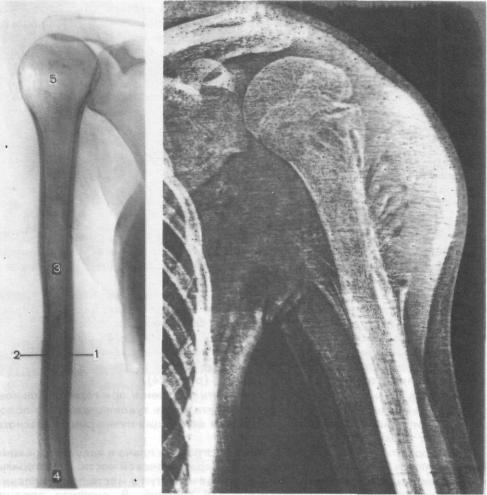
Рис. 325. Схема с рентгенограммы плеча в прямой задней проекции.
1— норковое вещество медиального края диафиза; 2— корковое вещество латерального края диафиза; 3-—•костномозговая полость; 4— дистальный метафиз;5—головкаплечевой кости.
Рис, 326. Электрорентгенограмма левого плеча и плечевого сустава в прямой задней проекции.
Остеогенная саркома верхней трети плечевой «ости. Структура кости изменена, симптом «козырька», спикулы. Резкое утолщение мягких тканей в зоне опухоли.
дистальный метаэпифиз плечевой кости с тем, чтобы была возможность определить проксимальный и дистальный концы отображенного участка плечевой кости, медиальную и латеральную ее поверхность.[4]
СНИМОК ПЛЕЧА
ВБОКОВОЙ ПРОЕКЦИИ
•Назначение снимка. Снимки плеча в боковой проекции наряду со снимками в прямой задней проекции выполняют во всех случаях рентгенографии плечевой кости для изучения ее формы, контуров и структуры при различных заболеваниях и травмах.
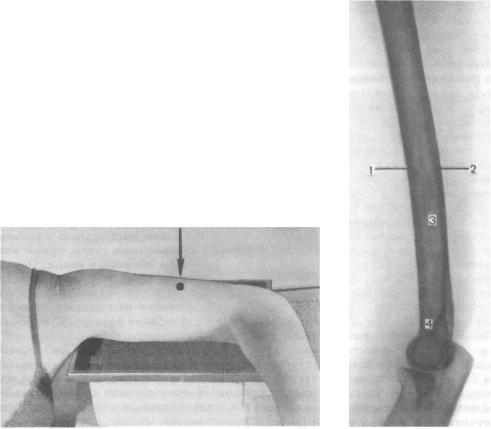
•Укладка больного для выполнения снимка. Больной сидит боком к столу. Рука отведена в плечевом суставе, согнута в локтевом суставе. Ось плеча находится в плоскости, параллельной плоскости стола. Кисть — в положении пронации. Кассету размером 18X24 см подкладывают под снимаемое плечо. Короткий край ее находится в подмышечной впадине. Пучок рентгеновского излучения направляют отвесно, в центр кассеты (рис. 327).
Снимок плеча в боковой проекции может быть выполнен и в положении больного лежа на спине, и в вертикальном положении у стойки с отсеивающей решеткой. В последнем случае положение больного такое же, как для трансторакального снимка плечевого сустава. Пучок рентгеновского излучения направляют в горизонтальной плоскости через подмышечную область противоположной стороны на середину диафиза снимаемой плечевой кости (трансторакальный снимок плеча).
Рис. 327. Укладка для рентгенографии плеча в боковой проекции.
Рис. 328. Схема с рентгенограммы плеча в боковой проекции.
« Критерии правильности укладки. На снимке должен быть отображен дистальный метаэпифиз плечевой кости с тем, чтобы можно было правильно определить проксимальный и дистальный концы зафиксированного на снимке отдела плечевой кости. Костная структура хорошо видна на снимках, выполненных в положении больного сидя у стола или лежа. На трансторакальном снимке костная структура не видна. Прослеживаются только контуры плечевой кости, позволяющие определить направление смещения отломков при травме.
УКЛАДКИ ДЛЯРЕНТГЕНОГРАФИИ
ЛОКТЕВОГО СУСТАВА
СНИМОК ЛОКТЕВОГО СУСТАВА
ВПРЯМОЙ ЗАДНЕЙ ПРОЕКЦИИ
•Назначение снимка. Снимок предназначен для изучения рентгеновской
суставной щели, структуры и контуров смежных концов плечевой кости и костей предплечья. Снимок назначают при различных заболеваниях сустава и в случаях травмы.
9 Укладки больного для выполнения снимка. 1. Больной сидит боком к столу. Рука отведена в плечевом суставе, максимально разогнута в локтевом суставе и расположена на столе или на подставках. Кисть находится в положении супинации. Кассету размером 18Х 24 или 24Х 30 см укладывают под заднюю поверхность локтевого сустава. Суставная щель, находящаяся на 3 см дистальнее медиального надмыщелка, легко прощупываемого* под кожей, соответствует средней линии кассеты. На нее отвесно и направляют пучок рентгеновского излучения (рис. 329).
2.Снимок может быть выполнен и в положении больного лежа на спине. Рука максимально разогнута в локтевом суставе, кисть — в положении супинации. Положение кассеты и центрация пучка рентгеновского излучения те же (рис. 330).
3.Укладка при выполнении снимка локтевого сустава в прямой проекции в случаях сгибательной контрактуры в суставе имеет некоторые особенности. Для получения изображения суставной щели необходимо уложить руку так, чтобы к кассете, расположенной на снимочном столе, прилегала задняя поверхность предплечья. Ладонь при этом обращена вверх. Плечо располагается под углом к кассете. В зависимости от выраженности сгибательной контрактуры больной либо сидит на высокой скамейке у края стола, либо стоит. Пучок рентгеновского излучения направляют отвесно на середину локтевой ямки (рис. 331). При угле сгибания больше 90° изображение суставной щели получается искаженным.
•Информативность снимка. На рентгенограмме выявляются дистальный
конец плечевой кости, ее суставная поверхность, образованная головкой
иблоком, рентгеновские суставные щели плечелучевого, плечелоктевого
ипроксимального лучелоктевого суставов, головка лучевой кости, локтевой
ивенечный отростки локтевой кости и проксимальные отделы диафизов лучевой и локтевой костей (рис. 332).
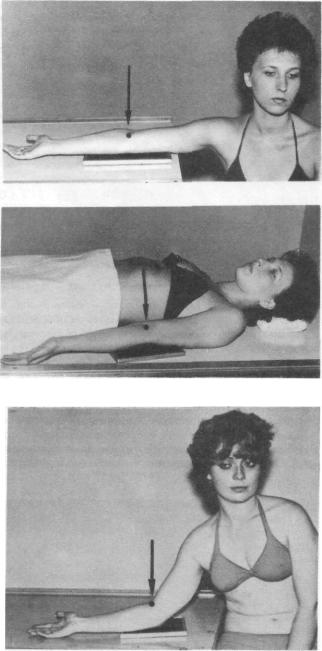
Рис. 329. Укладка для рентгенографии локтевого сустава
впрямой задней проекции
вположении больной сидя.
Рис. 330. Укладка для рентгенографии локтевого сустава а прямой задней проекции в положении больной лежа на спине.
Рис. 331. Укладка для рентгенографии локтевого сустава в прямой задней проекции при сгибательной контрактуре сустава.
• Критерием правильности укладки является отображение рентгеновских суставных щелей плечелоктевого и плечелучевого суставов в виде лентовидной извилистой полосы просветления.
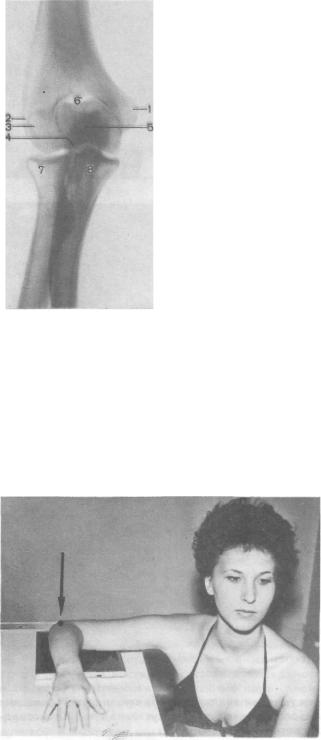
332
Рис. 332. Схема с рентгенограммы локтевого сустава в прямой задней проекции.
|
1— внутренний |
надмыщелок; |
|
2— наружный |
надмыщелок; |
3— головка мыщелка плечевой кости; 4— блок плечевой кости; 5— локтевой отросток; 6— ямка локтевого отростка и венечная ямка; 7—головкалучевой кости; 8— венечный отросток локтевой кости.
СНИМОК ЛОКТЕВОГО СУСТАВА
ВБОКОВОЙ ПРОЕКЦИИ
•Назначение снимка. Снимок в боковой проекции является обязательным при исследовании локтевого сустава, так как только при рентгенографии в двух взаимно перпендикулярных проекциях могут быть правильно оценены изменения и в самом суставе, и в смежных отделах костей.
#Укладка больного для выполнения снимка. Больной сидит боком к столу. Рука отведена в плечевом суставе и согнута под прямым углом в локтевом суставе. Кисть находится в положении пронации. Плоскость, соединяющая надмыщелки плечевой кости, должна быть перпендикулярна к плоскости
Рис. 333. Укладка для рентгенографии локтевого сустава в боковой проекции.
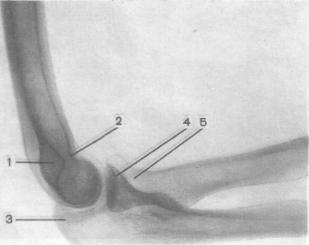
Рис. 334. Схема с рентгенограммы локтевого сустава в боковой проекции.
1— ямка локтевого отростка плечевой кости; 2— венечная ямка; 3— локтевой отросток локтевой кости; 4— венечный отросток локтевой кости; 5— головка лучевой кости.
кассеты. Для этого длинная ось плечевой кости должна находиться в горизонтальной плоскости, дистальный конец предплечья слегка приподнят (на 10—15°).Кассета размером 18X24 см размещена на столе, область локтевого сустава примыкает к ней внутренней поверхностью. Пучок рентгеновского излучения направлен отвесно на суставную щель в центр кассеты (рис. 333),
Информативность снимка. На снимке определяются дистальный отдел плечевой кости и проксимальные отделы костей предплечья. Хорошо видны локтевой и венечный отростки локтевой кости, головка и шейка лучевой кости.
СНИМОК ЛОКТЕВОГО СУСТАВА
ВАКСИАЛЬНОЙ ПРОЕКЦИИ
•Назначение снимка. Снимок предназначен для изучения локтевого отростка и заднего отдела суставной поверхности блока плечевой кости.
•Укладка больного для выполнения снимка. Больной сидит боком или лицом к столу. Рука максимально согнута в локтевом суставе и прилегает
задней поверхностью плеча к плоскости стола. Кисть ладонью прилежит к области плечевого сустава. Кассету размером 13X18 см укладывают под область локтевого сустава.
Пучок рентгеновского излучения направляют на выступающий локтевой отросток перпендикулярно к кассете (рис. 335).
• Информативность снимка. На снимке видны локтевой отросток локтевой кости, блок плечевой кости, медиальный и латеральный надмыщелки плечевой кости, головка лучевой кости, рентгеновская суставная щель плечелоктевого сустава (рис. 336).
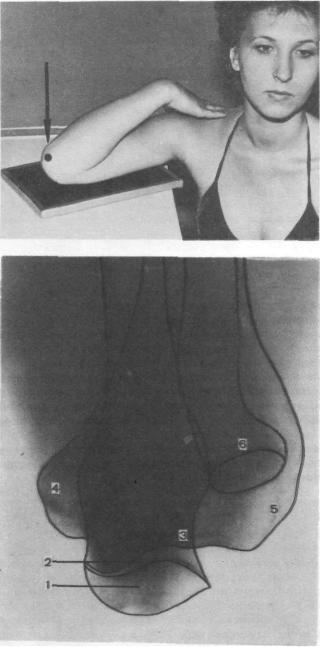
Рис. 335. Укладка для рентгенографии локтевого сустава в аксиальной проекции.
Рис. 336. Схема с рентгенограммы локтевого сустава в аксиальной проекции.
1— локтевой отросток локтевой кости; 2— рентгеновская суставная щель плечелоктевого сустава; 3— блок плечевой кости; 4— медиальный надмыщелок плечевой кости; 5— латеральный надмыщелок плечевой кости; 6— головка лучевой кости.
УКЛАДКИ ДЛЯРЕНТГЕНОГРАФИИ ПРЕДПЛЕЧЬЯ
СНИМОКПРЕДПЛЕЧЬЯ
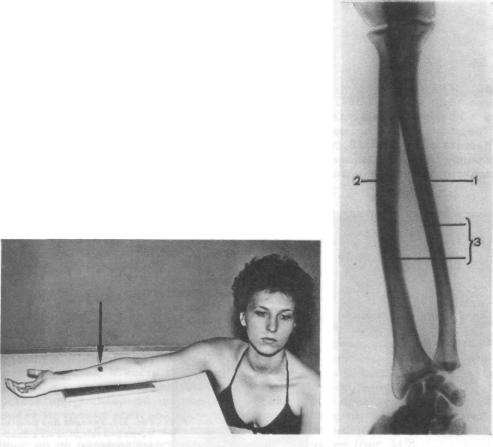
ВПРЯМОЙ ЗАДНЕЙ ПРОЕКЦИИ
•Назначение снимка. Снимки предплечья в двух взаимно перпендикулярных проекциях чаще всего выполняют при травмах.
Ф Укладка больного для выполнения снимка. Больной сидит боком к столу. Рука отведена, расположена на столе или на подставках. Кассета размером 18X24 или 24X30 см, наполовину перекрытая листом просвинцованной резины, располагается под задней поверхностью предплечья таким образом, чтобы на снимке были захвачены проксимальные и дистальные концы костей. Пучок рентгеновского излучения направляют на середину предплечья перпендикулярно кассете. Фокусное расстояние — 100 см (рис. 337).
•Информативность снимка. На снимке видны диафизы и метаэпифизы лучевой и локтевой костей, их медиальные и латеральные поверхности, мозговые полости и корковое вещество (рис. 338).
Рис. 337. Укладка для рентгенографии предплечья в прямой задней проекции.
Рис. 338. Схема с рентгенограммы предплечья в прямой задней проекции.
|
1 — медиальная |
поверхность |
|
локтевой кости; |
2— латераль- |
ная поверхность лучевой кости; 3— межкостные края костей предплечья.

« Критерии правильности укладки. На прямом заднем снимке изображения костей предплечья не должны наслаиваться друг на друга. Обязательно должны быть отображены либо дистальные, либо проксимальные метаэпифизы костей, без чего невозможна правильная ориентация снимка.
СНИМОКПРЕДПЛЕЧЬЯ
ВБОКОВОЙ ПРОЕКЦИИ
•Назначение снимка. Снимок чаще всего выполняют при травме в сочетании со снимком в прямой задней проекции.
выполнении прямого заднего снимка предплечья (рис. 339).
« Информативность снимка. На снимке видны диафизы и метаэпифизы обеих костей предплечья, корковое вещество и мозговые полости костей (рис.340, 341).
УКЛАДКИ ДЛЯРЕНТГЕНОГРАФИИ
ЛУЧЕЗАПЯСТНОГО СУСТАВА
СНИМОК ЛУЧЕЗАПЯСТНОГО СУСТАВА
ВПРЯМОЙ ЛАДОННОЙ ПРОЕКЦИИ
*Назначение снимка. Этот снимок вместе со снимком в боковой проекции чаще всего используют при травмах.
# Укладка больного для выполнения снимка. Больной сидит боком к столу. Предплечье и кисть передней поверхностью прилежат к плоскости стола. Кассета размером 18X24 см, наполовину перекрытая листом просвинцованной резины, располагается под снимаемой областью. Проекция лучезапястного сустава, находящегося на уровне головки локтевой кости, соот-
Рис. 339. Укладка для рентгенографии предплечья в боковой проекции.
| Видео (кликните для воспроизведения). |
Источники:
- Родионова, О. Н. Артрит. Лучшие методы восстановления и профилактики: моногр. / О. Н. Родионова. — М. : Вектор, 2013. — 160 c.
- Шурканцева, Е. Лечение подагры, мозолей, натоптышей, шпор / Е. Шурканцева. — М. : АСС-Центр, 2011. — 451 c.
- Уорралл, Дженнифер Артрит и другие болезни суставов. Все, что нужно знать / Дженнифер Уорралл. — М. : АСТ, Астрель, 2006. — 231 c.
- Тумко, И. Н. Лучшие методы лечения остеохондроза / И. Н. Тумко. — М. : «Издательство Фолио», 2012. — 154 c.
- Ильин, Д. П. Болезни суставов и спины в пожилом возрасте / Д. П. Ильин. — М. : Вектор, 2011. — 128 c.

Приветствую вас! на нашем ресурсе. Я Сергей Кондратов. Я уже более 8 лет работаю травматологом. Я считаю, что являюсь специалистом в этом направлении, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Перед применением описанного на сайте всегда необходима обязательная консультация у специалистов.