Содержание
- 1 Стремена для тазобедренного сустава
- 2 Шина
- 3 Шина Волкова при дисплазии тазобедренных суставов
- 4 Что такое дисплазия тазобедренного сустава
- 5 Симптомы и диагностика
- 6 Причины и формы заболевания
- 7 Методы лечения детской дисплазии
- 8 Лечебный и профилактический массаж
- 9 Последствия и возможные осложнения дисплазии
- 10 Говорят врачи
Дисплазию тазобедренного сустава также именуют врожденным вывихом бедра, что говорит о неполноценности суставов и его неправильном развитии. Чем раньше обнаружить заболевание, тем быстрее будет выздоровление. Если вовремя не предпринять усилия для лечения дисплазии, у ребенка может нарушиться походка и малыш будет ощущать боль в области таза.
Стремена для тазобедренного сустава
Стремена Павлика представляют собой ортопедическую конструкцию, которую разработал в 1946 году врач из Чехии Арнольд Павлик. До этого времени в медицине при дисплазии тазобедренных суставов использовалась разнообразная жесткая конструкция, которую малыши плохо переносили.
При этом подобные приспособления нередко приводили к асептическому некрозу головки бедренных костей. Между тем стремена являются более мягкой и удобной разработкой, они позволяют свободно двигаться в области тазобедренных суставов.
Стремена Павлика имеют определенное строение:
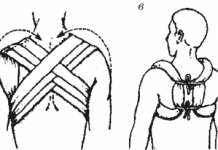
- Бандаж на грудь прикрепляется к телу ребенка при помощи специальных лямок, которые перекидываются через плечи.
- Бандажи крепятся на область голени.
- Штрипки, которые соединяют грудной бандаж и бандажи на голени. Две задние штрипки позволяют развести голень в сторону, две передние – согнуть ноги в коленном суставе.
Все элементы современной конструкции под названием стремена Павлика изготавливаются из мягких натуральных тканей.
Стремена надеваются без использования трусиков или шорт. Допускается использовать только одноразовые или марлевые детские подгузники. При этом смену подгузников можно проводить, не снимая стремена. Важно при этом не поднимать ребенка за ножки, а подкладывать руку под область ягодиц.
Для защиты кожи малыша под стремена надевается распашонка и легкие носочки до колен. На стремена можно надеть боди, которое застегивается в области промежности.
Распашонки меняются также без снимания ортопедического приспособления – плечевой ремешок расстегивается и одежда снимается через голову.
Шина
Подушка Фрейка включает шину и трусики над одноименным названием. При помощи трусиков Фрейка осуществляется аналог широкого пеленания у ребенка при дисплазии. Они изготавливаются из плотных материалов и позволяют постоянно разводить ножки малыша под углом в 90 градусов и более.
Подушка Фрейка показана:
- при дисплазии тазобедренных суставов с отсутствием вывиха;
- при подвывихе бедра.
Ранее врачи назначали это ортопедическое устройство при вывихе тазобедренных суставов. Между тем в современный период считается, что такой метод при подобной травме противопоказан, так как наносит вред состоянию здоровья ребенка. Подушка не отводит нужным образом ножки. Поэтому нужное направление костей достигнуть невозможно.
Ортопедическая подушка Фрейка назначается детям при дисплазии тазобедренных суставов в возрасте от одного до трех месяцев. Чтобы устройство имело точный размер, ребенку разводят ножки в стороны и измеряют расстояние между подколенными ямочками. Подушка носится не более 12-24 часов, в зависимости от сложности нарушения.
При помощи мягкого валика, которым выступает подушка, фиксируются разведенные в стороны ножки ребенка. В комплект, как правило, входят удобные лямки, закрепляющие ортопедическое устройство.
Шина Виленского представляет собой ортопедическую конструкцию, в комплект которой входит два кожаных ремня со специальной шнуровкой и металлические распорки между ними. Такая шина обычно надевается на ребенка прямо в кабинете ортопеда.
Как правильно надевается шина Виленского при дисплазии тазобедренного сустава у новорожденных:
- Ребенок укладывается на спину.
- Ножки малыша разводятся в разные стороны. Помимо изучения фото, необходимо, чтобы правильное положение заранее показал врач.
- Одна нога просовывается в кожаный ремень и прочно зашнуровывается.
- Аналогичным образом шина надевается на вторую ножку ребенка.
Подбирают размер шины Виленского согласно возрасту малыша. Малую шину используют для детей возраста до трех месяцев при разведении ножек 160-230 мм. Средние шины применяют детям с трех месяцев до года при разведении ножек 210-330 мм. Большую шину надевают детям старше одного года при разведении ножек 295-495 мм.
Важно соблюдать все основные правила использования шины, чтобы не нанести вред состоянию тазобедренных суставов.
- Необходимо тщательно и прочно шнуровать ремни шины. В этом случае они не будут соскальзывать.
- Шины при дисплазии тазобедренных суставов нужно носить ежедневно, не снимая. Как правило, это ортопедическое устройство носится на протяжении четырех-шести месяцев. Снимать шину можно только, когда ребенка купают.
- Распорка должна иметь четко отрегулированную длину. Регулирует размеры распорок ортопед, используя специальное колесико. Так как, играя, малыш может нечаянно передвинуть колесико, его изолируют и фиксируют при помощи изоленты.
- Шины носятся даже в момент, когда ребенка переодевают. Чтобы было удобно, лучше всего использовать одежду, на которой нашиты кнопочки.
Своеобразной модифицированной конструкцией шины Виленского считается шина ЦИТО. Она также состоит из двух манжет, которые фиксируются в области голеней, и находящейся между ними распорки.
Шина Тюбингера совмещает в себе функции стремян Павлика и шины Виленского. В комплект этого ортопедического устройства входят:
- Две распорки для ножек, которые соединяются при помощи металлического стержня.
- Наплечники.
- Нити, соединяющие наплечники с распорками с передней и задней стороны. Они регулируются по длине и изменяют силу сгибания тазобедренных суставов.
- Ортез фиксируется при помощи специальной липучки.
Шину также необходимо подбирать по размеру. При месячном возрасте, от двух до шести месяцев распорка имеет длину 95-130 мм. При возрасте от шести месяцев до года длина распорки составляет 110-160 мм.
Шина Волкова при дисплазии тазобедренных суставов
Среди ортопедических конструкций малоиспользуемой является шина Волкова. Она изготавливается из полиэтилена и имеет в комплекте четыре основные части:
Кроватку, которая кладется под спинку малыша;
Верхнюю часть, которую кладут на область животика;
Боковые части, которые фиксируют голень и бедро.
Такое приспособление используется вплоть до трехлетнего возраста ребенка. При этом конструкция имеет четыре размера.
Шины Волкова в современной медициной сегодня практически не используются из-за некоторых недостатков:
- Размер устройства очень трудно подобрать для каждого малыша.
- Тазобедренные суставы фиксируются только в определенном положении, которое нельзя поменять при необходимости.
- Движения ребенка при нахождении в шине сильно ограничиваются.
- Также подобное приспособление имеет очень высокую цену.
Таким образом, существует огромное количество ортопедических приспособлений для лечения дисплазии тазобедренного сустава. Выбор устройства зависит в первую очередь от индивидуальных особенностей ребенка и назначения врача-ортопеда.
- Артикул: FP-2
- Размеры: 4
43.64 руб.
Описание:
Изделие предназначено для фиксации бедер ребенка в положениях, необходимых для правильной центрации головок бедренных костей в вертлужных впадинах. Индивидуально моделируется, в том числе в классические положения Лоренц I и Лоренц II. Подходит для этапной коррекции. Допускает активные движения в тазобедренных суставах в пределах дозволенного диапазона.
Показания:
— различные формы дисплазии тазобедренных суставов
Конструкция.
Основной элемент изделия – упор для бедер из прочного алюминиевого сплава. Гибкость металла позволяет индивидуально моделировать шину для обеспечения необходимой степени сгибания и отведения бедер и ее коррекции в процессе лечения. Для комфорта ребенка алюминиевая шина заключена в латексный футляр с мягкой подкладкой из пенополиуретана. Бедренный упор фиксируется с помощью наплечных ремней из искусственной кожи. Ремни затягиваются до необходимого уровня с помощью металлических пряжек. Открытая конструкция шинки предотвращает появление опрелостей.
Применение.
Измерения для подбора размера и индивидуальная подгонка производятся только врачом с учетом конкретной клинической ситуации. Изделие надевается поверх одежды. Рекомендовано ношение в течение 23 часов в сутки, то есть практически постоянно, за исключением перерывов на купание и переодевание ребенка. В правильно надетом изделии любые движения в тазобедренных суставах не только допускаются, но и рекомендуются; разрешается даже такая «гимнастика», как сосание пальцев ног. Рекомендованы регулярные осмотры врача каждые 2 – 3 недели для контроля положения шинки и необходимости ее дополнительной подгонки с учетом роста ребенка.
- Артикул: FP-2
- Размеры: 4
43.64 руб.
Описание:
Изделие предназначено для фиксации бедер ребенка в положениях, необходимых для правильной центрации головок бедренных костей в вертлужных впадинах. Индивидуально моделируется, в том числе в классические положения Лоренц I и Лоренц II. Подходит для этапной коррекции. Допускает активные движения в тазобедренных суставах в пределах дозволенного диапазона.
Показания:
— различные формы дисплазии тазобедренных суставов
Конструкция.
Основной элемент изделия – упор для бедер из прочного алюминиевого сплава. Гибкость металла позволяет индивидуально моделировать шину для обеспечения необходимой степени сгибания и отведения бедер и ее коррекции в процессе лечения. Для комфорта ребенка алюминиевая шина заключена в латексный футляр с мягкой подкладкой из пенополиуретана. Бедренный упор фиксируется с помощью наплечных ремней из искусственной кожи. Ремни затягиваются до необходимого уровня с помощью металлических пряжек. Открытая конструкция шинки предотвращает появление опрелостей.
Применение.
Измерения для подбора размера и индивидуальная подгонка производятся только врачом с учетом конкретной клинической ситуации. Изделие надевается поверх одежды. Рекомендовано ношение в течение 23 часов в сутки, то есть практически постоянно, за исключением перерывов на купание и переодевание ребенка. В правильно надетом изделии любые движения в тазобедренных суставах не только допускаются, но и рекомендуются; разрешается даже такая «гимнастика», как сосание пальцев ног. Рекомендованы регулярные осмотры врача каждые 2 – 3 недели для контроля положения шинки и необходимости ее дополнительной подгонки с учетом роста ребенка.
Пристально разглядывая тело новорожденного, мама порой замечает, что у него одна ножка короче другой, не симметричны складочки бедер и ягодиц. Это может быть свидетельством дисплазии — недоразвития одного либо обоих тазобедренных суставов. В таком случае надо как можно быстрее обратиться к детскому ортопеду и настроиться на длительное лечение.
Кратко о патологии
Дисплазия в зависимости от тяжести процесса делится на предвывих, подвывих и вывих сустава. Они различаются по степени смещения головки бедренной кости относительно вертлужной впадины. Крайнее проявление дисплазии — врожденный вывих бедра. Его выявляют в роддоме. Педиатр, у которого возникают подозрения на наличие дисплазии у малыша, направляет его на УЗИ тазобедренных суставов либо на консультацию к детскому ортопеду. Этот специалист может назначить юному пациенту и рентгенографию для подтверждения диагноза. Лечение начинают как можно скорее.
О терапии детской дисплазии
| Видео (кликните для воспроизведения). |
В первый месяц жизни обязательным является широкое пеленание: фланелевую пеленку складывают в виде прямоугольной распорки шириной 16-18 см и прокладывают между ножками крохи, разведенными в стороны на 60-80° и согнутыми в тазобедренных суставах. Если малыша не пеленать, то распорку можно прокладывать поверх памперса и ползунков и фиксировать на плечиках. К такой манипуляции ребенок привыкает быстро и самостоятельно удерживает ножки в позе отведения.
- Стремена Павлика. Это щадящее приспособление, которое назначают обычно детям с третьей недели жизни до девяти месяцев.
- Подушка Фрейка. Представляет собой пластиковые штаны, поддерживающие ноги ребенка в положении «лягушки».
- Шины-распорки. Они бывают с бедренными и подколенными туторами, для хождения.
Все пособия предназначаются для фиксации тазобедренных суставов в выгодном функциональном положении. Оптимальным устройством с одного месяца до полугода считаются стремена Павлика либо отводящая шина с подколенными туторами. Далее используется отводящая шина с бедренными туторами, затем — для хождения.
Помимо этих пособий, в комплексной терапии дисплазии применяют массаж и лечебную физкультуру. Их должен проводить специалист. Назначают и физиотерапию, чаще всего электрофорез с кальцием на зону тазобедренных суставов.
Ортопеды подчеркивают важность непрерывного лечения. Ведь порой родители снимают фиксирующие устройства без консультации со специалистом. Этого делать нельзя, поскольку недолеченный врожденный вывих может перерасти в диспластический коксартроз. Он представляет собой тяжелое заболевание тазобедренных суставов с нарушением походки, болями, низкой двигательной активностью. Это состояние лечится только путем оперативного вмешательства.
При консервативной терапии врожденного вывиха бедра малыш длительное время не ходит, и желание родителей видеть его на ножках ближе к году понятно. Но все же нельзя ставить ребенка с таким диагнозом на ноги и заставлять ходить без разрешения ортопеда. Ведь в этом случае можно нивелировать достигнутые успехи в лечении. Если же консервативное лечение оказалось неэффективным, то ребенку проводят операцию, суть которой — восстановление анатомического соответствия элементов тазобедренного сустава. После хирургического вмешательства проводится восстановительное лечение с помощью массажа, лечебной физкультуры, физиотерапии.
При соблюдении всех рекомендаций ортопеда можно избежать развития осложнений и к 1-2 годам снять диагноз «дисплазия».
Педиатры и детские врачи-ортопеды отмечают тот факт, что количество диагностированной дисплазии тазобедренного сустава у младенцев и новорожденных увеличивается ежегодно. Степень тяжести заболевания варьируется от незрелости сустава до тяжелой патологии. Практически двадцать процентов детей рождаются с односторонней дисплазией тазобедренного сустава. Даже профилактические осмотры неонатологов в роддоме не выявляют и половины случаев патологии, а родители зачастую обнаруживают ее у ребенка, когда упущено время, и проводить лечение дисплазии тазобедренных суставов у детей консервативными методами уже слишком поздно.
Что такое дисплазия тазобедренного сустава
Дисплазия – это неполноценность развития сустава, приводящая к нарушению его функции.
Тазобедренное сочленение у новорожденного состоит преимущественно из хрящевой ткани, которая по мере роста малыша постепенно преобразуется в костную.
Чрезмерная эластичность связок у новорожденного, способность к избыточному растяжению может легко привести к смещению головки бедренной кости. Это может произойти как во время родов, так и в период младенчества.
Полная или частичная потеря контакта головки бедренной кости с вертлужной впадиной, где она в норме должна находиться, и именуется подвывихом, либо вывихом бедра, либо дисплазией.
Врач может поставить диагноз «дисплазия», если речь идет только о нарушении развития сустава. При замедленном развитии сустава (иначе его классифицируют как пограничное состояние, зону риска), ставится диагноз «предвывих».
Симптомы и диагностика
Основными симптомами, характеризующими наличие у новорожденного ребенка дисплазии тазобедренного сустава, обычно являются:
- нарушение подвижности сустава.
Новорожденный плачет при попытке развести его согнутые ножки в стороны; - укорочение одной конечности;
- асимметрия складочек на ягодицах и бедрах.
На стороне подвывиха складочки гораздо глубже, располагаются на ином уровне, чем на здоровой стороне, и отличаются по форме.
Столь явная симптоматика свидетельствует о средней или тяжелой форме подвывиха, которая нуждается в длительном лечении. Но чаще всего родители даже не замечают каких-то симптомов дисплазии тазобедренного сустава у младенца, пока он не начинает ползать, пытаться становиться на ножки. Возросшая нагрузка на пострадавший тазобедренный сустав ускоряет его деформацию, усугубляет подвывих.
Годовалый малыш с подозрением на дисплазию, может хромать при ходьбе (если сустав поражен только с одной стороны), либо может обнаружиться особая «утиная» походка (при двухсторонней патологии).
Чтобы избежать необратимых деформаций тазобедренного сустава, которые поддаются только хирургическому лечению, всем младенцам до года рекомендуется трижды проходить плановое ультразвуковое исследование.
Если малыш принадлежит к группе риска, ему делают УЗИ сустава в роддоме, затем в возрасте один месяц, после – в три месяца и в полгода. Хрящевая ткань позволяет получать информацию о состоянии тазобедренного сустава, не прибегая к рентгенографическому исследованию.
Кроме инструментальных исследований, врач может провести осмотр суставов ребенка, используя специальные тестирующие методики, но без данных УЗИ или рентгена диагностировать дисплазию тазобедренного сустава у детей невозможно.
Даже при наличии явных симптомов, ортопед обязательно отправляет маленького пациента на УЗИ, чтобы явно определить масштаб нарушения развития и работы сустава.
Причины и формы заболевания
По форме тазобедренная дисплазия подразделяется на:
- предвывих – незрелость сустава, которая при неправильном уходе может прогрессировать и перерасти в дисплазию;
- подвывих – неполное смещение головки бедренной кости, поддается лечению при своевременной диагностике;
- вывих тазобедренного сустава – серьезная патология, лечить которую предстоит долго. Возможно потребуется хирургическое вмешательство.
Явных причин, которые бы указывали на опасность возникновения дисплазии у новорожденных, врачи выявить не могут. Имеется несколько факторов, которые косвенно влияют на появление нарушений функций тазобедренных суставов:
- Наследственный фактор.
Основной, так как статистика показывает, что в семьях, где у одного из родителей диагностировалась дисплазия, риск заболевания детей существенно возрастает. - Гендерный фактор.
Девочки страдают этой патологией в пять раз чаще, чем мальчики. Объясняется это влиянием на бедренные мышцы плода окситоцина – гормона, накапливающегося в крови матери в предродовый период беременности. - Сложные роды.
Фактор ягодичного предлежания играет большую роль в возникновении дисплазии. Особенно большой риск подвывиха или вывиха бедра возникает при полном ягодичном предлежании, когда ножки малыша выпрямлены в коленях и ступни располагаются возле плеч. Такое положение приводит к сильному растяжению тазобедренных связок и деформации слабой хрящевой ткани сустава. - При пограничном состоянии.
При предвывихе бедра или функциональной незрелости сустава риск возникновения дисплазии присутствует при неправильном уходе за новорожденным ребенком.
Методы лечения детской дисплазии
Лечение дисплазии тазобедренного сустава у новорожденных детей и младенцев производится путем фиксации сустава в правильном положении. Для этого врач в зависимости от степени заболевания предлагает следующие способы:
- Широкое пеленание – используется при функциональной незрелости сустава. Ребенку надевают подгузник, поверх него фиксируют сложенную вчетверо пеленку, положенную между ног младенца. Это позволяет придать физиологически нормальное расположение суставу, не нарушая подвижности ног ребенка. Широкое пеленание практикуется на протяжении месяца или двух, после чего врач проводит ультразвуковое исследование суставов.
- При подвывихе, даже не подтвержденном инструментальным исследованием, врач может назначить ношение мягких разводящих шин или ортезов, которые находятся на младенце круглосуточно. Они обеспечивают свободу движений и не мешают ребенку.
- Если дисплазия не поддается лечению мягкими шинами, ребенку надевается жесткая фиксирующая повязка из гипса или жесткие ортезы. Постепенное вытяжение позволяет обеспечить центрирование головки бедра в суставе и создание условий для формирования правильной вертлужной впадины для дальнейшего полноценного развития сустава.
Поэтапное лечение дисплазии тазобедренного сустава у детей занимает несколько месяцев и требует терпения и настойчивости в выполнении всех рекомендаций врача, и оно является наиболее эффективным и безопасным для малыша. Зафиксированный сустав развивается нормально, не происходит вмешательство в полость, ребенок не испытывает влияния наркоза, длительного восстановительного периода. Хирургическое лечение рекомендуется только в случае запущенной дисплазии.
Лечебный и профилактический массаж
Для формирования правильных суставных поверхностей обязательно используют массаж и гимнастику. Манипуляции несложные, и после консультации со специалистом, мама ребенка вполне может выполнять их самостоятельно.
Сначала делается массаж ножек: нежные поглаживания подушечками пальцев, а затем чуть более глубокие движения – растирания. Начинать следует от пальцев ступни, поднимаясь вверх по голени, и заканчивать наружной поверхностью бедра.
Следует помнить, что нельзя массировать внутреннюю поверхность бедра вблизи половых органов, так как есть риск повредить лимфатические узлы.
В домашних условия можно делать следующие гимнастические упражнения:
Исходное положение – лежа на спине. Взявшись за голени, согните максимально ножки в коленных и тазобедренных суставах, затем полностью выпрямите. Исходное положение – то же. Согнув ножки ребенка в коленях и тазобедренных суставах, разведите бедра и совершайте осторожные вращательные движения внутрь, сближая колени и отводя в стороны голени. Для удобства вращения можно совершать отдельно для каждой ноги, фиксируя при этом тазобедренный сустав второй рукой. Исходное положение – то же. Слегка согнув ножки ребенка, соединяйте ступни между собой, выполняя ими всем известные «ладушки». Положите ребенка на животик. Слегка согнув ноги малыша, создайте ему под ступни своими ладонями опору. Это упражнение тренирует опорную функцию стопы, позволяет укрепить мышцы и связки ног.
Делать гимнастику нужно два-три раза в день, каждое упражнение повторяя от 10 до 15 раз.
Старайтесь обойтись без резких движений!
Нельзя допускать, чтобы ребенок ощущал боль.
Упражнения должны доставлять радость малышу, а не формировать негативную реакцию на процедуры.
Последствия и возможные осложнения дисплазии
От нормально функционирующего тазобедренного сустава зависит правильное развитие позвоночника, внутренних органов — возможность нормально двигаться, вести полноценную жизнь. Ребенок, страдающий от несвоевременно выявленной или не леченной дисплазии, вынужден постоянно ограничивать себя в движении. Хромота, неоднократные операции, а значит, боль, физические и моральные страдания – все это ухудшает жизнь малыша, лишает его радости настоящего детства.
Взрослые женщины, у которых дисплазия полностью не излечена, испытывают трудности в вынашивании ребенка, так как беременность приводит к возрастанию нагрузки. С возрастом, после операций на тазобедренном суставе, часто диагностируется коксартроз или иные дегенеративные заболевания сустава.
Вовремя диагностированная дисплазия позволяет исправить патологию простым лечением положением, то есть без операций и медикаментов. Такая терапия проводится под строгим контролем ортопеда, и после длительного лечения ребенок остается на диспансерном учете еще несколько лет.
Обычно вылеченная в младенчестве дисплазия не оказывает никакого влияния на качество жизни ребенка, так как растущий сустав формируется правильно.
Говорят врачи
Об авторе :
Соколова Лейла Александровна, старшая медсестра хирургического отделения. Стаж 11 лет.
| Видео (кликните для воспроизведения). |
Источники:
- Урогенитальный реактивный артрит. — М. : Бином, 2014. — 128 c.
- Леонардо Анатомия записи и рисунки / Леонардо, Винчи Да. — Москва: Высшая школа, 2006. — 586 c.
Здравствуйте! Представляюсь на нашем сайте. Меня зовут Иван Жаров. Я уже более 11 лет работаю ортопедом. В настоящее время являюсь специалистом в этом направлении, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все данные для сайта собраны и тщательно переработаны с целью донести в доступном виде всю нужную информацию. Перед применением описанного на сайте всегда необходима обязательная консультация у специалистов.