Содержание
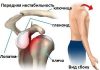
Клиническая практика травматологов свидетельствует о том, что заболевания суставного аппарата являются сложной патологией. Это связано с непредсказуемостью течения патологий даже после проведения полноценных терапевтических мероприятий.
В последние годы значительное развитие получило оперативное направление лечение дефектов суставов, но совершенствуются и консервативные методы.
Разнообразие лекарств на полках аптек заставляет задуматься: какие медикаменты нужно выбрать для лечения такой патологии? Чем можно облегчить боль, снизить активность воспаления и поспособствовать восстановлению хрящевой ткани?
Многочисленные исследования позволяют включить в рекомендованный список препараты гиалуроновой кислоты и кортикостероиды (Дипроспан).
Гиалуроновая кислота
Эта кислота получила свое название в 1934 году, когда впервые была выделена из стекловидного тела глаза. С тех пор она не перестает удивлять ученых своими свойствами. Постоянное изучение этого полисахарида свидетельствует о его важной роли в таких процессах в организме:
- заживление ран;
- активность иммунных процессов;
- успешное оплодотворение и развитие эмбриона;
- процессы старения;
- физиологичное функционирование суставов.
Последнее свойство мы подробно разберем в этой статье. Стоит отметить, что гиалуроновая кислота присутствует практически во всех тканях организма человека. Исследователями было подсчитано, что тело взрослого человека с нормальной массой тела содержит примерно 15 грамм этого химического вещества.
Применение в артрологии
В настоящее время принято считать внутрисуставное введение препаратов гиалуроновой кислоты одним из наиболее перспективных методов лечения патологии суставов. Эти лекарства обладают длительным терапевтическим эффектом и доказано уменьшают вероятность эндопротезирования.
Всемирная Организация Здравоохранения включила гиалуроновую кислоту в виде инъекций для суставов в рекомендованный список мероприятий при остеоартрозах.
Каких эффектов можно ожидать?
Снижение концентрации гиалуроновой кислоты в 2–3 раза в суставной полости приводит к значительным патологическим изменениям. Внутрисуставное введение этого полисахарида способствует улучшению качеств синовиальной жидкости.
Однако, роль гиалуроновой кислоты в артрологии не ограничивается только лишь амортизационной и смазочной функциями. Внутрисуставные инъекции таких лекарственных препаратов также способствуют:
- улучшению трофики хондроцитов, восстановлению хрящевой ткани;
- противовоспалительному эффекту;
- купированию боли.
Когда применять гиалуроновую кислоту?
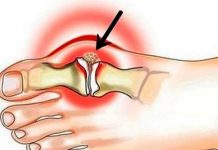
Чаще всего в травматологической практике внутрисуставное введение гиалуроновой кислоты используется при артрозах и остеоартрозах. Важно учитывать размер сустава. Для мелких — применяется пероральный путь, в крупные — можно выполнять уколы.
Противовоспалительный, обезболивающий эффекты и восстановление хрящевой ткани прямо пропорциональны стадии патологического процесса.
Выполнение уколов в суставы при артрозе с умеренно выраженными симптомами позволяет добиться результатов на порядок выше, чем при запущенном поражении. В список показаний к применению могут быть включены посттравматические дефекты суставов, а также состояния после артроскопий.
Противопоказания
Как и любое лекарство, гиалуроновая кислота имеет противопоказания. В отличие от применяемых при патологии суставов НПВС их не так много. На что стоит обратить внимание:
- Препараты не применяют в детском возрасте.
- Известны случаи повышенной чувствительности к компонентам лекарственных средств, поэтому людям, склонным к аллергическим реакциям, нужно проводить кожный тест.
- Перед началом использования гиалуроновой кислоты необходимо исключить бактериальную природу патологии суставов. Применение полисахарида у таких пациентов может вызвать нежелательные осложнения.
Способ применения
Курс уколов препаратов гиалуроновой кислоты для суставов составляет 3–5 инъекций. Длительность лечения зависит от выраженности поражения. Крупным суставам необходимо больше процедур для снижения активности воспаления, уменьшения боли и восстановления хрящевой ткани. Внутрисуставные манипуляции делают с интервалом в 7 дней.
Уколы в суставы при артрозе или других патологиях можно проводить как в стационарных условиях, так и амбулаторно.
Одним из условий положительного результата при введении гиалуроновой кислоты является снижение нагрузки на пораженный сустав. Поэтому даже в поликлинических условиях нужно обеспечить разгрузку поврежденной конечности. После проведения курса терапии противовоспалительный, обезболивающий эффекты сохраняются до 6 месяцев. Также доказано улучшается подвижность в пролеченном суставе.
Лечение кортикостероидами
И если для лечения ревматических состояний кортикостероиды используются системно, то терапия артрозов или артритов иной природы происходит точечно, с внутрисуставным введением.
Одним из современных препаратов можно считать Дипроспан, который является лидером среди назначений травматологов.
Показания к применению
Инъекции Дипроспана можно использовать при любых заболеваниях суставах не связанных с бактериальной инфекцией. Локальное введение препарата способно быстро оказывать противовоспалительное действие и купировать боль.
Чаще всего такой путь доставки лекарственного средства применяют при поражении крупных суставов.
Как правильно применять Дипроспан?
Этот препарат можно вводить непосредственно в пораженный сустав. Режим дозирования подбирается индивидуально. Однако существуют общие рекомендации, которых необходимо придерживаться:
- Доза Дипроспана зависит от величины сустава. В мелкие и средние вводится от 0,25 мл до 1 мл. Инъекции в коленный сустав достигают 2 мл в объеме.
- Уменьшение симптомов воспаления (боль, нарушение функции) наблюдается в течение 2–4 часов после введения.
- Продолжительность противовоспалительного действия путем может достигать месяца и более, поэтому после нескольких инъекций лекарства необходимо корректировать дозировку и интервал между манипуляциями.
Отмена препарата происходит постепенно гиалуроновой снижения дозировки. После проведения длительной терапии за пациентом необходимо наблюдать как минимум в течение года.
Таким образом, чтобы избавить пациента от боли и улучшить качество его жизни нужно проводить комплексную терапию после детального обследования.
Препараты для лечения суставной патологии должны обладать противовоспалительным эффектом и способностью регенерировать хрящевую ткань.
Немаловажным условием выбора является минимум побочных реакций. Эти характеристики имеют соединения Дипроспан кислоты и стероиды (). В доказательной медицине собрано большое количество информации об эффективности внутрисуставного пути введения лекарственных средств. Однако эту манипуляцию должен выполнять травматолог в стационаре либо в амбулаторных условиях.
Какие уколы при артрозе необходимо делать
ВНУТРИСУСТАВНЫЕ ИНЪЕКЦИИ (ИНЪЕКЦИИ В СУСТАВ) Внутрисуставные инъекции часто применяются для оказания экстренной помощи при заболеваниях суставов. Во многих случаях внутрисуставной инъекцией можно действительно облегчить состояние пациента. Но в то же время уколы в сустав при артрозе делают гораздо чаще, чем это необходимо на самом деле. Именно об этой неверной, на мой взгляд, тенденции мне хочется поговорить подробнее.
Чаще всего в сустав вводят препараты кортикостероидных гормонов: кеналог, дипроспан, гидрокортизон, флостерон, целестон, метипред, депомедрол.
Кортикостероиды хороши тем, что они быстро и эффективно подавляют боль и воспаление при синовите (отеке и припухании сустава). Именно быстрота, с какой достигается лечебный эффект, — причина того, что кортикостероидные инъекции завоевали особую популярность среди врачей. Но привело это к тому, что внутрисуставные инъекции гормонов стали проводить даже без реальной необходимости. Например, я не раз сталкивался с тем, что гормоны вводили в сустав пациента с профилактической целью, чтобы предотвратить дальнейшее развитие артроза.
Однако проблема состоит в том, что как раз сам артроз кортикостероиды не лечат и лечить не могут. А значит, не могут и предотвратить развитие артроза! Кортикостероиды не улучшают состояние суставного хряща, не укрепляют костную ткань и не восстанавливают нормальное кровообращение. Все, что они могут, — уменьшить ответную воспалительную реакцию организма на то или иное повреждение в полости сустава. Поэтому применять внутрисуставные инъекции гормональных препаратов как самостоятельный метод лечения бессмысленно: они должны использоваться только в комплексной терапии артроза.
Например, у пациента выявлен артроз коленного сустава второй стадии, осложненный синовитом, то есть припуханием сустава из-за скопления в нем патологической жидкости. Скопление жидкости (синовит) затрудняет проведение лечебных процедур: мануальной терапии, гимнастики, физиотерапии. В такой ситуации врач проводит внутрисуставную инъекцию гормонального препарата, чтобы устранить синовит, а через неделю приступает к остальным активным лечебным мероприятиям — это правильный подход.
Теперь представим другую ситуацию. У пациента тоже гонартроз второй стадии, но без скопления жидкости и отека сустава. Нужно ли вводить в сустав кортикостероиды в данном случае? Безусловно, нет. Нет воспаления — нет «точки воздействия» для кортикостероидных гормонов.
Но даже если внутрисуставное введение кортикостероидов действительно необходимо, нужно соблюдать ряд правил. Во-первых, нежелательно делать такие инъекции в один и тот же сустав чаще, чем раз в 2 недели. Дело в том, что введенное лекарство «заработает» в полную силу не сразу и врач сможет окончательно оценить эффект процедуры только спустя 10—14 дней.
Нужно также знать, что обычно первая инъекция кортикостероидов приносит больше облегчения, чем последующие. И если первое внутрисуставное введение препарата не дало результата, маловероятно, что его даст второе или третье введение того же препарата в то же место. В случае неэффективности первой внутрисуставной инъекции нужно либо сменить препарат, либо, если смена лекарства не помогла, точнее выбрать место укола.
Если и после этого введение кортикостероида в сустав не дало нужного результата, лучше отказаться от самой идеи лечения этого сустава гормональными препаратами. Тем более что проводить инъекцию гормонов в один и тот же сустав больше 4—5 раз вообще крайне нежелательно, иначе существенно повышается вероятность побочных эффектов.
Больше других меня поразили два подобных случая. Одному из пациентов было сделано «всего» десять инъекций кеналога, при этом процедура проводилась ежедневно, даже без положенного десятидневного перерыва, необходимого для оценки результатов инъекции. А второму больному вводили гормоны, соблюдая интервал (правда, всего по 3—5 дней), но при этом за курс лечения бедняга получил 20 инъекций кортикостероидов в один и тот же коленный сустав!
Казалось бы, «переборщил» доктор немного — ничего страшного. Разве может быть какой-либо вред от подобного лечения? Оказывается, может! Во-первых, при каждом уколе сустав хоть и незначительно, но травмируется иглой. Во-вторых, при внутрисуставной инъекции всегда существует некоторый риск попадания инфекции в сустав. В-третьих, частые введения гормонов провоцируют нарушение структуры связок сустава и окружающих мышц, вызывая относительную «разболтанность» сустава.
И самое главное, частые инъекции кортикостероидов ухудшают состояние тех пациентов, у которых поражение суставов сочетается с сахарным диабетом, повышенным артериальным давлением, ожирением, почечной недостаточностью, язвенной болезнью желудка или кишечника, туберкулезом, гнойными инфекциями и психическими заболеваниями. Даже введенные исключительно в полость сустава, кортикостероиды оказывают влияние на весь организм и могут обострить течение перечисленных заболеваний.
Несколько полезнее вводить в пораженный артрозом коленный сустав хондропротекторы (алфлутоп, хондролон или гомеопатический Цель Т). Эти препараты применяются курсами, в течение 2—3 лет. За курс лечения проводится от 5 до 15 инъекций хондропротекторов в один сустав, в год проводят в среднем 2—3 таких курса.
Преимущество этих лекарств в их способности воздействовать на причину заболевания: они улучшают состояние хрящевой ткани и нормализуют обмен веществ в суставе. То есть, в отличие от кортикостероидов, хондропротекторы не только устраняют симптомы болезни, но и лечат артроз. Возникает вопрос: почему же внутрисуставное введение хондропротекторов реже используется врачами?
Все дело в том, что эти препараты помогают только 50—70% больных, и угадать, будет эффект от их применения или нет, заранее невозможно. К тому же требуется провести довольно много инъекций в сустав, что, как мы говорили, повышает риск травмирования сустава иглой и увеличивает риск осложнений.
К тому же действие этих препаратов, в отличие от гормонов, развивается медленно, и, значит, хондропротекторы производят меньшее впечатление на пациента.
Подобное обстоятельство имеет немаловажное значение в условиях коммерциализации медицины: в наши дни пациенты часто вынуждены платить деньги за лечение.
И они считают, что средства потрачены не зря, только если получают быстрый результат от лечения. Потому далеко не каждый больной согласится на ежегодное проведение двух-трех курсов по 5—10 внутрисуставных введений хондропротекторов, учитывая относительно высокую стоимость таких инъекций при отсутствии гарантии выздоровления.
Остенил — 1 %-й раствор гиапуроната натрия — еще называют «жидким протезом» или «жидким имплантатом». Введенный в больной сустав, он постепенно восстанавливает до нормы характеристики синовиальной жидкости — естественной «смазки» для сустава. Остенил также образует защитную пленку на поврежденном хряще, предохраняющую его ткань от дальнейшего разрушения и улучшающую скольжение соприкасающихся хрящевых поверхностей.
Кроме того, остенил проникает в глубь хряща, улучшая его упругость и эластичность. Благодаря остенилу «подсохший» и истончившийся при артрозе хрящ восстанавливает свои амортизирующие свойства. В результате ослабления механической перегрузки уменьшается боль в больном суставе и увеличивается его подвижность.
Целесообразнее всего вводить остенил в опорные суставы, которые и страдают артрозом в первую очередь — коленные, тазобедренные, а также в плечевые суставы. Для лечения этих суставов используют стандартные предварительно заполненные стерильные шприцы с лекарством, объемом по 2 мл, содержащие 20 мг действующего вещества.
Для лечения мелких суставов конечностей (голеностопных, локтевых, лучезапястных и суставов пальцев рук или ног), а также артроза челюстного сустава (!) выпускается остенил мини: экономичный шприц меньшего объема, по 1 мл, в которых содержится 10 мг действующего вещества.
Обычно для лечения артроза проводят от 3 до 5 инъекций остенила в крупные суставы (в каждый пораженный сустав) и 1—3 инъекции остенила мини в мелкие суставы. Инъекции делают с интервалом от 5 до 10 дней. Подобный курс проводят 1—2 раза в год: при артрозе первой стадии на протяжении двух лет; при артрозе второй стадии — на протяжении 2—3 лет; при артрозе третьей стадии — в течение 3—4 лет.
При этом введенный правильно в полость сустава остенил практически не дает побочных эффектов.
К сожалению, препараты гиалуроновой кислоты стоят недешево. Но зато их применение позволило в буквальном смысле «поставить на ноги» многих больных из тех, кого раньше, до появления этих препаратов, однозначно пришлось бы оперировать. Что особенно актуально, учитывая стоимость операции на суставах, применение остенила даже на протяжении нескольких лет в любом случае и во всех смыслах обходится пациенту дешевле операции по эндопротезированию сустава.
Это важно знать! Препараты гиалуроновой кислоты моментально разрушаются в суставе, в котором имеются явные признаки воспаления. Поэтому их практически бесполезно вводить пациенту с активной стадией артрита. Зато их полезно использовать при стойкой ремиссии артрита для лечения явлений вторичного артроза.
При артрозе тоже надо обращать внимание на подобные моменты. Скажем, если сустав пациента «распирает» от скопления лишней, патологической жидкости, имеет смысл сначала «погасить» явления синовита (воспаления) и убрать излишнюю патологическую жидкость с помощью предваряющей внутрисуставной инъекции гормонов или приемом нестероидных противовоспалительных препаратов. И только потом вводить остенил в сустав, освобожденный от воспалительных элементов.
ВНУТРИСУСТАВНЫЕ ИНЪЕКЦИИ (ИНЪЕКЦИИ В СУСТАВ) Внутрисуставные инъекции часто применяются для оказания экстренной помощи при заболеваниях суставов. Во многих случаях внутрисуставной инъекцией можно действительно облегчить состояние пациента. Но в то же время уколы в сустав при артрозе делают гораздо чаще, чем это необходимо на самом деле. Именно об этой неверной, на мой взгляд, тенденции мне хочется поговорить подробнее.
Чаще всего в сустав вводят препараты кортикостероидных гормонов: кеналог, дипроспан, гидрокортизон, флостерон, целестон, метипред, депомедрол.
Кортикостероиды хороши тем, что они быстро и эффективно подавляют боль и воспаление при синовите (отеке и припухании сустава). Именно быстрота, с какой достигается лечебный эффект, — причина того, что кортикостероидные инъекции завоевали особую популярность среди врачей. Но привело это к тому, что внутрисуставные инъекции гормонов стали проводить даже без реальной необходимости. Например, я не раз сталкивался с тем, что гормоны вводили в сустав пациента с профилактической целью, чтобы предотвратить дальнейшее развитие артроза.
Однако проблема состоит в том, что как раз сам артроз кортикостероиды не лечат и лечить не могут. А значит, не могут и предотвратить развитие артроза! Кортикостероиды не улучшают состояние суставного хряща, не укрепляют костную ткань и не восстанавливают нормальное кровообращение. Все, что они могут, — уменьшить ответную воспалительную реакцию организма на то или иное повреждение в полости сустава. Поэтому применять внутрисуставные инъекции гормональных препаратов как самостоятельный метод лечения бессмысленно: они должны использоваться только в комплексной терапии артроза.
Например, у пациента выявлен артроз коленного сустава второй стадии, осложненный синовитом, то есть припуханием сустава из-за скопления в нем патологической жидкости. Скопление жидкости (синовит) затрудняет проведение лечебных процедур: мануальной терапии, гимнастики, физиотерапии. В такой ситуации врач проводит внутрисуставную инъекцию гормонального препарата, чтобы устранить синовит, а через неделю приступает к остальным активным лечебным мероприятиям — это правильный подход.
Теперь представим другую ситуацию. У пациента тоже гонартроз второй стадии, но без скопления жидкости и отека сустава. Нужно ли вводить в сустав кортикостероиды в данном случае? Безусловно, нет. Нет воспаления — нет «точки воздействия» для кортикостероидных гормонов.
Но даже если внутрисуставное введение кортикостероидов действительно необходимо, нужно соблюдать ряд правил. Во-первых, нежелательно делать такие инъекции в один и тот же сустав чаще, чем раз в 2 недели. Дело в том, что введенное лекарство «заработает» в полную силу не сразу и врач сможет окончательно оценить эффект процедуры только спустя 10—14 дней.
Нужно также знать, что обычно первая инъекция кортикостероидов приносит больше облегчения, чем последующие. И если первое внутрисуставное введение препарата не дало результата, маловероятно, что его даст второе или третье введение того же препарата в то же место. В случае неэффективности первой внутрисуставной инъекции нужно либо сменить препарат, либо, если смена лекарства не помогла, точнее выбрать место укола.
Если и после этого введение кортикостероида в сустав не дало нужного результата, лучше отказаться от самой идеи лечения этого сустава гормональными препаратами. Тем более что проводить инъекцию гормонов в один и тот же сустав больше 4—5 раз вообще крайне нежелательно, иначе существенно повышается вероятность побочных эффектов.
Больше других меня поразили два подобных случая. Одному из пациентов было сделано «всего» десять инъекций кеналога, при этом процедура проводилась ежедневно, даже без положенного десятидневного перерыва, необходимого для оценки результатов инъекции. А второму больному вводили гормоны, соблюдая интервал (правда, всего по 3—5 дней), но при этом за курс лечения бедняга получил 20 инъекций кортикостероидов в один и тот же коленный сустав!
Казалось бы, «переборщил» доктор немного — ничего страшного. Разве может быть какой-либо вред от подобного лечения? Оказывается, может! Во-первых, при каждом уколе сустав хоть и незначительно, но травмируется иглой. Во-вторых, при внутрисуставной инъекции всегда существует некоторый риск попадания инфекции в сустав. В-третьих, частые введения гормонов провоцируют нарушение структуры связок сустава и окружающих мышц, вызывая относительную «разболтанность» сустава.
И самое главное, частые инъекции кортикостероидов ухудшают состояние тех пациентов, у которых поражение суставов сочетается с сахарным диабетом, повышенным артериальным давлением, ожирением, почечной недостаточностью, язвенной болезнью желудка или кишечника, туберкулезом, гнойными инфекциями и психическими заболеваниями. Даже введенные исключительно в полость сустава, кортикостероиды оказывают влияние на весь организм и могут обострить течение перечисленных заболеваний.
Несколько полезнее вводить в пораженный артрозом коленный сустав хондропротекторы (алфлутоп, хондролон или гомеопатический Цель Т). Эти препараты применяются курсами, в течение 2—3 лет. За курс лечения проводится от 5 до 15 инъекций хондропротекторов в один сустав, в год проводят в среднем 2—3 таких курса.
| Видео (кликните для воспроизведения). |
Преимущество этих лекарств в их способности воздействовать на причину заболевания: они улучшают состояние хрящевой ткани и нормализуют обмен веществ в суставе. То есть, в отличие от кортикостероидов, хондропротекторы не только устраняют симптомы болезни, но и лечат артроз. Возникает вопрос: почему же внутрисуставное введение хондропротекторов реже используется врачами?
Все дело в том, что эти препараты помогают только 50—70% больных, и угадать, будет эффект от их применения или нет, заранее невозможно. К тому же требуется провести довольно много инъекций в сустав, что, как мы говорили, повышает риск травмирования сустава иглой и увеличивает риск осложнений.
К тому же действие этих препаратов, в отличие от гормонов, развивается медленно, и, значит, хондропротекторы производят меньшее впечатление на пациента.
Подобное обстоятельство имеет немаловажное значение в условиях коммерциализации медицины: в наши дни пациенты часто вынуждены платить деньги за лечение.
И они считают, что средства потрачены не зря, только если получают быстрый результат от лечения. Потому далеко не каждый больной согласится на ежегодное проведение двух-трех курсов по 5—10 внутрисуставных введений хондропротекторов, учитывая относительно высокую стоимость таких инъекций при отсутствии гарантии выздоровления.
Остенил — 1 %-й раствор гиапуроната натрия — еще называют «жидким протезом» или «жидким имплантатом». Введенный в больной сустав, он постепенно восстанавливает до нормы характеристики синовиальной жидкости — естественной «смазки» для сустава. Остенил также образует защитную пленку на поврежденном хряще, предохраняющую его ткань от дальнейшего разрушения и улучшающую скольжение соприкасающихся хрящевых поверхностей.
Кроме того, остенил проникает в глубь хряща, улучшая его упругость и эластичность. Благодаря остенилу «подсохший» и истончившийся при артрозе хрящ восстанавливает свои амортизирующие свойства. В результате ослабления механической перегрузки уменьшается боль в больном суставе и увеличивается его подвижность.
Целесообразнее всего вводить остенил в опорные суставы, которые и страдают артрозом в первую очередь — коленные, тазобедренные, а также в плечевые суставы. Для лечения этих суставов используют стандартные предварительно заполненные стерильные шприцы с лекарством, объемом по 2 мл, содержащие 20 мг действующего вещества.
Для лечения мелких суставов конечностей (голеностопных, локтевых, лучезапястных и суставов пальцев рук или ног), а также артроза челюстного сустава (!) выпускается остенил мини: экономичный шприц меньшего объема, по 1 мл, в которых содержится 10 мг действующего вещества.
Обычно для лечения артроза проводят от 3 до 5 инъекций остенила в крупные суставы (в каждый пораженный сустав) и 1—3 инъекции остенила мини в мелкие суставы. Инъекции делают с интервалом от 5 до 10 дней. Подобный курс проводят 1—2 раза в год: при артрозе первой стадии на протяжении двух лет; при артрозе второй стадии — на протяжении 2—3 лет; при артрозе третьей стадии — в течение 3—4 лет.
При этом введенный правильно в полость сустава остенил практически не дает побочных эффектов.
К сожалению, препараты гиалуроновой кислоты стоят недешево. Но зато их применение позволило в буквальном смысле «поставить на ноги» многих больных из тех, кого раньше, до появления этих препаратов, однозначно пришлось бы оперировать. Что особенно актуально, учитывая стоимость операции на суставах, применение остенила даже на протяжении нескольких лет в любом случае и во всех смыслах обходится пациенту дешевле операции по эндопротезированию сустава.
Это важно знать! Препараты гиалуроновой кислоты моментально разрушаются в суставе, в котором имеются явные признаки воспаления. Поэтому их практически бесполезно вводить пациенту с активной стадией артрита. Зато их полезно использовать при стойкой ремиссии артрита для лечения явлений вторичного артроза.
При артрозе тоже надо обращать внимание на подобные моменты. Скажем, если сустав пациента «распирает» от скопления лишней, патологической жидкости, имеет смысл сначала «погасить» явления синовита (воспаления) и убрать излишнюю патологическую жидкость с помощью предваряющей внутрисуставной инъекции гормонов или приемом нестероидных противовоспалительных препаратов. И только потом вводить остенил в сустав, освобожденный от воспалительных элементов.
Клиническая практика травматологов свидетельствует о том, что заболевания суставного аппарата являются сложной патологией. Это связано с непредсказуемостью течения патологий даже после проведения полноценных терапевтических мероприятий.
В последние годы значительное развитие получило оперативное направление лечение дефектов суставов, но совершенствуются и консервативные методы.
Разнообразие лекарств на полках аптек заставляет задуматься: какие медикаменты нужно выбрать для лечения такой патологии? Чем можно облегчить боль, снизить активность воспаления и поспособствовать восстановлению хрящевой ткани?
Многочисленные исследования позволяют включить в рекомендованный список препараты гиалуроновой кислоты и кортикостероиды (Дипроспан).
Гиалуроновая кислота
Эта кислота получила свое название в 1934 году, когда впервые была выделена из стекловидного тела глаза. С тех пор она не перестает удивлять ученых своими свойствами. Постоянное изучение этого полисахарида свидетельствует о его важной роли в таких процессах в организме:
- заживление ран;
- активность иммунных процессов;
- успешное оплодотворение и развитие эмбриона;
- процессы старения;
- физиологичное функционирование суставов.
Последнее свойство мы подробно разберем в этой статье. Стоит отметить, что гиалуроновая кислота присутствует практически во всех тканях организма человека. Исследователями было подсчитано, что тело взрослого человека с нормальной массой тела содержит примерно 15 грамм этого химического вещества.
Применение в артрологии
В настоящее время принято считать внутрисуставное введение препаратов гиалуроновой кислоты одним из наиболее перспективных методов лечения патологии суставов. Эти лекарства обладают длительным терапевтическим эффектом и доказано уменьшают вероятность эндопротезирования.
Всемирная Организация Здравоохранения включила гиалуроновую кислоту в виде инъекций для суставов в рекомендованный список мероприятий при остеоартрозах.
Каких эффектов можно ожидать?
Снижение концентрации гиалуроновой кислоты в 2–3 раза в суставной полости приводит к значительным патологическим изменениям. Внутрисуставное введение этого полисахарида способствует улучшению качеств синовиальной жидкости.
Однако, роль гиалуроновой кислоты в артрологии не ограничивается только лишь амортизационной и смазочной функциями. Внутрисуставные инъекции таких лекарственных препаратов также способствуют:
- улучшению трофики хондроцитов, восстановлению хрящевой ткани;
- противовоспалительному эффекту;
- купированию боли.
Когда применять гиалуроновую кислоту?
Чаще всего в травматологической практике внутрисуставное введение гиалуроновой кислоты используется при артрозах и остеоартрозах. Важно учитывать размер сустава. Для мелких — применяется пероральный путь, в крупные — можно выполнять уколы.
Противовоспалительный, обезболивающий эффекты и восстановление хрящевой ткани прямо пропорциональны стадии патологического процесса.
Выполнение уколов в суставы при артрозе с умеренно выраженными симптомами позволяет добиться результатов на порядок выше, чем при запущенном поражении. В список показаний к применению могут быть включены посттравматические дефекты суставов, а также состояния после артроскопий.
Противопоказания
Как и любое лекарство, гиалуроновая кислота имеет противопоказания. В отличие от применяемых при патологии суставов НПВС их не так много. На что стоит обратить внимание:
- Препараты не применяют в детском возрасте.
- Известны случаи повышенной чувствительности к компонентам лекарственных средств, поэтому людям, склонным к аллергическим реакциям, нужно проводить кожный тест.
- Перед началом использования гиалуроновой кислоты необходимо исключить бактериальную природу патологии суставов. Применение полисахарида у таких пациентов может вызвать нежелательные осложнения.
Способ применения
Курс уколов препаратов гиалуроновой кислоты для суставов составляет 3–5 инъекций. Длительность лечения зависит от выраженности поражения. Крупным суставам необходимо больше процедур для снижения активности воспаления, уменьшения боли и восстановления хрящевой ткани. Внутрисуставные манипуляции делают с интервалом в 7 дней.
Уколы в суставы при артрозе или других патологиях можно проводить как в стационарных условиях, так и амбулаторно.
Одним из условий положительного результата при введении гиалуроновой кислоты является снижение нагрузки на пораженный сустав. Поэтому даже в поликлинических условиях нужно обеспечить разгрузку поврежденной конечности. После проведения курса терапии противовоспалительный, обезболивающий эффекты сохраняются до 6 месяцев. Также доказано улучшается подвижность в пролеченном суставе.
Лечение кортикостероидами
И если для лечения ревматических состояний кортикостероиды используются системно, то терапия артрозов или артритов иной природы происходит точечно, с внутрисуставным введением.
Одним из современных препаратов можно считать Дипроспан, который является лидером среди назначений травматологов.
Показания к применению
Инъекции Дипроспана можно использовать при любых заболеваниях суставах не связанных с бактериальной инфекцией. Локальное введение препарата способно быстро оказывать противовоспалительное действие и купировать боль.
Чаще всего такой путь доставки лекарственного средства применяют при поражении крупных суставов.
Как правильно применять Дипроспан?
Этот препарат можно вводить непосредственно в пораженный сустав. Режим дозирования подбирается индивидуально. Однако существуют общие рекомендации, которых необходимо придерживаться:
- Доза Дипроспана зависит от величины сустава. В мелкие и средние вводится от 0,25 мл до 1 мл. Инъекции в коленный сустав достигают 2 мл в объеме.
- Уменьшение симптомов воспаления (боль, нарушение функции) наблюдается в течение 2–4 часов после введения.
- Продолжительность противовоспалительного действия путем может достигать месяца и более, поэтому после нескольких инъекций лекарства необходимо корректировать дозировку и интервал между манипуляциями.
Отмена препарата происходит постепенно гиалуроновой снижения дозировки. После проведения длительной терапии за пациентом необходимо наблюдать как минимум в течение года.
Таким образом, чтобы избавить пациента от боли и улучшить качество его жизни нужно проводить комплексную терапию после детального обследования.
Препараты для лечения суставной патологии должны обладать противовоспалительным эффектом и способностью регенерировать хрящевую ткань.
Немаловажным условием выбора является минимум побочных реакций. Эти характеристики имеют соединения Дипроспан кислоты и стероиды (). В доказательной медицине собрано большое количество информации об эффективности внутрисуставного пути введения лекарственных средств. Однако эту манипуляцию должен выполнять травматолог в стационаре либо в амбулаторных условиях.
Какие уколы при артрозе необходимо делать
ВНУТРИСУСТАВНЫЕ ИНЪЕКЦИИ (ИНЪЕКЦИИ В СУСТАВ) Внутрисуставные инъекции часто применяются для оказания экстренной помощи при заболеваниях суставов. Во многих случаях внутрисуставной инъекцией можно действительно облегчить состояние пациента. Но в то же время уколы в сустав при артрозе делают гораздо чаще, чем это необходимо на самом деле. Именно об этой неверной, на мой взгляд, тенденции мне хочется поговорить подробнее.
Чаще всего в сустав вводят препараты кортикостероидных гормонов: кеналог, дипроспан, гидрокортизон, флостерон, целестон, метипред, депомедрол.
Кортикостероиды хороши тем, что они быстро и эффективно подавляют боль и воспаление при синовите (отеке и припухании сустава). Именно быстрота, с какой достигается лечебный эффект, — причина того, что кортикостероидные инъекции завоевали особую популярность среди врачей. Но привело это к тому, что внутрисуставные инъекции гормонов стали проводить даже без реальной необходимости. Например, я не раз сталкивался с тем, что гормоны вводили в сустав пациента с профилактической целью, чтобы предотвратить дальнейшее развитие артроза.
Однако проблема состоит в том, что как раз сам артроз кортикостероиды не лечат и лечить не могут. А значит, не могут и предотвратить развитие артроза! Кортикостероиды не улучшают состояние суставного хряща, не укрепляют костную ткань и не восстанавливают нормальное кровообращение. Все, что они могут, — уменьшить ответную воспалительную реакцию организма на то или иное повреждение в полости сустава. Поэтому применять внутрисуставные инъекции гормональных препаратов как самостоятельный метод лечения бессмысленно: они должны использоваться только в комплексной терапии артроза.
Например, у пациента выявлен артроз коленного сустава второй стадии, осложненный синовитом, то есть припуханием сустава из-за скопления в нем патологической жидкости. Скопление жидкости (синовит) затрудняет проведение лечебных процедур: мануальной терапии, гимнастики, физиотерапии. В такой ситуации врач проводит внутрисуставную инъекцию гормонального препарата, чтобы устранить синовит, а через неделю приступает к остальным активным лечебным мероприятиям — это правильный подход.
Теперь представим другую ситуацию. У пациента тоже гонартроз второй стадии, но без скопления жидкости и отека сустава. Нужно ли вводить в сустав кортикостероиды в данном случае? Безусловно, нет. Нет воспаления — нет «точки воздействия» для кортикостероидных гормонов.
Но даже если внутрисуставное введение кортикостероидов действительно необходимо, нужно соблюдать ряд правил. Во-первых, нежелательно делать такие инъекции в один и тот же сустав чаще, чем раз в 2 недели. Дело в том, что введенное лекарство «заработает» в полную силу не сразу и врач сможет окончательно оценить эффект процедуры только спустя 10—14 дней.
Нужно также знать, что обычно первая инъекция кортикостероидов приносит больше облегчения, чем последующие. И если первое внутрисуставное введение препарата не дало результата, маловероятно, что его даст второе или третье введение того же препарата в то же место. В случае неэффективности первой внутрисуставной инъекции нужно либо сменить препарат, либо, если смена лекарства не помогла, точнее выбрать место укола.
Если и после этого введение кортикостероида в сустав не дало нужного результата, лучше отказаться от самой идеи лечения этого сустава гормональными препаратами. Тем более что проводить инъекцию гормонов в один и тот же сустав больше 4—5 раз вообще крайне нежелательно, иначе существенно повышается вероятность побочных эффектов.
Больше других меня поразили два подобных случая. Одному из пациентов было сделано «всего» десять инъекций кеналога, при этом процедура проводилась ежедневно, даже без положенного десятидневного перерыва, необходимого для оценки результатов инъекции. А второму больному вводили гормоны, соблюдая интервал (правда, всего по 3—5 дней), но при этом за курс лечения бедняга получил 20 инъекций кортикостероидов в один и тот же коленный сустав!
Казалось бы, «переборщил» доктор немного — ничего страшного. Разве может быть какой-либо вред от подобного лечения? Оказывается, может! Во-первых, при каждом уколе сустав хоть и незначительно, но травмируется иглой. Во-вторых, при внутрисуставной инъекции всегда существует некоторый риск попадания инфекции в сустав. В-третьих, частые введения гормонов провоцируют нарушение структуры связок сустава и окружающих мышц, вызывая относительную «разболтанность» сустава.
И самое главное, частые инъекции кортикостероидов ухудшают состояние тех пациентов, у которых поражение суставов сочетается с сахарным диабетом, повышенным артериальным давлением, ожирением, почечной недостаточностью, язвенной болезнью желудка или кишечника, туберкулезом, гнойными инфекциями и психическими заболеваниями. Даже введенные исключительно в полость сустава, кортикостероиды оказывают влияние на весь организм и могут обострить течение перечисленных заболеваний.
Несколько полезнее вводить в пораженный артрозом коленный сустав хондропротекторы (алфлутоп, хондролон или гомеопатический Цель Т). Эти препараты применяются курсами, в течение 2—3 лет. За курс лечения проводится от 5 до 15 инъекций хондропротекторов в один сустав, в год проводят в среднем 2—3 таких курса.
Преимущество этих лекарств в их способности воздействовать на причину заболевания: они улучшают состояние хрящевой ткани и нормализуют обмен веществ в суставе. То есть, в отличие от кортикостероидов, хондропротекторы не только устраняют симптомы болезни, но и лечат артроз. Возникает вопрос: почему же внутрисуставное введение хондропротекторов реже используется врачами?
Все дело в том, что эти препараты помогают только 50—70% больных, и угадать, будет эффект от их применения или нет, заранее невозможно. К тому же требуется провести довольно много инъекций в сустав, что, как мы говорили, повышает риск травмирования сустава иглой и увеличивает риск осложнений.
К тому же действие этих препаратов, в отличие от гормонов, развивается медленно, и, значит, хондропротекторы производят меньшее впечатление на пациента.
Подобное обстоятельство имеет немаловажное значение в условиях коммерциализации медицины: в наши дни пациенты часто вынуждены платить деньги за лечение.
И они считают, что средства потрачены не зря, только если получают быстрый результат от лечения. Потому далеко не каждый больной согласится на ежегодное проведение двух-трех курсов по 5—10 внутрисуставных введений хондропротекторов, учитывая относительно высокую стоимость таких инъекций при отсутствии гарантии выздоровления.
Остенил — 1 %-й раствор гиапуроната натрия — еще называют «жидким протезом» или «жидким имплантатом». Введенный в больной сустав, он постепенно восстанавливает до нормы характеристики синовиальной жидкости — естественной «смазки» для сустава. Остенил также образует защитную пленку на поврежденном хряще, предохраняющую его ткань от дальнейшего разрушения и улучшающую скольжение соприкасающихся хрящевых поверхностей.
Кроме того, остенил проникает в глубь хряща, улучшая его упругость и эластичность. Благодаря остенилу «подсохший» и истончившийся при артрозе хрящ восстанавливает свои амортизирующие свойства. В результате ослабления механической перегрузки уменьшается боль в больном суставе и увеличивается его подвижность.
Целесообразнее всего вводить остенил в опорные суставы, которые и страдают артрозом в первую очередь — коленные, тазобедренные, а также в плечевые суставы. Для лечения этих суставов используют стандартные предварительно заполненные стерильные шприцы с лекарством, объемом по 2 мл, содержащие 20 мг действующего вещества.
Для лечения мелких суставов конечностей (голеностопных, локтевых, лучезапястных и суставов пальцев рук или ног), а также артроза челюстного сустава (!) выпускается остенил мини: экономичный шприц меньшего объема, по 1 мл, в которых содержится 10 мг действующего вещества.
Обычно для лечения артроза проводят от 3 до 5 инъекций остенила в крупные суставы (в каждый пораженный сустав) и 1—3 инъекции остенила мини в мелкие суставы. Инъекции делают с интервалом от 5 до 10 дней. Подобный курс проводят 1—2 раза в год: при артрозе первой стадии на протяжении двух лет; при артрозе второй стадии — на протяжении 2—3 лет; при артрозе третьей стадии — в течение 3—4 лет.
При этом введенный правильно в полость сустава остенил практически не дает побочных эффектов.
К сожалению, препараты гиалуроновой кислоты стоят недешево. Но зато их применение позволило в буквальном смысле «поставить на ноги» многих больных из тех, кого раньше, до появления этих препаратов, однозначно пришлось бы оперировать. Что особенно актуально, учитывая стоимость операции на суставах, применение остенила даже на протяжении нескольких лет в любом случае и во всех смыслах обходится пациенту дешевле операции по эндопротезированию сустава.
Это важно знать! Препараты гиалуроновой кислоты моментально разрушаются в суставе, в котором имеются явные признаки воспаления. Поэтому их практически бесполезно вводить пациенту с активной стадией артрита. Зато их полезно использовать при стойкой ремиссии артрита для лечения явлений вторичного артроза.
При артрозе тоже надо обращать внимание на подобные моменты. Скажем, если сустав пациента «распирает» от скопления лишней, патологической жидкости, имеет смысл сначала «погасить» явления синовита (воспаления) и убрать излишнюю патологическую жидкость с помощью предваряющей внутрисуставной инъекции гормонов или приемом нестероидных противовоспалительных препаратов. И только потом вводить остенил в сустав, освобожденный от воспалительных элементов.
| Видео (кликните для воспроизведения). |
Источники:
Приветствую Вас на нашем ресурсе. Я Артем Постников. Я уже более 10 лет работаю травматологом. В настоящее время являюсь профессионалом в своей области, хочу подсказать всем посетителям сайта как решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны для того чтобы донести как можно доступнее всю нужную информацию. Однако чтобы применить все, описанное на сайте всегда необходима обязательная консультация у специалистов.