Содержание
Важно! К остеоартрозу имеют склонность женщины, перешагнувшие рубеж 45 лет. Если говорить об общем масштабе болезни, она поражает 15% населения планеты. Остеоартроз голеностопного сустава – наиболее типичная форма данного заболевания, которое занимает одно из ведущих мест по тяжести патологий двигательной функции.
Причины, приводящие к остеоартрозу
Существуют три основные причины, вызывающие развитие деформирующего артроза голеностопа:
- Самая распространенная причина – травмы голеностопа.
- Дисплазия – врожденная патология формирования тканей сустава.
- Хронический воспалительный процесс, приводящий к развитию вторичного остеоартроза. Вторичным называется остеоартроз, возникший на фоне другой патологии.
Кроме этих непосредственных причин заболевания существуют еще и факторы риска. К ним относятся:
- Врожденные или наследственные заболевания костного аппарата и соединительной ткани, мутации в ДНК.
- Внешние воздействия среды обитания пациента (интоксикации, переохлаждение, хронические микротравмы и операции на суставах).
- Дефицит некоторых элементов в питании и витаминов, метаболические нарушения.
- Ожирение.
- Заболевания эндокринной системы и синтеза гормонов (сюда же относится и период менопаузы у женщин).
Симптомы артроза
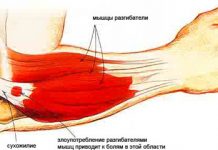
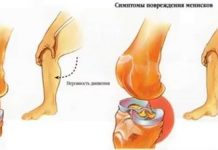
Деформирующий остеоартроз голеностопного сустава проявляется болью. При нагрузках на сустав боль усиливается и исчезает в состоянии покоя. Дискомфорт и тупые ноющие болевые ощущения могут беспокоить пациента и ночью. Это объясняется застоем венозной крови в пораженной костной ткани.
Обычно в утренние часы возникают так называемые стартовые интенсивные боли, которые очень быстро уменьшаются по мере того, как человек «расхаживается». Такое состояние возникает из-за трения костных поверхностей друг о друга.
При деформирующем артрозе 2-й и 3-й степени возникает скованность и ограничение подвижности в суставе. Это связано с присутствием в суставной полости фрагментов разрушения костной и хрящевой ткани. Эта же самая причина может спровоцировать заклинивание ноги в определенном положении.
По мере прогрессирования остеоартроза (последующие степени развития заболевания) костная ткань разрастается, что является причиной деформации и больших функциональных изменений в суставах
Лечение артроза голеностопа 1-й и 2-й степени
Лечение заболевания должно быть направлено на:
- выявление вызвавшей болезнь причины и устранение ее;
- снятие синдрома боли;
- обеспечение суставу подвижности;
- замедление процессов разрушения костной и хрящевой ткани.
В первую очередь на больной сустав необходимо снизить нагрузку. Для этого полным людям нужно сбросить лишний вес, всем остальным больным ограничить физическую активность и сократить длительность ходьбы. В отягченных ситуациях возможно временное пользование тростью либо костылями.
Лечение лекарственными препаратами заключается в назначении нестероидных противовоспалительных средств. Эти медикаменты устраняют признаки воспаления, уменьшают боль, однако не оказывают воздействия на непосредственную причину остеоартроза.
Препараты могут быть представлены любой лекарственной формой (гели, мази, инъекции), используются обезболивающие таблетки при болях в суставах.
Обратите внимание! Поскольку эта группа лекарств отрицательно влияет на слизистую желудка, при их длительном применении следует консультироваться с врачом. Лечение артрозов всегда предполагает использование мазей, кремов и гелей на основе НПВС.
Физиотерапевтическое лечение основано на восстановлении двигательной функции голеностопа, улучшении питания сустава и его кровоснабжения. Чаще всего при артрозе используют:
- УВЧ-терапию;
- магнитотерапию;
- лазерное облучение;
- электрофорез с гидрокортизоном и анальгином;
- аппликации теплого парафина.
ЛФК при артрозе
Немалую роль при лечении остеоартроза играет ежедневная лечебная физкультура. В целях укрепления связочного аппарата ортопеды при деформирующем остеоартрозе назначают лечебную гимнастику.
Упражнение № 1
Исходное положение: лежа на спине с вытянутыми и расслабленными ногами. Обе стопы попеременно поворачивать внутрь и наружу. В упражнении не должно быть резких движений, амплитуда минимальная. В том же ИП вращать стопами по часовой стрелке и против нее.
Упражнение № 2
Выполнять имитацию ходьбы сидя на низком стуле. Пятки и носки нужно поочередно поднимать и опускать.
Упражнение № 3
В отличие от коленного и тазобедренного суставов голеностопный диартроз протезируют крайне редко. Намного чаще применяют метод удаления лишней ткани.
Лечение народными средствами
Лечение артроза голеностопа народными средствами на начальных стадиях заболевания может оказаться эффективным. Оно позволяет уменьшить болевой синдром и воспалительные изменения. Пациент дома может самостоятельно приготовить несколько мазей.
- Дать рису набухнуть и измельчить его блендером. Смешать кашицу с вазелином и делать на ночь компресс.
- Порошок полыни, глицерин и оливковое масло нагреть на водяной бане и настаивать 2 дня. Далее состав нужно процедить и поместить в холодильник для хранения. Больной голеностопный сустав мазать каждый день утром и вечером.
- Лист ягоды брусники настаивают на кипятке 30 минут. Настой нужно принимать перед едой по 30 мл.
- Смесь оливкового масла и чеснока в пропорции 10:1 следует принимать перед завтраком по ½ чайной ложки.
Несвоевременно начатое лечение артроза голеностопного сустава чревато быстрым разрушением хряща и кости. Оба эти явления будут прогрессировать. Поэтому, заметив у себя первые признаки заболевания, нужно немедленно обратиться к врачу.
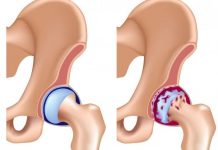
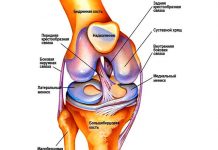
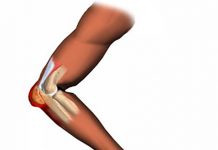
Остеоартроз голеностопного сустава представляет собой хроническое заболевание, которое характеризуется дегенеративными и воспалительно-дистрофическими процессами в суставе. Поражается при этом не только хрящевая ткань, но и кость, а также другие структуры (связки, сухожилия, мышцы).
Голеностопный сустав образован эпифизами больше-, малоберцовой и таранной костей. В его образовании принимают участие также межберцовые и таранно-малоберцовые связки. Они укрепляют и стабилизируют такое соединение. Сустав тесно связан с подтаранным и таранно-пяточным сочленениями, благодаря чему в нем выполняются не только сгибание и разгибание, но также отведение-приведение и пронация-супинация.
Причины артроза голеностопа
Артроз является постоянным спутником людей пожилого возраста. Общее старение организма не обходится без вовлечения суставного аппарата. Но в последнее время все чаще стали болеть и молодые люди. Как правило, этому способствуют:
- Травмы голеностопного сустава.
- Повышенная нагрузка: при избыточном весе, у грузчиков, спортсменов-тяжелоатлетов, танцоров.
- Длительное ношение неудобной обуви, в том числе на высоком каблуке.
- Воспалительная патология стопы.
- Обменные заболевания: сахарный диабет, гипотиреоз, подагра.
- Недостаток эстрогенов у женщин в постменопаузе.
Если есть провоцирующие факторы, необходимо обратиться к врачу для оценки риска возникновения болезни и организации профилактических мероприятий.
Симптомы при артрозе голеностопа
Признаки артроза голеностопа во многом неспецифичны и поначалу незаметны, поэтому часто остаются незамеченными, а заболевание продолжает прогрессировать. По мере усиления хрящевой деструкции происходит нарастание симптоматики, а суставная патология приобретает все более упорный характер.
Артроз 1 степени
Поначалу возникновение боли в суставе обусловлено только длительной нагрузкой (ходьба, ношение тяжестей). Часто появляются щелчки во время движений в голеностопе, утомляемость. Еще нет утренней скованности, а подвижность в суставе остается на прежнем уровне.
Данные рентгенологического обследования говорят о наличии околосуставного остеопороза, возможно некоторое расширение щели сустава по причине хрящевой гипотрофии. Однако часто бывает, что и эти проявления артроза не видны. Благодаря применению компьютерной томографии можно с большей вероятностью выявить болезнь на ранних этапах.
Артроз 2 степени
На этой стадии развития артроз характеризуется постоянным болевым синдромом, который сохраняется в покое, усиливаясь при нагрузках. Заметна метеозависимость боли, уже появляется скованность в суставе по утрам, хруст и щелчки становятся частыми. Происходит формирование тугоподвижности в голеностопе, многие обращают внимание на возникновение опухоли щиколотки, деформации сустава.
Рентгенография выявляет характерные симптомы артроза: сужение суставной щели, формирование костных разрастаний (остеофитов), уплощается таранно-берцовый блок.
Артроз 3 степени
При дальнейшем прогрессировании артрозо-артрит голеностопного сустава проявляется выраженным ограничением объема движений, значительными деформациями. Развивается атрофия мышц голени, сустав практически неподвижен – возможны только небольшие колебательные движения.
При дополнительном обследовании видны такие признаки: существенное сужение суставной полости, множественные остеофиты. В процесс часто вовлечен и таранно-пяточный сустав.
Третья стадия является показанием для оформления группы инвалидности.
Двигательная активность пациентов значительно снижена, затруднена ходьба и выполнение повседневной работы. Чтобы этого не допустить, нужно при первых же симптомах артроза обратиться к врачу, поскольку эффект лечения в первую очередь зависит от своевременности проводимых мероприятий.
Лечение деформирующего артроза голеностопа
Лечение при артрозе голеностопа состоит из различных методик и средств, оказывающих положительное воздействие на структуры сустава. Терапевтическая тактика базируется на степени артроза, индивидуальных особенностях организма и современных возможностях медицины. Комплекс лечебных процедур при деформирующем артрозе голеностопного сустава включает:
- Медикаментозное лечение.
- Физиотерапия.
- Упражнения лечебной гимнастики и массаж.
- Оперативное лечение.
- Лечение народными средствами.
Поражение артрозом голеностопа требует использования тех методик, которые дают наиболее быстрый и стойкий эффект, поскольку от этого зависит качество жизни пациента. Лечить остеоартроз нужно так, чтобы удалось достичь таких основных моментов:
- Обезболивания.
- Устранения воспалительного процесса.
- Усиления кровообращения в околосуставных тканях.
- Восстановления подвижности голеностопа.
Применение тех или иных методов должно быть строго обоснованным, самолечение не допускается. Лечение остеоартроза голеностопного сустава в домашних условиях не должно идти вразрез с врачебной тактикой, все манипуляции нужно согласовывать со специалистами.
Лекарственные препараты
Для быстрого устранения боли, воспаления и улучшения состояния хряща рекомендован прием анальгетиков, противовоспалительных препаратов, хондропротекторов. Дозировка и курс лечения определяется лечащим врачом на основании выраженности симптомов, стадии болезни и с учетом противопоказаний.
Лекарства, как правило, призваны ликвидировать острый процесс и перевести болезнь в состояние ремиссии, чтобы была возможность применять другие методы лечения. Не рекомендуется самостоятельно начинать или прекращать их прием без согласования с доктором.
Лечение народными средствами
При артрозах голеностопа можно пользоваться также рецептами по приготовлению травяных настоек, отваров и настоев. Хороший эффект дает использование компрессов, мазей и растирок на основе природного сырья. Можно прогревать сустав песком или солью, насыпанными в мешочек. Применяя эти методы в домашних условиях, нельзя отказываться от традиционного лечения.
Физиотерапевтические методы
Лечить артроз щиколотки необходимо с использованием методов физического воздействия. Их применение обосновано не только после стихания воспалительного процесса, но и во время его, так как позволяет снять обострение. На практике при артрозах голеностопа назначают такие процедуры:
- Магнитотерапию;
- Лазерное лечение;
- Электрофорез;
- Парафинотерапию;
- Грязелечение;
- Бальнеотерапию;
Хороший эффект отмечается в сочетании с лекарствами – пациенты вскоре наблюдают уменьшение боли и опухоли в области голеностопа. Пользоваться такими методами можно при любой степени болезни, а также при травмах, чтобы не допустить посттравматический артроз голеностопного сустава. Физиопроцедуры помогают сращению перелома, ускорению заживления тканей.
Магнитотерапия
При артрозе голеностопа используют чаще всего местное лечение магнитным полем. Для этого рекомендовано ношение специальных стелек. Так происходит воздействие на область голеностопного и таранно-пяточного сочленений, улучшается трофика тканей, уменьшаются клинические симптомы артроза.
Лазерное лечение
Применение лазерного излучения обосновано его действием на молекулярном уровне и усилением кровообращения. Чаще всего пользуются световым потоком в инфракрасном спектре. Благодаря применению современных аппаратов и достаточной глубине проникновения лазера в ткани можно добиться точного позиционирования луча – непосредственно в голеностоп или таранно-пяточный сустав.
Грязелечение
Лечение грязью и глиной широко применяется при санаторно-курортном лечении. Можно использовать как общее воздействие (принимая ванны), так и местные эффекты такого метода (при аппликациях). Грязи обладают комплексным составом с содержанием большого количества полезных органических и минеральных веществ.
ЛФК и массаж
Упражнения лечебной физкультуры показаны при артрозах любой степени. Начинать гимнастику нужно уже при первых проявлениях болезни, когда еще нет выраженных нарушений. Это даст возможность не допустить прогрессирования болезни и вернуть голеностопу нормальную функцию.
ЛФК проводится на фоне физиотерапии и в сочетании с массажем. Только так можно обеспечить выраженный эффект.
Упражнения
Лечить артроз с поражением голеностопа помогут такие упражнения:
- Лежа на спине, по очереди проводят отведение пятки и носка, осуществляют вращение стопами.
- Сидя на стуле и держа стопы на полу, выполняют движения, как при ходьбе.
- Не отрывая пятки от пола, проводят перекаты стопой в стороны.
- Движения пальцами стопы: сведение и разведение до максимума.
В постоянстве и настойчивости кроется успех лечебной гимнастики. Ее выполнение должно быть обязательным в комплексном лечении артроза голеностопного сустава.
Массаж
Важную роль играет массаж при деформирующем артрозе голеностопного сустава. Наиболее часто применяются техники разминания и растирания. Это позволяет улучшить кровообращение, снять спазм и замедлить развитие соединительной ткани. Массируют не только околосуставную область, но и голень, стопу. Массаж применяют в комплексе с упражнениями.
Современная медицина располагает большим количеством методов, которые позволяют вылечить деформирующий остеоартроз голеностопного сустава, избавив пациента от длительных ограничений.
Рекомендации опытного специалиста в сочетании с собственными усилиями всегда дадут положительный результат.
Лучший метод лечения ревматоидного артрита
Разрушение суставно-хрящевых тканей голеностопа называют артрозом, но если в патологический процесс вовлекаются ткани прилегающих костей, то диагностируется остеоартроз. Патология встречается у пациентов различного возраста, но чаще лечение остеоартроза голеностопного сустава необходимо людям за 50. У большинства пациентов остеоартроз формируется вследствие воспалительных процессов в суставных тканях.
Механизм развития патологического процесса
Когда человек двигается, то основная нагрузка ложится на стопы. При развитии артрозных процессов первыми под удар попадают хрящи. Они становятся неэластичными, разрушаются и утрачивают амортизирующие функции, что значительно повышает механическую суставную нагрузку и увеличивает вероятность сухожильных либо связочных растяжений или разрывов.
В результате воспалительных и деформирующих процессов в конечностях серьезно нарушаются процессы кровообращения, меняется суставная структура, образуются костные наросты, что вызывает двигательные ограничения и мышечную атрофию.
Причины заболевания
- Неправильный рацион;
- Отсутствие ЗОЖ;
- Постоянное ношение обуви на запредельно высоких каблуках, что приводит к деформации;
- Генетически обусловленная предрасположенность к остеоартрозу;
- Высокий рост, из-за чего у пациентов перегружаются все суставы нижних конечностей;
- Профессиональный спорт, связанный с боксом, танцами или резкое прекращение спортивной карьеры.
Распространенными причинами развития голеностопного остеоартроза являются:
- Долговременные перегрузки суставных тканей, связанные с длительным пребыванием на ногах, ожирением или перетаскиванием чрезмерно тяжелых предметов;
- Регулярное переохлаждение конечностей, связанное с ношением холодной обуви (например, если в зимние морозы ходить в осенних ботинках);
- Неправильно сформировавшаяся стопа, плоскостопие, разная длина конечностей и пр.;
- Травматические повреждения суставных тканей голеностопа, приводящие к трещинам в хрящах, особую опасность представляют незначительные микротравмы у спортсменов;
- Эндокринологические нарушения, воспалительные процессы, обменные нарушения, внутриорганические поражения;
- Деформационные изменения пальцев на стопе;
- Сопутствующие патологические состояния дегенеративного характера вроде полиартрита и пр.
Степени развития патологии
При диагностировании врачи обязательно приписывают патологии определенную стадию развития. Всего их три:
- Первая степень остеоартроза устанавливается на начальных этапах патологического процесса. На этой стадии отсутствуют какие-либо значительные повреждения хрящей, на рентгенограмме не обнаруживается патологических изменений. Хотя патология уже развивается, потому как хрящевые ткани уже страдают от дефицита питания;
- Второй остеоартрозной степени свойственно увеличение выраженности симптомов. Усиливаются и приобретают постоянный характер болевые ощущения, сам сустав подвергается деформационным процессам и становится больше. Рентгенография показывает наличие костнотканных разрастаний за пределы голеностопного сустава. Благодаря яркой симптоматике пациенты чаще всего приходят к врачу именно с этой степенью патологии;
- При третьей степени остеоартроза деформация заметна без каких-либо приборов и исследований. На этой стадии диагностируется деформирующий голеностопный остеоартроз.
Симптомы остеоартроза голеностопа
Как говорилось ранее, начало болезни протекает незаметно. С приближением остеоартроза ко второй степени начинают проявляться такие признаки:
- Болезненный синдром, возникающий после какой-либо физически тяжелой деятельности. После отдыха боль отступает. Болевой симптоматике свойственно усиление при холодной и сырой погоде, причем боль является непостоянной и тупой;
- Во время любого движения голеностопом можно услышать хрустящие звуки, возникающие по причине неровной поверхности суставной фракции;
- По утрам больного начинает беспокоить затрудненное движение сустава, мышцы в области голеностопа находятся в постоянном напряжении;
- Область над суставом часто припухает, отекает и краснеет;
- Поскольку сустав подвергается постепенной деформации с последующим разрастанием костных тканей, то эти процессы отражаются на походке больного;
- Когда болезнь достигает своего пика, то пациент уже не может наступить на конечность, пораженную остеоартрозом.
Тактика лечения
Основными задачами лечения являются:
- Устранение воспаления;
- Купирование боли;
- Возвращение первоначальных функций суставу;
- Нормализация обменных процессов в суставных тканях.
Если терапевтические меры принимать на начальных этапах голеностопного остеоартроза, то эффективность будет максимальной. Именно поэтому обращение к специалистам на ранних сроках развития имеет такое огромное значение. Если причиной остеоартроза является ожирение, то рекомендуется ограничить питание и приобрести специализированную ортопедическую обувь. Обычно при остеоартрозе происходит суставная деформация, поэтому обычная обувь жмет.
Комплексный подход в лечении остеоартроза предполагает снижение болевой симптоматики и восстановление суставной функциональности. Поэтому комплекс терапевтических мер складывается из следующих методик:
- Консервативное лечебное воздействие, предполагающее прием противовоспалительных и болеутоляющих нестероидных средств;
- Физиотерапевтические процедуры и реабилитационные физические программы;
- Дополнительное лечение с применением лечебной физкультуры, мануальные терапевтические методы, массажные процедуры и пр.;
- Гормональная терапия стероидными препаратами, предназначенными для внутрисуставного введения. Обычно используют Индометацин, Пироксикам, Ортофен и пр. Подобные препараты способствуют улучшению вещественнообменных процессов в суставно-хрящевых тканях;
- Оперативное лечение применяется, если нехирургические методики не смогли улучшить положение пациента и восстановить суставную функциональность.
При выполнении физкультуры рекомендуется проводить ежедневные сеансы длительностью не меньше часа, тогда от гимнастик будет явный эффект. Что касается физиотерапевтических процедур, то в лечении голеностопного остеоартроза применяется ультразвуковое лечение, микроволновая терапия, электрофорез, термические аппликации, баролечение, магнитотерапия и пр.
Хирургическая терапия
Если положительной динамики консервативная терапия не дает, то используются методы хирургического лечения:
- Артродез – это оперативная процедура, во время которой осуществляется удаление всей суставной фракции голеностопа, а костные структуры сращивают;
- Эндопротезирование предполагает вживление вместо поврежденного сустава протезов;
- Артроскопию обычно проводят при некупируемых болях и прочей неустранимой симптоматике. Устраняют поврежденные части сустава, остеофиты и пр.
При любом лечении пациентам с остеоартрозом рекомендуется придерживаться диетического рациона, чтобы контролировать вес и предупредить излишние суставные нагрузки. Рекомендуется обогатить рацион кальцийсодержащими продуктами, витаминами. А от употребления спиртного рекомендуется отказаться, потому как этанол является провоцирующим фактором остеоартроза.
Специалисты также рекомендуют санаторно-курортное лечение, которое считается особенно результативным. Кроме того, при такой терапии пациент будет находиться под постоянным наблюдением разнопрофильных специалистов, которые и подберут наиболее толковое лечение.
Дабы не допустить хирургической операции, рекомендуется принимать меры уже при первых начинающихся признаках голеностопного остеоартроза. Раннее обращение к квалифицированным докторам поможет избежать множества необратимых изменений в суставных тканях и значительно облегчит процесс лечения.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Артроз (остеоартроз) представляет собой одно из наиболее распространенных
инвалидностью
При развитии остеоартроза голеностопного сустава происходит постепенное изменение хрящевой и костной ткани суставных поверхностей. В результате нарушается процесс взаимного скольжения данных структур. Из-за этого возникает воспалительная реакция, сопровождающаяся характерными симптомами — болевое ощущение, скованность движений.
Процесс развития остеоартроза голеностопного сустава занимает много времени, и в большинстве случаев
боль
и скованность движений возникают только на довольно продвинутой стадии заболеваний. Поначалу же какие-либо симптомы и жалобы могут отсутствовать вовсе. В большинстве случаев артроз голеностопного сустава возникает на фоне различных поражений сустава, таких как
перелом
, травма или воспалительное поражение. Следует отметить, что предшествующие остеоартрозу состояния могут возникать за несколько лет до развития основной патологии.
При данной патологии больные обычно жалуются на нарушенную подвижность, некоторую отечность и боль в пораженных суставах. По мере прогрессирования заболевания возникает болевое ощущение при ходьбе и при удержании собственного веса. В некоторых случаях боль может сохраняться даже во время отдыха. При тяжелом течении остеоартроза может возникнуть значительная деформация костных структур.
На сегодняшний день существует несколько методов лечения, которые позволяют с некоторой долей эффективности устранить симптомы заболевания, а также замедлить его развитие. Следует понимать, что зачастую данная патология является следствием другого заболевания, которое и надо лечить в первую очередь. Кроме того, не стоит игнорировать возможные последствия остеоартроза, которые не ограничиваются нарушением функции одного лишь голеностопного сустава, но могут затронуть и другие органы и системы организма.
Анатомия голеностопного сустава и суставов стопы
Стопа представляет собой анатомическую область, расположенную ниже голеностопного сустава. Это дистальная (
нижняя
В анатомии стопы можно рассматривать следующие отделы:
- голень;
- голеностопный сустав;
- стопа.
Голень Голенью называется нижняя часть ноги, от коленного до голеностопного сустава. Она выполняет опорную функцию. Также на уровне голени располагаются мышцы, которые осуществляют движения в голеностопном суставе. При артрозе стопы данная анатомическая область затрагивается редко. В основном патологический процесс локализуется ниже. Однако ряд травм на уровне голени может поспособствовать развитию артроза стопы.
Основными структурами голени являются:
- Кости голени. На уровне голени располагается 2 основные кости — большеберцовая и малоберцовая. Большая берцовая кость является более толстой и несет основную нагрузку. На ней же (в нижней ее части) располагается суставная поверхность, участвующая в формировании голеностопного сустава. В верхней части кости имеются так называемые мыщелки (особые отростки), участвующие в формировании колена. Внизу на большой берцовой кости имеется выступ – внутренняя (медиальная) лодыжка. Она необходима для более прочной фиксации голеностопа. Малая берцовая кость расположена латерально (с внешней стороны). Она также участвует в укреплении голеностопа через формирование латеральной лодыжки. К большой берцовой кости она крепится в верхней части через головку и особые связки.
- Мышцы голени. Все мышцы голени с анатомической точки зрения делятся на 3 основные группы. Каждая из этих групп заключена в собственный «футляр» и соединительной ткани. Передняя группа мышц отвечает за разгибание пальцев ноги и подъем носка вверх. Сюда относятся передняя большеберцовая мышца, длинный разгибатель пальцев и длинный разгибатель большого пальца стопы. Мышцы, расположенные позади большеберцовой кости, объединены в заднюю группу. Они отвечают за сгибание пальцев стопы и опускание носка вниз. Эта группа мышц наиболее массивна, так как при подъеме на носки, прыжках или ходьбе она может поднимать вес всего тела. К задней группе мышц относятся трехглавая мышца голени, длинный сгибатель пальцев стопы, задняя большеберцовая мышца и подколенная мышца. Мышцы нижней группы отвечают за боковые и вращательные движения стопы. Они представлены длинной и короткой малоберцовыми мышцами.
- Соединения костей голени. Большая и малая берцовые кости соприкасаются в двух очках – вверху (головкой малоберцовой кости) и внизу (ну уровне лодыжки). В верхней части между ними расположен особый плоский сустав. Он укреплен большим количеством связок и не предполагает активных движений. На остальном промежутке между костями натянута особая перепонка из соединительной ткани.
Некоторые заболевания и травмы голени могут привести к тому, что вес тела будет передаваться на голеностопный сустав неравномерно, либо тонус мышц разных групп будет неодинаковым. Это может привести к постепенно прогрессирующему артрозу сустава.
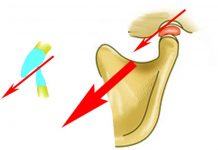
Голеностопный сустав
Голеностопный сустав имеет форму блока и образован в месте соединения костей голени и таранной кости. В этом суставе обеспечиваются сгибательные и разгибательные движения на величину до 90 градусов. Связки, включенные в структуру этого сустава, расположены с внутренней (
дельтовидная связка
) и внешней стороны (
передняя и задняя таранно-малоберцовые связки и пяточно-малоберцовая связка
Стопа
Основными функциями стопы является обеспечение опоры и осуществление перемещения. В ходе эволюции человеческая стопа претерпела ряд изменений и со временем приобрела характерное строение в форме сводчатой арки. Другими отличительными особенностями стопы человека являются укороченные пальцы и укрепленный медиальный (
внутренний
) край. В анатомии стопы различают три главные структуры — кости стопы, связки стопы и мышцы стопы.
Кости стопы делят на несколько отделов:
- Кости предплюсны. Данный отдел представлен наиболее массивными и прочными костями стопы. Это обусловлено огромной нагрузкой, приходящейся на данную область при ходьбе. К переднему отделу предплюсны причисляют ладьевидную, кубовидную и три клиновидных кости, а к заднему пяточную и таранную. Таранная кость расположена ближе всех к костям голени и обеспечивает соединение с ней за счет суставной поверхности – блока таранной кости. Она играет роль своеобразного буфера, сочлененного с ладьевидной и пяточной костями, а также с суставными поверхностями лодыжек. Пяточная кость является самой большой из костей стопы. Она имеет удлиненную форму, сплюснутую с боков и соединена с таранной и кубовидной костями. Ладьевидная кость расположена между таранной и клиновидными костями. Она имеет выпуклую кпереди форму и является ориентиром в определении высоты свода стопы. Кубовидная и клиновидные (внутренняя, промежуточная и внешняя) кости расположены между костями плюсны и передним отделом предплюсны.
- Кости плюсны. Представлены пятью трубчатыми костьми, имеющими трехгранную призмовидную форму. Данные кости состоят из основания, тела и головки и обладают суставными поверхностями, соединяющими их с костями предплюсны и другими плюсневыми костями. На головках плюсневых костей также расположены суставные поверхности, которые обеспечивают их соединение с проксимальными (наименее удаленными от туловища) фалангами стопы.
- Кости пальцев. Различают дистальные (наиболее удаленные от туловища) промежуточные и проксимальные фаланги. Как у пальцев руки первый палец состоит всего из двух фаланг, однако на стопе фаланги короче и значительно шире. Также на стопе более выражены сесамовидные кости, расположенные в месте соединения костей плюсны и проксимальных фаланг.
Связочный аппарат стопы, помимо голеностопного сустава, рассмотренного ниже, представлен в нескольких суставах, которые в редких случаях также могут поражаться артрозом.
Наиболее значимыми суставами стопы являются:
- Таранно-пяточно-ладьевидный сустав. Представляет собой место соединения таранной, пяточной и ладьевидной костей, имеющее шаровидную форму. Данный сустав обеспечивает вращательные движения стопы.
- Предплюсне-плюсневые суставы. Данный сустав представлен огромным количеством мелких, малоподвижных связок. Их совокупность образует твердую основу стопы. Наиболее значимой из них является длинная подошвенная связка.
- Плюснефаланговые суставы. Плюснефаланговые суставы имеют шаровидную форму. В основном они участвуют в сгибании и разгибании пальцев.
Мышцы стопы делят на мышцы подошвенной и тыльной поверхности. Мышцы тыльной поверхности стопы участвуют в сгибании пальцев, а также в значительной мере участвуют в ходьбе и беге. Эти мышцы значительно сильнее мышц подошвенной поверхности. К ним относят короткий разгибатель пальцев и короткий разгибатель большого пальца стопы. Мышцы подошвенной поверхности делятся на внутреннюю, наружную и среднюю группы. Все эти группы мышц отвечают за моторику пальцев стопы (их сведение, разведение и сгибание).
Причины артроза суставов стопы
Чаще всего при остеоартрозе поражаются крупные суставы нижних конечностей. Это объясняется тем, что при ходьбе (
или просто в вертикальном положении
) на них приходится нагрузка от веса всего тела. По статистике наиболее распространены артроз колена, тазобедренного сустава, позвоночника и стопы. Из суставов стопы наибольшая нагрузка приходится на голеностопный сустав. Мелкие суставы свода стопы, плюсны и предплюсны укреплены связками таким образом, что нагрузка распределяется равномерно. Они поражаются чаще при системных заболеваниях соединительной ткани.
Основными причинами возникновения остеоартроза голеностопного сустава являются:
- воспалительная реакция;
- травма;
- врожденное нарушение работы сустава.
Данная классификация дает достаточно широкое представление о возможных причинах данной патологии, однако она в большей степени основана на механизмах возникновения данной патологии, чем на первоначальных причинах ее возникновения. Для лучшего понимания факторов, которые могут спровоцировать остеоартроз голеностопного сустава, список причин следует несколько расширить.
Остеоартроз голеностопного сустава может развиться на фоне следующих факторов риска:
- возраст;
- ожирение;
- травматическое повреждение;
- генетические аномалии (семейная история заболевания);
- низкий уровень половых гормонов;
- нарушение работы мышц (мышечная слабость);
- избыточная нагрузка сустава;
- инфекция;
- отложение солей;
- предшествующий воспалительный артрит данного сустава;
- врожденные нарушения обмена некоторых веществ (гемахромоцитоз, болезнь Вильсона-Коновалова и др.);
- гемоглобинопатии (серповидноклеточная анемия и пр.);
- нейропатические расстройства, ведущие к прогрессирующему повреждению сустава (сирингомиелия, сахарный диабет и пр.);
- заболевания костной ткани;
- предшествующие хирургические вмешательства в области сустава.
Возраст По мере старения биологические процессы в организме становятся менее активными, в результате чего значительно снижается скорость и эффективность процессов обмена веществ и обновления тканей. В результате уменьшается объем суставного хряща, снижается количество углеводно-белковых структур, формирующих основу эластичного каркаса сустава. Кроме того, возникают изменения кровоснабжения поврежденных регионов, что приводит к снижению поступления кислорода и необходимых питательных веществ. Все эти изменения в итоге приводят к истончению хряща, сужению межсуставной щели, развитию патологических костных выступов.
Следует отметить, что существующие на сегодняшний день биохимические, анатомические и патофизиологические исследования сходятся во мнении, что один лишь возраст является недостаточным фактором для возникновения остеоартроза. Для возникновения данной патологии требуется наличие и других предрасполагающих состояний.
Ожирение
Избыточный вес значительно увеличивает нагрузку на суставы, которые выполняют основную работу по поддержанию тела. Существуют статистически достоверные данные, полученные в ходе ряда исследований, указывающие на наличие взаимосвязи между ожирением и развитием остеоартроза коленного сустава. Риск возникновения патологии тазобедренного сустава и суставов стопы также значительно выше у людей с избыточным весом.
|
Оцените свой вес с помощью автоматического калькулятора массы тела! |
Помимо увеличения механической нагрузки на суставные поверхности при ожирении может дополнительно присутствовать риск воспалительной реакции, способствующей развитию артроза. Связано это с тем, что при избыточном весе значительно повышен уровень ряда биологически активных веществ, которые могут провоцировать хроническую, слабовыраженную воспалительную реакцию. Опасность данного феномена состоит в том, что он обычно слабо выражен клинически, но из-за своей значительной продолжительности он может стать причиной серьезных изменений в структуре сустава.
Травматическое повреждение и хирургическое вмешательство в области сустава
При травматическом повреждении структур сустава возникают аномальные биомеханические процессы в полости сустава, при которых значительно увеличивается риск развития остеоартроза.
Следующие факторы рассматриваются как травма сустава и околосуставных структур:
- внутрисуставные переломы кости;
- вывихи и подвывихи;
- растяжения связок;
- разрыв связок;
- повреждение суставного хряща;
- оперативное вмешательство в области сустава.
Следует отметить, что повреждение сустава может возникнуть даже в условиях отсутствия явной травмы. Микротравмы также могут стать причиной нарушения работы сустава. Особенно характерны данные микроскопические повреждения для людей, чей жизненный стиль или род деятельности предполагает частые приседания, сгибание коленей, поднятие по лестнице или другие повторяющиеся действия.
Несмотря на то, что после большинства травм функцию сустава удается восстановить (
как с применением хирургического вмешательства, так и без него
), риск возникновения остеоартроза в течение 5 – 15 лет увеличивается более чем на 50%.
Генетические аномалии (семейная история заболевания)
Врожденный компонент развития остеоартроза, при котором поражается несколько суставов, был замечен достаточно давно. При детальном исследовании удалось выявить ряд генов, которые напрямую связаны с возникновением артроза, а также гены, которые в той или иной степени могут вызвать предрасполагающие патологии (
избыточное воспаление, ожирение и пр.
).
Генетический материал служит информационной базой, из которой считываются данные о молекулярной структуре всех сложных биологических веществ, из которых состоит организм человека. Изменение даже небольшой части этой информации может иметь катастрофические последствия.
При врожденной предрасположенности к возникновению артроза наблюдается повреждение генов, ответственных за синтез ряда белковых структур и
ферментов
, которые необходимы для нормального развития и работы суставных хрящей.
Низкий уровень половых гормонов
в результате сопутствующей патологии либо вследствие биологического старения
) нарушаются процессы нормального обновления хрящевой ткани, и развивается избыточное истончение и разрушение костной ткани. В результате под действием механической нагрузки сустав истончается, а подлежащая костная ткань замещается соединительной тканью с формированием патологических выростов.
Нарушение работы мышц (мышечная слабость)
Нарушенная работа мышечного аппарата приводит к значительному снижению роли мышечных защитных механизмов в поддержании функции сустава. При патологии мускулов увеличивается подвижность суставов за счет сниженного мышечного тонуса, в результате чего увеличивается физическая нагрузка на суставные поверхности, которые подвергаются избыточному трению. Кроме того, при этом страдают сухожилия и капсула сустава, в которых возникает воспалительная реакция, ведущая к изменению структуры околосуставной костной ткани.
Избыточная нагрузка сустава
При избыточной нагрузке сустава развиваются несколько патологических звеньев, которые способны в течение нескольких лет спровоцировать развитие артроза. В большинстве случаев под избыточной нагрузкой следует понимать чрезмерную работу сустава, которая, согласно законам физики, зависит от силы, действующей на сустав, и продолжительности нагрузки. Таким образом, микротравмы сустава могут возникать либо если сустав подвергается регулярному непродолжительному и сильному механическому воздействию, либо если воздействие на сустав является слабым, но продолжительным. Чаще это наблюдается у спортсменов, грузчиков, людей, вынужденных много ходить пешком или стоять на работе.
Инфекция
Инфекционное поражение суставов встречается крайне редко и в большинстве случаев является результатом либо травматического повреждения с дефектом тканей, либо медицинских манипуляций с прокалыванием суставной капсулы. Однако в ряде случаев инфекция в полость сустава может быть занесена током крови из отдаленного первичного очага.
Вне зависимости от пути проникновения инфекционных агентов при наличии
бактерий
в полости сустава возникает бурная воспалительная реакция, которая неминуемо вызывает изменения его структуры и функции. При этом изначально возникает
артрит
(
воспалительное повреждение
), и лишь через некоторое время после затухания первоначального процесса развиваются характерные для артроза структурные изменения.
Следует отметить, что в ряде случаев воспалительная реакция в полости сустава возникает без непосредственного проникновения в нее возбудителей. При этом каскад патологических процессов запускают белковые фрагменты бактерий (
антигены
) и антитела, которые свободно циркулируют в крови.
Предшествующий воспалительный артрит данного сустава
Как уже неоднократно отмечалось выше, предшествующая воспалительная реакция является одним из наиболее серьезных факторов риска для развития остеоартроза. При этом остеоартроз может возникнуть на фоне
ревматоидного артрита
Врожденные нарушения обмена некоторых веществ
При нарушении обмена некоторых веществ (
меди, железа, мочевой кислоты
) возможно их избыточное отложение в полости сустава. Данные вещества в большинстве случаев провоцируют местную воспалительную реакцию и значительно увеличивают коэффициент трения суставных поверхностей, тем самым усиливая износ хряща и провоцируя его повреждение. В результате возникают изменения, которые с течением времени могут перерасти в артроз.
Симптомы артроза суставов стопы, голеностопа
Для артроза суставов стопы и голеностопного сустава характерно медленное прогрессирование с постепенным развитием клинических проявлений в течение нескольких лет или даже десятков лет. В течение этого периода больные становятся все менее и менее активными из-за болей, что в результате увеличивает риск развития патологий, связанных с низкой физической активностью (включая избыточный вес и снижение мышечного тонуса). Как следствие, возникает замкнутый круг, при котором заболевание сустава усиливает факторы, усугубляющие изначальное повреждение.В начале заболевания поврежденный сустав может быть абсолютно нормальным и не вызывать никаких клинических проявлений. Однако с течением времени возникают болевые ощущения и другие симптомы, наиболее выраженные при поражении суставов, на которые приходится основная нагрузка при переносе веса тела.
Основными симптомами артроза суставов стопы являются:
- Боль. Боль является первым симптомом и основной причиной обращения за медицинской помощью. Боль обычно глубокая, ноющая, усиливающаяся при избыточной нагрузке на сустав. В большинстве случаев болевое ощущение значительно нарушает работу конечности, вызывая рефлекторный спазм мускулатуры с ограничением подвижности. Боль усиливается при продолжительной нагрузке на сустав (длительное стояние), а также при ходьбе.
- Хромота. Является следствием болевого синдрома. Чем более запущенно заболевание у конкретного пациента, тем сильнее он хромает. При переносе веса на пораженную ногу во время ходьбы, костные выросты надавливают на суставную поверхность, причиняя сильную боль. Хромота также отчасти объясняется ограниченной подвижностью сустава. Пациент не может полностью вытянуть носок или поднять его, если это необходимо.
- Скованность сустава. Ощущение скованности сустава, которое при остеоартрозе наблюдается в утренние часы, является вторым лидирующим симптомом заболевания. Проявляется данный признак затрудненными движениями в пораженном суставе после продолжительного отдыха, ночного сна. Обычно скованность длиться около получаса после пробуждения. Неагрессивные и умеренные упражнения позволяют преодолеть данный симптом.
- Деформация сустава. На более поздних стадиях заболевания отмечается значительная деформация стопы или голеностопного сустава. Связано это с изменением структуры околосуставной костной ткани, которая подвергается рассасыванию и частично замещается соединительнотканными волокнами. В результате возникает боковое расширение данной области с формированием остеофитов (костных выростов). Остеофиты вызывают визуальную деформацию сустава, с его расширением. Кроме того, костные выросты оказывают давление на окружающие мягкие ткани и способны усиливать болевое ощущение. Следует отметить, что иногда вокруг сустава возникает локальная воспалительная реакция, сопровождаемая покраснением и повышением температуры. Обычно данный симптом связан именно с деформацией сустава, а не с предшествующим воспалением самого сустава.
| Видео (кликните для воспроизведения). |
В большинстве случаев отличить остеоартроз (
особенно на более поздних стадиях
) от других воспалительных заболеваний сустава можно только на основании клинических проявлений. Однако для подтверждения диагноза и назначения корректного лечения необходимо пройти ряд дополнительных исследований и проконсультироваться с грамотным специалистом.
Диагностика артроза суставов стопы
Диагностика остеоартроза основывается на клинических проявлениях заболевания и на данных, полученных в результате рентгенологического исследования. Каких-либо специфических лабораторных тестов, способных выявить артроз, на данный момент нет. Изучение антител, внутрисуставной жидкости и биологических продуктов распада хрящевой ткани может указать на данную патологию, однако ни один из известных биологических маркеров не является достаточно достоверным и точным для диагностики и отслеживания эволюции заболевания.
Уровень
белков
острой фазы воспаления и
скорость оседания эритроцитов (СОЭ)
, которые при наличии воспалительной реакции обычно повышены, при остеоартрозе обычно находятся в пределах нормы. Объясняется это тем, что активная воспалительная реакция, которая изначально могла присутствовать и запустила патологический процесс, на стадии возникновения симптомов и обращения к врачу обычно либо совсем затихает, либо становится хронической и вялотекущей. Количество белых кровяных телец (
лимфоциты – клетки ответственные за иммунитет и воспалительные реакции
) в
анализе крови
обычно в пределах нормы, а в анализе синовиальной жидкости (
внутрисуставная жидкость
) составляет около двух тысяч в кубическом миллиметре, при норме в двести клеточных элементов.
- простая радиография;
- ядерно-магнитный резонанс;
- компьютерная томография;
- ультразвуковое исследование (УЗИ);
- сцинтиграфия кости;
- пункция сустава.
Простая радиография Обычная радиография представляет собой метод исследования, при котором через тело или часть тела человека пропускается небольшое количество рентгеновских лучей, степень поглощения которых тканями зависит от плотности этих тканей. При улавливании данного излучения с помощью специальной пленки получается негативное изображение, на котором можно достаточно четко рассмотреть костные структуры, а также ряд других образований.
При остеоартрозе голеностопного сустава и стопы простая радиограмма является наиболее рациональным методом исследования, так как она позволяет с наименьшими затратами и при минимальном облучении получить крайне информативное изображение пораженной области.
При артрозе выявляются следующие изменения в строении сустава:
- уменьшение ширины внутрисуставной щели;
- субхондральный склероз (замещение костной ткани соединительнотканными волокнами в области суставного хряща);
- кистозные образования в околосуставной части кости (небольшие пустоты, образующиеся в результате рассасывания и повреждения нормальной костной ткани);
- остеофиты (уплощение и боковое разрастание костной ткани в области над суставом).
Достаточно часто на радиограмме выявляются симметричные повреждения обоих голеностопных суставов, однако это не является правилом или каким-либо диагностическим критерием. Более того, нередко остеоартроз нескольких суставов находится на различных стадиях.
Ядерно-магнитный резонанс
При ядерно-магнитном резонансе регистрируется изменение свойств молекул водорода под действием сильного магнитного поля. Данное исследование позволяет хорошо изучать мягкие ткани, которые на обычной радиограмме видны достаточно плохо (
суставной хрящ, сухожилия, мышцы
).
Ядерно-магнитный резонанс в большинстве случаев позволяет выявлять те же изменения в структуре костной ткани и сустава, что и обычная радиография. А так как данное исследование является более дорогим и продолжительным, его назначают только при подозрении на наличие какой-либо сопутствующей патологии, а также при необходимости проведения дифференциальной диагностики с другими заболеваниями суставов. Иногда в этом исследовании возникает необходимость перед хирургическим вмешательством (
например, протезирование сустава
).
Компьютерная томография
В основе компьютерной томографии лежит тот же принцип, что и при простой радиографии, однако при данном методе снимки делают с помощью цифровой матрицы, которая позволяет проводить компьютерную обработку изображения. В результате можно добиться крайне высокого качества снимков, а также провести трехмерное моделирование исследуемого органа. Однако данный метод требует достаточно большого количества последовательных снимков, что повышает стоимость исследования, увеличивает временные затраты, а также удлиняет время экспозиции (
растет доза радиации
).
Компьютерная томография применяется в основном для диагностики остеоартроза на ранних стадиях, когда изменения минимальны и не могут быть выявлены простой радиограммой. Кроме того, данный метод полезен при дифференциальной диагностике артроза с опухолевыми процессами и другими заболеваниями суставов.
Ультразвуковое исследование
Ультразвуковое исследование на сегодняшний день не имеет особого значения в диагностике остеоартроза, так как не позволяет достаточно хорошо изучить поврежденные суставы. Однако данный метод исследования довольно широко применяется для слежения за состоянием сустава и для наблюдения за эволюцией дегенерации хряща. Кроме того, ультразвук используют для проведения внутрисуставных инъекций, что значительно увеличивает точность и безопасность процедуры.
Сцинтиграфия кости
При сцинтиграфии кости в организм вводят специальный препарат, содержащий особые меченые атомы. Степень накопления данных меченых атомов в костной ткани регистрируют при помощи сканера и на основании полученных результатов судят о функции и структуре кости.
При остеоартрозе отмечается некоторое увеличение поглощения препарата костной тканью, что не имеет особого диагностического значения. Однако данное исследование позволяет отличить артроз от ряда опухолей на ранних стадиях (
множественная миелома
), когда клинические проявления этих патологий крайне схожи.
Пункция (диагностический прокол) сустава
Диагностический забор внутрисуставной жидкости позволяет провести лабораторный анализ и исключить воспалительный артрит, инфекцию и
подагру
. Наличие невоспалительных элементов позволяет отличить артроз от других патологий сустава.
Данные диагностические методы направлены на исследование области сустава. С их помощью можно сделать заключение о характере патологического процесса и стадии течения артроза. Определенную роль играют также анализы крови и
анализ мочи
. Они позволяют заподозрить системное заболевание, которое могло стать первопричиной артроза. Борьба с этой патологией позволит улучшить прогноз относительно работы сустава. Что же касается подтверждения собственно артроза, то в большинстве случаев проблемы могут возникнуть лишь на первых стадиях. После этого болезнь приобретает весьма своеобразное течение, что позволяет отличить ее от других проблем с суставами.
Лечение артроза суставов стопы
Лечение артроза обычно происходит в домашних условиях. Необходимость в госпитализации возникает лишь при сильном обострении болей или в предоперационном периоде (
если принято решение о хирургическом лечении
). Большую же часть времени пациент проводит дома, соблюдая предписания врача. Лечением артроза стопы могут заниматься хирурги, травматологи, ревматологи или терапевты. Зависит это от основного заболевания, приведшего к поражению сустава. Как правило, в процессе лечения приходится прибегать к различным методам.
Комплексное лечение артроза стопы включает следующие направления:
- изменение образа жизни;
- медикаментозное лечение;
- немедикаментозное лечение;
- лечение народными средствами;
- хирургические методы.
Изменение образа жизни Больному необходимо пересмотреть ряд своих привычек в повседневной жизни, которые способствуют и провоцируют прогрессирование артроза стопы. Без этого медикаментозное лечение не возымеет должного эффекта. Обезболивающие и противовоспалительные препараты будут лишь устранять симптомы заболевания, однако сам патологический процесс будет прогрессировать.
Первым важным моментом в изменении образа жизни является снижение нагрузки на больной сустав. Нагрузку на сустав, в первую очередь, необходимо снизить для предотвращения прогрессирования заболевания и стабилизации процесса. Этого можно добиться изменением некоторых привычек и стиля жизни.
Наиболее важны для снижения нагрузки на стопу следующие правила :
- избегать длительной ходьбы;
- ходьбу чередовать с отдыхом по 5 минут;
- не стоять продолжительное время на одном месте (статическая нагрузка на пораженный сустав намного хуже переносится, чем динамическая);
- не рекомендуются частые спуски и подъемы по лестнице, по возможности надо чаще пользоваться лифтом;
- не носить тяжести;
- пользоваться тростью.
Другим важным моментом является уменьшение массы тела. Как уже отмечалось выше, у пациентов с ожирением артроз стопы прогрессирует значительно быстрее из-за большей нагрузки на суставы при ходьбе. Для лечения важно определить так называемый индекс массы тела (
ИМТ
) и попытаться нормализовать этот показатель.
Данный показатель рассчитывается с помощью формулы: ИМТ равен вес (в кг), деленный на рост (в метрах), возведенный в квадрат.
Снижение индекса уже на несколько единиц ослабляет нагрузку на сустав и способствует уменьшению болей.
Для понижения массы тела обычно используют следующие методы:
- низкокалорийная диета (стол номер 8);
- разгрузочные дни;
- массаж;
- лечебная физкультура.
Медикаментозные методы лечения Медикаментозные методы лечения сводятся к приему определенных препаратов. Они частично устраняют симптомы болезни, способствуют улучшению питания сустава. Проблема заключается в том, что деформации хрящевой ткани и костей очень трудно восстановить. Чаще всего для полной коррекции все же требуется хирургическое вмешательство. Однако тактика лечения зависит от стадии. До выраженных изменений сустава основным методом является именно медикаментозное лечение.
Лекарственное лечение преследует следующие цели:
- уменьшение боли в суставе;
- лечение синовита (воспаление суставной капсулы);
- улучшение метаболизма хряща;
- улучшение микроциркуляции крови в костной ткани;
- локальная терапия.
Для уменьшения болевого синдрома и воспаления в суставе используются нестероидные противовоспалительные препараты. При уменьшении болей рефлекторно уменьшается мышечный спазм в пораженной конечности, улучшается кровоснабжение в суставе и, соответственно, увеличивается объем возможных движений. Все препараты принимаются короткими курсами по 7 — 10 дней, в основном для купирования болевого синдрома.
Противовоспалительные препараты для лечения артроза стопы
| Название препарата и его аналоги | Форма выпуска | Дозировка и режим приема |
| Диклофенак (Вольтарен, Наклофен, Ортофен) |
Раствор 75 мг/3 мл для внутримышечных инъекций. | Внутримышечно 3 мл 1 раз в сутки. |
| Суппозитории ректальные 50 мг, 100 мг. | Ректально 1 раз в сутки. | |
| Таблетки 25 мг, 50 мг, 100 мг. | Таблетки по 25 — 50 мг 2 — 3 раза в сутки. Максимальная суточная доза 200 мг. | |
| Ацеклофенак (Аэртал) |
Таблетки или порошок по 100 мг. | Применяется по 100 мг 2 раза в сутки. |
| Ибупрофен (Нурофен, Адвил) |
Таблетки 400 мг. | По 1 таблетке 3 раза в сутки. |
| Нимесулид (Нимесил, Найз) |
Таблетки или порошок по 100 мг. | Применяется по 100 мг 2 раза в сутки. |
| Мелоксикам (Мовалис, Мелофлекс) |
Раствор 15 мг/1,5 мл. | Применяется по 15 мг 1 раз в сутки. |
| Таблетки 7,5 мг, 15 мг. | ||
| Дексалгин | Раствор 50 мг/2 мл. | Внутримышечно или внутривенно по 2 мл 2 — 3 раза в сутки. |
| Таблетки 25 мг. | По 1 таблетке 2 — 3 раза в сутки. | |
| Кеторолак (Кетанов, Кетолак) |
Раствор 30 мг/1 мл. | Внутримышечно 1 мл 3 раза в сутки. |
| Таблетки 10 мг. | По 1 таблетке 3 — 4 раза в сутки. | |
| Эторикоксиб (Аркоксиа) |
Таблетки 30 мг, 60 мг, 90 мг, 120 мг. | По 30 — 60 мг 1 раз в сутки. |
Назначение этих препаратов может провоцировать развитие гастропатий, которые проявляются эрозиями, и
язвами желудка и двенадцатиперстной кишки
. Факторами риска развития осложнений является пожилой возраст, наличие в прошлом язвенной болезни и хронического
гастрита
, одновременный прием сразу 2 — 3 препаратов из этой группы.
Для профилактики обострений параллельно назначают:
- Ингибиторы протонной помпы — омепразол (по 20 мг 2 раза в день), пантопразол (по 40 мг 1 раза в день).
- Блокаторы H2 гистаминовых рецепторов — фамотидин по 20 мг 2 раза в день.
Для улучшения функции сустава используются хондропротекторы. Это лекарственные средства, улучшающие метаболизм суставного хряща, что замедляет и предупреждает его разрушение. Основными компонентами таких препаратов являются гликозаминогликаны и хондроитин сульфат натрия. Все хондропротекторы применяются длительными курсами — от 1 месяца до полугода. После перерыва в 2 — 3 месяца, лечение следует повторить.
Хондропротекторы, назначаемые при артрозе стопы
| Название препарата | Состав и форма выпуска | Дозировка и режим приема |
| Алфлутоп | Раствор 1 мл. Экстракт из четырех видов морских рыб. | Внутримышечно по 1 мл/сут в течение 20 дней или по 2 мл внутрисуставно 1 раз в 3 дня. Курс 5 — 6 процедур. |
| Румалон | Раствор 1 мл. Гликозаминогликан-пептидный комплекс (экстракт хрящей трахеи и мозга телят) 2,5 мг. | Препарат вводят глубоко внутримышечно — в первый день – 0,3 мл, во второй день – 0,5 мл, далее — по 1 мл 3 раза в неделю в течение 5 — 6 недель. |
| Артра | Таблетки, содержащие глюкозамина гидрохлорид 500 мг и хондроитин сульфат натрия 500 мг. |
По 2 капсулы 2 — 3 раза в сутки. Курсом 1 — 2 месяца. |
| Стопартроз | Порошок, содержащий глюкозамина сульфат 1500 мг. | По одному пакетику раз в сутки в течение 6 недель. |
| Терафлекс | Капсулы. Глюкозамина — 500 мг, хондроитина сульфат натрия — 400 мг. | Первые три недели препарат назначают по 1 капсуле 3 раза в сутки; затем — по 1 капсуле 2 раза в сутки. Продолжительность лечения составляет 3 — 6 мес. |
| Дона | Таблетки, содержащие глюкозамина 750 мг. | По 1 таблетке 2 раза в сутки. Курс длится 4 — 6 недель. |
| Структум | Капсулы, содержащие хондроитин сульфат натрия 250 мг или 500 мг. | 1 г/сутки — по 500 мг 2 раза в сутки. Продолжительность курса лечения составляет 6 месяцев. |
Помимо таблеток, капсул и уколов, оказывающих системное действие (
на весь организм в целом
), применяется и локальная терапия. Она сводится к применению мазей и кремов. Кроме того, некоторые препараты вводятся непосредственно в полость голеностопного сустава или поблизости от него. Такое лечение обычно дает более быстрый и стабильный эффект.
Для локальной терапии могут быть использованы следующие способы:
- внутрисуставное и околосуставное введение глюкокортикоидов (дипроспан);
- внутрисуставное введение препаратов гиалуроновой кислоты (остенил, гиалуром)
- местное применение на область пораженного сустава мазей (гелей, кремов), на основе нестероидных противовоспалительных препаратов (финалгон, финалгель, фастум-гель)
Немедикаментозное лечение Немедикаментозное лечение является важным компонентом для восстановления и улучшения функции суставов у больных артрозом. Используются, прежде всего, лечебная физкультура, массаж и физиотерапия. Они позволяют давать дозированную нагрузку на сустав, способствуя восстановлению его функций. Все упражнения должны быть предварительно одобрены лечащим врачом, так как их вид, длительность и интенсивность зависят от состояния больного сустава.
Лечебная физкультура и массаж в определенном объеме должны обязательно присутствовать в лечении каждого больного артрозом стопы. Включение этих мероприятий способствует сохранению и улучшению функций пораженного сустава.
При выполнении упражнений необходимо соблюдать следующие правила:
- в первые дни использовать упражнения для здоровых суставов, а потом уже включать пораженные;
- движения в суставе не должны быть болезненными, слишком интенсивными или травмирующими;
- объем (амплитуда) движений в суставах увеличивается постепенно;
- чем более выражена боль в суставе, тем осторожнее нужно выполнять упражнение;
- для достижения стойкого эффекта упражнения желательно применять систематически и на протяжении длительного периода времени (месяцы, годы).
Все упражнения делятся на пассивные и активные. Пассивные упражнения выполняются в положении сидя с максимальным расслаблением пораженной конечности. Фиксируется голень, и проводятся движения стопой. Начинают с движений вверх-вниз по прямым направлениям, затем добавляются полукруговые движения. Когда объем движения в пораженном суставе увеличивается и боль уменьшается, присоединяют упражнения с гимнастическими предметами и в воде (сидя в бассейне).
Наиболее распространенными упражнениями при артрозе стоп являются:
- Подъем и опускание стопы. Для выполнения упражнения пациент садится, сгибая ноги в коленях под прямым углом. Затем он начинает медленно делать разгибание и сгибание пальцев, подъем и опускание носка. Упражнение выполняется в медленном темпе (не менее 4 – 5 секунд на одно движение). Смысл упражнения в том, чтобы дать дозированную нагрузку на пораженный сустав (в положении сидя на него приходится лишь вес голени, а не всего тела). При затруднениях или болях следует помогать руками. В этом же положении можно выполнять повороты стопы наружу и внутрь. Оптимальное количество на первых этапах – 10 – 15 повторений.
- Утяжеленный подъем стопы. Исходное положение – как и в первом упражнении. Носок одной ноги ставят на носок другой. Таким образом, на сустав стопы, расположенной снизу, приходится вес двух голеней. Выполняется подъем на носок нижней стопы в медленном темпе. Пятка поднимается до максимально возможного положения. За один подход делается 5 – 10 повторов.
- Захват предметов. Данное упражнение полезно при артрозе суставов стоп или межфаланговых суставов. На полу рассыпаются мелкие предметы (ручки, спичечные коробки и т. п.). Пациент старается захватить предмет пальцем ноги, поднять его в воздух на несколько сантиметров и удержать какое-то время. За один подход делается 15 – 20 повторов.
- Утяжеленное опускание носка. В положении сидя на носок больной стопы набрасывается лента или полотенце. Концы ленты берут в руки. Таким образом, поднять носок становится проще, а опускается он с нагрузкой (полотенце тянут вверх). Тянуть следует не слишком сильно, чтобы не вызвать болевых ощущений. Выполняется в медленном темпе по 20 – 25 раз.
- Раскачивание стоп. Под стопы подкладывают небольшие качалки (одна сторона плоская, а вторая – полукруглая). Перенося вес с носка на пятку, можно вызывать движения в голеностопном суставе. Упражнение рекомендуется при тяжелых формах артроза, когда делать движения с утяжелением пациенту сложно. За один раз делается до 35 – 40 повторов в среднем или медленном темпе.
- Исходное положение – стоя у гимнастической (шведской) стенки. Держась за рейку стенки (спина ровная), подниматься на носки и опускаться на всю стопу. Упражнения выполнять медленно, повторяя по 20 раз.
Другим важным немедикаментозным методом лечения является физиотерапия. Применяется как вспомогательная терапия, оказывающая благоприятное воздействие на суставную поверхность пораженного артрозом сустава. Улучшается метаболизм суставного хряща, замедляется его разрушение.
В лечении пациентов с артрозом стоп используются следующие физиотерапевтические процедуры:
- Электрофорез – лидокаина, анальгина, салицилата натрия. Продолжительность воздействия — 20 минут ежедневно. Курс состоит из 15 процедур.
- Ультрафонофорез — гидрокортизона, анальгина. Продолжительность по 5 минут на пораженный сустав. Курс лечения состоит из 10 процедур.
- Инфракрасное излучение – продолжительностью 5 — 8 минут на больной сустав ежедневно в течение 10 дней.
- Импульсная магнитотерапия – индукторы располагают с двух сторон на пораженном суставе и медленно перемещают в течение 5 — 10 минут. Курс составляет 10 процедур.
- Аппликации теплоносителей – при таких процедурах температура тканей, на которые производится воздействие, повышается. Активируется метаболизм хряща, стимулируется его регенерация. Используются аппликации торфяной грязи с температурой до 40 градусов, парафин и озокерит с температурой до 55 градусов. Таких процедур проводят по 10 — 15 за один курс продолжительностью по 20 минут каждая.
Лечение народными средствами
Народные средства являются скорее симптоматическим лечением при артрозе стопы. Они могут облегчить боли, уменьшить покраснение и отечность суставов, однако это не решает основную проблему. Патологические изменения хрящей и суставных поверхностей кости нельзя исправить народными средствами. Здесь необходимы сильные фармакологические препараты с узконаправленным действием и, на определенном этапе, хирургическое вмешательство.
Различные мази, ванны и другие средства, основанные на действии лечебных трав, необходимо применять на ранних стадиях болезни, когда еще нет деформации сустава. Тогда уменьшение воспалительного процесса может несколько задержать прогрессирование артроза. Таким образом, с помощью средств
народной медицины
, можно проводить своеобразную профилактику артроза стопы.
Наиболее эффективны для лечения и профилактики артроза следующие народные средства:
- Пихтовое масло. Пихтовое масло тщательно втирают в область пораженного сустава дважды в день. Для лучшего эффекта желательно перед втиранием мази наложить согревающий компресс.
- Чесночный сок. Несколько зубчиков молодого чеснока растирают до кашицеобразного состояния и добавляют растительное масло. Полученную смесь наносят тонким слоем на больной сустав перед сном и накладывают повязку.
- Хвойный бальзам. Данное средство способствует улучшению обмена веществ в хрящевой ткани, задерживая деформацию сустава. Для приготовления бальзама 50 г молодой хвои заливают 2 л крутого кипятка. Смесь кипятят в течение 15 – 20 минут на медленном огне. При этом можно добавить чайную ложку чесночного сока, размятые плоды шиповника, мелко нарезанный корень солодки. Отвар настаивают в термосе в течение 18 – 20 часов. После этого его процеживают через марлю, остужают в холодильнике и пьют по 0,5 – 1 л в сутки в течение недели.
- Компрессы из картофеля. Применяются в основном для снятия отечности и болезненности в области пораженного сустава. Картофелины тщательно моют и измельчают, не снимая кожуру. Затем его кидают в теплую воду (40 – 50 градусов) и вымачивают несколько минут. Полученную массу заворачивают в ткань и прикладывают к пораженному суставу дважды в день.
- Ванны с корнем дягиля. Корень дягиля лекарственного измельчают и заворачивают в ткань (сложенную в несколько раз марлю). На 5 л воды требуется 250 – 300 г корня. Ткань помещают в таз с горячей водой и ждут, пока вода остынет до температуры 30 – 40 градусов. После этого делают ванны для стопы в течение 10 – 15 минут. Мешочек при этом не вынимают.
- Мазь из хмеля и зверобоя. Для приготовления мази тщательно растирают по 10 г вымытой травы зверобоя и хмеля. К полученной кашице добавляют 50 г вазелинового масла и хорошо размешивают до получения однородной массы. Мазь наносят на область сустава дважды в день.
Вышеперечисленные средства рекомендуется применять людям, подверженным риску развития артроза стоп. Прежде всего, это пациенты, страдающие от ревматоидного артрита и других воспалительных заболеваний суставов. В качестве профилактического средства данные рецепты могут использовать также пожилые люди, спортсмены, пациенты после переломов или растяжений связок голеностопного сустава.
Хирургическое лечение
Как уже отмечалось выше, артроз стопы — это хроническое заболевание, которое склонно к прогрессированию дегенеративных процессов, что в конечных стадиях болезни приводит к полному разрушению суставного хряща. У больного появляется выраженный болевой синдром, деформации и нарушение функции сустава, вплоть до полного обездвиживания. На этой стадии медикаментозные методы лечения становятся неэффективными. Врачам в таких случаях приходится прибегать к хирургическим методам лечения.
В этих случаях применяются следующие виды операций на суставе:
- Артродез сустава. Удаляются остатки хряща, сустав устанавливается в физиологическое положение и фиксируется. Кости срастаются в таком положении, и формируется анкилоз (сращение суставных концов). Сустав при этом становится полностью неподвижным, однако боли и воспаление исчезают. Этот вид операции сейчас практически не используется.
- Артроскопия сустава. В полость сустава вводят специальный аппарат — артроскоп, что дает возможность увидеть сустав изнутри. Из синовиальной жидкости удаляют кусочки поврежденного сустава, кровяные сгустки. За счет этих манипуляций боль в суставе уменьшается. К сожалению, этот вид лечения — это временные меры. И через полгода или год боль появляется снова. Артроскопия сустава чаще используется у молодых пациентов, при II степени артроза стопы.
- Эндопротезирование. Данный вид операции проводится при III стадии артроза, когда суставной хрящ практически полностью уже разрушен. На этой стадии болезни присутствует выраженная деформация сустава, движения в суставе нет из-за сильнейшей боли, развивается атрофия мышц, а медикаментозные методы не эффективны. Суть этого метода лечения состоит том, что поврежденный сустав заменяется на искусственный, который может прослужить до 10 — 15 лет в зависимости от материала, из которого он изготовлен. После такой операции функция сустава целиком восстанавливается, боль при ходьбе пациент уже не испытывает, что, в конечном счете, значительно улучшает качество его жизни.
Профилактика артроза суставов стопы
Артроз стопы возникает вследствие повышенной физической нагрузки, частых травм или нарушения микроциркуляции и метаболизма в хрящевых тканях. Большей части негативных факторов, способствующих развитию артроза, можно избежать и уменьшить их пагубное влияние на сустав, тем самым снизив риск возникновения заболевания.Данному заболеванию подвержен очень широкий спектр пациентов, но наиболее часто это люди среднего и пожилого возраста. Факторы риска, которые могут привести к артрозу стопы, можно условно разделить на внутренние и внешние. Знание этих факторов крайне важно не только для лечения, но и для предупреждения развития заболевания, так как при уменьшении их влияния можно замедлить прогрессирование патологии, а зачастую и совсем избежать артроза.
Выделяют следующие факторы риска для развития артроза стопы:
- Внутренние факторы. Внутренними факторами называют такие обстоятельства, которые не могут быть изменены и в большинстве случаев предопределены либо генетическими аномалиями, либо анатомо-физиологическими особенностями человека. К данным факторам относят плоскостопие, асимметрию конечностей, врожденные патологии суставов и соединительной ткани, избыточный вес и т.д.
- Внешние факторы. К внешним обстоятельствам возникновения артроза стопы относят различные стрессовые механизмы, которые воздействуют на организм извне и складываются из влияния окружающей среды и поведенческого стереотипа человека. Наибольшее значение имеет занятие спортом, ведение стоячего образа жизни, ношение неудобной обуви, переохлаждение.
В группу риска входят люди, чей образ жизни или профессия подразумевает повышенную физическую нагрузку на суставы стопы, частые травмы, бег, длительную ходьбу, стоячий образ жизни (спортсмены, военнослужащие, стоматологи, хирурги, преподаватели, воспитатели). Также в группу риска можно отнести людей пожилого возраста в силу физиологических особенностей их организма и повышенной физической активности, не соответствующей их возрасту и состоянию здоровья. И что немаловажно – значительную роль в развитии заболевания играет обувь. Чаще всего развитию артроза стопы способствует тесная, жесткая, некомфортная обувь, не соответствующая размеру и анатомо-физиологическим особенностям стопы, обувь из некачественных материалов, обувь на высоком каблуке, недостаточно утепленная зимняя обувь.
Профилактика артроза стопы зависит от главных факторов, способствующих развитию заболевания, и, как правило, включает в себя ограничение механической нагрузки на ноги у людей, чей образ жизни связан с физической активностью. Крайне важен осмысленный подход к выбору повседневной и рабочей обуви.
Необходимо придерживаться следующих правил при выборе обуви:
- использование обуви с более гибкой подошвой и ортопедическими стельками;
- своевременная смена обуви в случае, когда имеет место интенсивный рост (у детей и подростков);
- следует отдавать предпочтение обуви, соответствующей месту и погоде.
Также важно делать своевременные перерывы в работе, при необходимости следует задуматься о смене места работы или рода деятельности.
Косвенно на профилактику артроза стопы влияет и
питание
. Рекомендуется употреблять в малых количествах продукты, которые способствуют отложению солей в суставах. Следует бороться с ожирением, так как избыточный вес также увеличивает нагрузку на ноги.
Немаловажным является своевременное обращение к врачу-ортопеду в случае наличия врожденных или приобретенных деформаций стопы, таких как увеличение в размерах отдельных ее частей, плоскостопие, появление «выпирающей косточки», а также при периодических болях в стопе, вызванных повышенной нагрузкой.
Какой врач занимается лечением артроза суставов?
Часто у пациентов появляется вопрос, является ли боль в суставах стопы серьезным заболеванием либо это временное неудобство (
последствия травмы и т. п.
), с которым нужно просто смириться, и оно исчезнет самостоятельно. На самом же деле боли в суставах часто сопровождают весьма серьезные заболевания. Одним из них является артроз. Боли, как правило, появляются уже на стадии патологических изменений в суставах стопы. В этот момент очень важно обратиться к врачу, чтобы установить причину заболевания и назначить необходимое лечение.
Диагностикой и лечением суставов (
в том числе и голеностопного сустава
) могут заниматься врачи различных специальностей. Дело в том, что артроз является чаще всего не самостоятельной патологией, а следствием других заболеваний. В зависимости от того, какова первопричина болезни, пациента ведет тот или иной специалист. Кроме того, по ходу лечения могут привлекаться различные врачи для выполнения определенных манипуляций.
Лечением артроза стопы обычно занимаются следующие специалисты:
- Семейный врач. Семейный врач (терапевт общего профиля) является ключевой фигурой в лечении артроза стопы. Именно к нему обращаются обычно пациенты при появлении первых симптомов (боли, припухлость сустава, покраснение и др.). Семейный врач оценивает состояние пациента, устанавливает круг возможных диагнозов и назначает первичные анализы и обследования. Так как артроз является хроническим заболеванием (на фоне лечения симптомы уменьшаются, но обычно не исчезают полностью), именно семейный врач наблюдает пациента постоянно. Он отмечает периоды обострений, следит за прогрессированием болезни, а в случае необходимости – назначает консультацию другого специалиста более узкого профиля. Преимущество этого специалиста в том, что он работает с пациентом длительное время и лучше осведомлен о сопутствующих заболеваниях.
- Ревматолог. Ревматолог становится основным лечащим врачом в тех случаях, когда артроз стопы развился на фоне заболеваний соединительной ткани. Часто именно эти патологии затрагивают суставы и ведут к прогрессирующим изменениям в них. Если артроз является следствием ревматизма, волчанки или других схожих заболеваний, то просто лечения сустава недостаточно. Ревматолог должен назначить общий курс лечения, который «приглушит» основное заболевание. Только при этом условии замедлится и дегенерация сустава, ослабнут симптомы болезни.
- Физиотерапевт. Физиотерапия – это раздел медицины, занимающийся лечением различных заболеваний при помощи физических воздействий (тепло, ультразвук, кинетотерапия и др.). Данный специалист не является лечащим врачом при артрозе стопы, однако его услуги могут понадобиться, чтобы улучшить состояние пациента. После сеансов физиотерапии нередко уменьшаются боли, увеличивается подвижность в пораженном суставе.
- Хирург. Хирург занимается лечением артроза стопы лишь на последних стадиях, когда другое лечение не помогает. Он, как правило, не является основным лечащим врачом и ведет пациента только в короткий период до и после операции. Целью хирургического лечения является протезирование сустава.
- Травматолог. Травматологи по роду своей деятельности часто сталкиваются с подобными проблемами. Они могут вести пациента после травмы сустава, когда собственно об артрозе еще речи не идет. Однако от того, насколько успешным и эффективным будет их лечение, зависит дальнейшая судьба пациента. Нередко артроз голеностопного сустава развивается после серьезных ушибов, переломов или растяжений в этой области. Травматологи обладают достаточной квалификацией в данной области, чтобы вести и пациентов собственно с артрозом, развившимся после травмы многолетней давности.
Таким образом, в различных случаях лечением артроза могут заниматься разные врачи. Оптимальным вариантом является обращение к терапевту общего профиля (семейный врач) при первых симптомах заболевания. При подозрении на артроз сустава он направит пациента к нужному специалисту для более скрупулезного обследования и дальнейшего лечения.
Какие бывают степени артроза?
Остеоартроз является сложным заболеванием соединительной ткани и суставов, при котором происходит нарушение подвижности в пораженной конечности с последующей инвалидизацией больного. Данный недуг развивается достаточно медленно, постепенно прогрессируя и все больше нарушая работу суставного механизма. В эволюции остеоартроза различные авторы выделяют от четырех до пяти стадии, каждая из которых отражает происходящие макроскопические и патофизиологические изменения.
Стадии остеоартроза определяются в соответствии с видимым на простой радиограмме снимком пораженного сустава. На сегодняшний день существует достаточно большое количество классификаций, однако наиболее широко в клинической практике стран постсоветского пространства используется классификация стадий я по Келлгрену и Лоуренсу, а также более поздняя классификация, предложенная Ларсеном в 1987 году.
В классификации Келлгрена и Лоуренса выделяют следующие стадии остеоартроза:
- Нулевая стадия. Рентгенологические признаки (на рентгеновском снимке) отсутствуют. Диагноз ставится на основе клинических признаков, лабораторных анализов, а также путем исключения других возможных патологий. Необходимо понимать, что зачастую рентгенологические изменения появляются несколько позже, чем начинает развиваться заболевание, поэтому нулевая стадия не исключает сам остеоартроз. Даже визит к врачу в этот момент чаще всего ничего не даст, так как у врача нет причин подозревать данное заболевание.
- Первая стадия. Наличие сомнительных признаков остеоартроза на рентгенограмме. Изменения в самой структуре кости отсутствуют, но могут быть тени от различных уплотнений или, наоборот, размягчений тканей.
- Вторая стадия. Минимальные изменения строения сустава на рентгеновском снимке. К ним относится сужение суставной щели и признаки размягчения костной ткани.
- Третья стадия. Изменения сустава и околосуставных тканей средней выраженности. На снимке четко просматриваются изменения кости и хряща, характерные для артроза.
- Четвертая стадия. Выраженные изменения сустава и околосуставных тканей. К этой же стадии относят окостенение сустава и другие возможные осложнения и последствия артроза.
В данной классификации авторы постарались учесть не только рентгенологические признаки, но и другие симптомы. Врач руководствуется результатами целого ряда анализов и обследований. Более поздняя же классификация отражает сугубо рентгенологические признаки. Для наблюдения за больным врач назначает периодические (раз в полгода) исследования сустава с помощью рентгена. В настоящее время считается, что это дает наиболее объективную картину и позволяет точнее разграничить стадии болезни.
Классификация Ларсена рассматривает следующие рентгенологические признаки остеоартроза:
- Нулевая стадия. Рентгенологические признаки остеоартроза отсутствуют. Состояние суставной щели и околосуставной костной ткани соответствует физиологической норме. Следует понимать, что и в данной классификации, отсутствие признаков остеоартроза на рентгене или компьютерной томограмме не исключает заболевание как таковое, так как клинические признаки могут развиться гораздо позже.
- Первая стадия. Сужение суставной щели менее чем наполовину. Данный признак может встречаться и при других заболеваниях, но должен насторожить врача и подтолкнуть его к дальнейшим исследованиям.
- Вторая стадия. Суставная щель сужена более чем на половину от нормы. Щель сужается вследствие разрастания соединительной ткани и патологических изменений в хрящевой ткани.
- Третья стадия. Формирование остеофитов (костные разрастания) в околосуставной области кости с уплотнением и замещением соединительной тканью в области над хрящом (ремодуляция). Данные изменения являются слабовыраженными.
- Четвертая стадия. Ремодуляция средней интенсивности, с более выраженным разрастанием остеофитов и склерозированием околохрящевой зоны (суставная щель начинает зарастать плотной соединительной тканью). Зачастую остеофиты являются причиной выраженного дискомфорта и болей, так как сдавливают и повреждают окружающие мягкие ткани. На этой стадии болезнь ярко проявляется в виде припухлости, красноты, ограничения движений в суставе.
- Пятая стадия. Интенсивное, выраженное формирование остеофитов, которые значительно деформируют сустав, ограничивая его подвижность и вызывая сильные боли при движении и беспокойства в пораженной конечности.
Необходимо отметить, что на ранних стадиях остеоартроз достаточно сложно диагностировать, и что далеко не всегда рентгенография позволят выявлять признаки данной патологии. В последнее время в клинической практике все чаще применяется метод артроскопии (прямая визуализация полости сустава при помощи специальных инструментов), который позволяет определять артроз на достаточно ранних стадиях.
В целом, все стадии представляют собой единый процесс дегенерации тканей сустава. С помощью квалифицированного лечения заболевание можно замедлить или даже остановить на определенной стадии, но повернуть процесс вспять, как правило, не удается. Именно поэтому постановка правильного диагноза так важна на возможно более ранних стадиях.
В чем разница между артрозом и артритом?
корень «артр» происходит от латинского «articulatio», что означает сустав
), достаточно сильно отличаются друг от друга.
Артроз представляет собой дегенеративное заболевание суставного хряща и подлежащей костной ткани, что ведет к постепенному разрушению сустава под влиянием механической нагрузки. Данное заболевание обычно возникает с течением времени и более характерно для пожилых людей. Выделяют достаточно большое количество возможных причин развития остеоартроза, однако наибольшее значение имеют травмы, избыточная механическая нагрузка, предшествующие воспалительные заболевания. Сам по себе артроз не является воспалительным заболеванием, хотя в последнее время все больше авторов склоняются к тому, что среди патологических факторов артроза не последнее место принадлежит воспалению. В основе данной патологии лежит постепенное перестроение сустава и околосуставных тканей под действием нагрузки, превышающей функциональные резервы органа. В то же время, данная патология развивается достаточно медленно.
Артрит же является воспалительной патологией сустава, которая развивается на фоне множества других заболеваний, при которой суставной хрящ разрушается провоспалительными веществами, а также агрессивными иммунными факторами. Данное заболевание характерно для молодых людей и людей среднего возраста, то есть для той категории населения, которая является наиболее работоспособной. Развивается артрит обычно под влиянием ряда аутоиммунных процессов (
патологическая ситуация, при которой иммунитет атакует собственные ткани
), которые запускаются либо инфекцией, либо генетическими механизмами. Инфекционный фактор играет огромную роль в развитии артритов, так как под действием некоторых бактериальных агентов, чьи антигены схожи с белками человека, происходит выработка антител, которые атакуют собственные ткани больного. Чаще всего страдают такие органы как суставы,
почки
и
сердце
. Именно с данным механизмом связана необходимость лечения или
удаления миндалин
при рецидивирующих
ангинах
, чтобы избежать сердечных или других осложнений.
Артрит в большинстве случаев протекает остро с бурной и выраженной клинической картиной,
температурой
, острыми болями в области пораженных суставов и прочими проявлениями. Эволюция и прогноз во многом зависят от типа артрита. В большинстве случаев после острого начала и поражения сустава болезнь отступает, однако сформировавшиеся анатомо-функциональные изменения сохраняются, с возможным последующим развитием остеоартроза. Нередко возникают повторные кризы с болями в суставах, температурой и прочими признаками рецидива (
повторного обострения
) артрита.
Так как остеоартрит является заболеванием воспалительной природы, оно может быть купировано путем использования противовоспалительных препаратов, в то время как остеоартроз, являющийся дегенеративным недугом, не имеет какого-то достаточно эффективного метода лечения.
Можно ли заниматься спортом при артрозе стопы?
Артроз стопы – заболевание, характерное в большей степени для пожилых людей. Оно характеризуется дегенеративными изменениями в суставе, из-за чего появляются боли и ограничивается подвижность стопы. Значительно реже артроз развивается у людей не очень зрелого возраста. Нередко это профессиональные спортсмены, у которых возникновение заболевания связано как раз с повышенной нагрузкой на голеностопные суставы или с предшествующей травмой. Таким образом, любая физическая нагрузка на сустав может быть расценена как причина артроза (
основная или косвенная
).
В случае обнаружения артроза голеностопного сустава следует прекратить занятия спортом, так как это может повлечь более быстрое развитие болезни. Регулярные нагрузки сведут на нет любое назначенное лечение, из-за чего симптомы будут все более выраженными.
Профессиональный спорт и серьезные нагрузки на голеностопные суставы при артрозе имеют следующий эффект:
- разрушение хрящевой ткани сустава;
- постоянные микротравмы, поддерживающие воспалительный процесс;
- растяжение капсулы сустава;
- размягчение костной ткани (костная основа под суставными хрящами).
У здоровых людей эти процессы не происходят, так как организм успевает восстанавливаться. Однако при артрозе (особенно на фоне системных заболеваний) обмен веществ на клеточном уровне нарушен. Мелкие дефекты хрящей и окружающих тканей не ликвидируются вовремя, из-за чего заболевание прогрессирует.
В то же время, прекращение занятий спортом не означает полное прекращение нагрузки на сустав. Определенные движения и даже умеренные нагрузки имеют, наоборот, лечебный эффект. Они способствуют укреплению мышц и связок вокруг сустава. Проблема заключается в том, что найти грань между пользой и вредом от нагрузки очень трудно. Определить допустимые пределы должен лечащий врач после тщательного обследования пациента. На первых стадиях болезни, когда выраженных болей еще нет, рекомендуется массаж, физиотерапия и лечебная физкультура. При благоприятном течении заболевания занятия спортом (
на любительском уровне без предельных нагрузок
) могут быть разрешены после окончания курса лечения. Разумеется, потребуется регулярное наблюдение у врача.
Однозначно запрещены пациентам с артрозом стопы следующие виды спорта:
- бег;
- прыжки;
- тяжелая атлетика;
- спортивная гимнастика;
- футбол;
- волейбол;
- баскетбол;
- гандбол;
- другие виды спорта, связанные с резкими движениями в суставе или подъемом тяжестей.
| Видео (кликните для воспроизведения). |
В то же время, артроз стопы не исключает, например, плавания, стрельбы или других видов спорта, не связанных с нагрузкой на сустав. В каждом отдельном случае возможность продолжения тренировок, их интенсивность и продолжительность следует оговаривать с лечащим врачом.
Источники:
- Замятин, Е. Е. Замятин. Уездное. Мы. А. Платонов. Ювенильное море. Котлован. Критика и комментарии. Темы и развернутые планы сочинений. Материалы для подготовки к уроку / Е. Замятин, А. Платонов. — М. : АСТ, 2015. — 608 c.
- Труфанов, Геннадий Евгеньевич Лучевая диагностика заболеваний и повреждений локтевого сустава / Труфанов Геннадий Евгеньевич. — М. : Элби, 2014. — 900 c.
- Шурканцева, Е. Ф. Лечение: подагра, мозоли, натоптыши, шпор / Е. Ф. Шурканцева. — Москва: Мир, 2016. — 826 c.
- Болезни позвоночника. Радикулит, ишиас, остеохондроз. — М. : АСТ, Сова, ВКТ, 2008. — 128 c.
- Доктор Боль в руках. Пособие для больных. Артрозы, артриты, воспаление сухожилий, онемение рук, шейный радикулит и другие заболевания / Доктор, Евдокименко. — М. : Столица-Принт, 2005. — 256 c.
- Бердяев, А. Ф. Болезни и повреждения суставов и костей / А. Ф. Бердяев. — М. : Государственное издательство медицинской литературы, 2010. — 244 c.
- Псориаз и псориатический артрит / В. А. Молочков и др. — М. : КМК, Авторская академия, 2007. — 332 c.
Приветствую Вас на нашем ресурсе. Я Артем Постников. Я уже более 10 лет работаю травматологом. В настоящее время являюсь профессионалом в своей области, хочу подсказать всем посетителям сайта как решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны для того чтобы донести как можно доступнее всю нужную информацию. Однако чтобы применить все, описанное на сайте всегда необходима обязательная консультация у специалистов.