Содержание
- 1 Операция по удалению гигромы
- 2 Удаление гигромы лазером
- 3 Техника удаления гигромы
- 4 Удаление гигромы у ребенка
- 5 Причины развития и клинические проявления заболевания
- 6 Симптоматика
- 7 Показания и противопоказания к хирургическим методам лечения
- 8 Методы удаления гигромы на запястье
- 9 Стоимость оперативного вмешательства
- 10 Реабилитационный период
3 сентября 2015 г.
Гигрома (ганглий) – синовиальная киста с вязкой жидкостью в эластичной оболочке (капсуле). Доброкачественная опухоль образуется из сухожилия или близлежащих тканей суставов, которые постепенно заполняются жидкостью или желеобразной консистенцией, при которой ганглий менее подвижен. Длительный период времени уплотнение остается незаметным по причине замедленного роста и отсутствия боли. Часто владельцы шишек не знают об их наличии годами.
Гигромы с твердой или мягкой консистенцией могут быть разнообразной формы: неправильной, многоячеистой и идеально круглой. При обследовании ганглии выглядят в виде тугих упругих шишек или маленьких водных мешочков с тоненькими ножками (протоками), соединяющими их с сухожилиями и суставными оболочками.
Наиболее предпочитаемые места локализации гигромы: тыльные поверхности кисти в районе лучезапястного сустава, между запястьями и суставами кисти, с тыльно-лучевых и ладонно-лучевых сторон. Грыжевые мешки могут образовываться на подколенной ямке, внутренних поверхностях предплечий, голеностопных или коленных суставах, на фалангах средних пальцев и лучезапястных суставов с тыльной стороны.
Однозначную причину появления гигромы назвать сложно. В основном патология возникает из-за износа суставов, постоянного механического раздражения, перенесенных травм, генетической предрасположенности человеческого организма. В качестве профессионального заболевания ганглий встречается у многих пианистов, секретарей-машинисток и прачек. Одна из причин появления шишек в районе тыла стопы – неправильно подобранная и слишком грубая обувь.
Чаще всего больные обращаются к врачу, когда образовавшаяся опухоль достигает двухсантиметрового размера. Их беспокоит наличие внезапно возникшей небольшой шишечки, которая за время своего роста не причиняла им болевых ощущений, повышение температуры, ограничение подвижности. Больной отмечает, что кожный покров над грыжевым мешком не подвергается изменениям, кожа все так же подвижна и свободно берется в складку. При прикосновении водный мешочек безболезненный, плотный, малоподвижный и эластичный, напоминающий мягкий резиновый шарик.
Обычно опухолевидные образования растут медленно, иногда полностью пропадают (рассасываются), но затем возникают снова. При увеличении их размеров человек жалуется на появление давящих и распирающих болей в местах нахождения опухолей и венозный застой крови. Многие больные отмечают ограничение подвижности, сопровождающееся онемением на участках конечностей ниже шишечек.
Опухоли на ранних стадиях заболевания высококвалифицированные специалисты лечат блокадой диспроспаном (глюкокортикоидом). Хирургическое вмешательство и лазерное удаление ганглия осуществляется при лечении гигромы за рубежом в тех случаях, когда опухоли ограничивают функции конечностей либо беспокоят больных эстетически. Грыжевой мешочек удаляется через разрез небольшого размера. Хирург аккуратно отделяет окружающие ткани и иссекает ганглий. На выходное отверстие накладываются швы, которые удаляют через 14 дней. Сустав обязательно фиксируется ортезом.
Для людей, у которых недавно появилась гигрома, или же для тех, кто живет с ней долгое время и мечтает избавиться, возникает проблема, связанная с выбором метода лечения. Наиболее эффективным методом лечения по праву считается хирургическое удаление опухоли. Однако далеко не многие готовы лечь под хирургический нож ради исправления эстетического дефекта или незначительного ограничения движения. В таких случаях пациенты ищут различные неинвазивные методы лечения, часть из которых могут оказать положительное действие.
Медикаментозное лечение гигромы применяется в случае воспаления, вызванного компрессией окружающих тканей. Сама гигрома редко воспаляется. Это может произойти лишь в случае воспаления суставной полости или синовиального влагалища, из которого она произрастает. В таких случаях важно определить является ли воспаление гнойным или асептическим. Асептическое или негнойное воспаление успешно лечится медикаментозно, а гнойное воспаление в обязательном порядке должно лечиться хирургически, причем безотлагательно. Применение антибиотиков при гнойном воспалении недопустимо в качестве монотерапии, поскольку, как правило, они не успевают справиться со стремительно размножающимися бактериями и остановить воспаление. Приветствуется применение антибиотиков после хирургического лечения с целью уничтожения остаточных очагов инфекции.
Целью физиотерапии при данном опухолевом процессе является отнюдь не уменьшение размеров гигромы, поскольку на сегодняшний день ни один медикамент и ни одна физиотерапевтическая процедура не способна вызвать такой эффект. Наиболее оправдано применение физиопроцедур при асептическом воспалении, вызванном сдавлением опухолью периферических тканей. Также можно применять определенные физиопроцедуры для устранения остаточных явлений воспаления, вызвавшего образование самой опухоли.
Физиопроцедуры, применяющиеся при гигроме
УВЧ. Глубокое прогревание тканей. Умеренный противовоспалительный эффект. Улучшение местного кровотока. Усиление регенераторных процессов. 8 – 10 процедур. Ежедневно. Длительность процедуры 10 – 12 минут.
Ультразвук. Миорелаксирующее действие на гладкую и поперечнополосатую мускулатуру. Улучшение микроциркуляции. Обогащение тканей кислородом. Уменьшение воспаления. Ускорение регенераторных процессов. 8 – 10 процедур. Ежедневно. Длительность процедуры 8 – 10 минут.
Магнитотерапия. Местное нагревание мягких тканей, уменьшение воспалительной реакции преимущественно костной и хрящевой ткани. 10 процедур. Ежедневно или через день. Длительность процедуры 10 – 15 минут.
Солевые и содовые ванны. Положительное воздействие на спайки и стриктуры посредством их размягчения и удлинения. Разрабатывание контрактур суставов и сухожилий. Выраженное противовоспалительное действие. 15 – 30 процедур. Ежедневно. Длительность процедуры 15 – 20 минут. Используется температура воды в пределах 36 – 40 градусов и концентрация соли в растворе до 20%.
Пункция при гигроме является промежуточным этапом между медикаментозным и хирургическим лечением. Она не может полностью излечить данный недуг, но достаточно часто приводит к временному исчезновению опухоли.
Перед пункцией обрабатывается место предполагаемого введения иглы растворами антисептиков. Одной рукой выполняется фиксация кисты, а другой прокалывание ее под углом приблизительно в 30 градусов. После ощущения провала отсасывается жидкость до полного исчезновения бугорка над кожей. Некоторые авторы рекомендуют введение склерозирующих растворов в полость гигромы, для того чтобы предотвратить возможный рецидив (повторное проявление заблевания). Данная практика не всегда дает положительный результат. Побочное действие данной методики связано с распространением склерозирующего вещества в полость сустава или синовиального влагалища. Это чревато усилением спаечного процесса с развитием выраженного ограничения подвижности.
Важно отметить, что пункция является еще и ценным диагностическим приемом. Содержание в пунктате гноя, крови или казеозных масс дает врачу возможность внести коррективы в дальнейший ход лечения.
Оперативное лечение признано наиболее эффективным в лечении гигром, поскольку после него процент развития рецидивов наиболее низкий. В различных странах частота рецидивов данных опухолей не превышает 20%.
Целью операции при гигроме является удаление патологического выпячивания синовиального влагалища или суставной капсулы с восстановлением их целостности и максимальным иссечением измененных тканей.
Чаще всего данный опухолевый процесс представляет собой только эстетический дефект, поэтому оперативное вмешательство в данных случаях носит исключительно косметический характер и производится по желанию пациента. Однако в определенных ситуациях удаление данной опухоли является вопросом сохранения функции и целостности определенных частей тела и должно производиться в кратчайшие сроки после соответствующей подготовки больного.
Показаниями к операции по удалению гигромы являются:
— компрессия нервных или сосудистых структур;
— ограничение подвижности в суставе;
— высокий риск спонтанного разрыва;
— воспаление гигромы ассоциированное с гнойным бурситом или тендовагинитом.
Восстановительный период во многом зависит от объема операции и септических осложнений в послеоперационный период. При наиболее благоприятном исходе снятие швов осуществляется на 5 – 7 день. При развитии покраснения и отека в области швов и просачивании сукровицы или гноя велик риск прорезывания кожи шовным материалом и расхождения краев раны. Если это происходит, то необходимо повторное хирургическое вмешательство, направленное на удаление отмерших тканей и санацию воспалительного очага. Восстановление работоспособности наступает в конце второй недели.
Для более качественного и быстрого заживления раны необходимо на несколько дней после операции обездвижить ту часть тела, на которой располагалась гигрома. Временную иммобилизацию можно осуществить как гипсовыми лонгетами или ортезами, так и обычными бинтовыми повязками типа Дезо и Вельпо. В процессе заживления раны образуются многочисленные соединительнотканные спайки, которые со временем могут огрубеть и ограничить движение сухожилия или сустава. Для того чтобы этого не случилось на 2 – 3 день после снятия швов и устранения иммобилизации нужно выполнять легкие гимнастические упражнения, направленные на разработку вовлеченных в патологический процесс образований. Массаж показан только на расстоянии от свежего рубца. Излишнее смещение рубца может привести к его росту и формированию келоида (гигантский, плотный, растущий рубец с розоватым оттенком).
В статье использованы материалы из открытых источников: polismed.com, mednapravlenie.ru
Операция по удалению гигромы
Для установления точного диагноза или детального изучения новообразования назначается дополнительное обследование. Пациент сдает ряд анализов, нередко из самой опухоли берут пункцию для исследования жидкого содержимого. Пунктирование является способом дифференцирования гигромы от других опухолевых образований – липомы (патология жировой ткани) и атеромы (опухоль сальных желез доброкачественного вида).
При подозрении на гигрому сустава рекомендуется пройти рентгенографию с целью исключения костно-суставной патологии. УЗИ позволяет провести структурную оценку ганглия, выявить в капсульной стенке кровеносных сосудов. МРТ дает заключение о наличии узловых структур, строении стенок капсулы и характере жидкого содержимого. Каждый из описанных методов помогает специалисту назначить правильное консервативное лечение либо направить пациента в хирургию.
В настоящее время операция по удалению гигромы проводится тремя способами:
- иссечение – врач вырезает ганглий полностью вместе с капсулой;
- нагрев лазерным лучом – продолжается до полного разрушения гигромы без воздействия на здоровые клетки;
- эндоскопически – через небольшой надрез при помощи специального оборудования.
За оперативным вмешательством должна следовать обязательная иммобилизация сустава жесткой повязкой для исключения рецидивов, а также рекомендована медикаментозная терапия. В ряде случаев показана гипсовая лонгета до 3-5 недельного срока, препятствующая движению сустава.
Операция по удалению гигромы длится до получаса. После иссечения капсулы, полость промывают асептическим раствором и ушивают, при необходимости в рану помещают дренаж сроком до 2-х дней.
Удаление гигромы лазером
Современная медицина предлагает удаление опухоли посредством лазерной терапии и эндоскопии. Данные методики являются практически бескровными, отличаются быстротой проведения манипуляции, аккуратным послеоперационным швом и минимальным периодом реабилитации.
Удаление гигромы лазером по сути это та же операция с надрезом и обнажением опухоли. Результат лечения, как и в случае хирургического вмешательства, будет зависеть от опытности и квалификации оперирующего врача.
Перед началом лазерного лечения следует пройти дополнительную диагностику – рентгенографию или магнитно-резонансную томографию. Данные методы исследования помогут хирургу уставить целесообразность применения лазера, а также эффективность воздействия.
В большинстве своем используется углекислотный лазерный прибор с коагулирующим и дезинфицирующим свойствами. Температура высокоэнергетического луча составляет 800 градусов. Операция проводится под местным наркозом. После рассечения кожи над опухолью, хирург воздействует на капсулу теплом, которое обеспечивает удаление гигромы. Процедура завершается обработкой полости наложением швов изнутри и снаружи, применением иммобилизирующей гипсовой или брейсовой повязкой.
Удаление образования лазером помимо явных преимуществ – длительности выжигания не более 15 минут, возможности оперирования детей, старше семи лет – имеет также свои недостатки. Главным минусом современной технологии является большая вероятность рецидива, которая объясняется тем, что устье капсулы не подшивается, как при обычном иссечении скальпелем.
Техника удаления гигромы
Кропотливая операция по иссечению ганглия требует от хирурга высокой квалификации и мастерства. Это обусловлено отчасти местом локализации опухоли, при котором одно неверное движение провоцирует непоправимые осложнение. Месторасположение гигромы в зоне предплечья, а именно: ладонная поверхность проекция лучезапястного сустава, считается максимально травмоопасным из-за близости к лучевой артерии. Недостаточная точность врача может повредить артерию. С другой стороны, если хирург оставляет хотя бы малую часть опухолевый капсулы, целостность гигромы восстанавливается со временем и образование повторно наполняется жидкостью.
Удаление гигромы не всегда обоснованно проводится под местным наркозом, так как более глубокие ткани сохраняют чувствительность. Адекватно иссечь ганглий возможно только под общей анестезией или регионарном обезболивании, когда раствор доставляют непосредственно к нервным пучкам, выключая болевые ощущения целой конечности/зоны.
Последовательность и техника удаления гигромы:
- над опухолью делают минимальный разрез, величина которого зависит от размера самого образования;
- внутреннюю жидкость эвакуируют (иногда новообразование вырезают вместе с содержимым);
- окружающие ганглий ткани, аккуратно отделяются, и производится иссечение опухоли. Особое внимание уделяют основанию гигромы, чтобы не оставить патологических клеток, провоцирующих повторный рост образования;
- обработка и подшивание полости;
- наложение швов и фиксирование ортезом.
В послеоперационный период проводятся перевязки с обработкой раны. Швы снимают через 7-14 дней. Некоторые случаи требуют полной неподвижности стопы или кисти на протяжении недели, дабы исключить возможность рецидива.
Удаление гигромы кисти
Опухолевое образование на кисти относится к разряду профессиональных заболеваний, связанных с частым выполнением повторяющихся движений руками у спортсменов, музыкантов, программистов, секретарей и т.п.
Гигрома кисти локализуется в районе пястно-фалангового либо лучезапястного сустава, в зоне мышц-сгибателей на пальцах. Если новообразование помимо внешней неприязни, вызывает болевой синдром и нарушает подвижность конечности, то стоит прибегнуть к хирургическому вмешательству. Подвижный подкожный шарик лечат методом полного иссечения, лазерным лучом или эндоскопически.
Хирургическое удаление гигромы кисти – наиболее распространенная процедура, позволяющая максимально вырезать весь патологический очаг и предотвратить повторное разрастание новообразования. Существует также консервативное лечение гигромы, при котором опухолевую капсулу вскрывают, эвакуируют синовиальную жидкость, а освободившееся пространство заполняют лекарственными препаратами.
Удаление гигромы кисти посредством лазера и эндоскопического оборудования представляют собой менее травматические методики, гарантирующие быстрый восстановительный период.
После проведения операции любым из способов на кисть накладывается фиксирующая повязка (ортез) сроком до 7-14 дней.
Удаление гигромы лучезапястного сустава
Синовиальная опухоль запястья под ладонью нередко существует несколько лет, ничем не беспокоя своего носителя. Увеличение новообразования, боль, онемение пальцев на руке с выраженным покалыванием указывают на необходимость оперативного вмешательства.
Гигрома лучезапястного сустава нередко соседствует с лучевой артерией, что требует от хирурга особой точности при ее иссечении, иначе можно нарушить процесс кровообращения.
Удаление гигромы лучезапястного сустава проводят под местной или общей анестезией. Некоторые медики рекомендуют общий наркоз, так как в процессе операции задеваются глубокие ткани для полного иссечения капсульных частей. До хирургического вмешательства следует пройти дополнительную диагностику (УЗИ, МРТ), а также сдать ряд анализов (нередко, это пункция из самой гигромы).
Удаление гигромы имеет несколько важных этапов:
- отделение опухоли от здоровых тканей;
- иссечение ганглия;
- аккуратное подшивание полости с целью предотвращения вытекания жидкости из сустава;
- зашивание раны снаружи;
- фиксирование конечности специальным ортезом или давящей повязкой.
Удаление гигромы запястья
Гигрома запястья формируется на внешней поверхности сустава кисти. Рост новообразования влечет за собой неприятные последствия в виде: боли ноющего характера, ограничения двигательной активности кисти, невозможности поднятия тяжести, быстрой мышечной утомляемости и др.
Перечисленная симптоматика является поводом для проведения обследования, включающего визуальный осмотр с пальпаций, рентгенографию и гистологическое исследование. Рентген позволяет дифференцировать гигрому от липомы и других опухолевых образований. Данные методы диагностики очень важны перед окончательным направлением на удаление гигромы запястья, так как формируют полную картину заболевания и дают представление об особенностях внутреннего строения гигромы.
На запястье удаление проводят иссечением или выжиганием лазерным лучом. В обоих методах большое значение имеет удаление всех частей капсулы, чтобы не произошло повторное заполнение полости синовиальной жидкостью. Многое зависит и от навыков оперирующего врача, который должен подшить выходное отверстие. От пациента требуется соблюдение щадящего режима, а в некоторых случаях обеспечения полной неподвижности кисти.
Удаление гигромы на ноге
На ногах излюбленные места локализации гигром – это стопа (включая пальцы), область колена или бедра. Причем расположение опухоли возможно как вблизи сустава, так и сухожилия. Максимальный дискомфорт причиняют растущие подколенные ганглии, мешая свободно передвигаться. Постоянное трение опухоли вызывает болезненные ощущения. Можно пробовать избавиться от гигромы различными мазями, примочками либо уколами, но реального результата получается достичь только оперативным вмешательством.
Удаление гигромы на ноге, сформировавшейся на сухожилии, также является максимально эффективным методом. Сухожильный ганглий небольшого размера не представляет никакой опасности и не имеет симптоматики. Увеличение опухолевого новообразования провоцирует давление на сухожилие, в результате чего походка пациента становится неуклюжей, причиняет немалые страдания. Запущенный процесс разрастания сухожильной гигромы помимо сильных болей грозит невозможностью передвижения.
Удаление гигромы стопы
Внушительных размеров гигрома на стопе мешает жить полноценной жизнью, принося эстетическое неудовлетворение и сильнейшие боли. Пациенты с опухолями стопы порой не могут носить обувь из-за дискомфорта и возможного травмирования новообразования. Непроизвольное вскрытие капсулы ганглия чревато воспалением и последующим нагноением, что в разы осложняет терапию. По этой причине требуется своевременное удаление гигромы стопы хирургическим путем, применением лазерного воздействия или эндоскопического оборудования.
Лечебную тактику выбирает врач на основании симптоматики, размеров новообразования, проведенного дополнительного обследования (УЗИ, рентген, МРТ), данных гистологического исследования. Удаление гигромы стопы – тонкая, кропотливая работа, которая под силу опытному хирургу. Не соглашайтесь на оперативное вмешательство без прохождения рентгена и сдачи анализов. Минимальный сбор информации о внутреннем строении опухоли (наличия кровеносных сосудов, узелковых форм и т.п.) позволит врачу действовать максимально точно и уверенно.
Удаление гигромы у ребенка
К счастью гигромы редко появляются в детском возрасте. Опухоль чаще формируется в процессе внутриутробного развития при чрезмерной активности плода либо наоборот отсутствия таковой. Провокаторами опухолевого новообразования вблизи голеностопного сустава нередко становятся нагрузки или травмы, полученные в спортивных секциях и танцевальных студиях.
Начало любого лечения начинается с осмотра хирурга-ортопеда, сдачи анализов и проведения необходимых обследований (рентген, УЗИ). Врач подбирает оптимальное решение проблемы консервативным или хирургическим путем.
Направление на удаление гигромы у ребенка выдается в случаях:
- стремительный рост новообразования;
- болевой синдром ноющего, постоянного характера не только при движении, но и в состоянии покоя;
- ограничения подвижности, ощущение покалывания, онемение конечности;
- невозможность вести привычный образ жизни (ребенок не хочет обуваться и т.п.);
- отсутствие положительного результата от консервативной терапии.
Малышам до 10 лет операцию проводят под общей анестезией, старше 10 лет – по индивидуальным показаниям под местным или общим наркозом. Последовательность операции такая же, как у взрослых. После окончания манипуляции накладывается тугая повязка, ортез, эластичная лонгета для ограничения подвижности конечности сроком до 14 дней.
| Видео (кликните для воспроизведения). |
Удаление гигромы у ребенка посредствам эндоскопа и лазера считаются более щадящими методами. Плюсами лечения являются – минимальный травматизм (окружающие ткани не повреждаются), небольшого размера надрез и короткий восстановительный период.
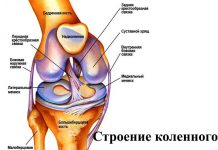
Гигромой лучезапястного сустава называется полостное доброкачественное новообразование округлой формы, развивающееся в прилегающих к суставной капсуле тканях. Полость гигромы заполнена экссудатом, в состав которого входят муцин и фибрин. Иногда новообразование может срастаться с подлежащими тканями (нервными окончаниями и надкостницей).
Причины развития и клинические проявления заболевания
Гигрома лучезапястного сустава довольно распространенное новообразование кисти. Чаще она встречается у детей возрастом до 10-11 лет и взрослых от 20 до 45 лет. В группу повышенного риска входят спортсмены (теннисисты), профессиональные музыканты, секретари-машинистки, копирайтеры, швеи.
Основными факторами, провоцирующими возникновение заболевания считаются:
- наследственная предрасположенность;
- воспалительные заболевания лучезапястного сустава;
- посттравматические состояния (новообразование по статистике встречается в исходе практически каждой четвертой травмы);
- значительные перегрузки лучезапястного сустава в результате спортивных занятий или профессиональной необходимости становятся причиной каждого пятого случая болезни.
Симптоматика
Клинически гигрома проявляется в виде округлого незначительно болезненного образования плотной консистенции, диаметром до 6 сантиметров, при пальпации в некоторых случаях можно определить флюктуацию (движение содержимого полости при надавливании). Большая по объему киста может оказывать давление на сосудисто-нервный пучок запястья, что приводит к развитию онемения и нарушения чувствительности кожных покровов в этой области.
Единственным истинным методом лечения является ее удаление, хотя в начальных стадиях может быть назначена консервативная терапия, способствующая прекращению роста новообразования и незначительному уменьшению его размера. Избавиться от гигромы полностью можно только оперативным путем.
Показания и противопоказания к хирургическим методам лечения
Показания
Абсолютными медицинскими показаниями для удаления гигромы считаются:
- наличие выраженного болевого синдрома;
- быстрое прогрессирование новообразования;
- нарушение двигательной активности в лучезапястном суставе;
- появление функциональных расстройств, связанных с нарушением кровообращений в результате сдавления сосудисто-нервного пучка или расположенных рядом тканей;
- эстетический дефект (при большом размере новообразования кисть выглядит неэстетично).
Противопоказания
Применение хирургических методик лечения имеет несколько противопоказаний:
- онкологические заболевания;
- болезни органов эндокринной системы (сахарный диабет, ожирение III степени);
- иммунодефицитные состояния;
- герпетические и воспалительные образования на кожных покровах запястья;
- период беременности и лактации;
- менструальное кровотечение (в этом случае оперативное вмешательство откладывают на 4-5 дней).
Методы удаления гигромы на запястье
Существует несколько видов хирургического лечения. Перед тем как выбрать одну из них необходимо тщательно оценить все преимущества и недостатки методики.
Раздавливание
Раздавливание – старый, практически не использующийся в современной медицине метод, но его применение иногда оправдано (при небольших новообразованиях с тонкой капсулой, нежелании пациента подвергаться оперативному вмешательству). Некоторые пациенты раздавливают кисту самостоятельно, не подозревая о том, что через некоторое время она появится снова, поскольку при данном методе лечения риск развития рецидива приближается к 90%.
Суть методики заключается в том, что под давлением происходит разрыв оболочки гигромы и ее содержимое изливается в ткани, окружающие новообразование. Синовиальная жидкость стерильна, поэтому не может стать причиной развития воспалительного процесса в тканях, окружающих гигрому. Края оболочки через некоторое время после раздавливания начинают срастаться, и в этом месте начинается повторное скопление жидкости.
Пункция (или блокада)
Применение пунктирования гигромы возможно только до тех пор, пока размер новообразования не превышает 10-11 миллиметров.
Невозможно применить этот метод, если новообразование имеет ячеистую структуру (состоит из нескольких небольших по размеру пузырьков).
Методика проведения манипуляции
Вмешательство проводится под местной анестезией.
Стенка гигромы прокалывается шприцом с толстой иглой, через которую откачивается содержимое полости. Игла из прокола не вытаскивается, меняется только шприц, с его помощью в полость вводится глюкокортикоидный препарат (дипроспан).
Сустав фиксируется давящей повязкой и ортезом на 5-6 недель, для того чтобы края опустошенного новообразования слиплись и срослись. Отказ от ортеза в это время может привести к развитию рецидива заболевания.
Хирургическое удаление гигромы лучезапястного сустава
Оперативное вмешательство проводится под местным обезболиванием в стационарных условиях и занимает около получаса. Для того чтобы снизить риск развития послеоперационных осложнений, необходимо, чтобы хирургическое вмешательство проводил врач, специализирующийся на хирургии кисти. Показаниями к применению этого метода лечения являются значительное нарушение функциональности сустава и эстетичности кисти.
Во время операции капсула гигромы удаляется вместе с ножкой и содержимым до ее соединения суставной сумкой. Затем рана ушивается, швы снимаются на 7-11 день, в зависимости от течения постоперационного периода. На протяжении не менее пяти недель больному необходимо носить ортез, для предупреждения развития рецидива.
Удаление при помощи лазера
На сегодняшний день выделяют два метода удаления гигромы посредством лазера:
- Открытое хирургическое вмешательство – заключается в рассечении кожи над новообразованием, разрушении гигромы при помощи высокой температуры, обработки подкожного пространства и ушивании раны.
- Артроскопический метод – для выполнения операции этим методом необходимо специальное оборудование. Суть методики заключается в удалении гигромы через небольшие проколы посредством двух пункционных игл. Через одну иглу производится уничтожение опухоли лазерным световодом, а через вторую – высасывание оставшейся жидкости.
После оперативного вмешательства производится перевязка и фиксация руки при помощи гипсовой повязки или ортеза.
Стоимость оперативного вмешательства
Стоимость лечения хирургическими методами зависит от региона проживания, клиники и компетентности врача. В цену оперирования входит консультация врача, диагностические исследования, анестезия, оперативное вмешательство.
| № | Методика лечения | Стоимость в рублях |
| 1. | Раздавливание | До 1 500 |
| 2. | Пункция | От 3 000 до 7 000 |
| 3. | Хирургическое лечение | От 5 000 до 15 000 |
| 4. | Лазерное лечение | От 20 000 до 40 000 |
Реабилитационный период
Период реабилитации занимает от 4 до 6 недель. В это время необходимо избегать нагрузки на поврежденный сустав, для чего рука фиксируется ортезом или гипсовой повязкой. После снятия повязки необходимо осторожно приступить к разрабатыванию сустава.
Возможные осложнения после удаления
К постоперационным осложнениям относятся развитие отечности и выделение гнойного экссудата из раны. Развиваются они при неправильной обработке полости и раны непосредственно после проведения операции, при несоблюдении перевязочного режима и отказа от иммобилизации кисти.
Помимо этого к осложнениям относится также рецидив заболевания, который может развиваться по следующим причинам:
- неполного удаления капсулы гигромы;
- отсутствия подшивания полости внутри;
- отказа от иммобилизации.
Что может произойти, если не удалять гигрому лучезапястного сустава
Если вовремя не удалить гигрому, она продолжает развиваться и может привести к нарушению функциональных особенностей конечности, развитию эстетического дефекта, появлению постоянных сильных болей.
Специалисты утверждают, что при небольшом объеме опухоли в 40% случаев она может рассосаться самостоятельно, если не подвергать нагрузке сустав и проводить консервативное лечение.
При различных нагрузках, ушибах или по иным причинам синовиальная жидкость может вытечь из сустава запястья, образуя при этом небольшой грыжевой мешочек. Это и есть гигрома — совершенно безопасное образование, не представляющее опасности для здоровья. Однако она может вызывать боль и ограничивать движения кисти.
Удаление гигромы на запястье в Калуге можно сделать в нашем эндохирургическом центре. Опытные врачи, знающие структуру кистевого сустава, могут быстро и с минимальными вмешательствами избавить от этого недуга.
Симптомы и диагностика гигромы в Калуге
На начальных стадиях образуется лишь небольшой комочек, который можно нащупать при пальпации и увидеть визуально. Как правило, в этом случае он не доставляет никаких болевых ощущений и не ограничивает движение кисти. Однако если не принимать мер по его устранению, гигрома может увеличиться в размерах, вызвать боли и ограничение функции сустава.
Диагностировать гигрому просто — она принимает вид небольшого бугорка на внешней стороне кистевого сустава. Для того чтобы точно определить характер образования, а также его размеры, назначаются следующие исследования:
- УЗИ кистевого сустава;
Наши специалисты
Холявин Антон Николаевич Травматолог-ортопед:

Куралесов Алексей Анатольевич Травматолог-ортопед:

Малыхин Сергей Сергеевич Травматолог-ортопед:
Все врачи
Удаление гигромы
Используемые ранее методы раздавливания грыжевого мешочка показали свою неэффективность — синовиальная жидкость вновь вытекает, и образование формируется снова в 90% случаев. Наиболее эффективным методом является удаление гигромы.
- Делается небольшой надрез на коже над местом расположения образования.
- Хирург отделяет гигрому от окружающих тканей и отсекает мешочек от синовиальной сумки.
- Ткани синовиальной сумки сшиваются, на месте надреза накладывается шов.
- На место проведения операции накладывается стерильная повязка, а кисть фиксируется иммобилизационным бандажом.
Также существует метод удаления гигромы лазером. В нашем центре такие операции выполняют опытные хирурги. Процесс аналогичен описанному методу, но разрез делается лазерным лучом.
Реабилитация
В первые 7-10 дней после удаления гигромы необходимо делать ежедневные перевязки. Бандаж носят от двух до четырёх недель, в зависимости от сложности операции. Крайне важно обеспечивать неподвижность сустава в послеоперационный период во избежание рецидива. За время восстановления ткани синовиальной сумки срастаются, и риск повторного образования мешочка сводится к минимуму.
Также рекомендуется ограничить нагрузку на сустав на первое время после снятия бандажа. Важно соблюдать рекомендации хирурга. Врачи клиники проконсультируют вас по всем вопросам относительно самой операции, а также периода реабилитации и восстановления.
Преимущества удаления гигромы в нашем ЭХЦ
- индивидуальный подход и тщательную диагностику;
- внимательное отношение врачей и медицинского персонала;
- грамотное выполнение всех операций профессионалами с большим опытом.
При различных нагрузках, ушибах или по иным причинам синовиальная жидкость может вытечь из сустава запястья, образуя при этом небольшой грыжевой мешочек. Это и есть гигрома — совершенно безопасное образование, не представляющее опасности для здоровья. Однако она может вызывать боль и ограничивать движения кисти.
Удаление гигромы на запястье в Калуге можно сделать в нашем эндохирургическом центре. Опытные врачи, знающие структуру кистевого сустава, могут быстро и с минимальными вмешательствами избавить от этого недуга.
Симптомы и диагностика гигромы в Калуге
На начальных стадиях образуется лишь небольшой комочек, который можно нащупать при пальпации и увидеть визуально. Как правило, в этом случае он не доставляет никаких болевых ощущений и не ограничивает движение кисти. Однако если не принимать мер по его устранению, гигрома может увеличиться в размерах, вызвать боли и ограничение функции сустава.
Диагностировать гигрому просто — она принимает вид небольшого бугорка на внешней стороне кистевого сустава. Для того чтобы точно определить характер образования, а также его размеры, назначаются следующие исследования:
- УЗИ кистевого сустава;
Наши специалисты

Холявин Антон Николаевич Травматолог-ортопед:

Куралесов Алексей Анатольевич Травматолог-ортопед:

Малыхин Сергей Сергеевич Травматолог-ортопед:
Все врачи
Удаление гигромы
Используемые ранее методы раздавливания грыжевого мешочка показали свою неэффективность — синовиальная жидкость вновь вытекает, и образование формируется снова в 90% случаев. Наиболее эффективным методом является удаление гигромы.
- Делается небольшой надрез на коже над местом расположения образования.
- Хирург отделяет гигрому от окружающих тканей и отсекает мешочек от синовиальной сумки.
- Ткани синовиальной сумки сшиваются, на месте надреза накладывается шов.
- На место проведения операции накладывается стерильная повязка, а кисть фиксируется иммобилизационным бандажом.
Также существует метод удаления гигромы лазером. В нашем центре такие операции выполняют опытные хирурги. Процесс аналогичен описанному методу, но разрез делается лазерным лучом.
Реабилитация
В первые 7-10 дней после удаления гигромы необходимо делать ежедневные перевязки. Бандаж носят от двух до четырёх недель, в зависимости от сложности операции. Крайне важно обеспечивать неподвижность сустава в послеоперационный период во избежание рецидива. За время восстановления ткани синовиальной сумки срастаются, и риск повторного образования мешочка сводится к минимуму.
Также рекомендуется ограничить нагрузку на сустав на первое время после снятия бандажа. Важно соблюдать рекомендации хирурга. Врачи клиники проконсультируют вас по всем вопросам относительно самой операции, а также периода реабилитации и восстановления.
Преимущества удаления гигромы в нашем ЭХЦ
- индивидуальный подход и тщательную диагностику;
- внимательное отношение врачей и медицинского персонала;
- грамотное выполнение всех операций профессионалами с большим опытом.
| Видео (кликните для воспроизведения). |

Здравствуйте! Представляюсь на нашем сайте. Меня зовут Иван Жаров. Я уже более 11 лет работаю ортопедом. В настоящее время являюсь специалистом в этом направлении, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все данные для сайта собраны и тщательно переработаны с целью донести в доступном виде всю нужную информацию. Перед применением описанного на сайте всегда необходима обязательная консультация у специалистов.