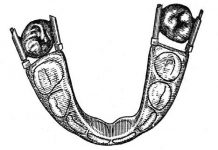
Кисть ( манус), имеет три отдела: запястье – карпус, пясть – метакарпус и фаланги пальцев кисти. У каждого пальца по три фаланги (проксимальная, средняя и дистальная), кроме большого пальца, у него две (проксм и дист). На запястье 8 костей расположенных в два ряда. Проксимальный ряд, начиная с большого пальца – ладьевидная, полулунная, трехгранная и гороховидная ( сесамовидная, развив из сухожилия). В дистальном ряду – кость-трапеция, трапециевидная, головчатая и крючковидная с крючком. Кости пясти названий не имеют, у них различают основания, тела и головки, это короткие трубчатые кости. Самая длинная пястная кость – вторая. Большой палец – полекс, дигитус прима; указательный – индекс, дигитус секундус, средний – медиус, терциус(третий) безымянный – аннулярис, квартус (четвертый), мизинец, дигитус минимус. У кисти две поверхности – тыльная и ладонная.
Лучезапястный сустав – артикуляцио радиокарпеа образован суставной поверхностью лучевой кости, суставным диском треугольной формы и тремя костями запястья – ладьевидной, полулунной и трехгранной. Сустав сложный (больше двух костей), комплексный (диск). Связки – лучевая коллатеральная и локтевая коллатеральная связки запястья ( она тянется от гороховидной кости до шиловидного отростка локтевой кости), а также тыльная и ладонная лучезапястные связки. По форме сустав эллипсоидный, возможны сгибание – разгибание, отведение и приведение.
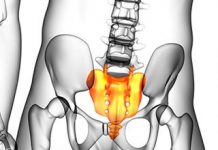
11. Кости таза, таз в целом. Таз состоит из двух тазовых костей и крестца. Тазовая кость – ос кокса, состоит из трех костей – подвздошной (илеум), лобкой (пубис) и седалищной (исхиум). Они срастаются в области вертлужной впадины (ацетабулюм) к 14-16 годам, заменяя хрящевое соединение. Подвздошная кость имеет тело, крыло (ала), на крыле гребень и 4 ости, две передние (верхняя и нижняя), и две задние (верхняя и нижняя). Снаружи на крыле ягодичные линии (нижняя, передняя и задняя). Лобковая кость имеет тело и 2 ветви, верхнюю и нижнюю. Тела лобковых костей, соединяясь впереди образуют лобковый симфиз. Седалищная кость имеет тело, седалищный бугор и ветвь, которая вместе с ветвями и телом лобковой кости образуют запирательное отверстие. Позади седалищного бугра находится седалищная ость, а также большая и малая седалищные вырезки. Вертлужная впадина имеет полулунную поверхность. Крестец (сакрум) – это 5 сросшихся крестцовых позвонков, имеет дорсальную и тазовую поверхности, основание (вверху) и верхушку (внизу). По бокам крестца имеются ушковидные поверхности для сочленения с такими же на тазовых костях, при этом образуется крестцово-подвздошное сочленение или сустав, укрепленное вентральными и дорсальными крестцово-подвздошными связками.
Таз (пельвис), различают большой и малый таз. Большой таз ограничен 5-м поясничным позвонком, крыльями подвздошных костей, спереди костной стенки не имеет. Большой таз отделен от малого пограничной линией. Она проходит по мысу крестца, дугообразным линиям, ветвям лобковых костей и верхнему краю лобкового симфиза. Малый таз ограничен крестцом и копчиком сзади, телами седалищных костей, спереди ветвями лобковых костей и симфизом. Лобковый симфиз укреплен верхней лобковой связкой и дугообразной связкой лобка снизу. Малый таз имеет верхнюю апертуру (вход) и нижнюю апертуру (выход). Запирательное отверстие закрыто запирательной мембраной, она ограничивает запирательный канал. Крестцово-бугорная и крестцово-остистая связки ограничивают большое и малое седалищные отверстия. Большое седалищное отверстие делится грушевидной мышцей на надгрушевидное и подгрушевидное отверстия.
Дополнительно. Женский таз шире и ниже мужского, крылья подвздошных костей расположены более горизонтально, мыс крестца выступает меньше, чем у мужчин, седалищные бугры расположены у женщин дальше друг от друга, нижние ветви лобковых костей образуют дугу, а у мужчин угол. Размеры женского таза: межостистая дистанция -25-27см, межгребневая 28-30см, поперечный диаметр входа в малый таз 13см, косой 12см, прямой размер входа в малый таз (анатомическая конъюгата) 11,5см, истинная (гинекологическая) конъюгата 11см, диаметр выхода из малого таза: прямой от 9-10, поперечный -11см.
Кисть ( манус), имеет три отдела: запястье – карпус, пясть – метакарпус и фаланги пальцев кисти. У каждого пальца по три фаланги (проксимальная, средняя и дистальная), кроме большого пальца, у него две (проксм и дист). На запястье 8 костей расположенных в два ряда. Проксимальный ряд, начиная с большого пальца – ладьевидная, полулунная, трехгранная и гороховидная ( сесамовидная, развив из сухожилия). В дистальном ряду – кость-трапеция, трапециевидная, головчатая и крючковидная с крючком. Кости пясти названий не имеют, у них различают основания, тела и головки, это короткие трубчатые кости. Самая длинная пястная кость – вторая. Большой палец – полекс, дигитус прима; указательный – индекс, дигитус секундус, средний – медиус, терциус(третий) безымянный – аннулярис, квартус (четвертый), мизинец, дигитус минимус. У кисти две поверхности – тыльная и ладонная.
Лучезапястный сустав – артикуляцио радиокарпеа образован суставной поверхностью лучевой кости, суставным диском треугольной формы и тремя костями запястья – ладьевидной, полулунной и трехгранной. Сустав сложный (больше двух костей), комплексный (диск). Связки – лучевая коллатеральная и локтевая коллатеральная связки запястья ( она тянется от гороховидной кости до шиловидного отростка локтевой кости), а также тыльная и ладонная лучезапястные связки. По форме сустав эллипсоидный, возможны сгибание – разгибание, отведение и приведение.
11. Кости таза, таз в целом. Таз состоит из двух тазовых костей и крестца. Тазовая кость – ос кокса, состоит из трех костей – подвздошной (илеум), лобкой (пубис) и седалищной (исхиум). Они срастаются в области вертлужной впадины (ацетабулюм) к 14-16 годам, заменяя хрящевое соединение. Подвздошная кость имеет тело, крыло (ала), на крыле гребень и 4 ости, две передние (верхняя и нижняя), и две задние (верхняя и нижняя). Снаружи на крыле ягодичные линии (нижняя, передняя и задняя). Лобковая кость имеет тело и 2 ветви, верхнюю и нижнюю. Тела лобковых костей, соединяясь впереди образуют лобковый симфиз. Седалищная кость имеет тело, седалищный бугор и ветвь, которая вместе с ветвями и телом лобковой кости образуют запирательное отверстие. Позади седалищного бугра находится седалищная ость, а также большая и малая седалищные вырезки. Вертлужная впадина имеет полулунную поверхность. Крестец (сакрум) – это 5 сросшихся крестцовых позвонков, имеет дорсальную и тазовую поверхности, основание (вверху) и верхушку (внизу). По бокам крестца имеются ушковидные поверхности для сочленения с такими же на тазовых костях, при этом образуется крестцово-подвздошное сочленение или сустав, укрепленное вентральными и дорсальными крестцово-подвздошными связками.
Таз (пельвис), различают большой и малый таз. Большой таз ограничен 5-м поясничным позвонком, крыльями подвздошных костей, спереди костной стенки не имеет. Большой таз отделен от малого пограничной линией. Она проходит по мысу крестца, дугообразным линиям, ветвям лобковых костей и верхнему краю лобкового симфиза. Малый таз ограничен крестцом и копчиком сзади, телами седалищных костей, спереди ветвями лобковых костей и симфизом. Лобковый симфиз укреплен верхней лобковой связкой и дугообразной связкой лобка снизу. Малый таз имеет верхнюю апертуру (вход) и нижнюю апертуру (выход). Запирательное отверстие закрыто запирательной мембраной, она ограничивает запирательный канал. Крестцово-бугорная и крестцово-остистая связки ограничивают большое и малое седалищные отверстия. Большое седалищное отверстие делится грушевидной мышцей на надгрушевидное и подгрушевидное отверстия.
Дополнительно. Женский таз шире и ниже мужского, крылья подвздошных костей расположены более горизонтально, мыс крестца выступает меньше, чем у мужчин, седалищные бугры расположены у женщин дальше друг от друга, нижние ветви лобковых костей образуют дугу, а у мужчин угол. Размеры женского таза: межостистая дистанция -25-27см, межгребневая 28-30см, поперечный диаметр входа в малый таз 13см, косой 12см, прямой размер входа в малый таз (анатомическая конъюгата) 11,5см, истинная (гинекологическая) конъюгата 11см, диаметр выхода из малого таза: прямой от 9-10, поперечный -11см.
Лучезапястный сустав — это один из компонентов сложного кистевого сустава (рис. 134). Он относится к двухостным суставам с эллипсоидной формой суставных поверхностей. В нем возможны движения в сагиттальной плоскости — сгибание и разгибание в пределах 140—150°, во фронтальной плоскости — 50—70°, а также круговые движения.
Суставная капсула лучезапястного сустава широкая и тонкая, ее верхний край крепится к краям лучевой кости и суставного диска, нижний — к краю суставных поверхностей первого ряда костей запястья. Капсула с тыльной, ладонной сторон и с боков укреплена связками.
На ладонной поверхности лучезапястного сустава имеются два синовиальных влагалища сухожилий сгибателей пальцев, по-
Рис. 134. Лучезапястный сустав (вид с ладонной поверхности).
- — лучевая кость,
- — полость сустава;
- — латеральный шиловидный отросток;
- — гороховидная косточка;
- — медиальный шиловидный отросток;
- — дистальный лучелоктевой сустав;
- — локтевая кость.
верх которых лежит мощная связка удерживателя сгибателей. На тыльной стороне лучезапястного сустава располагаются сухожилия разгибателей запястья и пальцев, они заключены в шести синовиальных влагалищах, поверх которых также имеется связка — удер- живатель разгибателей (рис. 135)
При исследовании лучезапястного сустава необходимо учитывать следующие анатомо-топографические ориентиры:
- шиловидные отростки лучевой и локтевой костей;
- бугорок Листера — апофи з дистального конца лучевой кости;
- головка локтевой косш,
- гороховидная косточка,
- тыльная борозда лучезапястною сустава,
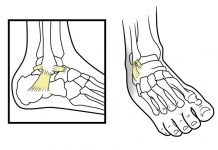
Рис. 136. Анатомическая табакерка
- — сухожилие длинного разгибателя большого пальца,
- — шиловидный отросток лучевой кости,
- — сухожилие длинной мышцы, отводящей большой палец, и короткого разгибателя большого пальца,
- — пястно- запястный сустав большого пальца.
Над шиловидным отростком на дне анатомической табакерки лежит ладьевидная кость.
- проксимальная и дистальная борозды внутренней поверхности сустава;
- «анатомическая» табакерка, в се проксимальной части лежит шиловидный отросток лучевой кости (рис. 136).
Перед детальным осмотром лучезапясшою сустава оценивается правильность соотношения кисти и предплечья, вначале с тыльной поверхности кисти, а за1ем с внутренне-боковой стороны (рис. 137).
При нормальном соотношении кисти и предплечья (осмотр с тыла кисти) ось третьего пальца, проведенная через средину третьей метакарпальной кости и продолженная на предплечье, лежит на средине между радиальным и ульнарным краями. При осмотре сбоку — ось кисти, проведенная через вторую метакарпальную кость, пересечется при любом положении лучезапястного сустава с осью лучевой кости в области ее шиловидного отростка.
Описанные соотношения кисти и предплечья грубо нарушаются при травмах, воспалении лучезапястного сустава, возможна и врожденная деформация.
Лучезапястный сустав осматривается с ладонной, тыльной и боковых поверхностей (рис. 138).
Обращается внимание на цвет кожи, сохранность кожного рисунка, сохранность нормальной величины сустава, его конфигурации, на состояние выше перечисленных анатомо-топографических
Рис. 137. Нормальное отношение кис- ш и предплечья.
Оценить трофику мышц предплечий и кистей, состояние сухожилий, особенно сгибателей кистей, а также ладонного апоневроза Исследовать функцию суставов сгибание, разгибание, отведение, приведение кисти, ее супинацию, пронацию, способность полноценно, с глубоким заворотом пальцев, сжаться в кулак
ориентиров — костных выступов, ямок, складок, а также на состояние сухожилий, ладонного апоневроза, трофики мышц предплечья и кисти. Одновременно осматриваются левый и правый сустав. Нарушение нормальной конфигурации сустава, исчезновение физиологических западений, появление нетипичных западений или выбуханий, отечность сустава указывают на патологию (рис. 139).
Пальпация лучезапястного сустава проводится одной или двумя руками, кисть исследуемого должна быть пронитована и установлена по оси (рис. 140), при исследовании ладонной поверхности сустава кисть супинируется. Большие пальцы врача располагаются на тыльной стороне сустава, II и III пальцы охватывают сустав с боков и с ладонной поверхности. Во время пальпации большие пальцы,
- и III пальцы врача совершают легкое скользящее разнонаправленное движение по поверхности суставной сумки. Используется также прием попеременного давления большими пальцами левой и правой руки. Суставная щель ощупывается конечной частью большого или указательного пальца, установленного более вертикально по отношению к суставу (рис. 141). Большой палец левой руки врача отыскивает суставную щель и прощупывает ее на всем протяжении с тыльной и боковых поверхностей. С ладонной поверхности щель прощупать почти невозможно. Щель лучше прощупывается при пассив-
Рис. 139. Ульнарная девиация кисти при ревматоидном артрите.
Рис. 140. Бимануальная пальпация лучезапястного сустава
ных качательных движениях (сгибание, разгибание, боковые движения) кисти пациента правой рукой врача. Таким же образом ощупываются поперечные связки, сухожилия сгибателей и разгибателей, их влагалища.
Обязательному пальпаторному обследованию подлежат также головки лучевой и локтевой костей, их шиловидные отростки, анатомическая табакерка, средина ладонной поверхности лучезапястного сустава (проекция срединного нерва) и у гороховидной косточки — место гуйонского канала, в котором проходит локтевой нерв.
| Видео (кликните для воспроизведения). |
У здорового человека пальпация лучезапястного сустава, всех периартикулярных анатомических образований безболезненная. Наличие отечности, уплотнения, боли, повышения местной температуры, опухолевидных образований, крепитации, хруста указывает на патологию (травма, воспаление, дистрофия)
При исследовании активных движений в лучезапястном суставе руки пациента должны быть согнуты в локтевых суставах до 90°, предплечья и кисти направлены вперед и находятся в состоянии пронации По команде врача совершаются сгибание, разгибание, отведение, приведение, круговые движения в обоих лучезапястных суставах. Так как исследуемому не всегда ясно, что от него хотят, врачу можно самому продемонстрировать нужные движения.
При исследовании пассивных движений в лучезапястном суставе большой и указательный пальцы левой руки врача располагаются на уровне суставной щели и охватывают сустав со всех сторон (рис. 142 — А). Правая рука врача, удерживая кисть исследуемого на уровне пястных костей, делает пассивное сгибание, разгибание, отведение, приведение в лучезапястном суставе.
Можно пользоваться другим приемом: левая рука врача располагается снизу и полностью охватывает лучезапястный сус-
Рис. 141. Пальпация щели лучезапястного сустава.
Рис. 142. Исследование пассивных движений в лучезанясмюм сусчаве А — левая рука врача укладывается на тыльную сторону сустава,
Б — левая рука врача укладывается с внутренней стороны сустава.
гав, а правая выполняем необходимые движения (рис. 142 — Б). Рука врача, расположенная на суставе, легко воспринимает такие признаки патологии, как хруст, пощелкивание, крепитация, возникающие ири пассивных движениях.
У здорового человека активные и пассивные движения в луче- запясшом сусчаве выполняются в полном объеме, они свободны, безболезненны, побочные шумы Ореск, хруст, крепи 1ация) о icy тс- твуют. Боль при движениях, ограничение объема, побочные шумы свидетельствуют о натолоши сустава и периаршкулярных 1каней.
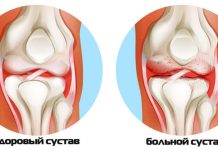
Растяжение связок суставов запястья довольно часто можно получить в результате падения человека на вытянутую руку. Это приводит к чрезмерному сгибанию кисти или переразгибанию. Такие травмы наиболее часто встречаются в среде людей, которые занимаются лёгкой атлетикой, спортивной гимнастикой и контактными видами спорта — хоккеем, футболом или борьбой.
Сустав, с точки зрения анатомии – это сочленение костей, предполагающее наличие небольшого просвета между соединяющимися костями. Полость сустава содержит жидкость, которая уменьшает трение, амортизирует движения.
Анатомия
Кистевой сустав состоит из лучевой кости, костей запястья, суставного хряща и капсулы. Суставной хрящ имеет форму треугольника. Важной составляющей частью этого соединения являются связки.
Они являются объединяющим звеном между костями и обеспечивают стабильность сустава. Связки — это плотные, эластичные тяжи, состоящие из волокон соединительной ткани. Лучезапястный сустав содержит такие связки:
- боковая лучевая связка;
- боковая локтевая связка;
- тыльная лучезапястная связка;
- ладонная связка;
- межзапястная связка.
Имеющаяся капсула или суставная сумка прикрепляется сверху к лучевой кости и суставному диску, а снизу к верхнему ряду костей запястья. Говоря об анатомии можно отметить, что капсула довольно тонкая и широкая.
В движении сустава участвуют мышцы. С ладонной стороны – это сгибатели кисти и пальцев, со стороны тыла – это разгибатели.
Объем движений
Сустав является сложным по количеству соединяемых костей. По форме он эллипсовидный с двумя осями вращения. В суставе реализуются движения:
- отведение и приведение кисти;
- сгибание и разгибание.
Благодаря такой форме сустава также возможно вращение. Такая подвижность реализуется из-за большого количества костей, входящих в сустав. Но эта особенность имеет и негативное значение, поскольку увеличивается риск получения травмы.
Травмы
Повреждение может быть легкой степени тяжести (ушибы и растяжения связок) и тяжелой (вывихи и переломы). В зависимости от вида будет определяться выбор между такими методами диагностики, как МРТ, КТ, УЗИ или рентген, а также дальнейшее лечение.
Неправильно выбранная тактика может привести к серьезным последствиям — ограничению или даже невозможности функционирования лучезапястного сустава.
Растяжение связок
Эта травма является результатом надрыва волокнистых структур связки из-за действия большой силы. При этом анатомическая непрерывность волокон может остаться прежней. Для растяжения связок достаточно, чтобы к нему была приложена нагрузка, превосходящая эластичную ткань запястья.
Симптомы
Растяжение связок является результатом сгибания или разгибания выше возможностей связочного аппарата, резкого вращательного движения кистью. Повреждение не всегда проявляется сразу, иногда человек обращает на это внимание спустя какое-то время. Но обычно эта травма сопровождается такими признаками:
- Боль довольно сильная в первый момент после травмирования, позже утихает в условиях покоя, но возникает вновь при малейших движениях. Форма сустава не изменяется. В некоторых случаях болезненность появляется отсрочено. Тогда в первую очередь человек обращает больше внимания на ограничение функции руки.
- Появляются отек и припухлость мягких тканей, расположенных над местом повреждения
- Образуется кровоподтек или, в худшем случае, гематома при повреждении кровеносных сосудов.
- Нарушение объема движений может проявляться полным или частичным нарушением функции пальцев и кисти. В первое время это может произойти из-за нестерпимой боли, а затем ограничение происходит в результате появления отека, который не позволяет двигаться кисти.
- Бывают случаи, когда кожа над повреждением краснеет и становится горячей. Этот признак говорит о серьезности травмы.
В момент травмирования может быть слышен треск, который происходит в результате множественного разрыва волокон связки. В случае полного разрыва сустав становится разболтанным.
Степени повреждения
- I или легкую степень. Она характеризуется микроскопическими надрывами волокон. Боль, возникающая после травмы, не мешает функционированию кисти. Отек обычно отсутствует. Иногда возможно усиление боли при таких движения, как сгибание и разгибание.
- II или умеренную степень, для которой характерен частичный разрыв. Появляются кровоизлияния, становится заметен отек. Боль становится интенсивнее, а движения в суставе уменьшаются.
- III или тяжелую степень, которая диагностируется при полном разрыве связок. Человек чувствует очень интенсивную и резкую боль. Отек становится больших размеров, развивается гематома. Движения в суставе значительно ограничены из-за боли и отека. Становится заметным увеличение пассивной подвижности, так как связка в результате разрыва больше не ограничивает движения.
Ребенок чаще подвержен такой травме, чем взрослый человек, поскольку его связочный аппарат имеет более эластичную структуру и содержит больше воды. Это способствует легкости возникновения повреждения даже при незначительном воздействии. Кроме того, дети ведут более подвижный образ жизни, чем взрослые.
Ушиб
Травма приводит в основном только к повреждению мягких тканей, нервов, кровеносных сосудов. Лучезапястный сустав при этом отечен, может появиться кровоподтек. Человек жалуется на боль слабой интенсивности. Форма сустава при этом не изменяется, движения практически неограниченны.
Вывих
Эта повреждение представляет собой стойкое нарушение анатомии (формы) соединяющих поверхностей сустава в результате действия физической силы. Вывих лучезапястного сустава — это редкая травма.
Классификация вывиха
Вывих классифицируется как полный или неполный (подвывих). Также выделяют вправимые, невправимые и привычные вывихи. По срокам возникновения травмы:
- свежий вывих (травма получена меньше 3 суток назад);
- несвежий вывих (от 3 до 14 дней суток назад);
- застарелый вывих — повреждение произошло более 3 недель назад.
Симптомы
Во время получения повреждения появляется довольно резкая и сильная боль. Лучезапястный сустав значительно отекает, может образоваться гематома. Человек старается уменьшить движения в лучезапястном суставе всеми возможными способами. Вывих характеризуется изменением нормальной формы сустава.
При вывихах в сторону тыла кисти можно прощупать болезненный выступ в месте повреждения.
При ладонных вывихах конец лучевой кости ощущается в области тыльной стороны кисти, она при этом согнута. Основной признак – это отсутствие движений сустава и резкая боль при пальпации.
Перелом
Половину всех травм лучезапястного сустава составляют переломы. Отличительным признаком являются прощупывание костных отломков и стойкое, значительное нарушение функции. В этом случае обязательно выполнение рентгена.
Когда нужно обратиться к врачу?
- Резкой отечности в области лучезапястного сустава.
- Боли, усиливающейся при ощупывании и движении.
- Заметное изменение формы сустава.
- Сильный болевой синдром.
- Наличие гематомы.
- Онемение кисти.
Если после ушиба в течение 2 недель сохраняются такие симптомы, как боль и отек, то лучше всего обратиться к врачу, который после проведения осмотра поставит диагноз и назначит лечение.
Диагностика травм
Врачом, который занимается данными видами повреждений является травматолог. Основу диагностики составляют клиническое и инструментальное исследования (МРТ, УЗИ, рентген). Методы визуализации сустава помогут полностью установить диагноз.
Клинические исследования
Врач для того чтобы предварительно определить состояние сустава, проводит опрос, осмотр, пальпацию (прощупывание) и определяет объем движений.
Очень важное значение имеют обстоятельства получения травмы, поэтому врач обращает на это особое внимание при расспросе пострадавшего.
МРТ
Магнитно-резонансная томография (МРТ) травмированной кисти дает послойное изображение тканей в различных ракурсах. Метод предоставляет возможность определить количество поврежденных волокон связки и степень тяжести повреждения. Является наиболее приемлемым методом диагностики для детей.
УЗИ
Ультразвуковое исследование (УЗИ) – это также информативный метод обследования. Его наиболее важным достоинством является более низкая цена по сравнению с МРТ. Используют УЗИ довольно часто для того, чтобы оценить состояния связочного аппарата кисти до и после проведения лечения.
Рентген
После выполнения рентгена врач-травматолог сможет с уверенностью определить характер травмы – перелом или растяжение связок. В некоторых серьезных случаях требуется также проведение компьютерной томографии. Признаки повреждений на рентгене:
- При ушибе и растяжении связок костно-травматические изменения на рентгене отсутствуют.
- Если говорить о вывихах, то можно выявить нарушение сопоставления суставных поверхностей.
- В случае перелома на рентгене будет отмечаться линия перелома, возможно смещение костных отломков.
Ввиду дешевизны этого метода диагностики, рентген можно сделать в любой больнице или травмпункте. Врач без долгого ожидания сможет уточнить диагноз.
| Видео (кликните для воспроизведения). |
Источники:
- Синельникова, А. А. 323 рецепта против подагры и других отложений солей / А. А. Синельникова. — М. : Вектор, 2013. — 128 c.
- Блаженов, В. В. Маски остеохондроза / В. В. Блаженов. — М. : Триада-X, 2012. — 208 c.
Приветствую вас! на нашем ресурсе. Я Сергей Кондратов. Я уже более 8 лет работаю травматологом. Я считаю, что являюсь специалистом в этом направлении, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Перед применением описанного на сайте всегда необходима обязательная консультация у специалистов.