Содержание
- 1 Что такое синдром запястного канала
- 2 Причины карпального туннельного синдрома
- 3 Симптомы и признаки синдрома запястного канала
- 4 Диагностические исследования
- 5 Лечение туннельного синдрома запястья
- 6 Что такое синдром запястного канала?
- 7 Как проявляется туннельный синдром?
- 8 Факторы риска развития синдрома запястного канала:
- 9 Диагностика и лечение синдрома запястного канала
- 10 Основные методы профилактики туннельного синдрома
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Синдром запястного канала — состояние, которое развивается при ущемлении или травме срединного нерва внутри запястного канала кисти. При этом нарушается движения и чувствительность пальцев рук (поражаются первые три и часть четвертого пальцев).
Синдром запястного канала считается профессиональным заболеванием, поскольку наиболее часто развивается у людей определенных профессий, деятельность которых связанна монотонным сгибанием и разгибанием кисти. Например, у музыкантов, портных, секретарей (работают с компьютерной мышью и клавиатурой).
Синдром запястного канала имеет еще два наименования:
синдром карпального канала и
туннельный синдром . Хотя последнее название не совсем верное, поскольку имеются и другие туннельные синдромы (например, синдром сдавления глубокой ветви локтевого нерва).
Статистика
Общая распространенность синдрома запястного канала в мире составляет от 1,5 до 3%. Причем около 50% из всех заболевших — активные пользователи персонального компьютера.
По данным разных источников, синдром карпального канала в 3-10 раз чаще встречается у женщин, нежели у мужчин.
Пик возникновения заболевания приходится на возраст от 40 до 60 лет. Однако это вовсе не означает, что люди младшего возраста не подвержены этому недугу: по данным статистики, 10% из всех заболевших младше 30 лет.
Считается, что люди, работающие ежедневно и много часов на компьютере наиболее подвержены развитию синдрома запястного канала. Согласно одному из исследований, он имеется у каждого шестого обследованного. Наибольшему риску подвергаются пользователи, у которых во время работы с клавиатурой и компьютерной мышью кисть по отношению к предплечью разогнута на 20° и более.
Интересные факты и история
Немного позднее выяснилось, что болезнь может развиваться у рабочих, выполняющих монотонные движения.
Ну а в наше время, когда персональный компьютер прочно вошел в жизнь современного человека, запястный синдром приобрел едва ли не характер эпидемии. Однако наука не стоит на месте. Поэтому для активных пользователей персонального компьютера имеется отличная новость: разработана специальная платформа и летающая компьютерная мышь с магнитным кольцом, которая выдерживает вес руки человека. Стильная новинка может применяться как для лечения туннельного синдрома, так и для профилактики его развития.
Строение и работа нервов В нашем организме присутствует около 85 миллиардов нервных клеток. Они располагаются в головном и спинном мозге (центральной нервной системе — ЦНС), а также в узлах (скоплениях нервных клеток), лежащих вне ЦНС (например, спинных узлах — возле позвоночника).
Отходящие от нервных клеток отростки собираются вместе и образуют пучки — нервы.
Строение нервной клетки (нейрона)
Нервная клетка (нейрон) — структурная высокоспециализированная единица нервной системы, которая имеет
тело (сому) и
отростки (аксон и дендриты).
Тело нервной клетки содержит ядро, а снаружи ограничено стенкой, которая состоит из двух слоев жиров. Благодаря чему в клетку поступают только вещества, растворяющиеся в жирах (например, кислород).
Нейроны имеют разную форму (шаровидную, веретенообразную, звездчатую и другие), а также количество отростков. В зависимости от выполняемой функции нейроны бывают чувствительными (воспринимают импульсы от органов и передают их в ЦНС), двигательными (посылают команды от ЦНС к органам и тканям), а также вставочными (осуществляют связь между чувствительными и двигательными нейронами).
Тело нервной клетки не способно к размножению (делению) и восстановлению при повреждении. Однако при перерезке аксона либо дендрита клетка обеспечивает восстановление погибшего участка отростка (рост).
Аксон и дендриты
Аксон — длинный отросток нервной клетки, который передает возбуждение и информацию от нейрона к исполнительному органу или тканям (например, мышцам).
У большинства нервных клеток имеется лишь один аксон. Однако он может делиться на несколько ветвей, которые соединяются с другими клетками: мышечными, нервными или железистыми. Такое соединение аксона с клеткой-мишенью носит название синапс. Между аксоном и клеткой находится синоптическая щель.
Снаружи большинство аксонов покрыты шванновскими клетками (выполняют поддерживающую и питательную функцию), которые образуют миелиновую (мякотную) оболочку. Между шванновскими клетками имеются перехваты Ранвье — область, где прерывается миелиновая оболочка. Однако у некоторых аксонов отсутствуют шванновские клетки — безмиелиновые волокна.
Для периферической нервной системы характерны миелиновые волокна.
Строение нерва
Снаружи нерв покрыт тремя слоями:
1. Эндоневрий, в котором проходят капилляры (мелкие сосуды), питающие нервные волокна.
2. Периневрий, «одевающий» пучки нервных волокон, поскольку содержит коллаген (белок — основа соединительной ткани), который осуществляет поддерживающую функцию.
3. Эпиневрий — наружный слой, образованный из плотной соединительной ткани, который окружает нерв.
Нервы осуществляют передачу импульсов от головного, а также спинного мозга к клеткам органов и тканей организма.
Как передается нервный импульс?
Это сложный процесс, который осуществляется при помощи натрий-калиевого насоса. Что это означает? Дело в том, что стенка наружного слоя аксона — сложная структура (мембрана), благодаря которой ионы натрия и калия могут поступать как вовнутрь аксона, так и выходить из него. В результате формируется импульс, который передается от аксона другим клеткам.
Как происходит передача импульса?
Однако, при поступлении импульса к аксону от дендрита, ситуация меняется: натрий перемещается внутрь аксона, а калий выходит наружу. В результате внутренняя среда аксона приобретает на короткий период положительный заряд, ведущий к прекращению притока натрия в клетку. Но при этом калий продолжает выходить из аксона.
Тем временем ионы натрия внутри клетки распространяются на другие участки аксона, изменяя проницаемость его мембраны, таким образом, способствуя дальнейшему распространению импульса. При его прохождении через определенную точку в аксоне тело нервной клетки получает «команду» расслабится, поэтому она возвращается в состояние покоя.
Такая передача импульса довольно медленная (например сигнал, посланный головным мозгом, достигнет руки спустя минуту). Однако благодаря миелиновым оболочкам он ускоряется, поскольку «перескакивает» через интервалы Ранвье.
Однако импульс должен попасть на соседнюю клетку. Для этого он, достигнув утолщения на конце нейрона, способствует высвобождению из пузырьков медиаторов, которые попадают в синоптическую щель. Далее медиаторы соединяются со специальными рецепторами на клетке органа-мишени (мышцы, железы и другие). В результате происходит действие: движение рукой, пальцами, поворот головы и так далее.
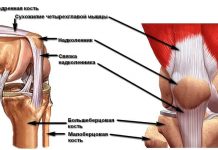
Анатомия кисти, запястья и предплечья
- Запястье состоит из восьми небольших костей неправильной формы, расположенных в два ряда в разных плоскостях. Таким образом, они образуют желоб (борозду или дугу) с внутренней стороны ладони. Дуга выпуклостью обращена к тыльной (наружной) стороне кисти, а с ладонной стороны ее покрывает удерживатель (поперечная связка запястья) сухожилий-сгибателей — образование из плотной соединительной ткани.
Так формируется запястный или карпальный канал, через который проходит девять сухожилий мышц кисти (плотные образования из соединительной ткани) и срединный нерв. Каждое сухожилие окружено влагалищем (оболочкой), которое вырабатывает жидкость (смазку). Благодаря чему становится возможным свободное движение сухожилий мышц. - Пясть состоит из пяти трубчатых костей (длина преобладает над шириной), каждая из которых имеет основание, тело и головку.
- Пальцы. Каждый палец имеет три фаланга: проксимальный (основание пальца), срединный и дистальный (концевая фаланга). Исключение — большой палец, имеющий только две фаланги (проксимальную и дистальную).
Все кости кисти соединены между собой суставами, связками и мышцами. Благодаря чему становятся возможными движения в кисти, которые контролируются нервной системой.
Предплечье — часть руки человека, которая состоит из двух трубчатых костей (длина преобладает над шириной): лучевой и локтевой. С верхней стороны оно ограничено локтевым суставом, а снизу — запястьем.
Строение и функции срединного нерва
Особенности прохождения
Срединный нерв начинается в области плеча из ветвей, образованных волокнами спинномозговых нервов (шестой-восьмой шейный и первый грудной). Затем направляется к кисти, но на уровне плеча и локтевой ямки никаких ветвей не дает.
Достигнув области предплечья (от локтя до кисти), срединный нерв отдает несколько ветвей. Затем проходит в запястном канале под поперечной связкой запястья и разветвляется на конечные ветви.
По своему ходу срединный нерв иннервирует следующие мышцы:
- Поверхностный и глубокий сгибатель пальцев, которые ответственны за сгибание II-V пальцев
- Мышцу, которая способствует сгибанию и вращению предплечья — круглый пронатор
- Мышцу-сгибатель запястья — сгибает и отводит кисть
- Мышцу, сгибающую ногтевую фалангу первого пальца
- Длинную ладонную мышцу, которая сгибает кисть и напрягает ладонный апоневроз (широкая сухожильная пластинка, которая покрывает мышцы кисти с ладонной поверхности)
- Квадратную мышцу, которая ответственна за вращение кисти и предплечья
- Мышцу, отводящую большой палец кисти
- Мышцу, которая противопоставляет большой палец кисти всем остальным
- Мышцу, сгибающую большой палец
- Мышцы, которые сгибают II-III пальцы.
Функции срединного нерва
Исходя из областей иннервации, срединный нерв участвует в сгибании и отведении кисти во внутреннюю сторону, сгибании пальцев, приведении к остальным пальцам кисти возвышения первого пальца, вращении кисти и предплечья.
Также срединный нерв иннервирует кожу на ладонной поверхности кисти первого, указательного и среднего, а также части безымянного пальцев, а на тыльной поверхности кисти кожу концевых фаланг указательного и среднего пальцев.
Таким образом, срединный нерв обеспечивает как движения, так и чувствительность кисти.
Причины поражения срединного нерва
Просвет запястного канала довольно узкий. Поэтому любой фактор, приводящий к его сужению, либо провоцирующий рост тканей внутри него может стать причиной развития синдрома карпального канала, поскольку при этом сдавливается срединный нерв между костями и сухожилиями запястья.
Длительная работа за компьютером (использование компьютерной мыши и клавиатуры)
Наиболее часто приводит к развитию синдрома запястного канала, поскольку при таком виде деятельности возникает небольшая хроническая травма мягких тканей кисти, а также сухожилий, проходящих в запястном канале. Причина — повторяющиеся однотипные быстрые и частые движения кистью и рукой. В результате возникает асептическое (не бактериальное) воспаление сухожилий, проходящих в запястном канале, что ведет к их
отеку
и ущемлению удерживателем.
Однако проведенные исследования доказывают, что не у всех частых пользователей персонального компьютера развивается синдром карпального канала. Для его возникновения необходимы определенные условия. Например, наиболее часто рискуют люди, имеющие III-IV степень
ожирения
(за счет жира сужается просвет запястного канала), женский пол (анатомически более узкий запястный канал) и некоторые другие факторы.
Артриты: ревматоидный, псориатический или подагрический артрит, а также другие ревматические заболевания с поражением суставов
В начале заболевания возникает воспалительная реакция в суставах области запястья кисти. Кроме того, системные заболевания (поражают организм в целом) приводят к развитию воспаления и отека мягких тканей, в том числе мышц и сухожилий, проходящих в запястном канале, поэтому сужается его просвет.
Далее со временем, по мере усугубления течения основного заболевания, происходит старение суставных хрящей. Поэтому они теряют свою эластичность, на них появляются трещины. В результате постепенно хрящи начинают стираться, а в некоторых местах настолько, что оголяется кость. Такие изменения ведут к гибели хряща и срастанию суставных поверхностей. Поэтому возникают деформации, в результате которых нарушается нормальное анатомическое строение кисти и запястного канала.
Острые травмы запястья
Становятся причиной развития синдрома карпального канала примерно в 10% из всех случаев заболевания.
При вывихах или переломах костей запястья вначале возникает отек мягких тканей (мышц, сухожилий) либо смещаются кости в области запястного канала. В результате сдавливается срединный нерв.
Однако при своевременном вправлении вывиха и правильном заживлении костных отломков нормальная анатомическая структура костей восстанавливается. Поэтому никаких последствий не остается.
Тогда как при возникновении деформаций костей запястья (неправильно зажившие переломы) либо контрактуры мышц (рубцовое стягивание мышц, сухожилий и связок) нарушается правильное анатомическое положение кисти и деформируется сам запястный канал.
Состояния либо болезни, при которых задерживается жидкость в организме
Такие как
беременность
, прием противозачаточных препаратов,
климакс
(в т.ч. и удаление яичников),
заболевания почек
(например, хроническая
почечная недостаточность
), понижение функции щитовидной железы (гипотиреоз).
Воспаление сухожилий — тендовагинит
При этом заболевании сухожилия в области запястного канала воспаляются. Поэтому они отекают, ведя к сужению его просвета и сдавлению срединного нерва удерживателем.
Недуг может быть
вызван болезнетворными микроорганизмами (бактериальное воспаление) . Их источником становится очаг
инфекции
:
панариций
(гнойное воспаление пальцев рук), небольшие гнойные ранки на коже рук,
туберкулез
легких и другие.
Кроме того, тендовагинит может развиться в результате хронической травмы напряжения (не бактериальное воспаление). Например, при продолжительной нагрузке на мышцы кисти либо при воздействии низких температур.
Травма обусловлена хроническим перенапряжением мягких тканей кисти за счет выполнения однотипных повторяющихся, быстрых, а также частых движений кистью и рукой.
В группе риска находятся люди, которые заняты в строительстве, сельском хозяйстве, горных работах, портные и другие.
Сахарный диабет При этом заболевании происходят сложные процессы во всем организме. Главным образом нарушается поступление к тканям глюкозы, а также ее усвоение. Поэтому в нервной ткани накапливается сорбитол, фруктоза и активизируется протеинкиназа С (фермент), которые повреждают нейроны, а также их отростки.
Также нарушен обмен линоленовой и арахидоновой кислот, поэтому ослабляется приток крови к нервам и уменьшается их питание. Кроме того, избыточно образуются свободные радикалы (молекулы с недостающим электроном), которые «воруют» электрон у полноценных молекул, делая их нестабильными.
Все эти факторы нарушают питание нейронов и аксонов нервной системы, в том числе и срединного нерва, в котором возникает неинфекционное воспаление. Поэтому срединный нерв отекает, а, учитывая, что запястный канал очень узкий, сдавливается удерживателем кисти.
Больше всех рискуют больные
сахарным диабетом
I типа (инсулинозависимый диабет), поскольку у них в течение суток наиболее часто происходят скачки сахара, что неблагоприятно сказывается на течении заболевания.
Генетическая предрасположенность
В развитии запястного синдрома имеют значение анатомические особенности кисти.
При так называемом
«квадратном запястье» с рождения переднезадний размер запястья увеличен (несколько удлинен). То есть запястье в поперечном сечении приближается к квадрату.
Врожденная недостаточная выработка оболочками сухожилий жидкости (смазки). Поэтому при воздействии неблагоприятных факторов (например, работа на персональном компьютере) заболевание развивается довольно быстро.
При врожденной толстой поперечной связке запястья просвет канала сужен. Поэтому любой неблагоприятный фактор приводит у отеку сухожилий и сужению просвета карпального канала. В результате срединный нерв сдавливается, а недуг быстро прогрессирует.
Акромегалия
Это заболевание передней доли гипофиза (находится в головном мозге), при котором повышена выработка гормона роста. В результате чего у больных черты лица становятся грубыми (увеличиваются надбровные дуги и скулы, разрастаются мягкие ткани). Также непропорционально увеличиваются размеры кистей и стоп. При развитии синдрома карпального канала имеет значение сужение просвета запястного канала за счет увеличения костей запястья.
Синдром запястного канала: симптомы
Заболевание, как правило, развивается постепенно. Недуг проявляется определенными признаками в областях иннервации срединного нерва: ладонная поверхность первого-четвертого пальцев, а также прилегающая к ним область ладони.
Причем может иметь место двухстороннее поражение (например, при беременности или гормональных нарушениях). Однако наиболее часто проявления заболевания преобладают в «рабочей» руке (то есть — правая у правшей, а левая у левшей).
Признаки синдрома запястного канала
| Симптом | Механизм возникновения | Внешние проявления |
| Боль | Боль возникает при раздражении специальных болевых рецепторов (ноциорецепторов) — свободных нервных окончаний, которые располагаются в органах и тканях. При травме или возникновении воспаления тканями выделяются специальные вещества (медиаторы воспаления): гистамин, простагландины. Именно они взаимодействуют и возбуждают ноциорецепторы, которые затем передают импульс в болевой центр головного мозга. |
Вначале появляются жгучие и/или покалывающие боли в ночное время, которые нарушают сон. Поэтому больные вынуждены просыпаться и подвигать руками (стряхнуть кисти) либо опустить их вниз. Таким образом, улучшается кровообращение в пальцах, а боли утихают. Однако наутро больной вновь просыпается с болями. Причем боль располагается не в области отдельных суставов, а распространяется по всей длине пальцев: от кончика до основания. По мере прогрессирования заболевания боли возникают и в дневные часы, приводя к нарушению трудовой деятельности больного (любое движение в области запястья усиливает боль). Причем в тяжелых случаях жгучая боль распространяется на всю ладонь, а иногда — и до локтя, сбивая с толку врачей. Поэтому нередко долгое время они не могут выставить правильный диагноз. |
| Онемение и покалывание пальцев (парестезии) |
Сосуды, которые питают срединный нерв, сдавливаются, поэтому уменьшается поступление кислорода и питательных веществ к нему. В результате нарушается чувствительная иннервация срединным нервом мягких тканей кисти в области I-II-III и части IV пальцев. | Является самым первым симптомом заболевания. Причем вначале онемение возникает сразу после пробуждения, но к полудню такое состояние, обычно, проходит. При дальнейшем развитии недуга немеют пальцы и по ночам, а затем — в дневные часы. Например, если для выполнения действия необходимо какое-то время удержать кисть на весу: прочтение книги или газеты, удерживая перед собой, разговор по телефону (приходится перекладывать трубку в другую руку), езда в городском транспорте (удается держаться за поручень не более 2-3 минут). В таких положениях усиливается онемение и покалывание в пальцах. |
| Кисть становится «неуклюжей» и теряет силу |
Нарушается питание срединного нерва (поступление с кровью питательных веществ и кислорода). В результате он хуже передает «команды» центральной нервной системы к органам-мишеням. | При прогрессировании заболевания появляется слабость и неточность движений: человеку трудно удерживать пальцами мелкие предметы (иголку, ручку, булавку и другие). Иногда пациенты описывают это такими словами: «предметы сами выпадают из рук». Нередко понижается сила противопоставления большого пальца кисти остальным пальцам. Больному трудно отвести большой палец от ладони, а также активно захватывать им предметы. |
| Понижение чувствительности пальцев |
Из-за сдавления срединного нерва нарушается прием нервных импульсов нейронами от кожи и передача их центральной нервной системе. При тяжелых случаях иногда могут погибать нервные волокна. | Развивается при выраженном поражении срединного нерва. Больные могут не ощущать легкое прикосновение, а иногда — булавочный укол. Кроме того, примерно у 1/3 больных на холод или резкую смену температуры отмечается реакция: болезненное онемение или жжение. |
| Атрофия мышц (уменьшение объема и истончение мышечной ткани) |
Нарушается передача нервных импульсов от двигательных центров спинного и головного мозга к мышцам. | Визуально мышцы уменьшаются в размере. Симптом появляется на поздних стадиях заболевания, если не была оказана своевременная медицинская помощь. Иногда в далеко-зашедших случаях кисть деформируется: приобретает вид лапы обезьяны (приведенный первый палец к плоской ладони). |
| Изменение цвета кожи | Нарушается передача нервного импульса из центральной нервной системы к коже, что ведет к уменьшению питания клеток кожи. | Область кожи кисти и пальцев, которую иннервирует срединный нерв, может быть несколько бледнее. |
Диагностика синдрома запястного канала
Неврологический осмотр в кабинете врача (ревматолога, невропатолога или артролога)
Как правило, при явных симптомах диагностика заболевания не представляет трудностей. Однако при начальных стадиях проявления недуга симптомы нередко бывают невыраженными. Поэтому врач проводит простые тесты. Их цель — увеличить давление на запястный канал и усилить симптомы недуга.
Тесты для диагностики запястного синдрома
Тест Тинеля
Со стороны ладони врач постукивает в области самого узкого места запястного канала. В случае наличия синдрома карпального канала при проведении теста больной ощущает характерное покалывание в пальцах.
Манжеточный тест
На руку больного (на середине расстояния между локтем и запястьем) накладывается манжета для измерения
артериального давления
. Затем в манжету нагнетается воздух чуть выше, нежели нормальное артериальное давление, которое удерживается в течение одной минуты. В случае наличия запястного синдрома в области иннервации срединного нерва появляется онемение и покалывание.
Тест поднятых рук
Больного просят поднять выше головы руки, и удержать их в выпрямленном положении около одной минуты. Если имеется синдром запястного канала, то спустя 30-40 секунд в пальцах появляется ощущение покалывания или онемения.
Тест Фалена
Больному предлагают сильно согнуть кисть в области запястья, и удержать ее в таком положении около одной минуты. При синдроме запястного канала усиливается боль, онемение и покалывание в пальцах.
Однако такие простые тесты больной может самостоятельно провести дома. Если хотя бы один их них вызывает неприятные ощущения, необходимо обратиться к врачу для более полного обследования.
Инструментальная и лабораторная диагностика
Проводится для уточнения диагноза и выявления сопутствующих заболеваний (сахарный диабет,
гипотиреоз
). Либо для обнаружения другого недуга, который проявляется симптомами, похожими на синдром запястного канала (например, шейного
остеохондроза
или
грыжи межпозвоночного диска
в шейном отделе).
Электронейромиография Является ведущей методикой для диагностики синдрома запястного канала. При ее помощи измеряется электрическая активность скелетных мышц и скорость проведения нервного импульса по нервному волокну.
Методика позволяет выявить изменения на ранних стадия заболевания еще до появления первых явных симптомов.
Цели: определение места, распространенности, выраженности и характера поражения.
Подготовка
- Каких-либо ограничений в питании и режиме дня не требуется.
- За 2-3 часа до проведения процедуры необходимо воздержаться от курения и употребления напитков, содержащих кофеин.
- Накануне исследования рекомендуется по возможности отменить препараты, которые влияют на состояние нервной системы (например, расслабляющие мышцы). После обследования их прием возобновляется.
Методика проведения
Пациента усаживают, а больной конечности придают положение, в котором она расслабится. Затем обрабатывают кожу спиртом и вводят игольчатые электроды в мышцы, которые предстоит исследовать. Далее измерения проводят в состоянии покоя и сокращения мышц. Полученные данные выводятся на монитор или осциллограф (прибор, предназначенный для записи измерений) в виде кривой разной амплитуды.
Результаты исследования
В норме электрическая активность мышцы в покое минимальна, а при сокращении повышается. Тогда как, если имеется запястный синдром, при сокращении электрическая активность мышцы небольшая за счет того, что проведение нервного импульса по срединному нерву замедлено, что характеризуется низкой амплитудой волн на кривой.
На заметку
- При проведении процедуры у больного могут возникнуть болезненные или неприятные ощущения в области исследования, которые вскоре после ее окончания исчезают.
- Электрнонейромиография противопоказана людям, у которых плохо свертывается кровь.
Магнитно-ядерный резонанс Методика, благодаря которой при помощи электромагнитных волн получают серии снимков мягких тканей.
При помощи исследования определяется размер запястного канала, состояние срединного нерва, а также его соотношение с сухожилиями. Степень изменений зависит от стадии процесса и изменений, произошедших в результате болезни.
Рентгенография Помогает выявить наличие переломов или вывихов в случае острой травмы костей запястья, а также наличие врожденных аномалий костей запястья. Кроме того, позволяет диагностировать деформацию костей и суставов запястья, которые произошли в результате первичного заболевания (например, ревматоидном артрите).
УЗИ
Метод, основанный на звуковых волнах, которые применяются для измерения ширины срединного нерва. Он используется для предварительной диагностики заболевания, а также при выполнении инъекций (блокад) в области запястного канала.
Дополнительная диагностика
Проводится комплексное обследование для выявления заболевания, которое могло привести к развитию синдрома запястного канала:
- Сахарный диабет. Исследуется сахар крови и мочи, проводится биохимический анализ крови и сахарная нагрузка.
- Гипотиреоз. Определяется уровень гормонов, свидетельствующих о функции щитовидной железы (тиреотропный гормон, антитела к щитовидной железе, тироксин и трийодтиронин), проводится УЗИ щитовидной железы и другие исследования.
- Хроническая почечная недостаточность или нефросклероз. Назначается общий анализ мочи и крови, биохимический анализ крови и другие исследования.
- Аутоиммунные заболевания (например, псориатический или ревматоидный артрит). Исследуется кровь на ревмопробы (С-реактивный белок, ревматоидный фактор, антистрептолизин-О), антистрептокиназу, циркулирующие иммунные комплексы. Назначается ОАК (информативно СОЭ). Проводится рентгенологическое исследование костей и другие исследования.
Лечение синдрома запястного канала
| Видео (кликните для воспроизведения). |
Охранный режим
- При первых признаках заболевания необходимо фиксировать запястье в специальном отрезе (фиксаторе) для кисти — фабричном ортопедическом изделии. Благодаря этому уменьшается амплитуда движений в кисти, поэтому ткани не травмируются.
- Можно местно приложить холод на 2-3 минуты два-три раза в день (например, кубики со льдом).
- Как минимум две недели необходимо избегать рода деятельности, который может привести к усилению симптомов заболевания.
- Лучше поменять работу на некоторое время, которая явилась причиной развития карпального синдрома.
Лечение медикаментами
Применяется, как самостоятельный метод на ранних этапах заболевания
| Группа препаратов | Представители | Механизм действия | Как применять |
| Витамины группы В: В1, В2, В5 (пантотеновая кислота), В6, В7 (биотин) В12, В9 (фолиевая кислота) | В уколах — Нейробион, Мильгамма, Нейрорубин В таблетках — Мильгамма, Беневрон, В «Complex». Доппельгерц актив Магний + Витамины группы В |
Улучшают обмен жиров, белков и углеводов (глюкозы) в нервной клетке. В12 участвует в формировании миелиновой оболочки. Также они улучшают местное кровообращение, способствуют улучшению проведения нервного импульса. | Дозировка и длительность приема определяется в зависимости от выраженности изменений. Поэтому препараты назначаются по индивидуальной схеме. Однако имеется общая рекомендация:
|
| Нестероидные противовоспалительные препараты (НПВП) | Наклофен, Диклофенак, Мовалис, Аксен, Аэртал, Ксефокам и другие | Уменьшают или подавляют выработку в тканях специальных веществ, которые вызывают воспаление (гистамин, простагландины). В результате уменьшается боль и отек, а также спазм мышц. Поэтому улучшается местное кровообращение. |
При сильных болях в начале лечения препараты назначаются внутримышечно (например, Наклофен) или внутривенно (Ксефокам). Курс — 5-7 дней. При уменьшении болей рекомендуется в дальнейшем принимать препараты внутрь: обычно — по 1 таблетке два раза в день. Курс зависит от выраженности симптомов. |
| Кортикостероиды – синтетические аналоги гормона надпочечников |
Преднизолон, гидрокортизон, Метипред | Быстро подавляют выработку медиаторов воспаления в тканях (гистамина, простагландинов). Поэтому уменьшается боль и отек, а чувствительность тканей улучшается. Однако системные кортикостероиды обладают большим количеством побочных эффектов (например, нарушение сна, образование язв в желудке и кишечнике). Поэтому применяются с осторожностью, особенно при некоторых заболеваниях (например, сахарном диабете). Кроме того, они подавляют активность иммунной системы, поэтому при наличии инфекций они не назначаются. Имеется еще один неприятный момент: после отмены кортикостероидов может развиться синдром «рикошета»: все симптомы быстро вновь возвращаются. |
Как правило, назначаются в таблетках. Доза подбирается индивидуально. Курс лечения обычно короткий в силу того, что они вызывают побочные эффекты. |
| Сосудорасширяющие препараты | Трентал, Никотиновая кислота, Ангиофлюкс, Пентилин и другие. | Улучшают кровообращение в мелких сосудах. Кроме того, способствуют разжижению крови. | Могут назначаться как в уколах, так и в таблетках. Дозировка зависит о формы выпуска препарата. Курс — не менее 1 месяца. |
| Мочегонные средства | Гипотиазид, Верошпирон, Фуросемид, Триамтрен, Диакарб и другие. | Существует несколько групп мочегонных препаратов, у которых абсолютно разный механизм действия. Однако в конечном итоге они усиливают выведение жидкости из организма, уменьшая отек мягких тканей. |
Назначаются в утренние часы. Наиболее частая применяемая схема: по одной таблетке в течение 10-15 дней с перерывом раз в три дня. Эффективность мочегонных препаратов при запястном синдроме небольшая. Поэтому наиболее часто они применяются при общих отеках. |
| Препараты для купирования нейропатической боли, которая возникает в ответ на патологическое возбуждение нейронов (не сдавления) | Противосудорожные (Прегабалин, Габапентин) Антидепрессанты (Венлафаксин, Дулоксетин) |
Противосудорожные снижают поступление кальция в клетку, таким образом, понижая уровень возбуждения в нейронах и уменьшая болевые ощущения. Антидепрессанты действуют по-разному, но в конечном итоге они подавляют болевой синдром, воздействуя на центральную нервную систему. Начинают они действовать не сразу, а спустя какое-то время: обычно — 2-3 недели. |
Назначаются внутрь. Дозировка и схема приема индивидуальная, что зависит от выраженности симптомов заболевания. Вначале лечения лекарственные средства могут назначаться как в минимальной, так и в максимальной дозе. Все зависит от переносимости больным. Препараты применяются длительно, курсами. |
| Препараты, расслабляющие мышцы — миорелаксанты | Мидокалм, Сирдалуд | Тормозят проведение возбуждающего импульса из центральной нервной системы к мышцам. В результате они расслабляются. Поэтому местно уменьшается боль и отек, а кровообращение улучшается. | Мидокалм в начале лечения может назначаться на 7-10 дней в уколах по 1 мл дважды в день. Затем больной переводится на прием препарата в таблетках: по одной два раза в день. Курс — около одного месяца. Сирдалуд назначается в таблетках. По 2 или 4 мл три раза в день. Курс — около одного месяца. При необходимости курсы лечения повторяются. |
Местное лечение
Считается наиболее эффективным для снятия острых симптомов.
Введение лекарственных смесей
В запястный канал при помощи специальной длинной иглы вводится лекарственная смесь
обезболивающего
(Лидокаина или Новокаина) с кортикостероидным гормоном (Дипроспаном или гидрокортизоном). Как правило, после введения лекарств в полость запястного канала боли и другие симптомы недуга спустя какое-то время исчезают. Однако в некоторых случаях боль может усилиться, но через 24-48 часов постепенно уменьшается.
При таком методе лечения уже после первой инъекции состояние больных улучшается. Если симптомы не исчезают полностью, то проводят еще две процедуры с двухнедельным интервалом между ними.
При рецидиве заболевания (появление симптомов вновь) курс лечения повторяется.
Местные компрессы со сложным составом
Один из вариантов состава:
- Димексид — 50 мл
- Раствор Лидокаина 10% — 2 мл, или Новокаина 2% — 30 мл
- Раствор гидрокортизона — 1 ампула
- Вода — 30 мл
Компресс накладывается на 40-60 минут.
Приготовленный состав можно хранить в прохладном месте и применять в течение нескольких дней.
Синдром запястного канала: операция
Проведение хирургического лечения рекомендуется, если симптомы заболевания сохраняются в течение 6 месяцев.
Цель вмешательства — снижение давления на срединный нерв путем расширения просвета запястного канала.
Имеется два типа операции, которые проводятся под местным обезболиванием:
- Открытым способом — когда выполняется на запястье разрез длиной около 5 см, а далее пересекается связка запястья.
- При помощи эндоскопа. Для этого хирург выполняет на запястье и ладони два разреза, длиной около 1,5 см каждый. Затем вводит в один разрез эндоскоп (оптический прибор), а в другой — инструмент, при помощи которого рассекает связку запясться. Однако существует эндоскопическая методика, когда операция выполняется всего через один разрез.
После проведения операции на область запястья накладывается гипсовая повязка на несколько дней. В качестве восстановительного лечения применяется физиотерапия и лечебная гимнастика (должны осуществляться движения пальцев при фиксированном запястье).
После операции больному рекомендуется на время сменить работу, которая не связана с травматизацией мягких тканей кисти и частыми движениями пальцев.
Спустя 3 месяца после операции функция кисти восстанавливается на 70-80%, а через 6 месяцев — полностью.
После выздоровления больной может вернуться к своему обычному роду деятельности. Однако если не изменить условия труда (правильное обустройство рабочего места, применение отрезов) высок риск рецидива (возврат симптомов заболевания)
Немедикаментозное лечение
Однако лишь занятия
йогой
получило научное доказательство своей эффективности. Оно появилось в 1998 году журнале Journal of the American Medical Association, в котором были опубликованы результаты проведенных исследований.
Лечение заболевания, приведшего к развитию запястного синдрома
Для лечения ревматических заболеваний с поражением суставов (ревматоидный и псориатический
артрит
) с целью подавления активности иммунной системы применяются базисные препараты (Метотрексат, Арава и другие). В некоторых случаях назначаются системные глюкокортикоиды. Также используются препараты для улучшения работы и восстановления суставов: витамины, хондропротекторы, препараты
кальция
.
При гипотиреозе назначается
гормональная заместительная терапия
: L-тироксин, Эутирокс.
При климаксе физиологическом или искусственном (удаление
яичников
) для заместительной терапии назначаются гормональные препараты, содержащие
эстроген
(женский половой гормон). Однако такое лечение возможно только при условии, что последняя
менструация
у женщины была не позднее, чем 10 лет назад, а ей не исполнилось 60 лет.
Если у менструирующей женщины, принимающей гормональные противозачаточные средства, развился синдром запястного канала, то их отменяют, либо меняют на другой препарат.
Лечение сахарного диабета направленно на предотвращение скачков уровня сахара в течение суток. Поскольку именно в этом случае образуются в большом количестве вещества, которые повреждают нейроны. Однако лечение имеет свои особенности в зависимости от типа заболевания.
При диабете I типа назначается
инсулин
(короткого, длинного или среднего действия). Дозировка и схема применения индивидуальная, зависит от тяжести заболевания и уровня сахара в крови.
При диабете II типа назначаются сахароснижающие препараты (Глюкофаж, Метформин), которые повышают чувствительность клеточных стенок к инсулину, улучшая поступление внутрь глюкозы. Кроме того, они понижают образование глюкозы в печени, а также ее всасывание в
кишечнике
.
При сохранении частичной функции поджелудочной железы применяются препараты, которые стимулируют выработку ее клетками инсулина. Это производные сульфонилмочевины: Хлорпропамид, Гликвидон и другие.
Вне зависимости от типа диабета для улучшения питания тканей назначаются препараты тиоктовой кислоты (Тиогамма, Берлитион). Они улучшают усвоение глюкозы тканями, связывают свободные радикалы (нестабильные молекулы, которые повреждают другие нормальные клетки организма), в особенности — клетки нервной системы.
Для этого применяются препараты разжижающие кровь и улучшающие кровообращение в мелких сосудах (например, Варфарин, Ангиофлюкс).
Иногда назначаются мочегонные средства (в зависимости от степени сохранения функции почек).
Для выведения конечных продуктов обмена белков используются сорбенты (Полисорб, Энтеросгель и другие).
При высоком артериальном давлении применяются препараты, которые регулируют его: Ингибиторы АПФ (Диротон, Каптоприл), антагонисты кальция (
Верапамил
) и другие.
При выраженной почечной недостаточности (III-IV стадии) больного подключают к аппарату искусственной почки.
Физиотерапевтические процедуры
Хорошо зарекомендовали себя как при лечении медикаментами, так и в период реабилитации после операции.
Однако, несмотря на свою эффективность, подходят не всем.
Общие противопоказания физиотерапевтическим процедурам
- Опухолевые процессы
- Беременность
- Тяжелая III степень сердечной недостаточности
- Любые инфекционно-вирусные заболевания в остром периоде (наличие повышенной температуры тела)
- Тяжелое течение сахарного диабета (высокие цифры сахара)
- Повышенное артериальное давление — временное противопоказание. После его нормализации процедура может проводиться.
- Наличие кардиостимулятора
- Эпилепсия с частыми судорожными припадками, истерия и психоз
- Пониженная свертываемость крови и склонность к кровотечениям
- Выраженное нарушение сердечного ритма: тяжелая мерцательная аритмия (сокращение желудочков и предсердий несинхронное) и выраженная экстрасистолия (при этом заболевании нарушен сердечный ритм)
- Наличие гнойничковых воспалений на коже (месте воздействия аппарата)
Физиотерапевтические процедуры назначаются как для лечения синдрома запястного канала, так и заболеваний, приведших к его развитию.
Ультрафонофорез
Выполняется вместе с лекарственными препаратами.
Кроме того, лечебно действие самого ультразвука: расширяет сосуды и ускоряет ток крови в капиллярах. Благодаря этому уменьшаются или исчезают боли, уменьшается отек и рассасываются гематомы.
В качестве лекарственных средств применяется димексид, обезболивающие, гормоны и другие препараты. Исключение — некоторые лекарственные препараты, которые ультразвук разрушает: новокаин, витамины группы В, аскорбиновая кислота и другие вещества.
Цели — уменьшение боли и воспаления, ускорение восстановление тканей.
Показания
- Заболевания опорно-двигательного аппарата: остеохондроз, артроз, артрит, сколиоз, пяточные шпоры и другие
- Заболевания верхних дыхательных путей: тонзиллит, гайморит и другие
- Бронхиальная астма
- Хронический гастрит со сниженной секрецией
- Экзема и нейродермит
- Рубцы, возникшие после операций, ран, ожогов, травм
- Спаечные процессы в малом тазу, аднексит, оофорит
- Язвы варикозные и трофические (дефект, возникший на коже после отторжения нежизнеспособной ткани)
- Проведение косметических процедур: борьба с целлюлитом, устранение мимических морщин
Противопоказания
(дополнение к общим)
- Хронический нефрит (заболевание почек)
- Атеросклероз (заболевание сосудов)
- Активный туберкулез легких
- Индивидуальная непереносимость препаратов для ультрафонофореза
Методика применения
Вначале медицинский сотрудник протирает дезинфицирующим раствором участок кожи, который подлежит процедуре. Далее на кожу наносит лекарственное средство, затем прикладывает к месту воздействия аппарат, который подает ультразвуковые волны.
Длительность одной процедуры — от 10 до 30 минут. Курс — 8-12 сеансов. Спустя несколько месяцев при необходимости курс лечения повторяется.
Ударно-волновая терапия
Метод основан на действии акустических ударных волн (генерируются специальным датчиком), частота которых ниже воспринимаемых человеческим ухом — инфразвук. У этих волн высокая амплитуда энергии и небольшая длительность, благодаря чему они распространяются в мягких тканях, не повреждая их. При этом восстанавливают обмен веществ и способствуют обновлению клеток.
В результате улучшается кровообращение в пораженном участке, уменьшаются боли, а чувствительность восстанавливается. Более того, через несколько процедур начинают распадаться костные наросты, а в месте поражения расти новые сосуды.
Метод настолько эффективен, что при своевременном начале лечения его приравнивают к результату, который имеется после операции.
Цели
Лечение острых и хронических болей, вызванных травмой, заболеваниями опорно-двигательного аппарата (остеохондроз, артриты и другие) и нервной системы.
Показания
- Артрозы, артриты, остеохондроз, грыжи и протрузии межпозвоночных дисков, пяточная шпора
- Камни в желчном пузыре и почках
- Медленное заживление переломов
- Травмы мягких тканей: мышц, связок, сухожилий
- Рубцовое стягивание мышц, сухожилий и связок, поэтому свободные движения (сгибание, разгибание) в конечности ограничиваются
- Боли при ушибах, переломах, растяжениях
- Ожоги и трофические язвы
- Хроническая мышечная боль, возникающая из-за длительного и частого переутомления
Противопоказания
(дополнение к общим)
Возраст до 18 лет, поскольку волны действуют на ростковые зоны костей. Тогда как при их повреждении развиваются необратимые изменения, которые плохо сказываются на развитии скелета ребенка.
Методика проведения
Медицинский сотрудник помогает больному удобнее устроиться на кушетке, потом протирает участок кожи, дезинфицируя и обезжиривая его. Затем настраивает аппарат в зависимости от области применения и заболевания (имеется несколько программ). Далее наносит на кожу специальный гель, после чего прикладывает датчик к месту воздействия, который посылает лечебные импульсы.
Курс лечения — 5-7 процедур, каждая из которых длится 20-30 минут. Процедуры проводятся с интервалом 3-7 дней. После лечения у около 90% больных имеется значительное улучшение в состоянии. При необходимости курс лечения повторяется через несколько месяцев.
На заметку
Нельзя воздействовать ударными волнами на область головы, кишечника, крупных кровеносных сосудов и легких.
Профилактика синдрома запястного канала Согласно статистике, число больных с синдромом запястного канала в последние годы увеличилось, поскольку персональный компьютер прочно вошел в жизнь современного человека. Однако можно предотвратить формирование недуга.
Итак, что делать исходя из механизма развития заболевания?
Обустройте свое рабочее место Подберите высоту компьютерного стола таким образом, чтобы на уровне его поверхности находились подлокотники стула. В таком положении во время работы (печатания или движений компьютерной мышкой) предплечья спокойно лежат на столе или подлокотниках, а не находятся в подвешенном состоянии. Поэтому кисти рук во время работы расслабленны, а рука в области запястья не сгибается. При этом на канал не оказывается дополнительная нагрузка и не пережимается срединный нерв.
Кроме того, во время работы старайтесь добиться того, чтобы поясница по отношению к бедрам была расположена под углом 90°, а угол между плечом и предплечьем также составлял 90°.
Старайтесь не напрягаться и не зажиматься. Следите за тем, чтобы голова не втягивалась между плечами.
Подберите удобную клавиатуру и компьютерную мышь Если во время работы расположение рук правильное, то кисти лежат спокойно над рабочей поверхностью, поэтому движения в них свободные. Однако если клавиатура расположена высоко, то приходится держать руки над ней в подвешенном стоянии. В таком положении усиливается нагрузка на запястный канал. Поэтому лучше приобрести специальный коврик для рук либо клавиатуру под наклоном.
Подберите компьютерную мышь, чтобы она «ложилась» в ладонь во время работы. Так рука устает меньше и расслабленна. Для людей, у которых уже развился синдром запястного канала, разработаны специальные компьютерные мыши, которые имеют форму джойстика. При работе с ними запястный канал практически не нагружается.
Кроме того, существуют специальные коврики для компьютерной мыши, которые имеют валик (лучше выбирать с гелиевым наполнителем) на уровне запястья. В таком положении во время работы запястный канал находится в выпрямленном состоянии и нагружается минимально.Положение кистей при работе
Отрегулируйте угол и высоту монитора
Таким образом, чтобы во время работы текст находится на уровне глаз. Поскольку если монитор расположен низко, то приходится постоянно наклонять голову вниз, если — высоко, то поднимать вверх. При таких движениях ухудшается кровообращение в шейном отделе позвоночника и руках.
Программист, пианист, швея и сурдопереводчик – что объединяет людей таких разных профессий? У них один и тот же рабочий инструмент – их собственные руки, а значит, и риск возникновения одного и того же профессионального заболевания, именуемого синдромом запястного канала (синонимы: туннельная невропатия запястья или синдром карпального канала). Расскажем далее о причинах, симптомах и лечении этой болезни.
Что такое синдром запястного канала
В запястье у каждого человека имеется общий канал или анатомический туннель, целевое предназначение которого – провести периферические нервы, сухожилия и сосуды к ладони и пальцам руки. Стенками данного туннеля являются кости запястья – с трех сторон, а со стороны ладони – поперечная (карпальная) связка.
Так как по карпальному каналу проходит срединный нерв, который иннервирует пальцы руки с большого по безымянный, то любое сужение и без того неширокого карпального пространства приводит к нарушению нормального кровоснабжения и сдавливанию срединного нерва.
Результатом становится компрессионно-ишемическая невропатия срединного нерва – первоисточник всех клинических проявлений туннельного синдрома запястья.
Причины карпального туннельного синдрома
Причина формирования синдрома запястного канала – это сдавление срединного нерва в анатомическом туннеле вблизи лучезапястного сустава.
Алгоритм развития синдрома чаще всего такой:
[1]
- Человек в течение долгого времени совершает кистью однообразные движения (печатает на клавиатуре, манипулирует компьютерной мышью, занимается рукоделием – что-то шьет или вяжет). При этом запястье, как правило, полусогнуто, а кисть руки постоянно напряжена – это создает условия для возникновения так называемой травмы повторяющейся нагрузки. В англоязычной медицинской литературе ее называет еще «хронической травмой от повторяющегося напряжения».
- В результате постоянного напряжения в тканях запястья возникают застойные и воспалительные явления. Ситуация усугубляется возникающими микротравмами связок, мышц, сухожилий.
- Травмированные ткани воспаляются, отекают, что приводит к сужению анатомического туннеля в запястье, сдавливанию срединного нерва – появляются клинические признаки карпального синдрома.
Компрессионно-ишемическая невропатия срединного нерва может возникать и по другим причинам:
- в результате травм кисти и предплечья, при которых развивается отек тканей запястья;
- из-за врожденных аномалий костей и соединительной ткани запястья, которые приводят к сужению карпального канала;
- вследствие острого или хронического воспалительного заболевания соединительной ткани, при котором запястный канал сужается;
- из-за кист или опухолей в карпальном канале.
Вероятность возникновения запястного синдрома повышается, если:
есть генетическая предрасположенность к заболеванию; человек болен подагрой, артритом, сахарным диабетом или туберкулезом; нарушено гормональное равновесие в организме в результате беременности, климакса, приема гормональных или наркотических препаратов; человек злоупотребляет алкоголем, курением; пищевые привычки провоцируют возникновение отеков; запястье часто подвергалось переохлаждению.
Симптомы и признаки синдрома запястного канала
Для синдрома запястного канала характерно:
- Значительно чаще страдает только одна рука. Это будет ведущая (рабочая) рука, если пусковым механизмом для развития синдрома послужила «хроническая травма от повторяющегося напряжения».
Если синдром возник вследствие системного заболевания соединительной ткани или эндокринных нарушений, пострадать могут обе руки одновременно.
- Синдром формируется постепенно – поначалу возникают нарушения чувствительности, затем двигательные и трофические дисфункции.
- На ранних стадиях все характерные симптомы беспокоят пациента ночью или ранним утром. Проходят они после встряхивания или разминания пораженной конечности.
- Чувствительные и двигательные нарушения распространяются только на часть кисти, иннервируемую срединным нервом – внутреннюю поверхность пальцев с большого по безымянный, тыльную поверхность среднего и указательного пальцев.
Спектр симптоматики запястного синдрома включает:
- Бытовую неловкость вследствие нарушения мелкой моторики. Больной испытывает затруднения при выполнении точных движений пальцами рук – застегивании пуговиц, чистке овощей.
- Чувствительные нарушения – боль, онемение, «мурашки», ощущение покалывания в кончиках пальцев. Болевой симптом может быть как незначительным, не доставляющим сильного дискомфорта, так и острым, распространяющимся по всей руке. Периодически возникающее онемение пальцев рук с течением времени сменяется на хроническое.
- Двигательные нарушения, когда эпизоды мышечной слабости и дискоординации движений пальцев сменяются парезами кисти, мышечной атрофией.
- Явные симптомы трофических нарушений в конечности – изменение температуры пораженных участков кисти, выпадение волос, желтизна и ломкость ногтей, посинение кожи.
Диагностические исследования
Диагноз устанавливает невролог на основании следующих диагностических признаков и симптомов:
- Онемение пальцев руки, снижение их тактильной чувствительности.
- Положительный тест Тинеля.
Постукивание молоточком по запястью в проекции карпального канала приводит к возникновению в пальцах простреливающей или покалывающей боли. - Положительный тест Дуркана.
Сжимание запястья в области анатомического туннеля вызывает онемение в первых четырех пальцах. - Положительный тест Фалена.
Согнутая в запястье под прямым углом кисть руки утрачивает чувствительность менее чем за 1 минуту. - Положительная оппозиционная проба.
При выраженном запястном синдроме пациент не может соединить подушечки большого пальца и мизинца.
Используемые инструментальные методы исследования:
- электродиагностические тесты, с помощью которых можно точно установить степень проводимости срединного нерва;
- рентгенография, УЗИ, томография необходимы для исключения других возможных патологий.
Лечение туннельного синдрома запястья
Цель лечения при поражении запястного канала – устранить или снизить компрессию срединного нерва. Методика лечения зависят от симптоматики, степени выраженности синдрома.
На ранних стадиях показаны консервативные методы лечения, включающие:
фиксацию лучезапястного сустава в физиологическом положении с помощью плотного бандажа или ортеза; медикаментозную терапию: нестероидные противовоспалительные средства перорально, инъекции глюкокортикоидов в запястный канал, применение витамина B6, противоотечных препаратов, миорелаксантов; физиотерапию: термопроцедуры для снятия отека и улучшения трофики тканей запястья, электрофорез с анальгетиками или глюкокортикоидами; массаж и ЛФК для стимуляции кровообращения в кистях рук; отказ от вредных для здоровья привычек и противоотечную бессолевую диету; гигиену труда – практическое применение эргономических приспособлений при работе с компьютером (специальные клавиатура, коврик с валиком для запястья), смена рода деятельности.
В тяжелых случаях и при неэффективности консервативной терапии может потребоваться помощь хирурга. Практикуются следующие виды операций для устранения синдрома запястного канала:
- Эндоскопическое рассечение карпальной связки.
Под местной анестезией через два небольших разреза на ладони рассекается поперечная ладонная связка. В результате пространство канала расширяется, нерв перестает сдавливаться. - Открытая операция по рассечению карпальной связки и реконструкции запястного канала.
Оперативное лечение, проводимое как правило амбулаторно, весьма эффективно: в абсолютном большинстве случаев двигательные функции лучезапястного сустава, чувствительность кисти руки восстанавливаются полностью.
Несмотря на то, что синдром запястного канала не относится к смертельно опасным заболеваниям, игнорировать его симптомы нельзя. Ведь со временем без лечения эта, казалось бы, безобидная патология может привести к полной утрате работоспособности конечности и даже инвалидности.
Своевременная и целенаправленная терапия практически всегда гарантирует полное выздоровление и восстановление работоспособности руки.
Об авторе :
Затурина Ольга Владимировна, невролог, гирудотерапевт.
Стаж 17 лет.
В клинической картине синдром запястного канала проявляется парестезиями и болями в пальцах. Боли нередко иррадиируют в область предплечья, реже — в область плеча. Гипестезия ограничивается ладонной поверхностью I пальца, тыльной и ладонной поверхностью II — IV пальцев. Чувствительность на ладонной поверхности кисти не нарушается, так как кожная ветвь к внутренней половине ладони отходит от основного ствола срединного нерва несколько выше запястья и поэтому не сдавливается. В отличие от синдрома круглого пронатора при компрессии срединного нерва в запястном канале пареза сгибателей пальцев не выявляется. На уровне запястья от срединного нерва отходит двигательная ветвь, иннервируюшая мьшцы наружной части тенара I пальца — противопоставляющую, короткую отводящую и короткий сгибатель большого пальца. Последняя мышца имеет двойную иннервацию от срединного и локтевого нерва, поэтому при синдроме запястного канала четко выявляется только слабость противопоставления и отведения большого пальца. Нередко возникает гипотрофия возвышения I пальца. Гипергидроз в кисти возникает при этом заболевании чаще, чем гипогидроз. Основными диагностическими тестами являются запястный сгибательный тест и симптом поколачивания по проекции срединного нерва на уровне запястья. Дополнительное диагностическое значение имеют турникетный и элевационный тесты.
Дифференциальный диагноз различных топографических вариантов таких синдромов по ходу срединного нерва основывается на уточнении зоны парестезии, гипалгезии, участия соответствующих мышц (парез, гипотрофия), данных, полученных при поколачивают и сдавлении по ходу нерва, а также электрофизиологических. В клинической картине наибольший удельный вес занимают парестезии в дистальных отделах рук.
В ранние сроки заболевания первыми появляются ночные парестезии с большим постоянством и интенсивностью. Больные просыпаются с ощущением онемения и покалывания преимущественно во II — III пальцах или всей кисти. В начальной фазе заболевания эпизоды парестезии бывают по 1 — 2 — Зраза за ночь и исчезают через несколько минут после пробуждения. Затем ночные парестезии становятся частыми и тягостными, нарушающими сон. Содействуют ночным парестезиям длительный напряженный ручной труд в течение дня и положение рук на грудной клетке. Если больной с двусторонним туннельным синдромом во время сна поворачивается на бок, то парестезии раньше появляются в лежащей выше верхней конечности. Прекратить парестезии удается при потирании и встряхивании кисти, поколачивании или свешивании верхних конечностей за край постели, при ходьбе с махательными движениями.
В последующей фазе заболевания присоединяются и дневные парестезии. Провоцирует дневные парестезии интенсивный ручной труд с длительным напряжением мышц сгибателей пальцев (доение, переноска тяжестей, монтажные работы на конвейере, письмо и т. п.), а также движения верхними конечностями в поднятом положении (маляры, электромонтеры и др.).
Во время приступа парестезии большинство больных испытывает и боли в соответствующей верхней конечности неотчетливой локализации, преимущественно в дистальном отделе ее (пальцы, кисть, предплечье). Иногда боль распространяется в проксимальном направлении — до плечевого сустава. Боль носит тупой, ноющий характер и ощущается в глубоких тканях. По мере прогрессирования заболевания она усиливается и постепенно становится чрезвычайно выраженной, жгучей.
Ранним симптомом туннельного синдрома является утреннее онемение кистей, которое возникает раньше парестезии и боли. После сна больные ощущают одеревенение и припухлость кистей и пальцев рук, но отчетливо видимых признаков отека нет. Утреннее онемение кистей постепенно ослабевает и проходит через 20 — 60 мин. Наиболее частые варианты локализации нарушений чувствительности — ладонная поверхность III (92 % больных) и II пальцев (71 % больных). У половины больных наблюдается гипалгезия кожи IV пальца, а у 40 % — I пальца.
Двигательные нарушения при синдроме запястного канала появляются в поздней стадии поражения ветвей срединного нерва. Вначале выявляется парез соответствующих мышц, а спустя 2 3 педели становится заметной и их атрофия (в первую очередь атрофируются мышцы тенара). Для клинического анализа двигательных нарушений большое значение имеют варианты индивидуальной иннервации мышц тенара. При динамометрии сила сжатия на стороне туннельного синдрома меньше на 10 — 25 кг по сравнению со здоровой кистью.
Вегетативные расстройства при синдроме запястного канала встречаются часто и проявляются акроцианозом или побледнением (спазм сосудов пальцев), нарушением потоотделения (гипер- или гипогидроз, определяемые по нингидриновым дактилограммам), изменением трофики кожи и ногтей (гиперкератоз рогового слоя ладони, помутнение ногтевой пластинки и т. n.). Вазомоторные нарушения проявляются в повышенной чувствительности к холоду, похолодании кисти в периоды приступа парестезии, изменения окраски кожи пальцев. При значительной выраженности таких проявлений приходится проводить дифференциальный диагноз с болезнью Рейно. Затихание клинических проявлений после локальных инъекций гидрокортизона или после хирургической декомпрессии карпального канала подтверждает патогенетическую связь их с туннельным синдромом.
Наиболее часто синдром запястного канала приходится дифференцировать от неврологических проявлений шейного остеохондроза при дискогенном (спондилогенном) поражении спинномозговых корешков CVI — СVIII. Оба варианта неврологической патологии встречаются часто в одинаковых возрастных группах и нередко возможно сосуществование этих заболеваний у одного и того же больного. Можно выделить следующие дифференциально-диагностические признаки.
- Спондилогенный корешковый синдром сопровождается вертебральными симптомами (сглаженность шейного лордоза, ограничение подвижности этого отдела позвоночника, болезненность паравертебральных точек при пальпации, спонтанная боль в области шеи — цервикалгия), напряжением паравертебральных мышц. Эти симптомы отсутствуют у больных с синдромом запястного канала.
- Различны локализация нарушений чувствительности и последовательность распространения боли и парестезии. Расстройства болевой и тактильной чувствительности при синдроме запястного канала наблюдаются только в области дистальных фаланг тыльной поверхности пальцев, а при корешковом синдроме гипестезия распространяется на всю кисть и предплечье в зоне дерматома. Для шейного остеохондроза характерно возникновение боли и парестезии от области позвоночного столба и плечевого пояса с распространением в дистальном направлении. При синдроме запястного канала парестезии и боли начинаются в дистальном отделе верхней конечности. Только при значительном нарастании интенсивной боли она распространяется в проксимальном направлении до локтевого сустава и не выше плечевого сустава.
- Двигательные нарушения при шейном корешковом синдроме распространяются на мышцы соответствующего миотома (эти мышцы расположены на кисти, предплечье и плече), снижаются глубокие рефлексы на руке. При синдроме запястного канала выявляются парез и гипотрофия только мышц тенара.
- Тесты, провоцирующие парестезии в верхних конечностях, почти всегда вызывают парестезии в кисти и пальцах при синдроме запястного канала и отсутствуют при шейном остеохондрозе.
- Локальные инъекции гидрокортизона в зону запястного канала устраняют боли и парестезии при этом тунельном синдроме. При шейном остеохондрозе такие инъекции неэффективны.
Рентгенологические находки шейного остеохондроза должны трактоваться только с учетом особенностей клинической картины, так как у Vj больных с синдромом запястного канала также обнаруживаются рентгенологические признаки дегенеративно-дистрофического изменения в шейном отделе позвоночника.
Нередко приходится дифференцировать синдром запястного канала от спондилогенного синдрома лестничной мышцы (синдром Наффцигера), при котором парестезии и боли распространяются на всю верхнюю конечность, а после ночного сна заметны отечность (пастозность) руки, ее цианотичность. Может снижаться пульсация лучевой артерии при глубоком вдохе и пробе Эдсона. Гипестезия возникает не только на коже кисти, но и на предплечье, плече. Снижается сгибательно-локтевой рефлекс. Болезненны пальпация и напряжение передней лестничной мышцы. Все эти симптомы отсутствуют при синдроме запястного канала.
При двустороннем синдроме запястного канала следует исключить проявления полиневрита (токсический, токсико-инфекционный), эндогенной (дисметаболический) полинейропатии (диабетической, нефрогенной), вибрационной болезни.
Местные боли с иррадиацией их в дистальном и проксимальном направлениях от кисти бывают при поражении связок и сухожильных влагалищ. Иррадиация боли создает сложное впечатление о вовлечении в процесс нервов всей кисти. С синдромом запястного канала эту группу заболеваний сближает общий механизм развития болезни — перенапряжение сухожилий и мышц кисти. Часто отмечается сочетание поражения связок, влагалищ сухожилий и срединного нерва. При нем следует выделить компонент поражения ветвей срединного нерва и компонент поражения сухожилий и периостальных образований.
Часто встречается бопезнь де Кервена (стилоидит лучевой кости), при которой боль распространяется на кисть и I палец. Однако боли при этом локализуются по лучевой поверхности кисти и I пальца, чего не наблюдается при синдроме запястного канала. При болезни де Кервена боль наиболее выражен в с блести шиловидного отростка лучевой кости. Она провоцируется ульнарным отведением кисти; амплитуда такого отведения ограничена. Для верификации дпапюза проводят рентгенографию области шиловидного отростка с целью выявления отека мягких тканей и локального утолщения тыльной связки ладони над шиловидным отростком. При болезни де Кервена парестезии возникают редко и связаны со вторичным вовлечением поверхностной ветви лучевого нерва. В этих случаях гипестезия распространяется на дорсальную поверхность кисти, чего не наблюдается при синдроме запястного канала.
Боли и нарушения движений пальцев возникают при стенозирующем лигаментите сухожильных влагалищ сгибателей пальцев. В начале заболевания боль бывает у основания пальцев, иногда распространяется боль на тыльную поверхность кисти и I — II пальцев, что может создать ложное представление о вовлечении ветвей срединного нерва. При дифференциальном диагнозе учитывается, что боли усиливаются при сгибании и разгибании пальцев. К усилению боли приводит и пальпация этой области или давление на основание пальцев рабочим инструментом. В более поздней стадии затрудняется подвижность в межфаланговых суставах («защелкивающиеся пальцы»), дифференциальная диагностика становится нетрудной.
Синдром интерметакарпального канала возникает при поражении общего пальцевого нерва (n. digitalis communis) на уровне головок метакарпальных костей, который находится в специальном интерметакарпальном канале. При многократном форсированном разгибании пальцев в основной фаланге может развиться компрессионно-ишемическое поражение этого нерва. Боль при этом локализуется в области тыльной поверхности кисти и распространяется на межпальцевую зону. В фазе обострения эти боли нередко иррадиируют в проксимальном направлении, а также и в дистальные отделы предплечья. Сходная локализация болевых ощущений наблюдается и при обострении синдрома запястного канала, что может служить причиной ошибочного определения уровня поражения срединного нерва. При пальпации между головками метакарпальных костей возникают проекционные парестезии и боли в обращенных друг к другу поверхностях пальцев.
Синдром переднего межкостного нерва развивается при поражении ветви срединного нерва ниже круглого пронатора. В таких случаях малая дистальная ветвь этого нерва прилежит сначала к передней межкостной мембране, затем к тыльной поверхности надкостницы внутренней части лучевой кости, где делится на ряд коренных тонких веточек, проникающих в тыльную запястную связку и капсулу суставов запястья. Передний межкостный нерв иннервирует спереди лучезапястный и межзапястный суставы.
При поражении конечной ветви переднего межкостного нерва возникает боль в области запястья. Для диагностики этой нейропатии можно проводить новокаиновую блокаду нерва. Игла через мышцу — круглый пронатор — вводится до соприкосновения с костью, и затем кончик иглы слегка отводится к центру в направлении межкостной мембраны. После анестезии временно прекращается боль в запястье и улучшается функция кисти. Диагностике помогает и запястный гиперэкстензионный тест.
При повреждении общего ствола срединного нерва развивается паралич и атрофия всех иннервируемых мышц, утрачивается возможность сгибания I и II пальцев, противопоставления I пальца V (пятому). Это затрудняет схватывание предметов. Изменяется положение I пальца, он располагается в одной плоскости с остальными. Атрофия мышц тенара приводит к уплощению ладони, и кисть приобретает патологическую форму, напоминающую обезьянью лапу («обезьянья кисть»). Зона расстройства чувствительности из-за перекрытия соседними нервами меньше, чем территория болевых ощущений, и в основном локализуется на лучевой половине ладонной поверхности кисти и тыле дистальных фаланг II-III пальцев. Глубокая чувствительность утрачивается в концевом межфаланговом суставе II пальца. Нередки выраженные вазомоторные и трофические расстройства в области кожи кисти и ногтей (покраснение или побледнение, гипергидроз или ангидроз, гиперкератоз или истончение кожи, помутнение ногтей, язвы ногтевой фаланги II пальца). При частичном поражении срединного нерва бывает каузалгическая боль и hypesthesia dolorosa, что связано с наличием в составе этого нерва симпатических волокон. При выраженном каузалгическом синдроме развивается рефлекторная защитная иммобилизация конечностей с анталгической контрактурой.
, , , , , , , , , ,
Перешагнув рубеж 21 века, человечество столкнулось с новыми заболеваниями, которых раньше не было. Это связано со сменой образа жизни и условий труда.
В неврологии все чаще стали встречаться случаи так называемого туннельного синдрома, который еще называют капральный запястный синдром или синдром запястного канала.
Что такое синдром запястного канала?
Туннельный синдром появляется при сдавливании срединного нерва между мышцами и костями запястья. И получается, что срединный нерв как бы зажат в своеобразном туннеле.
Синдром запястного канала проявляется после длительной однообразной монотонной работы, в которой человек работает запястьем. К такой работе относятся игра на пианино, работа за компьютером, вождение автомобиля, рисование, письмо ручкой и другие виды работы. Если заниматься подобными видами работ ежедневно и по несколько часов подряд без отдыха и перерыва, вероятно, что туннельный синдром не заставит себя ждать.
Синдром запястного канала чаще появляется у лиц женского пола, так как у женщин канал прохождения срединного нерва анатомически уже, нежели у мужчин.
Как проявляется туннельный синдром?
Проявляется туннельный синдром онемением, покалыванием и болью в зонах иннервации срединным нервом. К этим зонам относятся большой, указательный и средний палец.
Естественно, у правшей поражается правая кисть, у левшей — левая. Также часто пациенты ощущают слабость в руке, которая заставляет их выпустить из рук удерживаемый предмет. Пациенты жалуются на то, что не могут держать в руке любой предмет и роняют его. Довольно часто уже на ранних стадиях туннельного синдрома присутствует чувство покалывания, онемения и боль в пальцах.
Симптомы туннельного синдрома появляются постепенно, со временем становясь более выраженными.
Факторы риска развития синдрома запястного канала:
- Рабочий фактор – работа с монотонными сгибательно – разгибательными движениями кисти, наличие постоянной вибрации на рабочем месте.
- Анатомический фактор – вывих или перелом запястья в прошлом может привести к сдавливанию срединного нерва и синдрому запястного канала.
- Баланс жидкости – при нарушении водно – электролитного баланса при патологических процессах или заболеваниях, например, таких как сердечная недостаточность, беременность, возникает отечность тканей и нервов, в том числе и срединного нерва в запястном канале.
- Воспалительные заболевания нервной системы могут приводить к повреждению срединного нерва и сухожилий, которые провоцируют сдавливание срединного нерва.
- Болезни, которые сопровождаются повреждением нервов (сахарный диабет).
- Пол – женщины страдают чаще из-за анатомической особенности канала.
Диагностика и лечение синдрома запястного канала
При выявлении синдрома запястного канала важен опрос пациента, рентгенологическое обследование пораженной кисти и проведение нескольких специфических тестов.
- Тест Тиннеля – при постукивании над местом прохождения срединного нерва в запястье тест считается положительным при ощущении покалывания, онемения, нарушении чувствительности и боли.
- Тест Фалена – на протяжении трех минут максимально сгибают запястье. Диагноз ставится при ощущении болезненности и нарушении чувствительности на поверхности ладоней в районе 1-3 пальцев.
Терапия синдрома запястного канала включает медикаментозные и хирургические методы.
Для консервативного метода лечения используют шинирование. Для этого шину фиксируют на запястье. Во время сна она убирает отечность и облегчает симптомы. При ощущении боли в дневное время рекомендуется использовать нестероидные противовоспалительные препараты.
При острой невыносимой боли назначают глюкокортикоиды и рекомендуют оперативное вмешательство в плановом порядке.
При оперативном вмешательстве хирург расширяет канал срединного нерва. Операция может выполняться эндоскопически или открытым доступом.
Основные методы профилактики туннельного синдрома
- Следите за положениеи рук. Если избегать максимального сгибания или разгибания рук, мышцы руки будут не так напрягаться и не будут отекать. Клавиатуру при работе с компьютером нужно держать на уровне локтя.
- При монотонной работе контролируйте силу ваших действий рукой. Например, при наборе текста на клавиатуре дозируйте силу, которую направляете на клавиатуру.
- Правильная осанка вашей спины и плеч предотвратит сдавливание в шейном отделе нервных сплетений, в том числе и нервов, которые иннервируют руку.
- При работе нужно отдыхать, давая отдых и рукам.
- Старайтесь держать руки в тепле, так как при работе в холодной температуре риск возникновения болей в руке при туннельном синдроме повышается.
Следуя таким простым правилам, можно сберечь работоспособность ваших рук. А при появлении первых симптомов туннельного синдрома не откладывайте поход к специалисту.
| Видео (кликните для воспроизведения). |
Источники:
- Изель, Татьяна Николаевна Дифференциальная диагностика заболеваний опорно-двигательного аппарата. Практическое руководство / Изель Татьяна Николаевна. — М. : Медицинское Информационное Агентство (МИА), 2014. — 744 c.
Приветствую вас! на нашем ресурсе. Я Сергей Кондратов. Я уже более 8 лет работаю травматологом. Я считаю, что являюсь специалистом в этом направлении, хочу помочь всем посетителям сайта решать разнообразные задачи.
Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Перед применением описанного на сайте всегда необходима обязательная консультация у специалистов.